La administración parenteral de drogas de abuso tiene una incidencia creciente en el mundo actual. Puede generar complicaciones arteriales y venosas variadas, asociadas frecuentemente a infección. Los jóvenes, a menudo portadores de virus de la inmunodeficiencia humana (VIH), hepatitis B (VHB) y virus de la hepatitis C (VHC), constituyen el grupo poblacional de mayor prevalencia. La importancia clínica de este tipo de patología radica en que suelen ser lesiones potencialmente graves, que pueden poner en peligro la viabilidad de la extremidad, e incluso la vida del paciente1. La administración de drogas se realiza habitualmente por vía endovenosa. La inyección intraarterial de benzodiacepinas, heroína, cocaína u opiáceos, están descriptas en la literatura siempre como casos raros y aislados, pudiendo provocar necrosis isquémicas irreversibles2.
Paciente femenino de 36 años de edad, con serología negativa para hepatitis B, C, y HVI, con antecedentes de by-pass arterial izquierdo humero-humeral protésico a consecuencia de trombosis aguda secundaria a adicción de morfínicos intraarteriales. Acude a la sala de emergencias por dolor agudo y edema de 48 horas de evolución en miembro superior derecho, el cual se acompaña de cianosis acra y disminución de la temperatura.
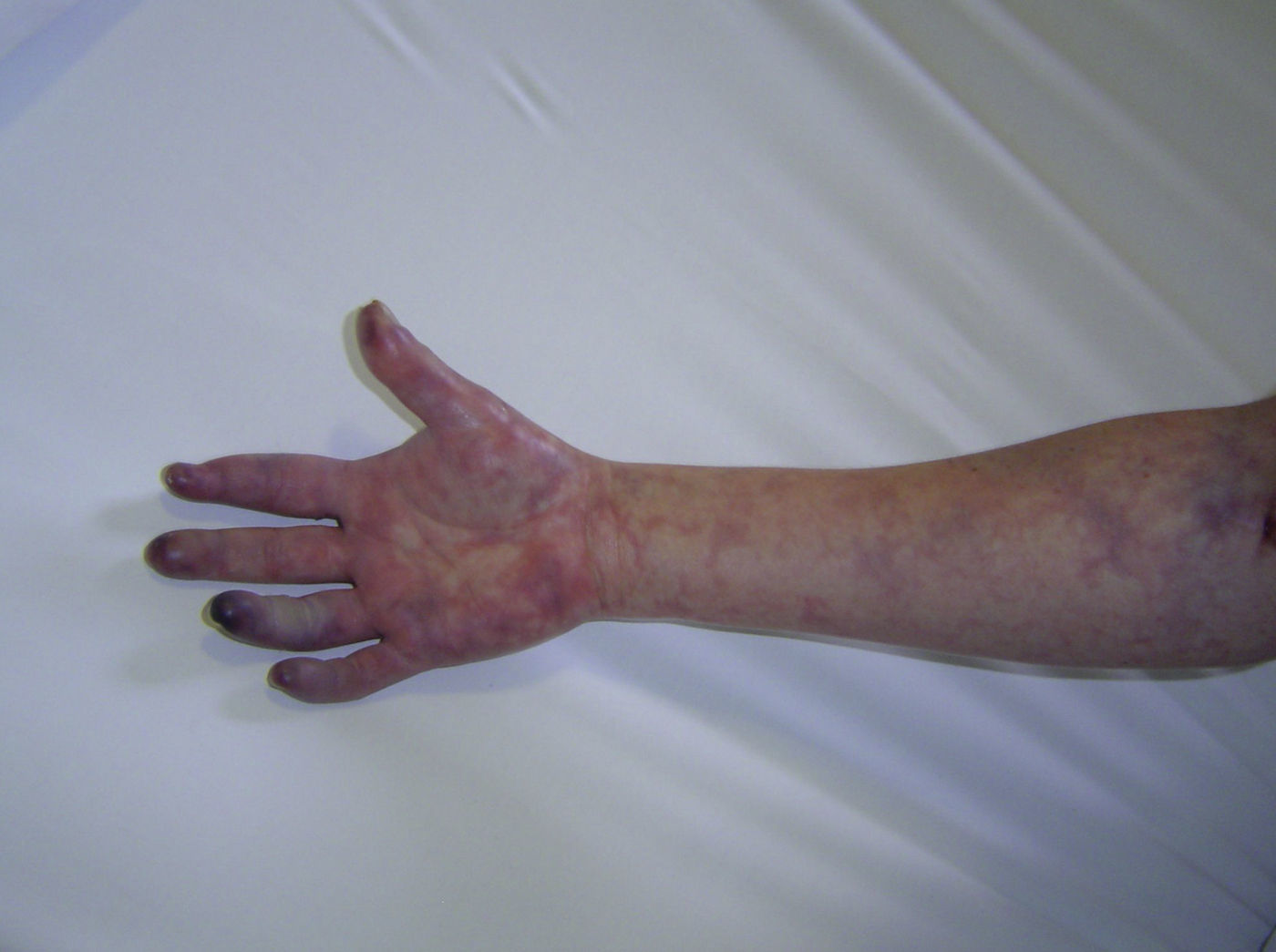
A la exploración inicial, presentó signos francos de necrosis seca en la porción distal de la segunda falange del cuarto dedo de mano derecha, el resto de los dedos y antebrazo marmóreos, relleno capilar levemente disminuido, hipostesia, movilidad conservada. Pulsos radial y cubital derecho positivos (fig. 1). La analítica de urgencia mostraba GR: 3,98 mill /mm3, Hb 12,10mg/dl, Hto 36%, GB 10.800(N 65%), VSG 10mm, glucemia: 107mg/dl, urea 25, creatinina 0,60, TP 91%, APTT 32 seg, plaquetas: 243.000.
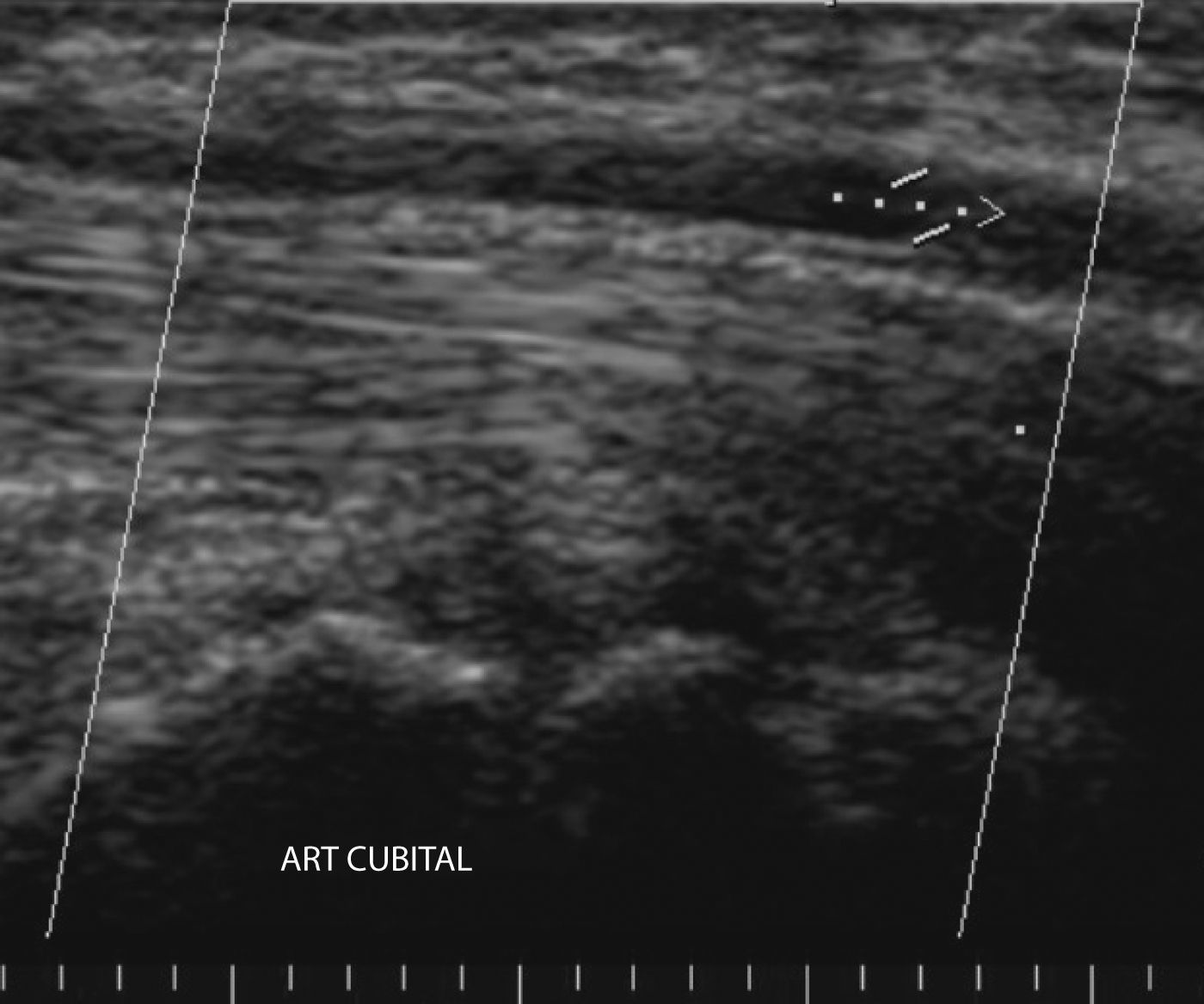
Se solicitó ecodoppler venoso y arterial, revelando ausencia de flujo en la región distal de la arteria cubital (fig. 2). Se decidió su internación y se medicó con morfina subcutánea como analgésico y control de la abstinencia. Ante la trombosis distal cubital se realizó tratamiento médico conservador con vasodilatador alprostadil (Sugiran® - Prostavasin®), 2 ampollas cada 12 horas diluidas en 250cc de solución fisiológica a pasar en dos horas por bomba de infusión por cinco días, anticoagulación con HBPM (enoxaparina 0,4mg subcutánea cada 24 horas), ácido acetilsalicílico 500mg vía oral cada 24 horas y clopidogrel 75mg vía oral cada 24 horas. La paciente evoluciona con necrosis distal del cuarto dedo de mano derecha, disminución de dolor, reticulado en antebrazo derecho, movilidad conservada, mejoría de relleno capilar, leve edema en mano y antebrazo, pulsos humeral y radial positivos, cubital negativo.
Se solicitó interconsulta con Salud Mental y se otorgó alta hospitalaria con buena evolución y anticoagulación vía oral con acenocumarol durante 6 meses. La evolución fue favorable delimitándose la necrosis a la tercera falange del cuarto dedo de la mano derecha con posterior atrofia.
La patogenia de la trombosis se basa en el daño directo sobre la pared vascular que puede ser provocada por la toxicidad de la sustancia y/o el traumatismo derivado de su forma de administración parenteral. La evolución posterior hacia uno u otro tipo de complicación depende de la reacción de la pared arterial o venosa ante la agresión en forma de vasculitis infecciosa, principalmente, con vasoespasmo, trombosis o ruptura posterior3–6.
En algunos pacientes se consigue una revascularización completa del miembro o desarrollan una circulación colateral suficiente durante el tratamiento conservador, pero un número significativo necesitará revascularización quirúrgica mediante tromboembolectomía o mediante by-pass para evitar la necrosis. Cuando las oclusiones son por debajo del codo como en nuestro caso, la tromboembolectomía es menos eficaz debido al pequeño calibre de los vasos. Además, el espasmo arterial y la lesión de la íntima ocurren con frecuencia y pueden provocar nuevos trombos7. En consecuencia, en estos casos se instaura un tratamiento conservador con el objetivo de delimitar las lesiones tróficas al máximo e intentar que el territorio perdido sea el menor posible.