Introducción. La mortalidad del aneurisma de aorta abdominal roto (AAAr) intervenido varía en 26-62%, dependiendo del estado clínico del paciente previo a la cirugía. Objetivos. Aplicar la escala de Glasgow en pacientes intervenidos de AAAr, y utilizarla como herramienta pronóstica para determinar la mortalidad perioperatoria y observar cómo se modificaría la indicación de cirugía para estos pacientes. Pacientes y métodos. Estudio retrospectivo de 103 pacientes intervenidos entre 1996 y 2007 de AAAr. Valoración mediante la escala de Glasgow del estado clínico preoperatorio. Se obtuvieron las curvas ROC (punto de corte y área bajo la curva) y se compararon los grupos, establecidos según el punto de corte, mediante test de chi al cuadrado. Se determinó la sensibilidad, especificidad, valor pronóstico positivo (VPP) y negativo (VPN) para el punto de corte. Se aplicó un estudio multivariable para los datos estudiados y se realizaron tablas de supervivencia de Kaplan-Meier. Resultados. Las frecuencias de presentación de las variables de Glasgow fueron: shock 71,8%, cardiopatía 34%, neuropatía 7,8% y nefropatía 36,9%. La mortalidad perioperatoria fue del 49,5% (n=51). El área bajo la curva estimada es 0,814 (intervalo de confianza, IC 95%: 0,725-0,883) y el punto de corte es 106 puntos (sensibilidad 45,1%; especificidad 94,2%; VPP: 88,5%; VPN: 63,6%). La mortalidad por encima y debajo del punto de corte fue del 88,5 y 36,4%, respectivamente (p<0,001; odds ratio: 13,4; IC 95%: 3,6-48,7). Por encima de 111 puntos la mortalidad fue del 100%. Conclusión. La escala de riesgo de Glasgow es una buena herramienta pronóstica de mortalidad en pacientes con AAAr, con la que se obtiene un punto de corte preciso a partir del cual la mortalidad se incrementa de forma significativa, pudiendo, de esta forma, realizar una mejor indicación de cirugía para este grupo de pacientes. [ANGIOLOGÍA 2008; 60:109–16]
Introduction. Mortality in cases of ruptured abdominal aortic aneurysm (rAAA) submitted to surgery ranges between 26-62%, depending on the clinical status of the patient before the operation. Aims. To apply the Glasgow scale in patients who underwent surgery for rAAA and to use it as a prognostic tool to determine the perioperative mortality rate and to observe how the indication for surgery would be modified for these patients. Patients and methods. We conducted a retrospective study of 103 patients submitted to surgery for rAAA between 1996 and 2007. The preoperative clinical status was evaluated by means of the Glasgow scale. The ROC curves (cut-off point and area below the curve) were obtained and the groups, which had been established according to the cut-off point, were compared using the chi-square test. Sensitivity, specificity, and both the negative (NPV) and positive predictive value (PPV) were determined for the cut-off point. A multivariable study was applied for the data under study and Kaplan-Meier survival charts were drawn up. Results. The frequencies of presentation of the Glasgow variables were: shock 71.8%, heart disease 34%, neuropathy 7.8% and nephropathy 36.9%. Perioperative mortality rate stood at 49.5% (n=51). The estimated area below the curve is 0.814 (95% confidence interval, CI: 0.725-0.883), the cut-off point is 106 points (sensitivity 45.1%; specificity 94.2%; PPV: 88.5%; NPV: 63.6%). Mortality above and below the cut-off point was 88.5 and 36.4%, respectively (p<0.001; odds ratio, 13.4; 95% 95% CI: 3.6-48.7). Above 111 points mortality was 100%. Conclusions. The Glasgow risk scale is a good tool for predicting mortality in patients with rAAA, which provides a precise cut-off point beyond which mortality increases significantly. As a result, a better indication for surgery can be achieved for this group of patients. [ANGIOLOGÍA 2008; 60: 109–16]
La rotura de un aneurisma de aorta abdominal (AAA) es una entidad clínica compleja, que conlleva una elevada tasa de mortalidad perioperatoria [1] que, según las series consultadas, puede oscilar entre un 26 y 62% [2-4]. El tratamiento con cirugía convencional de esta patología es complejo, agresivo para el paciente y conlleva un elevado gasto sanitario por el consumo de recursos (quirófano, hemoderivados, estancias prolongadas en unidades de cuidados intensivos, etc.) [3].
Dada la elevada mortalidad y el gasto sanitario que suponen este tipo de intervenciones, resulta lógico pensar que si existe una herramienta válida para pronosticar el riesgo de mortalidad perioperatoria, sería de gran ayuda para el cirujano a la hora de indicar una cirugía.
En gran medida, la supervivencia está muy condicionada al estado clínico que el paciente presenta antes de entrar en quirófano. En este sentido, se han intentado diseñar diferentes escalas o índices de riesgo. En la bibliografía encontramos la escala de Glasgow de aneurismas (objeto de nuestro estudio), el índice de Hardman, el riesgo calculado de Chen [2], el Physiological and Operative Severity Score for Enumeratio of Mortality and Morbidity (POSSUM), el Vancouver Scoring System (VSS) y, más recientemente, el Edinburgh Ruptured Aneurysm Score (ERAS) [13]. De todos ellos elegimos la escala de Glasgow de aneurismas por su facilidad de cálculo en una situación de urgencia, así como por la facilidad de la obtención de las diferentes variables que hacen falta para calcularla (edad, shock, cardiopatía, enfermedad renal y neurológica). Otros, como el POSSUM y el VSS precisan datos intraoperatorios, por lo que no resultan útiles para tomar una decisión previa a la cirugía.
El objetivo de nuestro trabajo fue aplicar, a pacientes intervenidos de aneurisma de aorta abdominal roto (AAAr), la escala de Glasgow y calcular el punto de corte en nuestra área. Validar los resultados obtenidos y verificar cuánto se modificaría nuestra indicación actual de cirugía en los AAAr tras su aplicación.
Pacientes y métodosRealizamos un estudio de observación retrospectivo de todos los pacientes intervenidos de urgencia de AAAr, mediante cirugía abierta convencional, en nuestro hospital entre los años 1996 y 2007.
Los pacientes que presentaban aneurismas sintomáticos, inflamatorios o con rotura contenida fueron eliminados de la serie estudiada. Tampoco se incluyen en el estudio los pacientes en los que se decide no intervenir porque, hasta la fecha, sólo se descartan para tratamiento quirúrgico en nuestro centro, pacientes en shock refractario a fármacos vasoactivos o en parada cardiorrespiratoria sin respuesta a maniobras de resucitación cardiopulmonar avanzada. Este hecho no supone un sesgo de selección, ya que no se pretende con este trabajo definir una escala de riesgo, sino aplicar una ya existente y validada.
Las variables que se precisan para el cálculo de la escala de Glasgow de aneurismas son: la edad, cardiopatía, shock, insuficiencia renal y neuropatía. La fórmula para el cálculo de la puntuación es sencilla: puntos totales=(edad en años)+(17 puntos si shock)+(7 puntos si cardiopatía)+(10 puntos si neuropatía)+(14 puntos si insuficiencia renal). Para la escala de Glasgow las variables descritas se definen de la siguiente manera: shock, presencia de taquicardia (> 90 latidos por minuto), hipotensión (tensión arterial sistólica<90mmHg), sudoración y/o palidez; cardiopatía: antecedente de infarto agudo de miocardio, antecedente de angina y/o episodio agudo de angina; neuropatía: antecedente de infarto cerebral y/o antecedente de accidente isquémico transitorio; insuficiencia renal: insuficiencia renal crónica, insuficiencia renal aguda, creatinina plasmática>1,5mg/dL, urea plasmática>20mM/L.
Los datos fueron recogidos de forma retrospectiva sobre la información disponible en la historia clínica de los pacientes. Se obtuvieron los datos para calcular las variables edad, shock, cardiopatía y neuropatía en el 100% de los pacientes. En el caso de la enfermedad renal, se obtuvieron datos suficientes en 96 enfermos (93,2% de los casos). La determinación de la puntuación de la escala de Glasgow se realiza en el momento en que se tomó la decisión de indicar la cirugía en cada caso (llegada a urgencias, tras angiotomografía computarizada (angio-TC), tras traslado desde otro centro, etc.).
El estudio estadístico se realizó con el programa SPSS 12.0. En las variables continuas se calculó la media y el intervalo. Para las variables categóricas se realizó análisis univariante mediante test de chi al cuadrado, t de Student y test exacto de Fisher. Para definir un punto de corte óptico con la puntuación de la escala de Glasgow se utilizaron las curvas ROC (receiver operating characteristics), estableciendo la sensibilidad, especificidad, valor pronóstico positivo (VPP) y valor pronóstico negativo (VPN). El análisis multivariante de las diferentes variables que conforman la puntuación de la escala de Glasgow se realizó mediante regresión logística. Se estableció significación estadística parap<0,05.
ResultadosSe intervinieron un total de 103 pacientes en el período estudiado de AAAr. La media de edad de la serie fue de 71 años, con un intervalo comprendido entre los 43 y 87 años (desviación estándar: 8,85 años). El sexo masculino fue el predominante, con 100 pacientes (97,1%).
En la tabla I podemos observar la frecuencia con la que se presentaron las diferentes variables que estudia la escala de Glasgow de aneurismas.
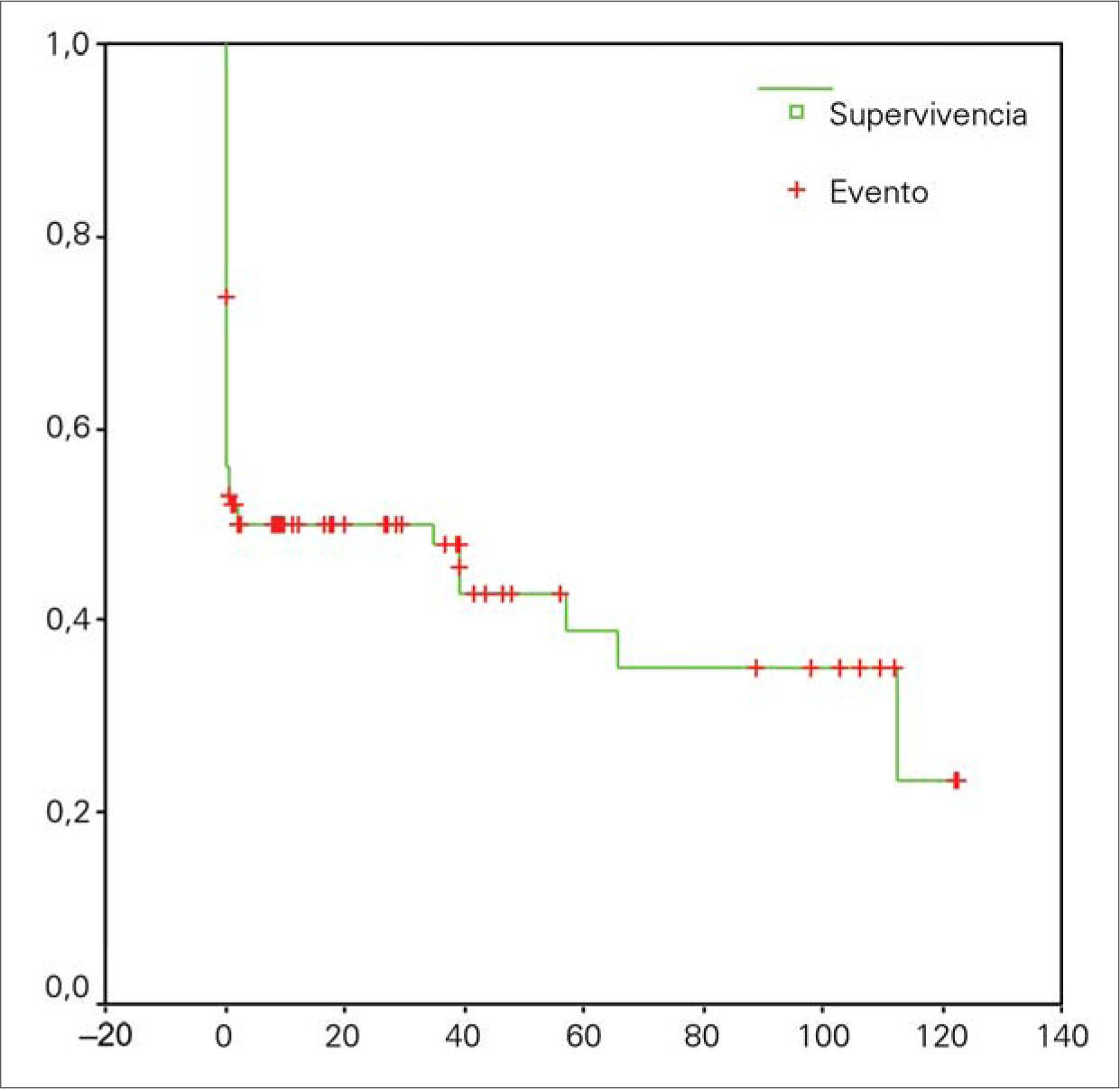
Un total de 51 pacientes fallecieron en el primer mes tras la cirugía (49,5%), pero si nos fijamos en las primeras 24 horas, ya se acumula una mortalidad del 36,9%. Se realizaron tablas de Kaplan-Meier (Fig. 1) que demostraron una supervivencia a 60 meses en torno al 45%, por lo que, una vez superada la mortalidad perioperatoria, la supervivencia de los pacientes es elevada.
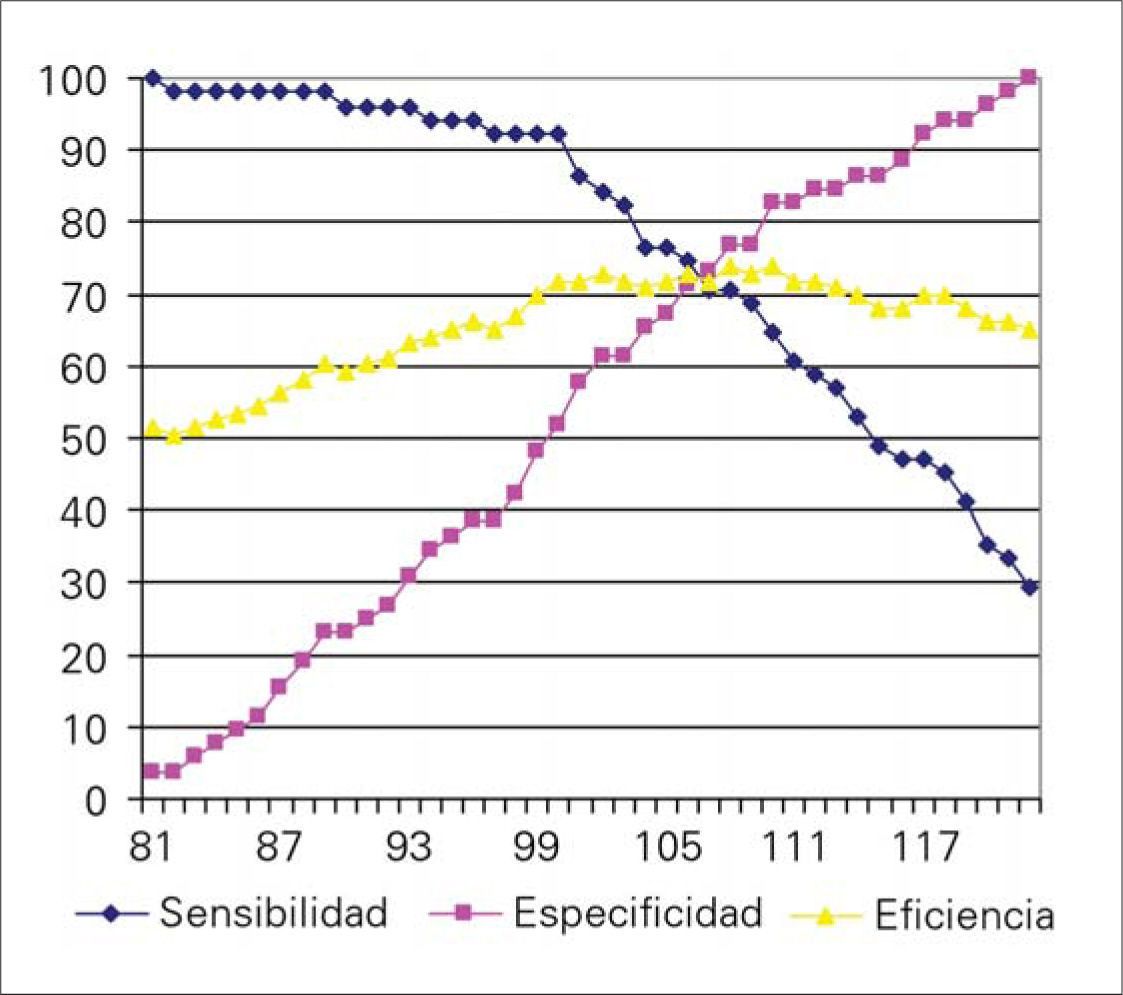
En el diseño de las curvas ROC se contó con las variables: mortalidad 49,5%; penalización falso negativo: 1; penalización falso positivo: 2 (esto quiere decir que se dio el doble de importancia a dejar de operar un paciente potencialmente 'salvable' que a operar un paciente pontencialmente 'no salvable'). Con estos datos se obtuvo la curva ROC que muestra la figura 2. El área bajo la curva fue de 0,814, con un intervalo de confianza (IC) del 95% comprendido entre 0,725 y 0,884. El punto de corte óptimo teórico si se penaliza 1:1 el falso positivo y falso negativo fue de 92 puntos, pero como se penalizó el doble el falso negativo, el punto de corte final de nuestra serie fue de 106 puntos. Los valores de sensibilidad, especificidad, VPP y VPN se muestran en la tabla II.
Sensibilidad, especificidad, valor pronóstico positivo y negativo, y cocientes de probabilidad obtenidos.
| Sensibilidad | 45,1% (IC 95%=35,3-55,2) |
| Especificidad | 94,23% (IC 95%=87-82-97,87) |
| VPP | 88,46% |
| VPN | 63,64% |
| LR+ | 7,81 |
| LR- | 1,71 |
IC 95%: intervalo de confianza del 95%; VPN: valor pronóstico negativo; VPP: valor pronóstico positivo; LR+: cociente de probabilidad de un resultado positivo (likelihood ratio positivo); LR-: cociente de probabilidad de un resultado negativo (likelihood ratio negativo).
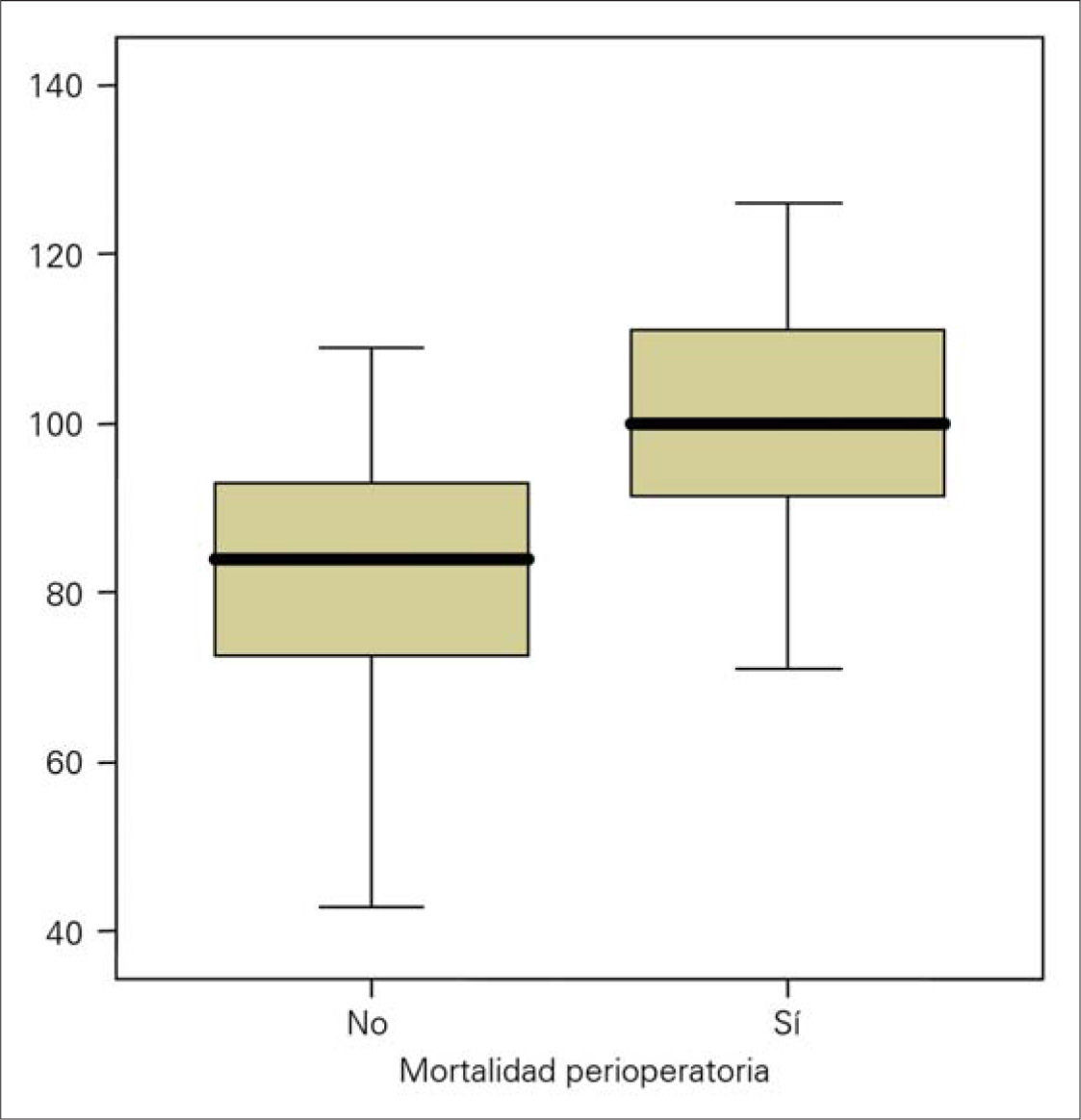
La distribución de la media de puntos Glasgow entre los grupos de pacientes que presentaron mortalidad en el primer mes y el que no, fue homogénea (Fig. 3). El grupo que no presenta mortalidad perioperatoria tiene una media de 82,8 puntos con una desviación estándar de 14,3; y el grupo que sí que la presenta: media de 100,7 puntos con desviación estándar de 14,4.
Si separamos el total de pacientes con el punto de corte en los 106 puntos obtenidos en las curvas ROC, la mortalidad del grupo menor o igual a 106 fue del 36,3% y la del grupo mayor de 106 puntos fue del 88,5%, siendo estas diferencias estadísticamente muy significativas, con una p<0,001 y una odds ratio de 13,3 (IC 95%: 3,7-48,7). Por encima de 111 puntos de la escala de Glasgow la mortalidad fue del 100%. El número de pacientes con puntuación menor de 106 puntos fue de 79. Doce entraron en el intervalo 106–111 y otros 12 superaron los 111 puntos.
En el estudio multivariante realizado mediante regresión logística de las variables de Glasgow, sólo el shock y la insuficiencia renal mostraron diferencias estadísticamente significativas. La cardiopatía, edad y enfermedad cerebrovascular no obtuvieron el peso suficiente para llegar a la significación (Tabla III).
DiscusiónLa cirugía abierta convencional como tratamiento de un AAAr es una cirugía mayor, con una elevada mortalidad perioperatoria, condicionada, en gran parte, por la situación clínica a la que el paciente se enfrenta [6].
La escala de Glasgow de aneurismas fue desarrollada en 1994 por Samy et al [7, 8]. Desde un principio se diseñó tanto para aneurismas rotos como para la cirugía electiva, utilizando las mismas variables, pero añadiendo el shock en el caso de los aneurismas rotos. Desde entonces, diversos trabajos avalan esta escala como pronóstico de mortalidad perioperatoria, presentando resultados equiparables. Todos ellos son capaces de obtener puntos de corte específicos a partir de los cuales la mortalidad se dispara de forma clara [4-6, 9-12]. Es importante resaltar que estos puntos de corte no son extrapolables entre centros; cada equipo debe calcular estos puntos de corte para cada población sobre la que se realiza la intervención.
Al comparar nuestra serie con los diferentes estudios que podemos encontrar en la bibliografía, observamos que nuestra tasa de mortalidad es acorde con lo publicado [2-4]. La variabilidad en este punto depende totalmente de los criterios previos de cada centro a la hora de indicar la cirugía, así como de la experiencia del grupo de cirujanos, del equipo de anestesiólogos y el tratamiento intraoperatorio que realicen, del equipo de cuidados intensivos, etc. Quizás este punto sea el sesgo más importante de todos estos estudios. Equipos muy restrictivos a la hora de indicar la cirugía y con mucha experiencia, presentarán cifras más bajas de mortalidad perioperatoria y punto de corte ROC de la escala de Glasgow también más bajo.
Salvando las diferencias del punto de corte, los valores de sensibilidad, especificidad, VPP y VPN son similares a los obtenidos por otros grupos [5, 7, 8]. En este caso en concreto nos interesa sacrificar sensibilidad y VPN a favor de la especificidad y el VPP. En otras palabras, nos interesa no dejar de operar a pacientes 'potencialmente' salvables si para ello tenemos que intervenir a pacientes con puntuación similar, pero que no van a tolerar la cirugía.
La gran ventaja de la escala de Glasgow para aneurismas es la sencillez de su cálculo. Por una parte, se trata de una suma de cinco variables y, por otra, las variables que precisamos para el cálculo son fácilmente obtenibles a pie de cama en una rápida anamnesis con el paciente o familiares y una analítica básica. Esto la diferencia claramente con el índice calculado de Chen, que precisa una compleja fórmula matemática con múltiples variables puntuando de forma individual [2].
En el caso de los aneurismas rotos, la mayor serie publicada en la bibliografía es la de Korhonen et al en 2004 [4], quienes presentan un total de 836 pacientes obtenidos del estudio Finnvasc, con una mortalidad perioperatoria del 47,2% (similar a la de nuestro grupo 49,5%). El punto de corte se establece en 84 puntos, pero presenta un área bajo la curva menor que en nuestra serie: 0,75 (IC 95%: 0,72-0,78), lo que quiere decir que quedan agrupados bajo el área una menor proporción de pacientes. Sin embargo, los datos de sensibilidad y especificidad son también similares: 49,2 y 89,4%, respectivamente.
En los últimos años, el tratamiento endovascular también se está utilizando en este tipo de patología, con el objetivo de reducir la morbimortalidad. La escala de Glasgow para aneurismas también puede aplicarse para una nueva técnica y poder comparar, mediante la obtención de una nueva puntuación, qué técnica es mejor para cada tipo de enfermo y en la situación clínica que se encuentre. En este sentido, Biancari et al [10] presentan en 2006 una serie obtenida del registro EUROSTAR de 5.498 pacientes intervenidos de reparación endovascular de AAA no roto. Los autores obtienen un punto de corte en 86,6 puntos, donde la mortalidad pasa de un 1,1 a un 5,3% (p<0,001). En este trabajo se concluye que la escala de Glasgow de aneurismas es efectiva para pronosticar la supervivencia tras reparación endovascular de aneurisma de aorta, siendo útil para decidir el mejor tratamiento para cada enfermo.
Otro tipo de estudios que intentan definir los factores pronósticos de mortalidad son los que realizan un estudio multivariante mediante regresión logística. En este sentido, Kniemeyer et al [3] realizan una revisión exhaustiva de hasta 48 variables preoperatorias, 13 intraoperatorias y 34 postoperatorias en pacientes con AAAr. De entre todas ellas, al realizar la regresión logística, sólo resultan con significación las siguientes variables preoperatorias: hemoglobina<9g/L, presión arterial sistólica<80mmHg y signos de isquemia miocárdica en el electrocardiograma al ingreso.
En nuestra serie, también realizamos una regresión logística entre las variables que utiliza la escala de Glasgow. Como hemos comentado en los resultados, sólo la presencia de criterios de shock y la insuficiencia renal mostraron significación estadística. En este punto, hemos iniciado un estudio prospectivo multivariable mucho más amplio, registrando el máximo número de variables preoperatorias para poder definir más, si cabe, qué factores influyen en la mortalidad perioperatoria para realizar una mejor indicación de la cirugía.
Por supuesto, también existen trabajos contrarios al uso de escalas de riesgo como la de Glasgow. En este punto, Tambyraja et al [5], realizan en 2005 un trabajo sobre pacientes intervenidos de AAAr en un período de 2 años, e intentan validar tanto la escala de Glasgow como el índice de Hardman como pronósticos de mortalidad tras la cirugía. Se reclutan un total de 100 pacientes y se realiza un análisis retrospectivo. En esta serie, los autores concluyen que ambas escalas de riesgo fallan a la hora de predecir la mortalidad, ya que, según los datos obtenidos y el análisis estadístico, ambas obtienen un área bajo la curva pequeña y no se muestran capaces de discriminar entre pacientes con elevada y baja mortalidad. En esta misma línea, Gatt et al [14] reafirman esta impresión justificando que las escalas de riesgo se diseñan para un grupo poblacional muy determinado en un momento concreto, y que cualquier aplicación posterior, como conlleva un cambio en las características poblacionales, no es válida. Este trabajo, también tiene retractores [15] que lo critican, ya que no consigue recoger en un gran número de pacientes las variables necesarias para el cálculo de ambas escalas de riesgo. Otra crítica que se puede realizar es que en el análisis estadístico, en el caso de validar la escala de Glasgow, no se realiza un cálculo del punto de corte; simplemente se establecen los tres tertiles y se intenta distribuir la mortalidad entre ellos y el área bajo la curva para este cálculo. De esta forma, resulta imposible realizar una división entre dos grupos de mortalidad.
Recientemente, Tambyraja et al han publicado el ERAS (Edinburgh Ruptured Aneurysm Score)[16]. Sobre la misma base del trabajo anteriormente citado, añadiendo un año más para reclutar pacientes (105 en total), realiza un estudio de observación retrospectivo, analizando de forma univariante una gran cantidad de datos pre e intraoperatorios. De todos ellos, sólo logran significación estadística: hemoglobina<9g/dL, presión arterial<90mmHg, puntuación de la escala de coma de Glasgow<15, fallo cardíaco y pérdida de conocimiento en el hospital. Al realizar el estudio multivariante, todos ellos pierden su peso estadístico. Tambyraja et al consiguen en hemoglobina<9g/dL, presión arterial<90mmHg y puntuación de la escala de coma de Glasgow<15 una p de 0,102, 0,148 y 0,077, respectivamente, y otorga a estos resultados la significación estadística por mostrar simplemente una 'tendencia'.
En conclusión, en nuestro medio la escala de Glasgow de aneurismas es una buena herramienta pronóstica de mortalidad en pacientes con AAA infrarrenal rotos, obteniendo un punto de corte preciso a partir del cual la mortalidad se incrementa de forma significativa. Esto nos proporciona una información objetiva con la que podemos indicar de una forma más precisa la cirugía, e informar con datos claros y objetivos, a los pacientes y familiares, quienes también podrán asumir más fácilmente la decisión tan compleja que se les plantea. En nuestra serie, al aplicar la escala de Glasgow con los puntos de corte comentados, los 79 pacientes con menos de 106 puntos mantienen una indicación quirúrgica clara con una mortalidad relativamente baja para la patología. Doce, con una puntuación mayor de 111 puntos, no deberían haber sido operados, ya que se demuestra una mortalidad del 100%. Y, por último, en los 12 pacientes con una puntuación comprendida entre los 106 y los 111 puntos disponemos de una valiosa información que nos confirma una mortalidad alrededor del 88,5% que, creemos, será útil para acabar de decidir si se interviene o no a un paciente, teniendo en cuenta, por supuesto, otros aspectos muchas veces subjetivos, como la edad, calidad de vida previa, etc.
Premio Martorell a la mejor comunicación. 53 Congreso Nacional de la SEACV. Palma de Mallorca 2007.