Objetivo. Presentamos los resultados del tratamiento de la patología oclusiva de la arteria femoral superficial (AFS) con el stent recubierto autoexpandible Viabahn ® -grupo endovascular (EV)-. Comparamos dichos resultados con los obtenidos con el bypass (BP) protésico a primera porción de poplítea -grupo BP-. Pacientes y métodos. Diseño retrospectivo. 46 pacientes (46 extremidades) se han intervenido en 5 años. Indicación de tratamiento: claudicación intermitente o isquemia crítica. Lesiones tratadas: B o C de la clasificación TASC (TransAtlantic Inter Society Consensus) II. Seguimiento clínico y mediante estudio hemodinámico. En el grupo EV también mediante eco-Doppler. Se ha realizado un estudio descriptivo de permeabilidad de la serie y un análisis de factores pronósticos. Resultados. Grupo EV, 20 pacientes (43,5%), y grupo BP, 26 pacientes (56,5%). La indicación clínica fue mayoritariamente (85%) isquemia crítica en ambos grupos. Hubo diferencias en el tipo de lesión intervenida, TASC-B (60%) en el grupo EV y TASC-C (85%) en el grupo BP (p=0,002). En el grupo EV, 3 pacientes presentaron fracaso hemodinámico y 4 oclusiones (1 amputación mayor). En el grupo-BP se ocluyeron 4 injertos (1 amputación mayor). La permeabilidad primaria y secundaria al año para ambos procedimientos ha sido: grupo EV, 50 y 75%; grupo BP, 87 y 91%. Conclusiones. El tratamiento EV con el dispositivo Viabahn en lesiones tipo B en el sector femoropoplíteo ofrece buenos resultados inmediatos y durante el seguimiento. Si bien los resultados no son tan favorables en lesiones tipo C, el tratamiento EV podría ser una alternativa al BP supragenicular en estenosis largas o en tándem, especialmente si se precisa recanalización de la AFS. [ANGIOLOGÍA 2008; 60:117–25]
Aim. We present the outcomes of treatment of occlusive pathologies in the superficial femoral artery (SFA) using the Viabahn ® self-expanding covered stent -the endovascular (EV) group. We compared these results with those obtained using a prosthetic bypass (BP) in the first portion of the popliteal -the BP group. Patients and methods. The study followed a retrospective design. Over a period of 5 years, surgery was performed on 46 patients (46 limbs). Indication for treatment: intermittent claudication or critical ischaemia. Lesions that were treated: B or C on the TASC (TransAtlantic Inter Society Consensus) II classification. Clinical monitoring by means of haemodynamic studies. Doppler ultrasound was also used in the EV group. Both a descriptive study of the patency of the series and an analysis of prognostic factors were carried out. Results. EV group, 20 patients (43.5%), and BP group, 26 patients (56.5%). The clinical indication was mostly critical ischaemia (85%) in the two groups. There were differences in the type of lesion that was treated by surgery: TASC-B (60%) in the EV group and TASC-C (85%) in the BP group (p=0.002). In the EV group, 3 patients presented haemodynamic failure and there were 4 occlusions (1 major amputation). In the BP group, 4 grafts became occluded (1 major amputation). Primary and secondary patency at one year for the two procedures was: EV group, 50 and 75%; BP group, 87 and 91%. Conclusions. EV treatment with a Viabahn device in type B lesions in the femoropopliteal segment offers good outcomes, both immediately and during the follow-up. Although the results are not as favourable in type C lesions, EV treatment could be an alternative to above-the-knee BP in long or tandem stenoses, especially if recanalisation of the SFA is required. [ANGIOLOGIA 2008; 60:117–25]
La arteria femoral superficial (AFS) es la que se encuentra afectada con mayor frecuencia en la patología oclusiva periférica. La forma de presentación clínica es variable, desde la claudicación intermitente hasta la isquemia crítica, fundamentalmente cuando también están lesionados los vasos distales. Es frecuente que estos pacientes presenten claudicación estable no limitante hasta que la enfermedad está muy evolucionada, por lo que suele tratarse de individuos de edad avanzada e importante comorbilidad asociada, especialmente cardiológica. El tratamiento que ha ofrecido mejores resultados en la patología oclusiva extensa de la AFS es el bypass (BP) femoropoplíteo. Si bien en localización infragenicular el BP venoso ofrece claramente mejor permeabilidad que el BP protésico, cuando se trata de un BP femoropoplíteo a primera porción de poplítea, las diferencias no son tan evidentes y la utilización de material protésico en esta localización permitiría preservar la vena ante la eventual necesidad de BP más distales [1-3]. Es creciente en los últimos años el interés en el tratamiento endovascular (EV) de la AFS debido a que se trata de una terapia menos cruenta y que teóricamente no cierra las posibilidades futuras de realización de un BP femoropoplíteo. Sin embargo, en la mayoría de las series, los resultados en términos de permeabilidad son inferiores al BP cuando las lesiones son muy extensas o bien se trata de oclusiones completas de la AFS [4-7]. Aunque los stents parecen mejorar la permeabilidad de la angioplastia transluminal percutánea (ATP) simple a corto plazo, a medio plazo esto no siempre es así, ya que existe riesgo de fatiga del material y ruptura, favoreciendo la hiperplasia neointimal y aumentando el riesgo de trombosis. En los últimos años [8-14] se han publicado estudios con stents recubiertos de politetrafluoroetileno (PTFE) que parecen mejorar la permeabilidad con respecto a los stents no recubiertos especialmente en lesiones extensas de la AFS. Presentamos los resultados de nuestro grupo en el tratamiento de la patología oclusiva de la AFS con el dispositivo Viabahn ® (Gore & Associates, Flagstaff, AZ, EE. UU.), comparándola con los obtenidos con el BP protésico supragenicular. Los objetivos primarios que se han considerado son la permeabilidad de los procedimientos y la incidencia de pérdida de extremidad en los dos grupos de pacientes.
Pacientes y métodosDesde febrero de 2002 hasta febrero de 2007 se han intervenido 46 pacientes (46 extremidades) por presentar patología oclusiva femoropoplítea sintomática. La indicación clínica de tratamiento ha sido tanto la claudicación intermitente como la presencia de isquemia crítica, bien dolor en reposo o presencia de lesiones tróficas. La indicación anatómica ha sido la existencia de lesiones oclusivas de la AFS más o menos extensas, respetando la arteria poplítea en su primera porción -se excluyeron, por tanto, las lesiones TASC (TransAtlantic Inter Society Consensus) II, D-. No se han incluido las lesiones cortas de la AFS (lesiones tipo A de la clasificación TASC II), en las que el tratamiento habitual es la angioplastia simple con/sin stent no recubierto. La presencia de lesiones oclusivas asociadas en vasos distales no ha supuesto un criterio de exclusión de pacientes en este estudio. Se han incluido, por tanto, los pacientes que presentaban patología oclusiva femoropoplítea B o C de la clasificación TASC II [15].
Se trata de un diseño retrospectivo en el que los pacientes incluidos en el estudio fueron asignados de forma no aleatorizada al ser tratados mediante cirugía convencional (grupo BP) o mediante tratamiento EV (grupo EV). El grupo BP fue tratado mediante un BP femoropoplíteo a 1.a porción con PTFE. Al grupo EV se le implantó el dispositivo Viabahn, que consiste en un stent autoexpandible de nitinol, de longitud y diámetros variables, con una cubierta interna de PTFE ultrafino. Ambos tipos de procedimientos se realizaron en quirófano, por el mismo equipo de cirujanos. En los dos grupos de pacientes se realizó una arteriografía intraoperatoria de control al finalizar el procedimiento.
El seguimiento de los pacientes ha sido clínico y hemodinámico mediante registro de presiones segmentarias, en el grupo BP. Además, en el grupo EV se ha realizado seguimiento mediante eco-Doppler (ED). El ED se ha realizado en el Laboratorio de Diagnóstico Vascular No Invasivo de nuestro Servicio con el ecógrafo Philips EnVisor HD. Los criterios de estenosis grave han sido la presencia de una velocidad sistólica (VS)>250cm/s o de una ratio preestenosis/estenosis>3,5.
El estudio estadístico se ha realizado empleando el programa SPSS v. 12.0. Los test estadísticos empleados, en función del tipo de variable analizada, han sido chi al cuadrado y t de Student. La supervivencia se ha analizado mediante curvas de KaplanMeier y la significación estadística mediante el test de Breslow.
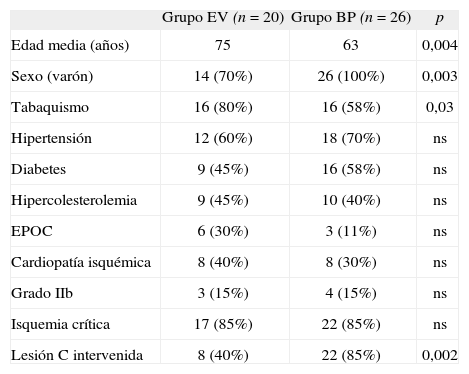
ResultadosDe los 46 pacientes intervenidos, 20 pacientes fueron tratados con el dispositivo Viabahn (grupo EV) y en 26 se realizó un BP protésico supragenicular (grupo BP). Los factores de riesgo y la comorbilidad de ambos grupos se presentan en la tabla I. La edad media fue 12 años superior en el grupo EV (75 frente a 63 años, p=0,004). Si bien en el grupo BP todos los sujetos fueron varones, en el grupo EV un 30% fueron mujeres (p=0,003). De los factores de riesgo analizados, sólo hubo diferencias entre ambos grupos en la mayor prevalencia de fumadores en el grupo EV (p=0,03).
Características demográficas, indicación clínica y lesión intervenida.
| Grupo EV (n=20) | Grupo BP (n=26) | p | |
| Edad media (años) | 75 | 63 | 0,004 |
| Sexo (varón) | 14 (70%) | 26 (100%) | 0,003 |
| Tabaquismo | 16 (80%) | 16 (58%) | 0,03 |
| Hipertensión | 12 (60%) | 18 (70%) | ns |
| Diabetes | 9 (45%) | 16 (58%) | ns |
| Hipercolesterolemia | 9 (45%) | 10 (40%) | ns |
| EPOC | 6 (30%) | 3 (11%) | ns |
| Cardiopatía isquémica | 8 (40%) | 8 (30%) | ns |
| Grado IIb | 3 (15%) | 4 (15%) | ns |
| Isquemia crítica | 17 (85%) | 22 (85%) | ns |
| Lesión C intervenida | 8 (40%) | 22 (85%) | 0,002 |
BP: bypass; EPOC: enfermedad pulmonar obstructiva crónica; EV: endovascular; ns: no significativo.
La indicación clínica en ambos grupos de pacientes ha sido de forma predominante la isquemia crítica (85% frente a 85%, p=no significativo).
Se observaron diferencias significativas en el tipo de lesión tratada, de forma que en el grupo BP se trataron lesiones más complejas con mayor frecuencia (Tabla I).
Resultados precoces grupo EVEn todos los pacientes del grupo EV se realizó un abordaje anterógrado ipsilateral. En 15 (75%) se realizó abordaje quirúrgico de la bifurcación femoral. En un paciente, debido a la presencia de una placa que se extendía proximalmente hasta la bifurcación femoral, se realizó una angioplastia quirúrgica del origen de la AFS. En otro caso se asoció angioplastia simple de un vaso tibial. Como complicaciones inmediatas hay que destacar que en dos pacientes (10%) se produjo trombosis de vasos distales, que se solucionó mediante trombectomía simple. En uno de los pacientes en los que se realizó abordaje quirúrgico del origen de AFS, se produjo un linfocele en el postoperatorio que precisó una nueva intervención. Otro paciente con antecedentes de cardiopatía isquémica presentó angina durante su estancia hospitalaria. La estancia media postoperatoria fue de 6 días (intervalo: 2–30 días).
Resultados precoces grupo BPEl tipo de prótesis empleada ha sido PTFE de 6–8mm según el criterio del cirujano. En el grupo de pacientes tratados mediante BP, un paciente trasplantado renal (3,8%) y en tratamiento crónico con inmunosupresores presentó infección del injerto, con mala
evolución con el tratamiento habitual, por lo que hubo que proceder a la retirada de la prótesis a los 25 días de realizar el BP y el paciente perdió finalmente la extremidad. Un paciente presentó oclusión del BP sin que se observaran defectos técnicos tras la trombectomía y el consiguiente control arteriográfico intraoperatorio. Falleció un paciente (3,8%) con cardiopatía previa que presentó infarto agudo de miocardio (IAM) e isquemia crónica crítica (ICC).
Aunque la estancia media posprocedimiento fue superior a la del grupo EV (12,7 días; intervalo: 4–91 días), las diferencias entre ambas no fueron significativas.
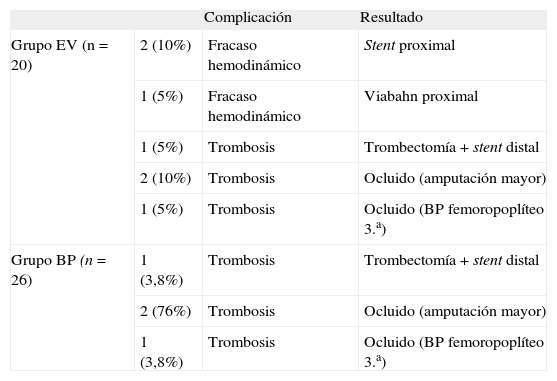
SeguimientoEl tiempo medio de seguimiento han sido 15 meses (intervalo: 1–55 meses). La permeabilidad primaria final en el grupo EV ha sido inferior a la del grupo BP (65-81%). Sin embargo, la permeabilidad secundaria ha sido muy similar en ambos grupos (85-89%, respectivamente). Durante el seguimiento, en el grupo EV, 3 pacientes (15%) han presentado fracaso hemodinámico, que se solucionaron mediante un nuevo procedimiento EV. En otros 4 pacientes (20%) se ha producido oclusión del dispositivo, pudiendo repermeabilizarse dos de éstos. En un paciente de alto riesgo quirúrgico hubo que realizar una amputación mayor tras la oclusión del dispositivo (Tabla II). En el grupo BP, 4 pacientes (15,2%) presentaron oclusión del injerto. En un paciente pudo rescatarse el BP mediante trombectomía y stent en la anastomosis distal. Dos pacientes con enfermedad grave de los troncos distales fueron amputados tras oclusión del BP. El cuarto paciente con oclusión del injerto precisó de la realización de un BP venoso femoropoplíteo de 3.a porción.
Complicaciones durante el seguimiento.
| Complicación | Resultado | ||
| Grupo EV (n=20) | 2 (10%) | Fracaso hemodinámico | Stent proximal |
| 1 (5%) | Fracaso hemodinámico | Viabahn proximal | |
| 1 (5%) | Trombosis | Trombectomía+stent distal | |
| 2 (10%) | Trombosis | Ocluido (amputación mayor) | |
| 1 (5%) | Trombosis | Ocluido (BP femoropoplíteo 3.a) | |
| Grupo BP (n=26) | 1 (3,8%) | Trombosis | Trombectomía+stent distal |
| 2 (76%) | Trombosis | Ocluido (amputación mayor) | |
| 1 (3,8%) | Trombosis | Ocluido (BP femoropoplíteo 3.a) |
BP: bypass; EV: endovascular.
La permeabilidad primaria del grupo EV a los 6 y 12 meses ha sido del 76 y del 50%. Para el grupo BP la permeabilidad primaria a 6 y 12 meses ha sido del 87%. Aunque la permeabilidad del BP ha sido superior, esta diferencia no ha alcanzado la significación estadística (Fig. 1).
La permeabilidad primaria asistida para el grupo BP ha sido la misma que la primaria, ya que no se ha tratado ningún BP por fracaso hemodinámico. Sí ha habido, sin embargo, una mejor permeabilidad asistida en el grupo EV, ya que en tres ocasiones se pudo prevenir la oclusión del dispositivo (Fig. 2).
Pudieron rescatarse algunos Viabahn y BP ocluidos. Nuevamente, aunque la permeabilidad fue mayor en el grupo BP, no se encontraron diferencias significativas con el grupo EV (Fig. 3).
Se ha analizado como posible factor pronóstico negativo en el grupo EV el tipo de lesión TASC-II intervenida. Ninguno de los 12 pacientes del grupo EV que se trataron por lesiones TASC-II B se ocluyó durante el seguimiento. Sin embargo, sí se ocluyeron 3 de los 8 pacientes (37,5%) que presentaron lesiones TASC-II C -p=0,04, RR: 1,6 (1,1-2,7) -. Del total de pacientes intervenidos en la serie, 39 presentaban isquemia crítica, 17 en el grupo Viabahn y 22 en el grupo BP. La incidencia de salvación de extremidad ha sido del 82,2% (n=15) en el grupo EV y del 86,4% (n=19) en el grupo BP (p=no significativo).
DiscusiónAunque el tratamiento de elección de la patología oclusiva de la AFS sigue siendo el BP femoropoplíteo, en los últimos años es creciente el interés por el tratamiento de dicha patología mediante procedimientos EV. El tratamiento óptimo no va a ser único para todos los pacientes y antes de decidir la modalidad terapéutica más apropiada hay que considerar aspectos como la clínica del paciente (claudicación o isquemia crítica), el tipo de lesión que presenta (estenosis cortas u oclusiones largas), la comorbilidad asociada especialmente a tener en cuenta, ya que muchos pacientes son ancianos con cardiopatía isquémica y múltiples factores de riesgo cardiovascular [16] y no menos importante, el criterio del facultativo que va a intervenir.
La ATP ha sido la primera modalidad de terapéutica EV empleada en la AFS [17]. En pacientes con claudicación limitante que presentan una lesión corta de la AFS, la ATP está ampliamente reconocida como modalidad de tratamiento, con una reducida morbimortalidad y aceptables cifras de permeabilidad [15]. En casos seleccionados, con lesiones favorables, la permeabilidad a 12 meses para la ATP simple es del 75% en el caso de estenosis y del 65% si se trata de oclusiones. Hay que considerar que este tipo de lesiones no son muy frecuentes en la práctica clínica, ya que muy rara vez ocasionan por sí mismas suficiente clínica como para justificar el intervencionismo. En los casos en los que la ATP no ha sido eficaz debido a recoil o a disección en el lugar de dilatación, el stent ha mejorado la permeabilidad y ha permitido tratar lesiones más complejas, con una permeabilidad al año del 75% y del 65% a los 3 años [15]. Existen datos controvertidos sobre si el uso de stenting primario en vez de selectivo mejoraría la permeabilidad de los procedimientos EV en la AFS. En un metaanálisis [4] que compara los resultados de la ATP con/sin stent frente a stent primario (stent balón-expandible), la permeabilidad para el stenting primario fue del 65% a los 3 años, mientras que para la ATP dependía fundamentalmente del estadio clínico, siendo del 65% en claudicantes y del 30% en isquemia crítica. Apoyándose en estos estudios y en otros como el publicado por Schillinger et al [18], en el que la incidencia de reestenosis al año para el grupo de ATP simple fue del 63%, mientras que para el grupo stent primario fue del 37%, muchos autores piensan que existe suficiente evidencia para afirmar que en lesiones largas de la AFS debería emplearse es stenting primario sistemáticamente [19]. El uso de stents autoexpandibles de nitinol parece mejorar la permeabilidad del stent de acero, debido a su mayor flexibilidad y elasticidad. En las series de Hayerizadeh y Sabeti [20, 21] la permeabilidad para los stent de nitinol en el sector femoropoplíteo es del 65% al año, mientras que para el de acero es de sólo el 35%. No obstante, los stents de nitinol presentan el problema de un mayor riesgo de fractura [22] con reestenosis intrastent y de oclusión. Scheinert et al [23] encontraron un 25% de fracturas en su serie, siendo el principal factor asociado la longitud del stent, de forma que cuando éstos eran superiores a 16cm, la incidencia de ruptura alcanzaba el 52%. La permeabilidad al año fue del 84% en el grupo sin ruptura, mientras que fue sólo del 41% en los que sí la presentaron.
El empleo de stents recubiertos podría teóricamente paliar algunos de los inconvenientes de los stents convencionales. Idealmente, la cubierta de PTFE reduciría el riesgo de hiperplasia neointimal, por lo que la permeabilidad podría ser superior. Por otra parte, el riesgo de hiperplasia quedaría limitado a los extremos del dispositivo, por lo que la longitud de la lesión tratada no sería tan importante como para los otros tipos de stent. Además, la cubierta de PTFE minimizaría el riesgo de fractura del stent y, por tanto, el riesgo de reestenosis y oclusión. En este sentido, Saxon et al, en una serie de 87 dispositivos Viabahn no han encontrado ningún caso de fractura [24]. Una limitación del dispositivo Viabahn, a diferencia de otros stents, es la necesidad de introductores de mayor tamaño que en ocasiones puede condicionar la necesidad de abordaje quirúrgico, sobre todo si coexiste enfermedad proximal de la AFS. Fischer et al [9] han publicado recientemente una permeabilidad secundaria con el dispositivo Viabahn en lesiones largas de la AFS del 80% a los 3 años, mejorando hasta el 90% en el subgrupo de pacientes con estenosis largas no calcificadas y buena salida distal. En un ensayo clínico [10] se ha publicado una permeabilidad primaria a 4 años del 80% con el dispositivo Viabahn en lesiones mayores de 10cm de la AFS, mientras que para la ATP simple, en lesiones de similares características fue sólo del 25%.
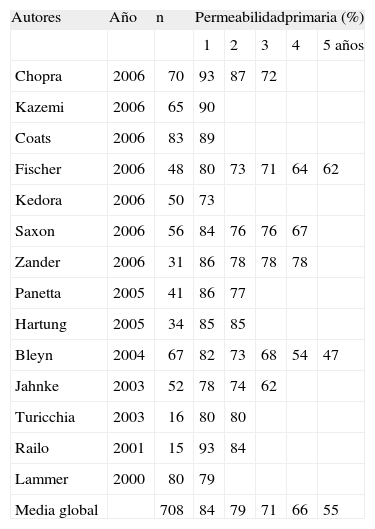
En la tabla III se presenta la permeabilidad del dispositivo Viabahn, publicada en la bibliografía.
Permeabilidad publicada del dispositivo Viabahn en el sector femoropoplíteo [23].
| Autores | Año | n | Permeabilidadprimaria (%) | ||||
| 1 | 2 | 3 | 4 | 5 años | |||
| Chopra | 2006 | 70 | 93 | 87 | 72 | ||
| Kazemi | 2006 | 65 | 90 | ||||
| Coats | 2006 | 83 | 89 | ||||
| Fischer | 2006 | 48 | 80 | 73 | 71 | 64 | 62 |
| Kedora | 2006 | 50 | 73 | ||||
| Saxon | 2006 | 56 | 84 | 76 | 76 | 67 | |
| Zander | 2006 | 31 | 86 | 78 | 78 | 78 | |
| Panetta | 2005 | 41 | 86 | 77 | |||
| Hartung | 2005 | 34 | 85 | 85 | |||
| Bleyn | 2004 | 67 | 82 | 73 | 68 | 54 | 47 |
| Jahnke | 2003 | 52 | 78 | 74 | 62 | ||
| Turicchia | 2003 | 16 | 80 | 80 | |||
| Railo | 2001 | 15 | 93 | 84 | |||
| Lammer | 2000 | 80 | 79 | ||||
| Media global | 708 | 84 | 79 | 71 | 66 | 55 | |
En nuestra serie, la permeabilidad secundaria para el dispositivo Viabahn está dentro de los márgenes publicados, si bien para conseguir esta permeabilidad ha sido preciso un estrecho seguimiento en el Laboratorio de Vascular y se ha necesitado un elevado número de reintervenciones. Sin embargo, la permeabilidad primaria es sensiblemente inferior al grupo BP. Pensamos que esto podría deberse a variaciones en los pacientes seleccionados en ambos grupos, con un mayor porcentaje de lesiones tipo B que C en el grupo EV.
Aunque la eficacia de los dispositivos recubiertos es conocida, hay que recordar que presentan algunas limitaciones. En la mayoría de los casos la fuerza radial que ejercen es baja, por lo que su utilidad en lesiones calcificadas podría reducirse. Por otra parte, se han descrito casos de trombosis precoz sin evidenciarse en ocasiones defectos técnicos [19, 26]. Hay que tener en cuenta además que, al tratarse de un dispositivo recubierto, en muchas ocasiones, sobre todo en el área genicular, la oclusión de circulación colateral va a ser inevitable.
En ocasiones, la oclusión del dispositivo se relaciona, tanto precozmente como a medio plazo, con la dilatación con balón fuera de los márgenes de la endoprótesis, lo que podría provocar inicialmente disección localizada y, a medio plazo, la aparición de hiperplasia localizada. En nuestra serie un 20% de los pacientes han precisado un nuevo procedimiento endoluminal durante el seguimiento, en tres ocasiones en el área de implante proximal y en una en la distal.
En este momento, está en marcha el estudio VIBRANT, que consiste en un diseño aleatorizado, que compara el dispositivo Viabahn con stent no recubiertos. Los resultados de este estudio nos permitirán definir mejor el papel de ambos tipos de stent en las lesiones complejas de la AFS.
El único estudio aleatorizado que se ha realizado hasta la fecha comparando el stent recubierto y el BP protésico es el publicado por Kedora et al [27]. En este ensayo clínico no se observaron diferencias ni en la permeabilidad ni en la tasa de salvación de extremidad entre el grupo BP y el grupo stent. La permeabilidad secundaria al año fue, en este estudio, del 83,7% para el grupo EV y 83,9% para el BP, cifras aproximadas a las obtenidas en nuestro estudio (75% grupo EV, 91% grupo BP). Como en nuestra serie, las lesiones tipo C de la TASC-II han sido el principal factor de riesgo de oclusión del dispositivo EV.
El presente estudio presenta dos limitaciones importantes. En primer lugar, el tamaño de la muestra ha sido reducido, lo que podría justificar que no se hubieran encontrado diferencias en la permeabilidad del grupo BP y del grupo EV (elevado error α). Por otra parte, es un diseño retrospectivo, por lo que se trata de pacientes con diferentes características basales, clínicas y anatómicas, y diferente modo de seguimiento en ambos grupos (limitada validez interna).
En conclusión, el tratamiento EV con el dispositivo Viabahn en lesiones tipo B en el sector femoropoplíteo ofrece buenos resultados inmediatos y durante el seguimiento. Si bien los resultados no son tan favorables en lesiones tipo C, el tratamiento EV puede ser una alternativa al BP supragenicular en estenosis largas o en tándem, especialmente si se precisa recanalización de la AFS. Para conseguir una buena permeabilidad secundaria con este dispositivo se precisa un estrecho seguimiento clínico y hemodinámico y un mayor número de reintervenciones que con la cirugía convencional.