Com tratamento médico, 77,6% dos doentes sobrevivem à fase crónica da dissecção aórtica. Vinte e cinco a 40 por cento dos doentes sob tratamento médico que sobrevivem a uma dissecção aguda da aorta evoluem para aneurisma.
Caso clínicoHomem de 73 anos, hipertenso, admitido por colecistite aguda perfurada. O estudo imagiológico documentou um aneurisma toraco‐abdominal pós‐dissecção crónica tipo B. O orifício de entrada, extremamente calcificado, encontrava‐se na transição entre o terço médio e distal da aorta torácica descendente. A rotura contida não podia ser excluída. O tronco celíaco, as artérias mesentérica superior e renais originavam‐se do lúmen verdadeiro. O orifício de reentrada era visível na face posterior da aorta, entre as 2 artérias renais. Todo o segmento aórtico dissecado encontrava‐se francamente calcificado e o verdadeiro lúmen apresentava‐se significativamente estenosado. O doente permaneceu sob antibioterapia e controlo tensional apertado. Foi realizada colecistiostomia percutânea ecoguiada. Foi submetido ao implante de uma endoprótese tubular cónica, imediatamente acima da origem do tronco celíaco. Na angiografia de controlo, identificava‐se preenchimento retrógrado lento do falso lúmen, através do que havia sido o orifício de reentrada. Optou‐se por uma atitude conservadora. Quatro dias após a intervenção, a TC de controlo documentou um resultado favorável com trombose do falso lúmen, conseguindo‐se assim a exclusão do aneurisma.
With medical management, 77,6% survived the chronic phase of aortic dissection. Twenty five to forty percent of patients surviving acute aortic dissection will progress to aneurysm dilatation.
Case ReportMale patient, 73 year‐old, with a history of hypertension. He was admitted with a perforated acute cholecystitis. Imaging workup documented a thoracoabdominal aneurysm post type B chronic dissection. Specifically, angio‐CT revealed a heavily calcified entry flap in the transition from the middle to the bottom third of the descending thoracic aorta. Aneurismal degeneration of the distal thoracic aorta had occurred; contained rupture could not be excluded. The celiac trunk, superior mesenteric and renal arteries originated from the true lumen. A reentry tear was visible in the posterior aorta surface, between the two renal arteries. The dissected aortic segment was markedly calcified (both the true and false lumen outer walls as well as the dividing wall between them). True lumen was significantly stenosed. The patient remained under antibiotic therapy and aggressive blood pressure control. Ultrasound‐guided percutaneous cholecystostomy was performed. He then underwent an elective expeditious conic tubular stentgraft implantation, immediately above the celiac trunk origin. Slow false lumen retrograde perfusion, from what had been the reentry tear, was still present at completion angiogram. An expectant attitude was undertaken. Four days after intervention the control CT documented a favorable outcome. False lumen thrombosis had been induced and excluding therefore the aneurysm.
Com tratamento médico, 77,6% dos doentes sobrevivem à fase crónica da dissecção aórtica1. Vinte e cinco a 40% dos doentes sob tratamento médico que sobrevivem a uma dissecção aguda da aorta evoluem para aneurisma2. São fatores com impacto significativo na degenerescência aneurismática pós‐dissecção a hipertensão arterial (HTA) mal controlada, um diâmetro da aorta superior a 4cm na fase aguda e a persistência de falso lúmen patente3. Este último é um fator de risco independente para degeneração aneurismática. Induzir a trombose do falso lúmen, através da exclusão do orifício de entrada com uma endoprótese, tem o potencial de reduzir as complicações da dissecção aórtica tipo B.
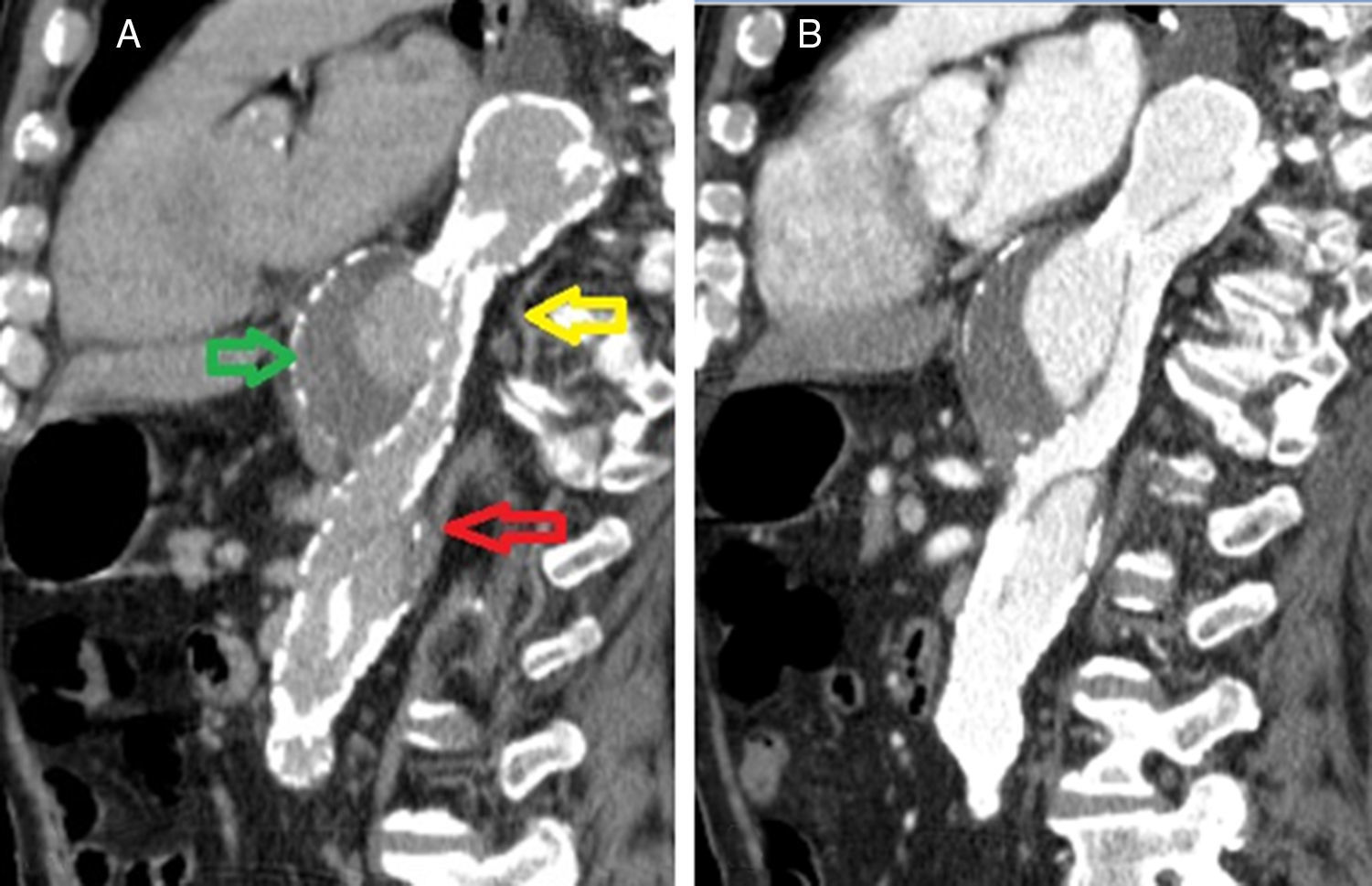
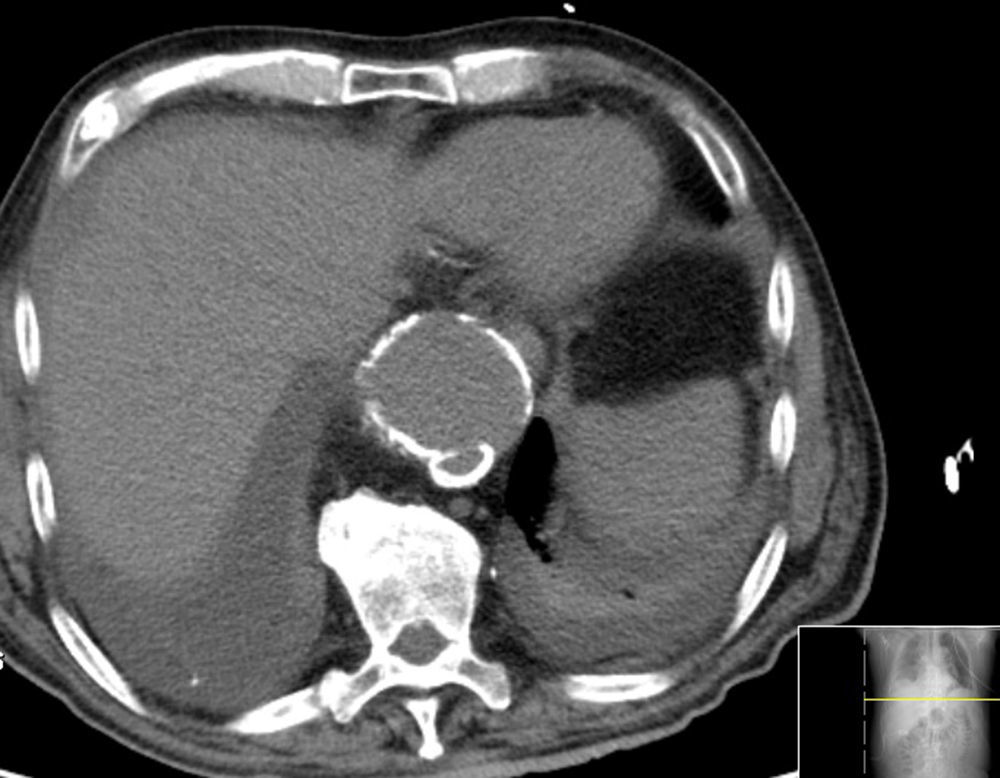
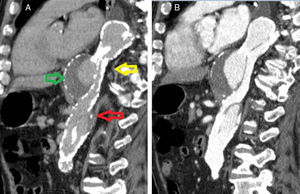
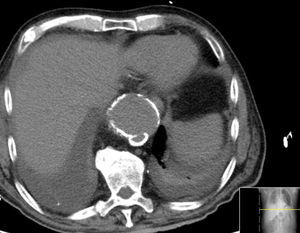
Caso clínicoDoente do sexo masculino, 73 anos de idade, com antecedentes de HTA. Iniciou, 6 semanas antes da admissão hospitalar, dor abdominal localizada ao hipocôndrio direito e náuseas. Por agravamento progressivo das queixas e aparecimento de vómitos recorreu ao serviço de urgência onde realizou ecografia abdominal. Teve alta hospitalar com o diagnóstico de colecistite aguda, medicado com antibiótico e orientado para realização de colecistectomia eletiva. Por persistência dos sintomas foi reavaliado. Repetiu ecografia abdominal que revelou a presença de colecistite perfurada com abcesso subcapsular associado, sem evidência de litíase vesicular. Realizou Tomografia Computadorizada (TC) abdominal que confirmou os achados ecográficos e demonstrou a presença de dilatação aneurismática da aorta torácica distal, com dissecção crónica tipo B (fig. 1) e derrame pleural direito.
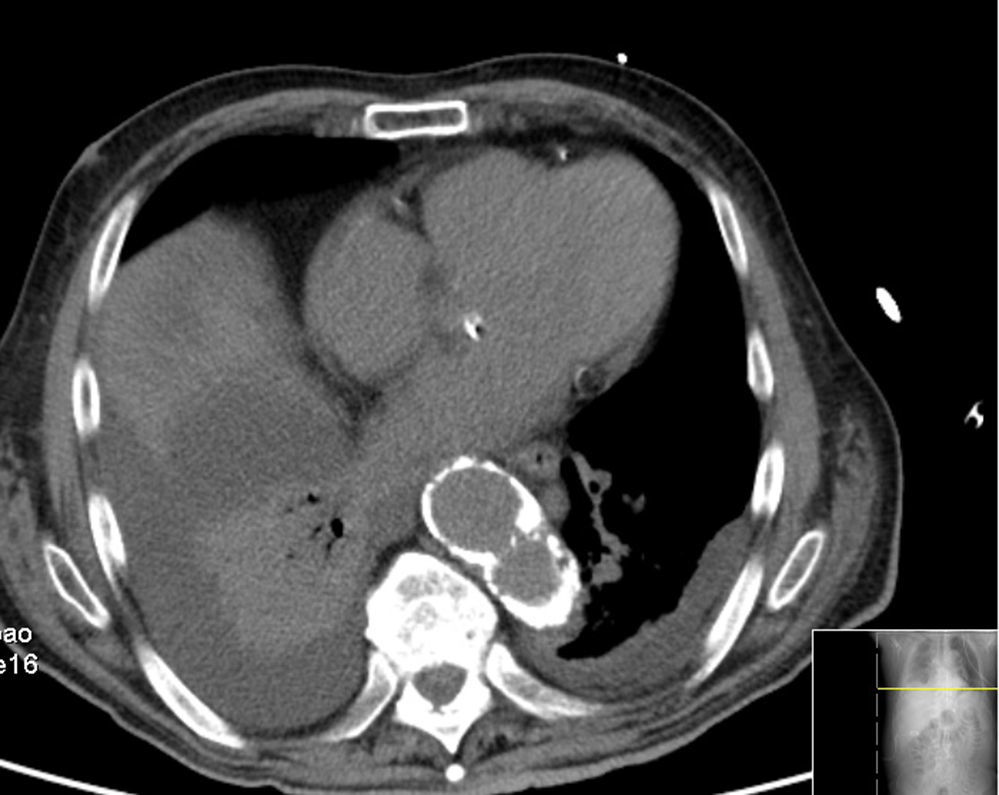
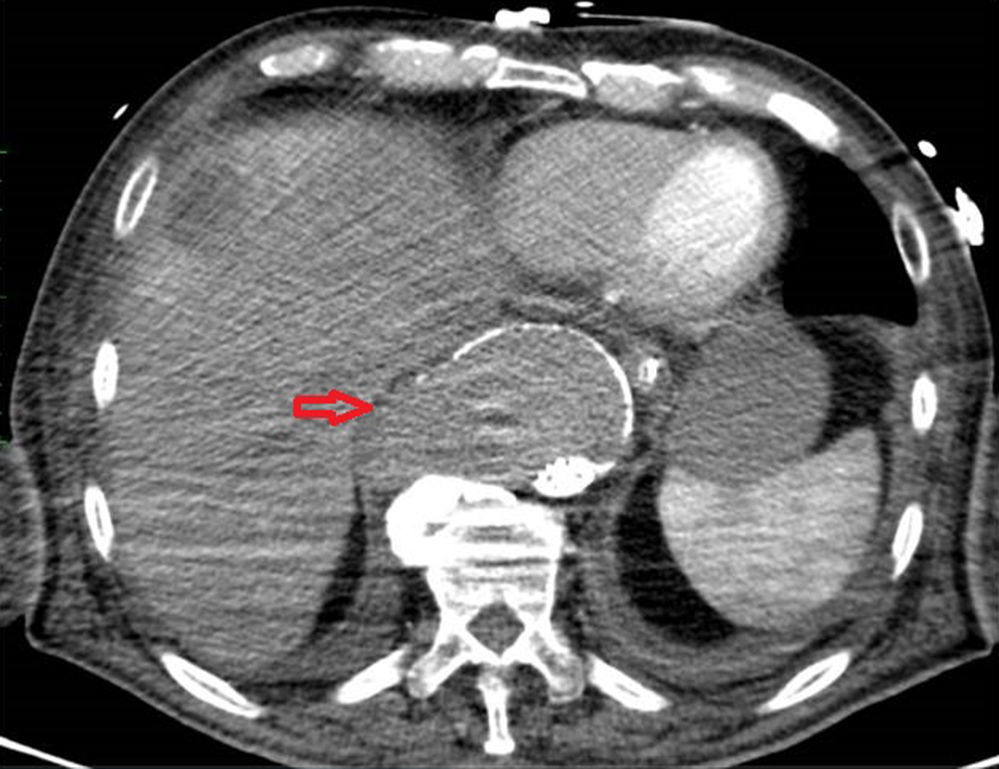
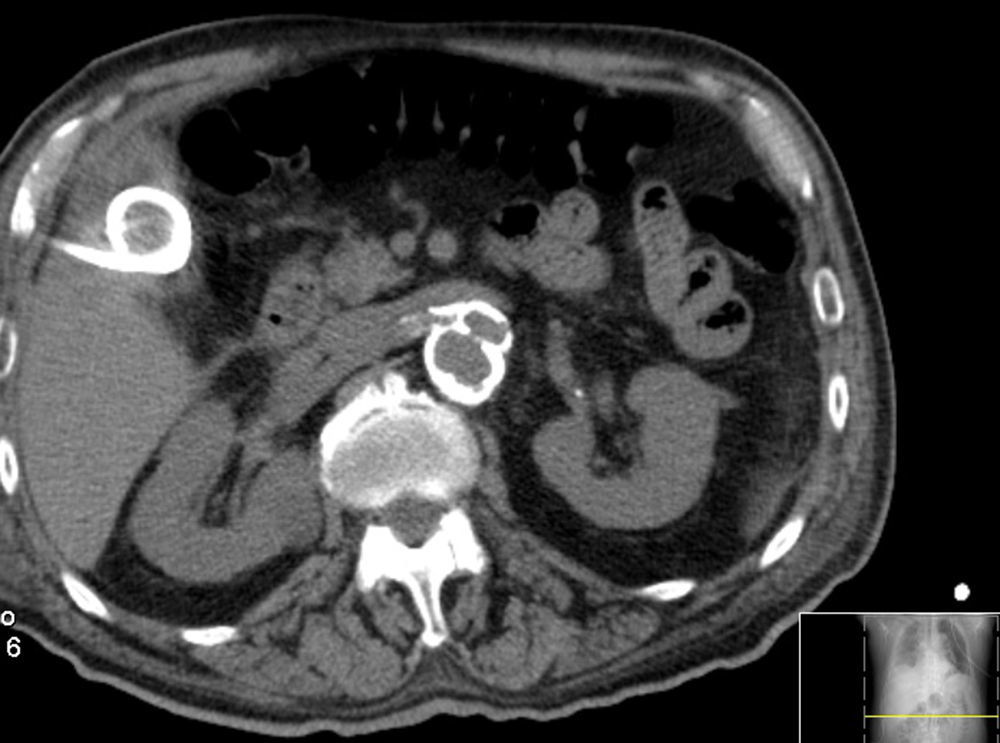
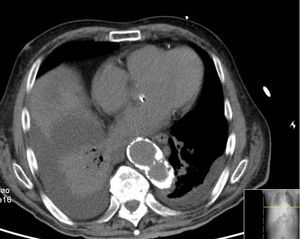
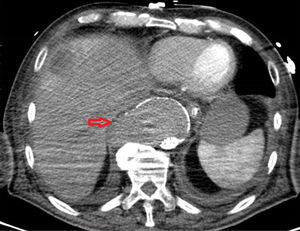
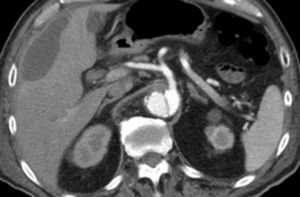
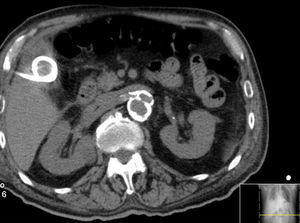
Em angio‐TC toraco‐abdomino‐pélvica visualizou‐se um orifício de entrada extremamente calcificado, na transição entre o terço médio e distal da aorta torácica descendente (fig. 2). Havia ocorrido degenerescência aneurismática da aorta torácica distal, que apresentava 6,1cm de maior diâmetro, no terço distal da aorta torácica, e rotura da sua parede lateral direita, imediatamente antes da transição toraco‐abdominal (fig. 3). O tronco celíaco, as artérias mesentérica superior e renais originavam‐se do lúmen verdadeiro (fig. 4). O orifício de reentrada era visível na face posterior da aorta, entre as 2 artérias renais (fig. 5). Todo o segmento aórtico dissecado encontrava‐se francamente calcificado (flap incluído). O verdadeiro lúmen apresentava‐se significativamente estenosado (fig. 6). Não eram evidentes alterações esplâncnicas.
O doente não apresentava manifestações clínicas de isquemia visceral ou dos membros inferiores.
Foi realizada colecistiostomia percutânea ecoguiada. Permaneceu sob antibioterapia, inicialmente empírica de largo espectro e posteriormente dirigida para microrganismo isolado no conteúdo biliar drenado, e controlo tensional apertado. De referir que as hemoculturas realizadas foram sempre negativas.
Estávamos perante um doente com os seguintes problemas: dissecção crónica tipo B, complicada com aneurisma em rotura contida; HTA, com perfil tensional estabilizado por controlo farmacológico apertado; colecistite aguda perfurada com abcesso subcapsular hepático, em drenagem percutânea; insuficiência renal com 1,36mg/dL de creatinina e baixo débito urinário; insuficiência respiratória tipo 1 com derrame pleural bilateral; e agitação psicomotora. Assim sendo, o tratamento impunha‐se, quer pela dissecção tipo B complicada com aneurisma em rotura contida, num doente com colecistite aguda sob tratamento, quer pelo envolvimento e agravamento progressivo de outros órgãos que começavam a manifestar sinais de falência, com risco de progressão para disfunção multiorgânica.
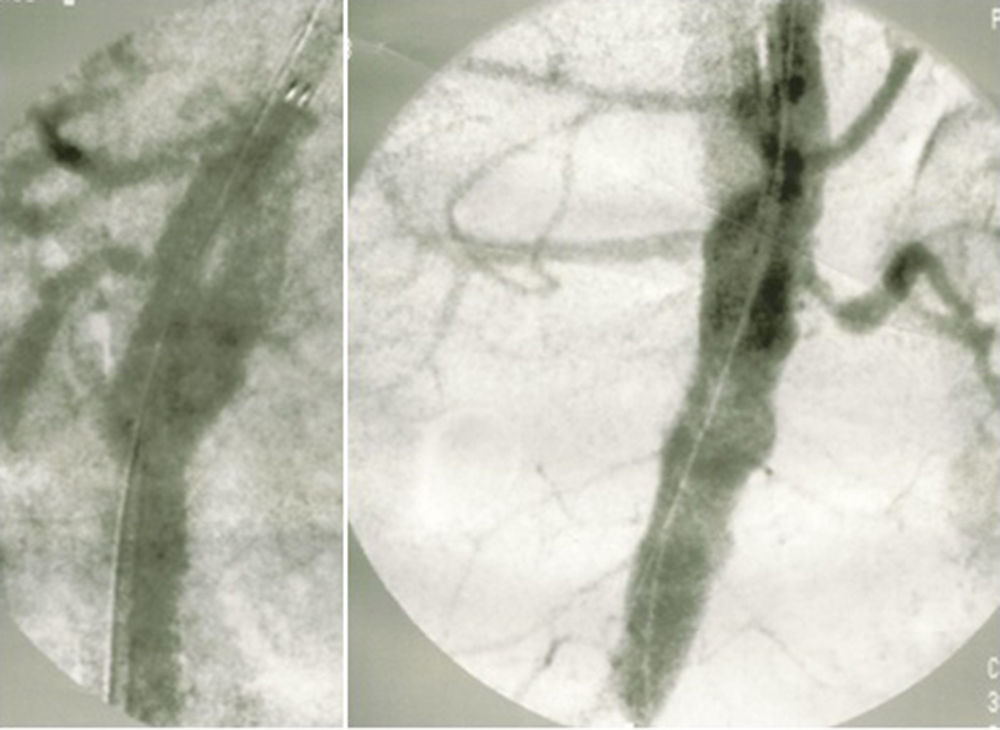
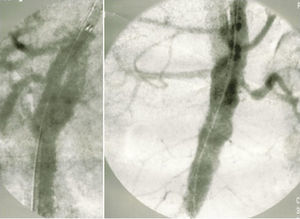
Procedeu‐se ao implante de uma endoprótese tubular cónica (Relay® 36mmx32mmx15cm), apropriada aos diferentes diâmetros da aorta, imediatamente acima da origem do tronco celíaco. Foram utilizados 2 acessos femorais; percutâneo à esquerda e abordagem direta à direita. Conseguiu‐se o encerramento da entrada proximal. Na angiografia de controlo visualizava‐se um preenchimento retrógrado lento do falso lúmen, através do que havia sido orifício de reentrada (entre as 2 artérias renais, na face posterior da aorta) (fig. 7). Optou‐se por uma atitude conservadora.
Após a colocação da endoprótese os pulsos femorais eram palpáveis, embora pouco amplos, resultado da estenose do lúmen verdadeiro.
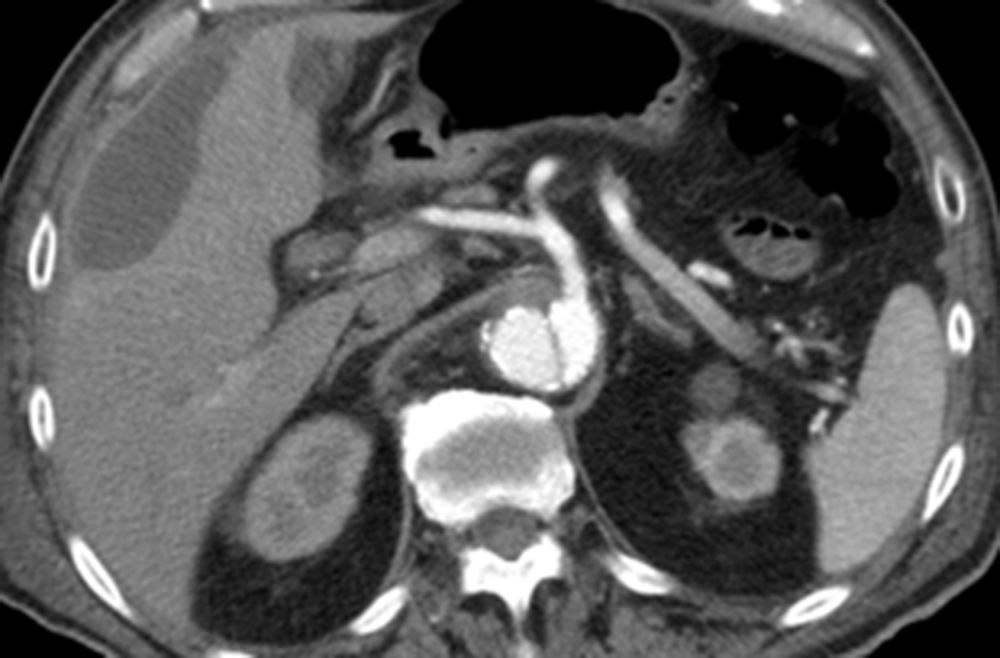
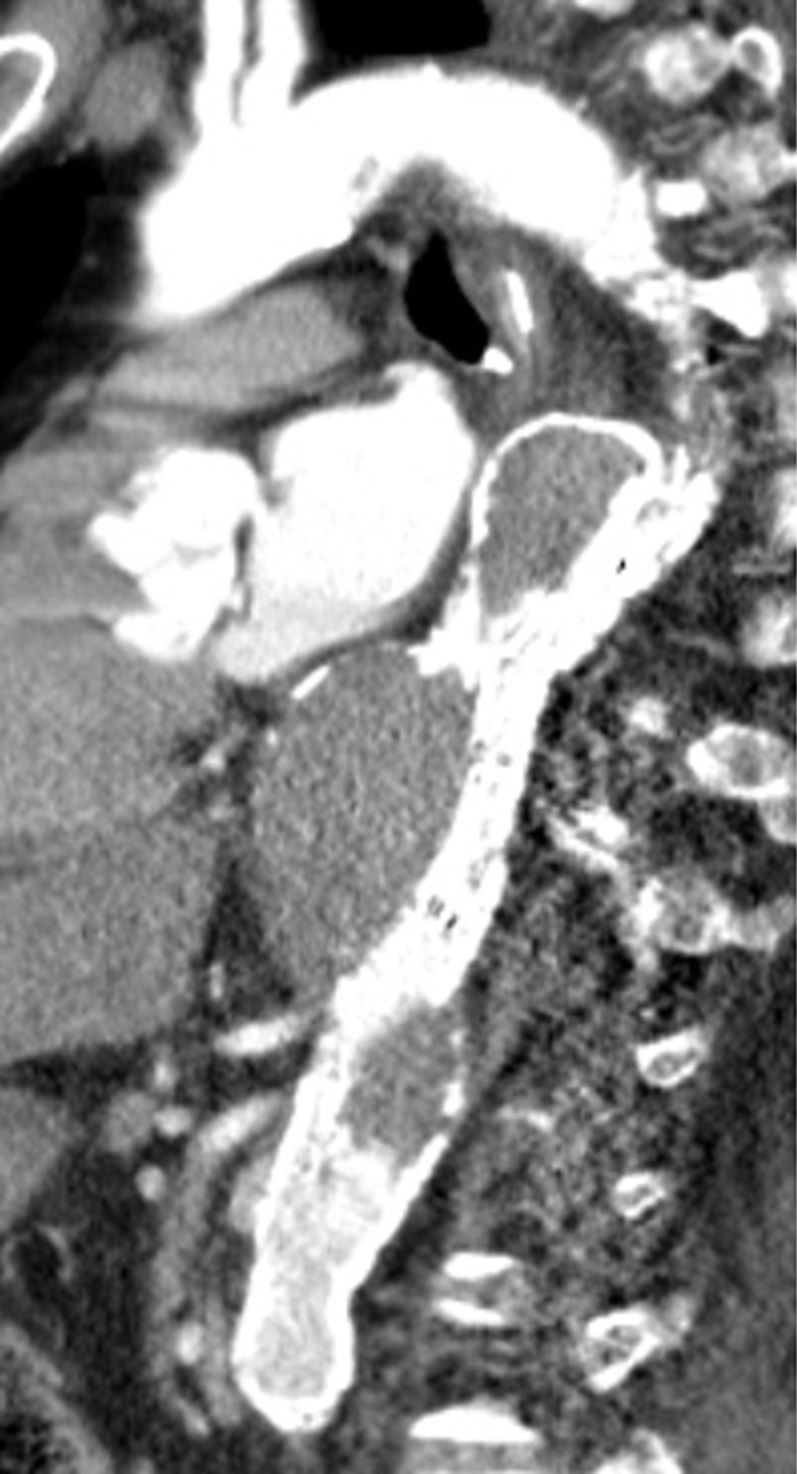
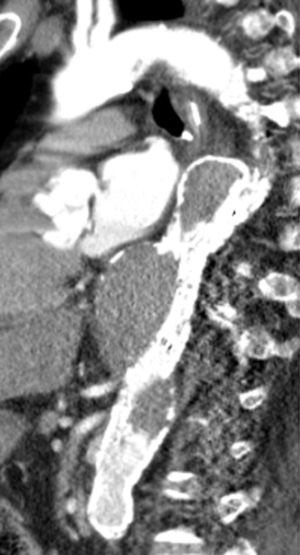
Quatro dias após a intervenção, a TC de controlo documentou um resultado favorável, embora expansão do verdadeiro lúmen e diminuição do falso lúmen ainda não fossem evidentes. Havia ocorrido trombose do falso lúmen, conseguindo‐se assim a exclusão do aneurisma (fig. 8).
O doente teve alta hospitalar 2 meses após a admissão; internamento prolongado por pneumonia nosocomial.
Este caso foi encarado como um desafio técnico dadas a forma de apresentação, as características anatómicas e a iminência do tratamento. O tratamento endovascular apresentou‐se como uma solução atrativa, com taxas de morbilidade e sobrevivência que se impunham às outras opções terapêuticas.
DiscussãoQuanto ao tempo de apresentação, as dissecções aórticas podem ser classificadas em agudas (menos de 14 dias após o início dos sintomas), subagudas (15‐90 dias de evolução) e crónicas (mais de 90 dias após o início dos sintomas)7. Podem ainda ser subdivididas em complicadas e não complicadas, apresentando esta distinção impacto no tratamento. As dissecções tipo B complicadas incluem os casos em que se verifique rotura ou rotura iminente, síndrome de mal perfusão visceral, isquemia dos membros, isquemia medular, rápida expansão do falso lúmen (>1cm/ano), diâmetro aórtico ≥5,5cm e dor ou HTA refratárias. As recomendações sugerem tratamento médico otimizado para as dissecções tipo B não complicadas, agudas ou crónicas, reservando a intervenção para as dissecções complicadas, agudas ou crónicas4.
A mortalidade hospitalar no tratamento da dissecção aguda tipo B pode chegar aos 10% nos doentes submetidos a tratamento médico, 11% nos doentes submetidos a tratamento endovascular e 33% na cirurgia clássica, considerando que foram intervencionados as dissecções agudas tipo B complicadas5. Numa revisão sistemática do tratamento por cirurgia aberta da dissecção crónica tipo B complicada, identificaram‐se taxas de sobrevivência agregada aos um, 3, 5 e 10 anos de 82,1, 74,1, 66,3 e 50,8%, respetivamente6.
O estudo INSTEAD comparou o tratamento endovascular com o tratamento médico em doentes com dissecção aórtica tipo B não complicada, subaguda e crónica. Não foi encontrada diferença na mortalidade relacionada com a aorta aos 30 dias e aos 2 anos entre os 2 grupos. Foi documentada uma diferença significativa no remodeling aórtico no grupo submetido a tratamento endovascular da aorta torácica (TEVAR), sendo que neste grupo se verificou trombose do falso lúmen e remodeling aórtico em 90% dos casos7.
O estudo STABLE, que envolveu 40 doentes com dissecção aguda ou subaguda tipo B complicada submetidos a TEVAR, descreveu uma taxa de mortalidade aos 30 dias de 5%8. Fattori et al. reportaram uma taxa de mortalidade aos 5 anos de 15,5% no tratamento endovascular, contra 29% no tratamento médico9. Estes resultados apontam o TEVAR como um tratamento eficaz nas dissecções tipo B complicadas, com menor mortalidade associada do que a cirurgia aberta.
Os resultados, aos 5 anos, do tratamento endovascular na dissecção aórtica tipo B não complicada, após 14 dias do aparecimento de sintomas, demonstram um aumento do verdadeiro lúmen e uma diminuição do falso lúmen, uma diminuição do diâmetro aórtico e a trombose completa do falso lúmen (22 vs. 91%), quando comparado com o tratamento médico10.
ConclusãoEstes resultados apontam o TEVAR como um tratamento eficaz nas dissecções tipo B complicadas, com menor mortalidade associada quando comparado com a cirurgia aberta e com o tratamento médico. Nas dissecções não complicadas o tratamento endovascular poderá ser considerado para evitar complicações futuras, embora mais dados ainda sejam necessários para determinar o timing adequado e se haverá subgrupos com maior probabilidade de complicações aórticas.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.