A endarterectomia carotídea é um procedimento cirúrgico de elevada diferenciação cujo benefício é inegável, mas que apresenta riscos importantes, nomeadamente o risco trombótico e possível precipitação de um acidente vascular cerebral. O risco hemorrágico perioperatório é baixo. O protocolo de atuação do nosso serviço contempla a reserva perioperatória de 2 unidades de glóbulos rubros, o que na maioria dos casos parece excessivo. Se, por um lado, as perdas hemáticas durante este procedimento podem justificar o suporte transfusional deste hemoderivado, por outro, a crescente necessidade de poupança que o Sistema Nacional de Saúde vive remete‐nos a refletir acerca de possíveis gastos desnecessários.
MétodosAvaliaram‐se retrospetivamente os casos de endarterectomia carotídea no nosso serviço no período de 2010‐2012. Procedeu‐se à quantificação do número de transfusões de glóbulos rubros efetuadas perioperatoriamente. Foram avaliados os possíveis fatores de risco para a eventual necessidade de suporte transfusional como a hipocoagulação, coagulopatia, anemia e trombocitopenia. Procedeu‐se à avaliação dos parâmetros técnicos da cirurgia como a técnica utilizada (angioplastia com patch de dacron ou eversão), a necessidade de uso de shunt, o tempo operatório e de outros fatores relevantes como as perdas hemáticas intraoperatórias, a presença de hematoma cervical ou outras complicações perioperatórias.
Resultados e conclusõesForam submetidos a endarterectomia carotídea 66 doentes, dos quais apenas 2 (3%) necessitaram de suporte transfusional no período pós‐operatório (2 unidades de glóbulos rubros). Um caso ocorreu em contexto de hemorragia incisional e hematemeses (lesões de Mallory‐Weiss) num doente hipocoagulado cronicamente por uma fibrilação auricular. O outro caso ocorreu em contexto de hemorragia incisional numa doente com anemia prévia e cardiopatia isquémica (no pós‐operatório imediato apresentava hemoglobina de 8,1g/dL). O valor médio das perdas intraoperatórias foi de 138,70±78,82ml. Apenas um (1,5%) necessitou de drenagem cirúrgica por hematoma cervical. Estes resultados sugerem que o protocolo de atuação, no que se refere ao suporte transfusional na cirurgia carotídea eletiva, merece ser revisto. Perante estes resultados haverá razões para presumir que neste procedimento não será necessária a reserva de glóbulos rubros de forma rotineira, podendo esta ser protocolada apenas para casos específicos identificados como de maior risco.
The carotid endarterectomy is a highly differentiated procedure, with a clear known benefit, although it envolves the risk of stroke. The bleeding risk related to the surgery is low. In our departpment we routinely ask for two red blood cell units, which seems excessive. In one hand there is the risk of bleeding related to any surgery, on the other, there is a growing need to review and end unnecessary expenses because of the socio‐economic crisis we live in.
MethodsWe retrospectively reviewed our experience in carotid endarterectomy between January 2010 and December 2012. We noted the number of red blood cell transfusions were made perioperatively. We characterized the population, as well as a number of risk factos that would be related to increased bleeding and thus transfusion risk as in hypocoagulation, known coagulophy, anemia or thombocytemia. We characterized the procedure it self as in used technique, the need for shunt, operative time, the bleeding ocurred perioperatively as in other procedural complications as cervical hematoma.
Results and ConclusionsSixty six patients were submited to carotid endarterectomy during the time of study. Two patients (3%) did need a red blood cell transfusion (two units). One case of bleeding throught the incision plus Mallory‐Weiss lesions with bleeding in a hypocogulated patient. The other case of bleeding throught the incision in a already anemic patient with a coronary artery disease (postoperatively with hemoglobin of 8.1g/dL). The mean value of bleeding was 138.70±78.82ml. Only one patient did need reinterverntion because of a cervical hematoma. These results suggest that there could be changes to make in our way of preparing for bleeding risk perioperatively in carotid endarterectomy. We can conclude that there is no need for routinely asking for two red blood cell units and can do that in selected cases. Asking for a Type and Screen routine may be enough for most situations.
A endarterectomia carotídea é uma cirurgia com risco hemorrágico baixo em que a hemorragia não controlada ou hematoma cervical grave são complicações raras (0,7‐3%). Quando esta complicação é verificada, parece estar relacionada com uma hemorragia em toalha de baixo débito (80%), sendo que menos frequentemente (20%) se verifica associada a um defeito na sutura da arteriotomia ou de fixação do patch1,2.
O suporte transfusional perioperatório na endarterectomia carotídea raramente é necessário (até 4%). Existe também uma tendência progressiva para tentar diminuir o limiar de hemoglobina para o qual se deverão iniciar transfusões de glóbulos rubros, sem que se verifique um aumento de taxa de complicações1,3.
Por sua vez, o hematoma cervical, neste contexto cirúrgico, pode corresponder a uma emergência médica e cursar com rápido compromisso de estruturas cervicais vitais, como a compressão da via aérea e/ou dos próprios eixos vasculares. Para além disto, surge descrito na literatura associado a um aumento de taxa de complicações e a maior morbimortalidade, nomeadamente do foro cardio e cerebrovascular isquémico4.
Desta forma, faz sentido refletir acerca das perturbações de hemóstase relacionadas com a endarterectomia carotídea, não só para antever as situações que poderão cursar com maior taxa de complicações hemorrágicas ou isquémicas, como também para antever aquelas em poderá ser necessário intervir e corrigir qualquer desequilíbrio na hemóstase ou de parâmetros do sangue.
Este trabalho pretende rever a experiência do nosso serviço relativamente à necessidade de suporte transfusional no âmbito da endarterectomia carotídea. Adicionalmente pretendemos estudar possíveis fatores de risco que estejam relacionados com aumento de complicações hemorrágicas.
O nosso protocolo contempla o pedido pré‐operatório de 2 unidades de glóbulos rubros, como reserva para a cirurgia. Tal facto parece estar associado a um consumo desnecessário de múltiplos recursos, sejam estes monetários, humanos ou mesmo das reservas de glóbulos rubros que, como sabemos, trata‐se de um recurso limitado. Desta forma justifica‐se uma revisão e possível mudança do protocolo de atuação, assim como uma procura de alternativas viáveis que garantam a segurança na nossa prática, com diminuição dos recursos utilizados.
MétodosProcedeu‐se a uma análise retrospetiva dos casos de endarterectomia carotídea no nosso serviço, entre 2010‐2012. Procedeu‐se à quantificação do número de transfusões de glóbulos rubros efetuadas perioperatoriamente e, adicionalmente, à caracterização da população submetida a este procedimento cirúrgico, de acordo com fatores de risco cardiovascular, como também possíveis fatores de risco hemorrágico e, consequentemente, para a eventual necessidade de suporte transfusional, como a hipocoagulação, coagulopatia, anemia e/ou trombocitopenia previamente conhecidas. Procedeu‐se à avaliação dos parâmetros técnicos da cirurgia como a técnica utilizada (angioplastia com patch de dacron ou eversão), a necessidade de uso de shunt, o tempo operatório e de outros fatores relevantes como as perdas hemáticas intraoperatórias, a presença de hematoma cervical ou outras complicações perioperatórias.
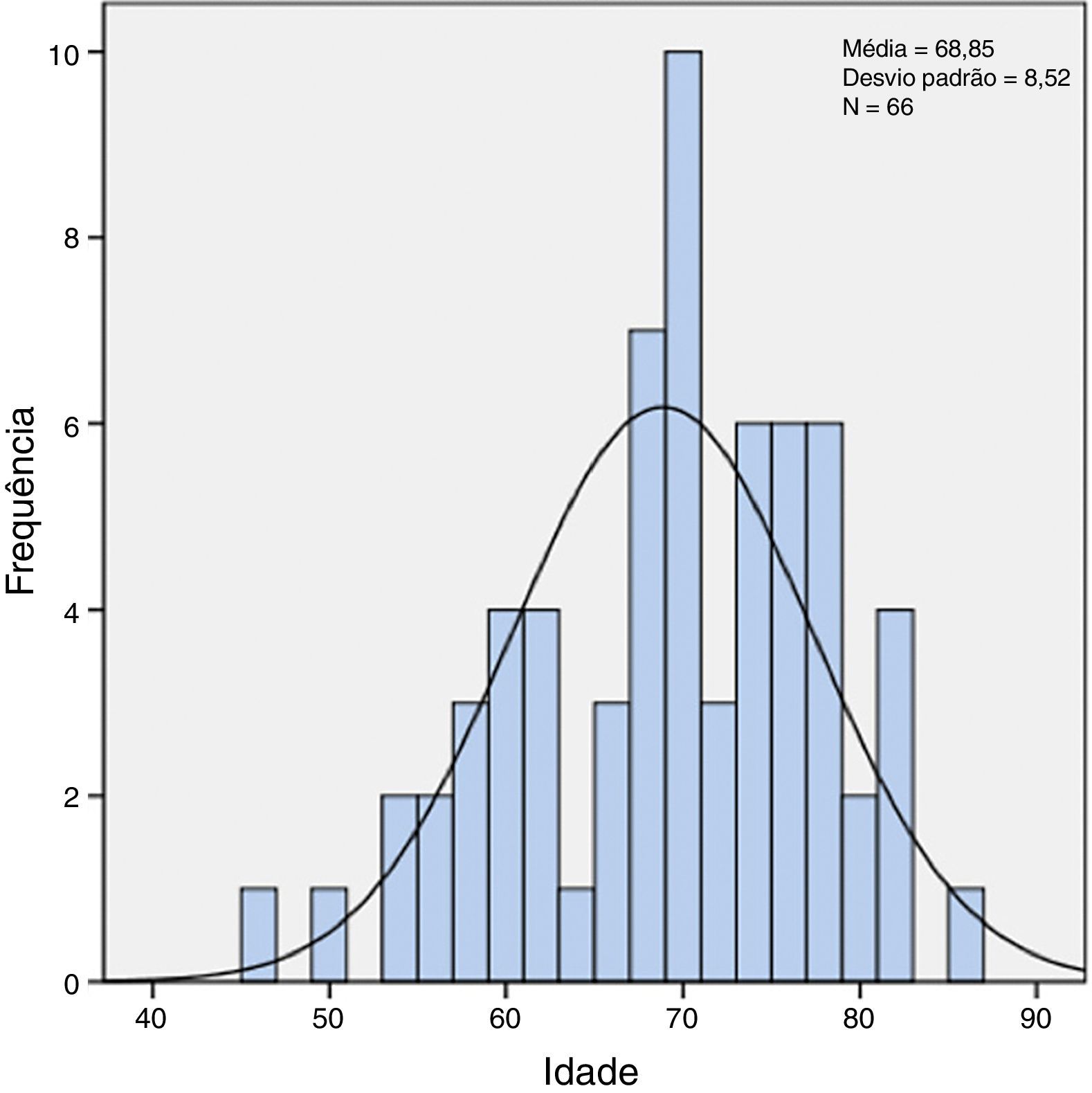
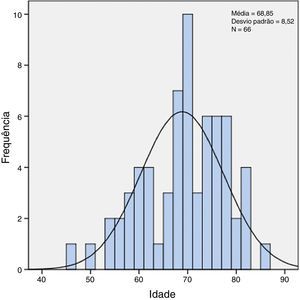
ResultadosSessenta e seis doentes foram submetidos a endarterectomia carotídea no nosso serviço, no período de 2010‐2012. A maioria do sexo masculino (56 doentes, ou seja 84,8%). A média de idades é de 68,85±8,52 anos (fig. 1).
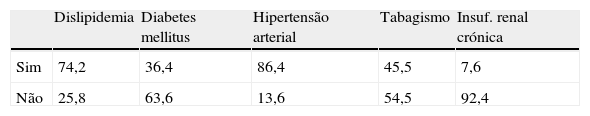
A distribuição dos fatores de risco cardiovascular encontra‐se apresentada na tabela 1. Nesta população é de referir a elevada prevalência de fatores de risco como dislipidemia e hipertensão arterial.
Trinta e oito doentes (57,6%) tinham na sua história um evento cerebrovascular isquémico correspondente ao lado a ser submetido a endarterectomia carotídea, dos quais 11 (16,7%) haviam apresentado um evento há menos de 15 dias.
Relativamente a possíveis fatores de risco para hemorragia verificou‐se que apenas 2 doentes (3%) apresentavam trombocitopenia prévia, um (1,5%) anemia crónica e 6 (9,1%) encontravam‐se hipocoagulados com anticoagulante oral.
De acordo com a técnica cirúrgica utilizada verificou‐se que a maioria dos doentes foi submetida a encerramento da arteriotomia com patch sintético (93,9%), sendo que apenas 4 (6,1%) foram submetidos a cirurgia por técnica de eversão.
O tempo médio de cirurgia foi de 102,33±33,97 minutos.
O valor médio de perdas hemáticas intraoperatórias (quantificáveis) foi de 138,70±78,82ml.
Apenas um doente necessitou de drenagem cirúrgica de um hematoma cervical.
Relativamente à repercussão das perdas hemáticas a nível do valor de hemoglobina, constata‐se que existe uma descida média deste valor em cerca de 2g/dL e que não existe diferença numa análise por anos de trabalho. Estes dados encontram‐se apresentados na tabela 2.
De acordo com o protocolo do serviço todos os doentes encontravam‐se sob terapêutica com antiagregante (aspirina em baixa dose) e estatina. Todos os doentes foram submetidos a heparinização intraoperatória pré‐clampagem (cerca de 70U/Kg), sendo que apenas em casos selecionados foi efetuada reversão com protamina no fim do procedimento cirúrgico. Relativamente à utilização de dextrano no contexto perioperatório, uma vez que os seus registos não foram realizados de forma consistente, nomeadamente no que se refere ao início e tempo de sua utilização, a análise deste parâmetro não foi efetuada neste trabalho.
Apenas em 2 casos houve necessidade de proceder à transfusão de glóbulos rubros. Em ambos os casos foram transfundidas 2 unidades e apenas no contexto pós‐operatório. Por um lado temos um doente de sexo masculino, cronicamente hipocoagulado por uma fibrilação auricular, que apresentou um quadro de hematemeses por lesões de Mallory‐Weiss e hemorragia incisional, e que se encontrava em tratamento com enoxaparina em dose terapêutica; por outro lado temos uma doente de sexo feminino, com antecedentes de anemia crónica e cardiopatia isquémica que no contexto pós‐operatório apresentou uma descida de hemoglobina de 10,7 para 8,1g/dL tendo‐se optado por iniciar suporte transfusional.
Não foram identificados fatores de risco para complicações hemorrágicas com associação estatisticamente significativa.
A mortalidade perioperatória neste grupo de doentes foi de 3% (2 doentes). Um doente faleceu em contexto de oclusão carotídea nas primeiras 24 horas do pós‐operatório; o outro doente faleceu ao 9.° dia de pós‐operatório no contexto de um quadro de sépsis com foco respiratório.
DiscussãoQuando analisamos a necessidade de suporte transfusional no contexto cirúrgico temos que ter em conta vários aspetos importantes. Existem múltiplas cirurgias em que as perdas hemáticas (na maioria das vezes expectáveis) são de tal forma importantes que obrigam ao recurso de transfusões de hemoderivados para garantir a sobrevida a curto prazo5. A endarterectomia carotídea é um desses exemplos1,3–5 e este trabalho parece reforçar esta noção aplicada à da nossa experiência.
Nas guidelines as recomendações para o suporte transfusional não têm sofrido grandes alterações para a generalidade dos procedimentos cirúrgicos (recomendam quase sempre transfusão de glóbulos rubros quando a hemoglobina se encontra abaixo de 7g/dL e quase nunca quase se encontra acima de 10g/dL). No entanto, estudos demonstram, e podemos falar também de estudos na área da cirurgia carotídea, que estamos a utilizar um limiar progressivamente mais baixo para iniciarmos o suporte transfusional (considerando o chamado «grupo duvidoso» com valores de hemoglobina entre os 7 e os 10g/dL). Desta forma submetemos os nossos doentes a cada vez menos transfusões de glóbulos rubros, sem que se verifique um aumento do número de complicações associado, nomeadamente do foro cardio e cerebrovascular isquémico3,5,6.
Relativamente ao estudo de possíveis fatores de risco para complicações hemorrágicas, verificou‐se que, e tal facto estará seguramente relacionado com a baixa incidência destas complicações, não existiu nenhum fator de risco com associação estatisticamente significativa. Múltiplos estudos tentam caracterizar os fatores de risco hemorrágico. São habitualmente estudos de pequenas dimensões e tiram conclusões contraditórias ou não são capazes de tirar conclusões com significado estatístico4,7. Essa limitação parece ter existido neste estudo. Portanto, se a estatística não é capaz de predizer os fatores de risco que vão estar associados a um risco hemorrágico, o senso clínico é fundamental nesse papel.
Por outro lado é fundamental relembrar que complicações deste tipo estarão diretamente relacionadas com os cuidados intraoperatórios difíceis de quantificação, como são os cuidados de hemóstase ou as variações tensionais intraoperatórias. Um estudo do Jobst Institute (Toledo, Ohio, EUA) publicado em 2012 e que tinha em vista a avaliação retrospetiva da necessidade de suporte transfusional e complicações hemorrágicas na cirurgia carotídea demonstra que, embora devam existir fatores de risco hemorrágico neste contexto cirúrgico (neste estudo foi a utilização concomitante de dextrano e antiagregante plaquetário), verifica‐se que quando um cirurgião se encontra alerta para uma elevada incidência de uma complicação deste tipo, este tende a reforçar os cuidados de hemóstase e dessa forma é verificada uma inversão dessa tendência com uma incidência inferior de complicações como hematoma cervical perioperatório4. Por sua vez, Dalton, et al., numa avaliação retrospetiva definiu como fatores de risco major para a formação de hematoma cervical no pós‐endarectomia carotídea a não reversão de heparinização intraoperatória, a hipotensão intraoperatória e a necessidade de recurso ao shunt7.
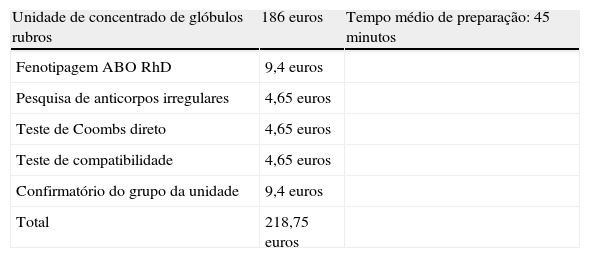
São múltiplos os testes realizados durante a preparação de uma unidade de glóbulos rubros (tabela 3). O tempo médio da sua preparação é de 45 minutos e o seu custo total é de 218,75 euros sendo que a maior parte deste é atribuída à unidade de concentrado de glóbulos rubros (186 euros).
Elementos que englobam a preparação de uma unidade de glóbulos rubros para transfusão
| Unidade de concentrado de glóbulos rubros | 186 euros | Tempo médio de preparação: 45 minutos |
| Fenotipagem ABO RhD | 9,4 euros | |
| Pesquisa de anticorpos irregulares | 4,65 euros | |
| Teste de Coombs direto | 4,65 euros | |
| Teste de compatibilidade | 4,65 euros | |
| Confirmatório do grupo da unidade | 9,4 euros | |
| Total | 218,75 euros |
Após a discussão destes parâmetros com o serviço de imuno‐hemoterapia do nosso hospital concluiu‐se que uma alternativa viável para o atual protocolo do serviço seria o «Type and Screen». Este novo protocolo consiste na realização de fenotipagem ABO RhD e pesquisa de anticorpos irregulares, que representam grupos de sangue raros que podem corresponder a unidades de glóbulos rubros que não existem no nosso serviço de imuno‐hemoterapia e que tenham de ser requisitados a outros centros hospitalares. O médico do doente é alertado para a presença destes anticorpos e o mesmo pede a reserva das unidades. Desta forma no dia da cirurgia garantimos que até um máximo de 45 minutos temos unidades de glóbulos rubros disponíveis para transfusão (sem necessidade de recorrer a sangue «não tipado»). No caso dos «grupos raros» estes estarão imediatamente disponíveis.
Se, por um lado, sempre que pedimos uma unidade de reserva tem de ser efetuada uma fenotipagem, o que acrescenta um custo adicional de 14,05 euros ao processo, por outro, na maioria das situações iremos poupar 186 euros por unidade não pedida (totalizando 372 por 2 unidades de glóbulos rubros), assim como o valor dos restantes testes confirmatórios (o Coombs direto, o de compatibilidade e o confirmatório do grupo da unidade – 18,7 euros). Da mesma forma evitamos que uma unidade de glóbulos rubros fique alocada a determinado doente impedindo a sua utilização durante o período em que estão de reserva (até 72 horas).
ConclusõesFace a um risco hemorrágico baixo e à possibilidade de minimizar os custos associados ao procedimento justifica‐se a mudança do protocolo do nosso serviço no que diz respeito à reserva de unidades de glóbulos rubros em preparação para a endarterectomia carotídea.
O «Type and Screen» é uma alternativa viável ao atual protocolo e garante a disponibilidade de unidades de glóbulos rubros até um máximo de 45 minutos.
Antever o risco hemorrágico e os fatores com ele relacionados pode ser difícil. São necessários mais estudos, com maior número de doentes, para que se possa proceder a uma estratificação de risco com significado estatístico.
De forma a salvaguardar os casos de exceção podemos pedir de reserva unidades de glóbulos rubros quando julgamos estar perante doentes com risco hemorrágico mais elevado e, dessa forma, garantir a sua imediata disponibilidade durante o procedimento cirúrgica.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.