La asociación entre marcadores serológicos y fracción de expulsión en el infarto no ha sido completamente estudiada. Nuestro objetivo es estudiar la asociación existente entre marcadores bioquímicos y disfunción ventricular izquierda en el infarto agudo de miocardio con elevación del segmento ST.
MétodosCon un diseño observacional, prospectivo, incluimos a pacientes con infarto con elevación ST en las primeras 24h. Se analizaron al ingreso: recuento de leucocitos, glucemia, péptido natriurético tipo B y troponina T, y creatinfosfocinasa total y fracción MB al ingreso y en forma seriada. Estos parámetros se correlacionaron con la fracción de expulsión estimada por ecocardiograma.
ResultadosSe incluyeron 108 pacientes. Mediana de fracción de expulsión 48% (intervalo intercuartílico 41-57). En el análisis de regresión lineal simple, el péptido natriurético tipo B (p=0.005), el pico de creatinfosfocinasa fracción MB (p=0.01), el recuento leucocitario (p=0.001) y la glucemia (p=0.033) se asociaron inversa y significativamente con la fracción de expulsión. No mostraron asociación los otros parámetros. En el análisis de regresión lineal múltiple, solo el péptido natriurético tipo B (p=0.01) y el pico de creatinfosfocinasa fracción MB (p=0.02) presentaron correlación significativa con la fracción de expulsión. Ambos parámetros se asociaron significativamente con una fracción de expulsión<50%, de manera independiente a otras variables clínicas.
ConclusionesEn la etapa aguda del infarto con elevación ST, el péptido natriurético tipo B y la creatinfosfocinasa fracción MB se asociaron significativamente con la disfunción ventricular izquierda independientemente de la presencia de otros marcadores bioquímicos y variables clínicas determinantes de disfunción ventricular.
The association between biochemical markers and left ventricular ejection fraction in patients with myocardial infarction was not completely studied. Our goal is to study the association between biochemical markers and left ventricular dysfunction in patients with ST-elevation acute myocardial infarction.
MethodsWith an observational and prospective design we included patients with less than 24h ST-elevation myocardial infarction. Leukocytes, glucose, B-type natriuretic peptide and T troponin were measured at admission, and creatine-phosphokinase and creatine-phosphokinase-MB were measured at admission and serially, and correlated with the ejection fraction estimated by echocardiography.
ResultsA total of 108 patients were included. The median left ventricular ejection fraction was 48% (interquartile range 41-57). Simple linear regression analysis showed that B-type natriuretic peptide (P=.005), peak creatine-phosphokinase-MB (P=.01), leukocyte count (P=.001) and glucose (P=.033) were inversely and significantly associated with the left ventricular ejection fraction. The other parameters showed no association. B-type natriuretic peptide (P=.01) and peak creatine-phosphokinase-MB (P=.02) were the only two variables significantly associated with the left ventricular ejection fraction in the multiple linear regression analysis. Both markers were significantly associated with a left ventricular ejection fraction < 50%, independently of other clinical variables.
ConclusionB-type natriuretic peptide and peak creatine-phosphokinase-MB showed significant association with left ventricular ejection fraction in the acute phase of ST elevation acute myocardial infarction. This association was independent of the presence of other biochemical markers and clinical variables related to ventricular dysfunction.
Numerosos estudios clínicos han evaluado la evolución clínica del infarto agudo de miocardio con elevación del segmento ST (IAM ST), con el consiguiente desarrollo de múltiples indicadores pronósticos. Entre los más utilizados en la práctica clínica, por su amplia disponibilidad, se destacan los indicadores clínicos de insuficiencia cardíaca estimados por la clasificación de Killip y Kimbal (A: ausencia; B: insuficiencia cardíaca retrógrada; C: edema de pulmón; D: shock), los marcadores bioquímicos (creatinfosfocinasa total [CPK] y la isoforma MB [CPK-MB], troponinas, péptido natriurético tipo B [BNP]) y ecocardiográficos de extensión del daño miocárdico (fracción de expulsión del ventrículo izquierdo [FEVI]), los marcadores de estrés e inflamación como respuesta al daño (recuento de leucocitos, glucemia, proteína C reactiva), la inestabilidad eléctrica, y los indicadores de reperfusión precoz y efectiva (disminución de intensidad del dolor, descenso del segmento ST, pico precoz de CPK)1,2.
La mayoría de los estudios relacionados con este tópico han evaluado la capacidad de predicción pronóstica a corto, medio y largo plazo de los diferentes indicadores. Fue menos estudiada la relación existente entre los diferentes marcadores bioquímicos de daño miocárdico, de compromiso hemodinámico y de inflamación con la disfunción ventricular izquierda aguda, en el contexto del IAM ST. Nuestra hipótesis sostiene que los marcadores de daño miocárdico y repercusión hemodinámica presentan mayor asociación con disfunción ventricular que los marcadores de respuesta inflamatoria.
El objetivo principal del estudio es conocer la asociación entre los diferentes marcadores bioquímicos de uso habitual indicadores de daño miocárdico agudo, repercusión hemodinámica y de respuesta inflamatoria aguda y la disfunción ventricular izquierda en la etapa aguda del IAM ST; y el secundario es evaluar la capacidad discriminatoria para la detección de disfunción ventricular de estos marcadores.
MétodosEl estudio tuvo un diseño prospectivo, observacional, unicéntrico. Se incluyeron pacientes ingresados consecutivamente con diagnóstico de IAM ST de menos de 24h de evolución en la unidad coronaria de un hospital universitario de alta complejidad en el conurbano sur de la provincia de Buenos Aires, Argentina, durante el periodo comprendido entre agosto de 2009 y marzo de 2011.
Dado que el objetivo del ensayo fue correlacionar la disfunción ventricular aguda con los parámetros bioquímicos, se utilizaron criterios para excluir a pacientes en los que podía sospecharse la afectación previa de la función ventricular: antecedentes conocidos de cardiopatía (angioplastias o cirugía de revascularización, insuficiencia cardíaca, valvulopatía), estudios previos que confirmaran disfunción ventricular preexistente (ecocardiograma bidimensional, estudio de perfusión miocárdica gatillado, ventriculograma radioisotópico o contrastado, etc.), presencia de signos de necrosis (adelgazamiento o acinesia) en 2 o más segmentos miocárdicos no correspondientes al territorio del infarto agudo en curso en la ecocardiografía realizada en las primeras 48h, valvulopatías crónicas estimadas por ecocardiografía doppler color, y pacientes con infarto agudo inferior que presentaron disfunción ventricular derecha en la ecocardiografía (como indicador de necrosis de ventrículo derecho), para no alterar la correlación entre CPK, CPK-MB y troponina, con la FEVI.
También fueron excluidos los pacientes fallecidos antes de la toma de muestras para análisis bioquímicos o de la realización de la primera ecocardiografía.
Al momento de ingreso en el área de cuidados críticos se obtuvieron muestras de sangre para medir marcadores bioquímicos. Se utilizaron marcadores de fácil disponibilidad, indicadores de daño miocárdico, repercusión hemodinámica, inflamación o metabólicos (leucocitos, glucemia, BNP, troponina T). La medición de la actividad de la CPK y CPK-MB se efectuó al ingreso y, luego, en forma seriada cada 6h hasta su normalización. El nivel más elevado entre las múltiples mediciones de estos 2 marcadores fue considerado el valor pico.
Dentro de las primeras 48h de internación y por medio de ecocardiografía, se determinó la FEVI (método de Simpson biplano) y se estimó la fracción de expulsión del ventrículo derecho mediante la fórmula: excursión sistólica del plano del anillo tricuspídeo×3.2. Se consideró como disfunción ventricular un valor de FEVI<50% para ambos ventrículos.
El seguimiento se limitó a la internación.
Análisis estadísticoLas variables continuas fueron expresadas como mediana e intervalo intercuartílico (IIC) por presentar todas ellas distribución no gaussiana. Las variables categóricas fueron expresadas como números y porcentajes. Se utilizó regresión lineal simple para analizar la asociación entre los marcadores bioquímicos con la FEVI; aquellos que presentaron asociación con un valor de p≤0.1 en el análisis univariado fueron incluidos en un modelo de regresión lineal múltiple, para conocer la asociación independiente de cada marcador con la FEVI, y en un modelo de regresión logística múltiple para conocer la asociación existente entre dichos marcadores (analizados como variable continua por cuartiles) y la presencia de deterioro de la FEVI (<50%), independiente de la presencia de marcadores clínicos determinantes de disfunción ventricular. Se evaluó la discriminación del modelo multivariado mediante la construcción de curvas ROC, y la calibración mediante la prueba de bondad de ajuste descripta por Hosmer y Lemeshow. Para los modelos de regresión se utilizaron transformaciones monotónicas (logarítmica) de variables continuas con distribución no paramétrica, y para la graficación en estos casos se utilizó el logaritmo del marcador medido en el eje de abscisas. La normalidad fue evaluada mediante gráficos de probabilidad normal (cuantil-cuantil) y con la prueba de Shapiro-Wilk. Con los marcadores bioquímicos que presentaron asociación con deterioro de la FEVI se construyeron curvas ROC para conocer su capacidad de discriminación. Se seleccionó el mejor valor de corte para evaluar sensibilidad, especificidad, valor predictivo positivo y negativo. Se consideró como significativo un valor de p<0.05 a 2 colas para todos los test.
El análisis estadístico fue realizado con STATA versión 10.0 para Windows (StataCorp, College Station, Texas, EE. UU.) y Epi-Info versión 7 para Windows (Center for Disease Control and Prevention, Atlanta, GA, EE. UU.).
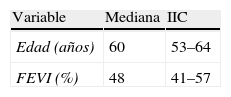
ResultadosCumplieron criterio de inclusión 116 pacientes. Dos de ellos fallecieron antes de la realización de la ecocardiografía, y otros 6 presentaron disfunción ventricular derecha con fracción de expulsión<50%, por lo que fueron excluidos. Se incorporaron en el análisis 108 pacientes. Las principales características de la población se muestran en la tabla 1. Recibieron reperfusión aguda 72 pacientes (66.7%). Un total de 46 pacientes (40.7%) recibieron fibrinolíticos como método de reperfusión, con una mediana de tiempo desde el inicio del dolor hasta la reperfusión de 215min (IIC 127-350), y 13 de ellos (28.3%) recibieron angioplastia de rescate por presentar síndrome clínico de reperfusión negativo. Un total de 26 pacientes (24.1%) recibieron angioplastia primaria con una mediana de tiempo desde el inicio del dolor a la reperfusión de 355min (IIC 240-570).
Características basales y evolución intrahospitalaria de la población incluida
| Variable | Mediana | IIC |
| Edad (años) | 60 | 53–64 |
| FEVI (%) | 48 | 41–57 |
| N | % | |
| Sexo masculino | 93 | 86.1 |
| Hipertensión | 62 | 57.4 |
| Diabetes | 17 | 15.7 |
| Hipercolesterolemia | 52 | 48.1 |
| Tabaquismo | 65 | 63.7 |
| Infarto previo | 15 | 13.9 |
| Killip y Kimbal | ||
| A | 76 | 70.4 |
| B | 29 | 26.9 |
| C | 2 | 1.9 |
| D | 1 | 0.9 |
| Terapia de reperfusión | 72 | 66.6 |
| Mortalidad | 8 | 7.4 |
FEVI: fracción de expulsión del ventrículo izquierdo; IIC: intervalo intercuartílico.
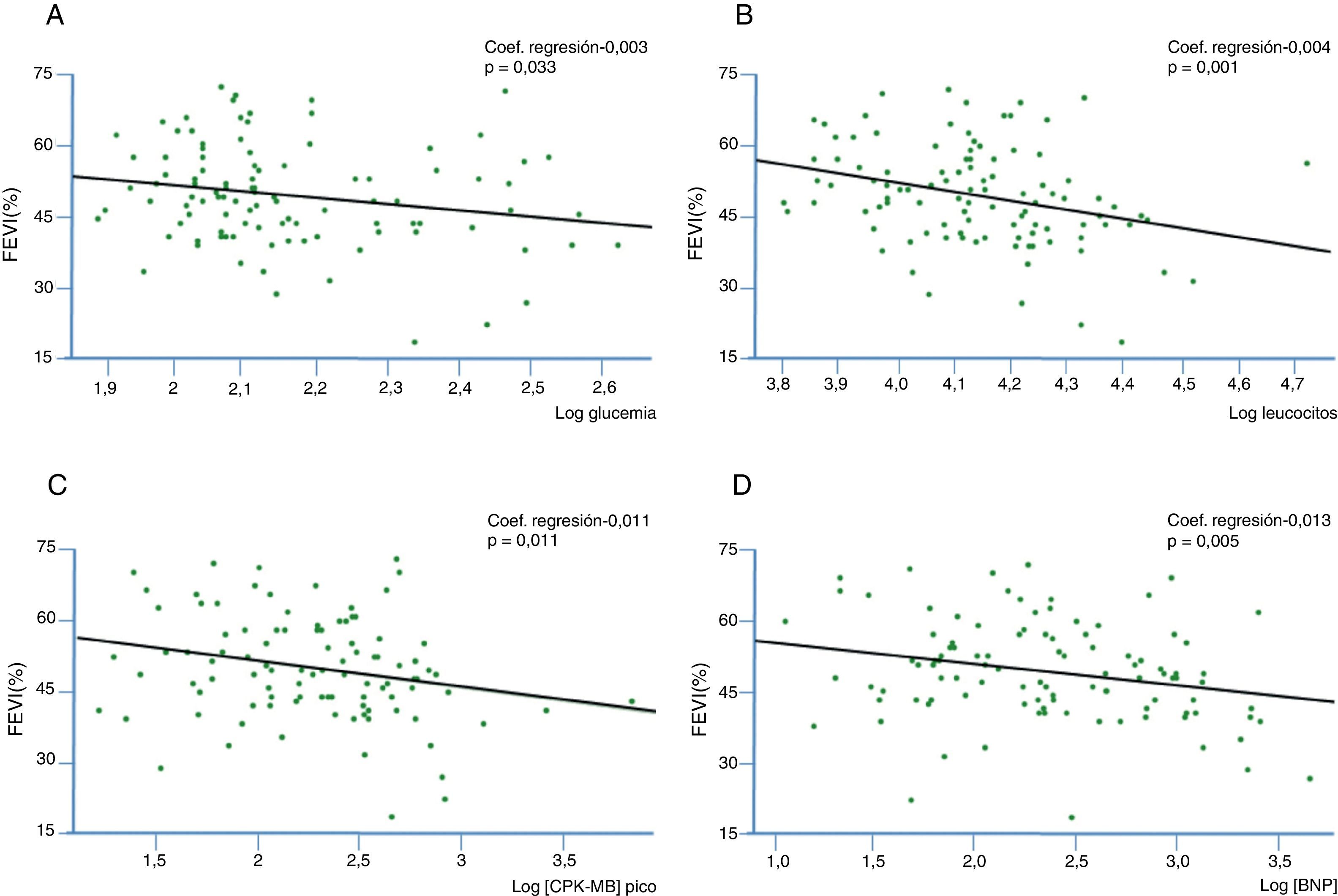
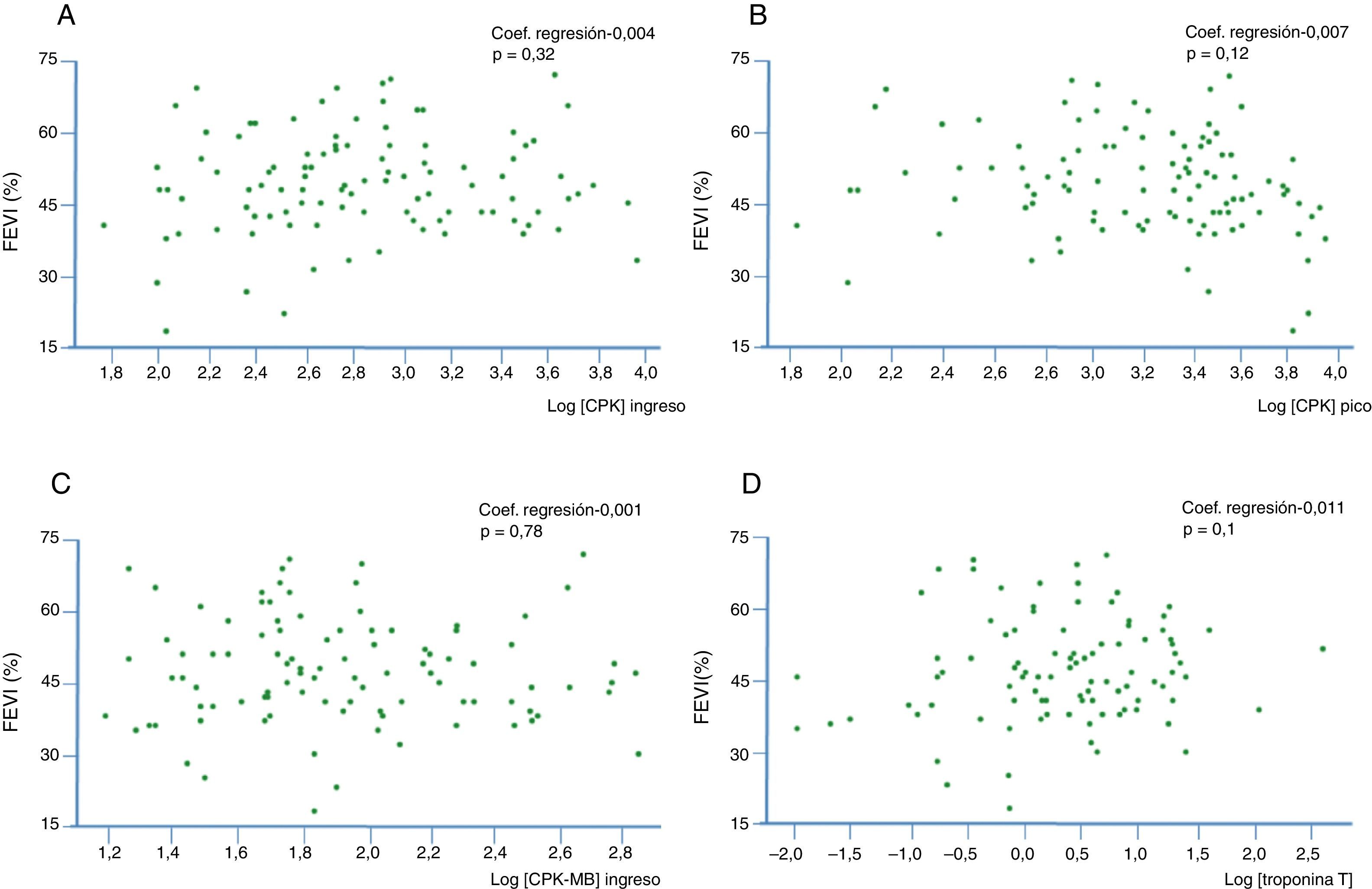
En el análisis de regresión lineal simple, el BNP (p=0.005), el valor de CPK-MB pico (p=0.011), el recuento leucocitario (p=0.001) y la glucemia (p=0.033) se asociaron inversa y significativamente con la FEVI (figs. 1 y 2). No mostraron asociación con la FEVI el valor de CPK al ingreso (p=0.32), el de CPK pico (p=0.12), el de CPK-MB al ingreso (p=0.78) y la troponina T al ingreso (p=0.1) (fig. 3).
Asociación entre marcadores serológicos y FEVI, con asociación significativa. Log [BNP]: logaritmo de la concentración de BNP en pg/ml; Log [CPK-MB] pico: logaritmo de la concentración de CPK en UI/L (valor pico); Log glucemia: logaritmo del valor de glucemia en mg%; Log leucocitos: logaritmo del recuento de leucocitos/mm3. Los ejes de abscisas indican el logaritmo de los valores medidos (ver el apartado de «Métodos»).
Asociación entre marcadores serológicos y FEVI, sin asociación significativa. Log [CPK] ingreso: logaritmo de la concentración de CPK al ingreso en UI/L; log [CPK-MB] ingreso: logaritmo de la concentración de CPK-MB al ingreso en UI/L; Log [CPK] pico: logaritmo de la concentración de CPK en UI/L (valor pico); Log [troponina T]: logaritmo de la concentración de troponina T al ingreso en pg/ml. Los ejes de abscisas indican el logaritmo de los valores medidos (ver «Métodos»).
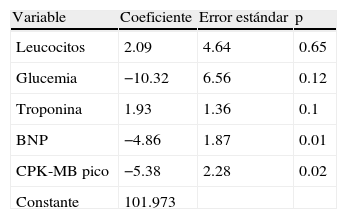
En el análisis de regresión lineal múltiple, solo el BNP (p=0.01) y el valor de CPK-MB pico (p=0.02) presentaron correlación significativa con la FEVI (tabla 2).
Análisis de regresión lineal múltiple
| Variable | Coeficiente | Error estándar | p |
| Leucocitos | 2.09 | 4.64 | 0.65 |
| Glucemia | −10.32 | 6.56 | 0.12 |
| Troponina | 1.93 | 1.36 | 0.1 |
| BNP | −4.86 | 1.87 | 0.01 |
| CPK-MB pico | −5.38 | 2.28 | 0.02 |
| Constante | 101.973 |
BNP: péptido natriurético tipo B; CPK-MB: creatinfosfocinasa total isoforma MB.
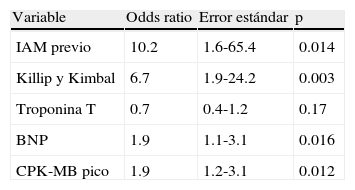
Analizamos la asociación existente entre los marcadores bioquímicos (BNP, CPK-MB pico y troponina T) y la presencia o ausencia de disfunción ventricular izquierda (FEVI<50%). En el análisis de regresión logística múltiple, el BNP (OR 1.9 por cuartil, IC 95% 1.1 a 3.1; p=0.016) y el valor de CPK-MB pico (OR 1.9 por cuartil, IC 95% 1.2 a 3.1; p=0.012) se asociaron significativamente con un valor de FEVI<50%, de manera independiente a otras variables clínicas asociadas a disfunción ventricular (tabla 3). La curva ROC del modelo de regresión logística múltiple mostró una capacidad discriminatoria elevada, con un estadístico C (área bajo la curva ROC) de 0.84. La calibración del modelo fue satisfactoria (test de Hosmer-Lemeshow: p=0.6).
Análisis de regresión logística múltiple
| Variable | Odds ratio | Error estándar | p |
| IAM previo | 10.2 | 1.6-65.4 | 0.014 |
| Killip y Kimbal | 6.7 | 1.9-24.2 | 0.003 |
| Troponina T | 0.7 | 0.4-1.2 | 0.17 |
| BNP | 1.9 | 1.1-3.1 | 0.016 |
| CPK-MB pico | 1.9 | 1.2-3.1 | 0.012 |
BNP: péptido natriurético tipo B; CPK-MB: creatinfosfocinasa total isoforma MB; IAM: infarto agudo de miocardio.
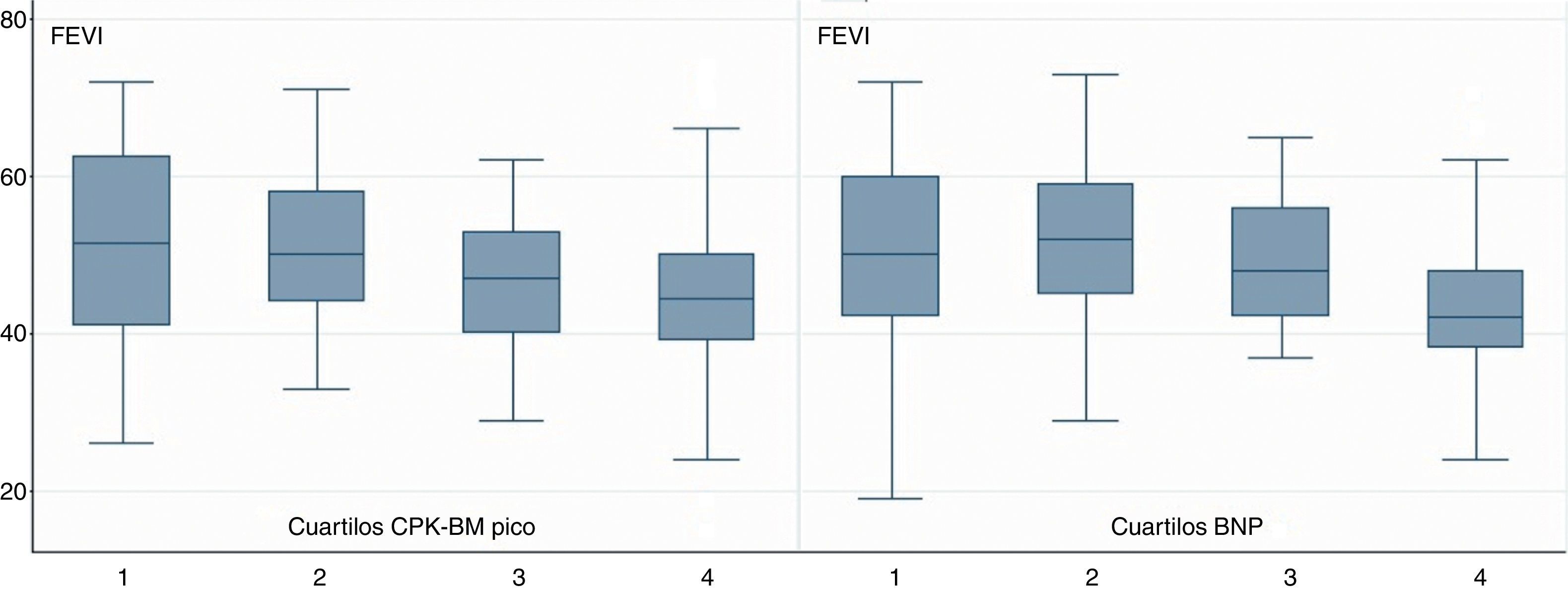
Evaluamos la capacidad discriminatoria de disfunción ventricular (FEVI<50%) de ambos marcadores bioquímicos mediante curvas ROC. La CPK-MB pico mostró un área bajo la curva de 0.63, y con un mejor valor de corte de 216UI/L presentó una sensibilidad del 58.9%, una especificidad del 60%, un valor predictivo positivo de 64.7% y un valor predictivo negativo de 53.7%. El BNP mostró un área bajo la curva ROC de 0.65, y con un mejor valor de corte de 172pg/ml presentó una sensibilidad del 65.5%, una especificidad del 61.7%, un valor predictivo positivo de 67.9% y un valor predictivo negativo de 59.2%.
DiscusiónLa disfunción ventricular izquierda en la etapa aguda del infarto tiene como principales determinantes la extensión de la necrosis y el aturdimiento miocárdico postisquémico3–5. En etapas más tardías, la disfunción está determinada por el remodelamiento ventricular6,7. En nuestro estudio, el objetivo fue evaluar la asociación y la capacidad discriminatoria de los diferentes marcadores bioquímicos con la existencia y la magnitud de disfunción ventricular aguda. Los marcadores que evaluamos en nuestro estudio han sido también investigados en otros estudios como predictores pronósticos después de un infarto, mostrando en la mayoría de los casos asociación significativa e independiente con eventos cardiovasculares mayores recurrentes8–13. Algunos de ellos son indicadores de compromiso necrótico (CPK-MB pico, CPK pico, troponina T), otros de insuficiencia cardíaca (BNP) y otros de respuesta inflamatoria y bioquímica (leucocitos, glucemia). Desde el punto de vista fisiopatológico es sencillo comprender que el pronóstico de infarto agudo esté condicionado por la magnitud de la necrosis miocárdica, la severidad de la insuficiencia cardíaca y la reacción inflamatoria. Para la determinación del grado de disfunción ventricular en la etapa aguda, sin embargo, el comportamiento de estos marcadores es heterogéneo. Nuestros hallazgos muestran que la magnitud de la necrosis y del compromiso hemodinámico, evaluados con la CPK-MB pico y el BNP, se asocian con la disfunción ventricular. Sin embargo, la respuesta inflamatoria y bioquímica, evaluada con los leucocitos y la glucemia, no mantuvieron un valor discriminativo de disfunción ventricular en el análisis multivariado. Este hallazgo podría indicar que, si bien todos los marcadores aumentan en el infarto y tienen implicaciones pronósticas, estas podrían estar mediadas por mecanismos diferentes: la CPK-MB y el BNP se asocian en forma significativa a la extensión de la necrosis y la repercusión hemodinámica. La leucocitosis y el aumento reactivo de la glucemia podrían indicar otro camino fisiopatológico relacionado con una particular respuesta inflamatoria al estrés, lo que podría marcar un mayor riesgo de nuevos episodios isquémicos en el seguimiento14–16, a pesar de no asociarse independientemente con la disfunción ventricular aguda.
Otros estudios analizaron la asociación existente entre glucemia16–19, leucocitos9,10, CPK11,20, BNP8 y troponinas11,21 y la FEVI en la etapa aguda del infarto. Con relación a los marcadores de daño miocárdico, se han desarrollado fórmulas para calcular el monto necrótico, encontrando una asociación muy buena entre el tamaño del infarto y la magnitud de la disfunción ventricular22–25. En el caso de los estudios que utilizaron marcadores de inflamación y metabólicos, también existió asociación con el grado de disfunción ventricular, aunque en los estudios previos esta asociación no fue corregida estadísticamente por el total necrótico. Nuestro estudio, al ajustar simultáneamente por esta variable, extiende la información previa y profundiza en la compleja relación entre los determinantes de la función ventricular en el infarto.
Es necesario mencionar que la ausencia de asociación multivariada de estos marcadores (glucemia, leucocitos en sangre) con la disfunción ventricular izquierda pudo deberse a falta de poder estadístico, y no a ausencia de asociación real. Si bien esta posibilidad no puede descartarse con nuestros datos, destacamos el interesante comportamiento de los marcadores en su asociación con la disfunción ventricular izquierda, lo que debería ser confirmado en cohortes de mayores dimensiones.
La troponina T no mostró asociación con la disfunción ventricular. Si bien es un marcador de extensión del daño necrótico, al ser medido en el momento del ingreso del paciente y no medirlo de manera seriada para cuantificar su valor máximo como se hizo con la CPK y la CPK-MB, su valor inicial no fue expresión del monto necrótico miocárdico total, lo que podría justificar la falta de asociación, como ocurrió en estudios previos25.
La asociación de CPK-MB pico y BNP con disfunción ventricular fue independiente de la presencia de marcadores clínicos, como el Killip y Kimbal de ingreso y el antecedente de infarto. En el análisis multivariado solo se incluyeron estas 2 variables clínicas, ya que la edad, la reperfusión y el tiempo a la misma no mostraron asociación con disfunción ventricular en las primeras 24h del IAM en nuestro estudio. El modelo multivariado que incluyó marcadores bioquímicos y variables clínicas mostró muy buena capacidad discriminatoria (área ROC 0.84) de disfunción ventricular y calibración adecuada (test de Hosmer-Lemeshow p=0.6). A pesar de la asociación estadísticamente significativa entre el BNP, el valor de CPK-MB pico y la disfunción ventricular, independiente de otros marcadores serológicos y clínicos, estos 2 marcadores individualmente no mostraron una buena capacidad discriminatoria de disfunción ventricular aguda. En ambos casos, su baja sensibilidad y especificidad cercanas al 60% no permiten que puedan ser utilizados como únicos marcadores para detección de disfunción ventricular en la etapa aguda del IAM ST.
Debemos señalar algunas limitaciones de nuestro estudio. El comportamiento de algunos marcadores podría haber sido subvalorado por el tamaño de la muestra, con un poder inapropiado para detectar asociaciones más débiles.
La asociación entre CPK pico, CPK-MB pico y extensión de necrosis puede ser diferente en pacientes con o sin reperfusión aguda20. En nuestra población, ambos subgrupos (reperfundidos/no reperfundidos) presentaron similar asociación con la FEVI (análisis no mostrado), y por esa razón fueron analizados conjuntamente. Con respecto a la falta de asociación univariada entre la terapia de reperfusión, tiempo a la misma y función ventricular, esta pudo ser debida a que la ecocardiografía fue realizada dentro de las primeras 48h de internación, no dando tiempo a la recuperación del miocardio aturdido posreperfusión, o a la falta de poder estadístico para hallar diferencias, debido al número de pacientes relativamente bajo que conformó la población del estudio.
Pudo haber en nuestra población pacientes con disfunción ventricular previa. Si bien se utilizaron criterios estrictos de exclusión para evitar la inclusión de pacientes con disfunción ventricular previa, no podemos descartar con absoluta certeza la inclusión de pacientes con algún grado de disfunción ventricular preexistente, y desconocida.
La medición de algunos marcadores solo al ingreso del paciente, sin mediciones seriadas (troponina, BNP, glucemia, leucocitos), pudo restar asociación de los mismos con la disfunción ventricular.
ConclusionesConcluimos que en la etapa aguda del IAM ST, un marcador de daño miocárdico −CPK-MB pico− y otro de compromiso hemodinámico −BNP al ingreso− se asociaron significativamente con la presencia y severidad de la disfunción ventricular izquierda. Esta asociación fue independiente de la presencia de otros marcadores bioquímicos y variables clínicas determinantes de disfunción ventricular. Sin embargo, su baja capacidad discriminatoria no permite su utilización como marcadores únicos para la detección de disfunción ventricular. Los marcadores inflamatorios no mostraron asociación independiente con la disfunción ventricular izquierda.
FinanciamientoNinguno.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.
A los doctores Juan Marini y Arnaldo Medina, directores de nuestro hospital, por su apoyo a la investigación independiente. A la residencia de cardiología por su colaboración. A Gloria Luna (recogida de datos).




![Asociación entre marcadores serológicos y FEVI, con asociación significativa. Log [BNP]: logaritmo de la concentración de BNP en pg/ml; Log [CPK-MB] pico: logaritmo de la concentración de CPK en UI/L (valor pico); Log glucemia: logaritmo del valor de glucemia en mg%; Log leucocitos: logaritmo del recuento de leucocitos/mm3. Los ejes de abscisas indican el logaritmo de los valores medidos (ver el apartado de «Métodos»). Asociación entre marcadores serológicos y FEVI, con asociación significativa. Log [BNP]: logaritmo de la concentración de BNP en pg/ml; Log [CPK-MB] pico: logaritmo de la concentración de CPK en UI/L (valor pico); Log glucemia: logaritmo del valor de glucemia en mg%; Log leucocitos: logaritmo del recuento de leucocitos/mm3. Los ejes de abscisas indican el logaritmo de los valores medidos (ver el apartado de «Métodos»).](https://static.elsevier.es/multimedia/14059940/0000008400000004/v1_201412120156/S140599401400038X/v1_201412120156/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)

![Asociación entre marcadores serológicos y FEVI, sin asociación significativa. Log [CPK] ingreso: logaritmo de la concentración de CPK al ingreso en UI/L; log [CPK-MB] ingreso: logaritmo de la concentración de CPK-MB al ingreso en UI/L; Log [CPK] pico: logaritmo de la concentración de CPK en UI/L (valor pico); Log [troponina T]: logaritmo de la concentración de troponina T al ingreso en pg/ml. Los ejes de abscisas indican el logaritmo de los valores medidos (ver «Métodos»). Asociación entre marcadores serológicos y FEVI, sin asociación significativa. Log [CPK] ingreso: logaritmo de la concentración de CPK al ingreso en UI/L; log [CPK-MB] ingreso: logaritmo de la concentración de CPK-MB al ingreso en UI/L; Log [CPK] pico: logaritmo de la concentración de CPK en UI/L (valor pico); Log [troponina T]: logaritmo de la concentración de troponina T al ingreso en pg/ml. Los ejes de abscisas indican el logaritmo de los valores medidos (ver «Métodos»).](https://static.elsevier.es/multimedia/14059940/0000008400000004/v1_201412120156/S140599401400038X/v1_201412120156/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)