El síndrome de válvula pulmonar ausente es una cardiopatía congénita rara, caracterizada por la falta de desarrollo o formación rudimentaria de las sigmoideas pulmonares acompañadas de dilatación aneurismática del tronco y ramas pulmonares, descrito por Chevers en 18471.
La dilatación de las arterias pulmonares observada en esta enfermedad es la causa más importante de morbilidad. Sin embargo, no existe a la fecha una afirmación sobre el origen de esto. Arensman et al.2 y Rabinovitch et al.3 demostraron disminución del tejido elástico y existencia de malformaciones en bronquios secundarios y terciarios.
Posterior a la corrección quirúrgica total en estos pacientes, una de las complicaciones no asociada al tipo de tratamiento quirúrgico es la presencia de malacia en los bronquios, referida en aproximadamente el 32% de los pacientes4.
Dentro de las opciones de tratamiento se encuentra la colocación de stent en la vía aérea. El primer stent metálico fue usado por Canfield y Norton en 1933. Dentro de las opciones de stents metálicos, el Palmaz, hecho de acero y mezcla de alambre, es expandido mediante balón y en la actualidad no se recomienda su uso en vía aérea ya que puede ser comprimido o colapsado. La segunda generación de stents metálicos fue iniciada por el Wallstent realizado con filamentos de cobalto, utilizado para tratar estenosis de vía aérea. Recientemente, el nitinol ha sido utilizado en prácticamente todos los stents metálicos autoexpandibles. Existen stents cubiertos como el Advanta V12®, empleado por primera vez para el tratamiento de la coartación aórtica en 20095, el cual se encuentra cubierto con membrana de politetrafluoroetileno lo cual encapsula los strut del stent creando una interface para la pared de la vía aérea.
El objetivo de presentar este caso fue dar a conocer el primer caso reportado en la literatura de broncoplastía con stent en síndrome de válvula pulmonar ausente.
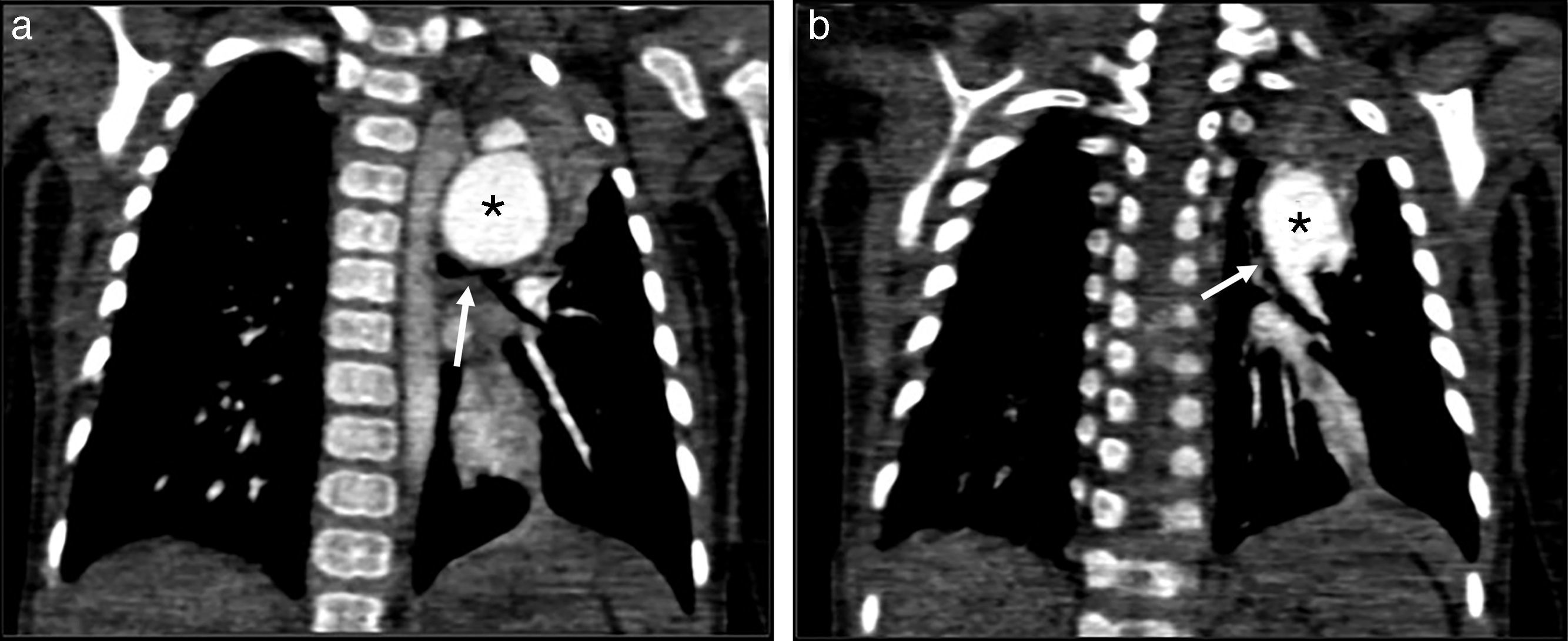
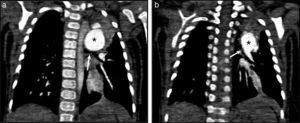
Presentamos el caso de una paciente femenina de 8 meses de edad, con antecedente de hospitalizaciones previas por infecciones de vías respiratorias. A su ingreso con fallo cardiaco y dificultad respiratoria, SatO2 85%, soplo sistólico-diastólico grado VI/VI paraesternal izquierdo alto, auscultación pulmonar con crépitos bilaterales. La radiografía de tórax con situs solitus, arco aórtico izquierdo, cardiomegalia grado II y trama vascular pulmonar aumentada. El electrocardiograma en situs solitus eléctrico, eje QRS a la derecha, con datos de hipertrofia ventricular derecha. El ecocardiograma reportó síndrome de válvula pulmonar ausente con estenosis (gradiente máximo 83mmHg) e insuficiencia libre, TAPSE 13, FEVI 70%, diámetro diastólico del ventrículo derecho 27mm (Z-score +3,6), RDAP 14mm, RIAP 14mm (Z-score +5,3 y +5,8, respectivamente), anillo aórtico 15mm (Z-score +6,1). Se realizó tomografía cardiaca encontrando válvula pulmonar ausente con dilatación del tronco y ramas pulmonares condicionando compresión del bronquio principal izquierdo (fig. 1a).
a) Tomografía cardiovascular prequirúrgica: dilatación aneurismática de la rama izquierda de la arteria pulmonar (*) comprimiendo el bronquio principal izquierdo (flecha), y b) Tomografía cardiovascular posquirúrgica: colapso del bronquio principal izquierdo (flecha) e hipoplasia del mismo.
La paciente se llevó a corrección quirúrgica: incisión con ampliación del anillo pulmonar, tronco y ambas ramas pulmonares con realización de univalva pulmonar. Se cerró la comunicación interventricular con parche de pericardio bovino redirigiendo el flujo del ventrículo izquierdo a la aorta.
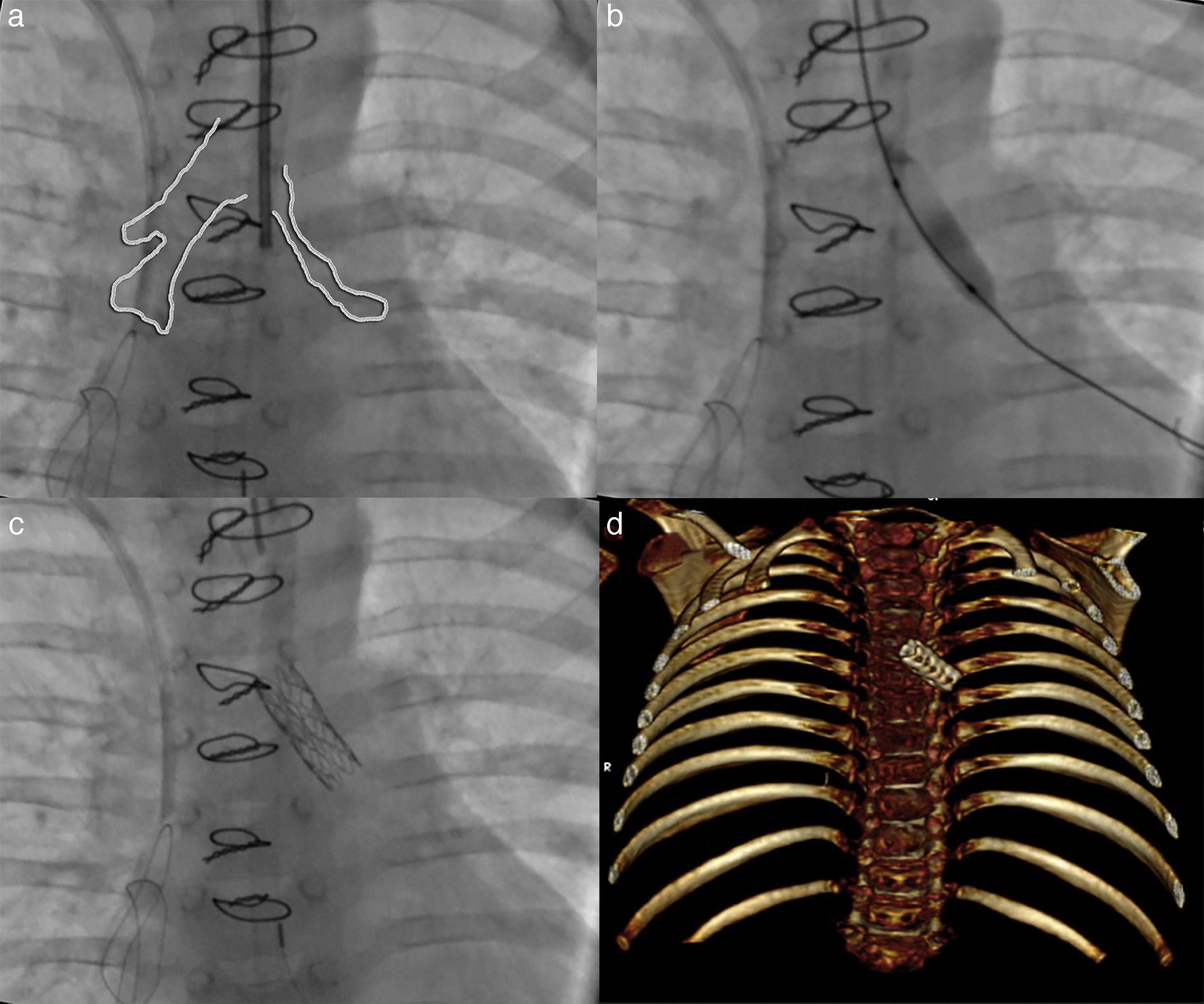
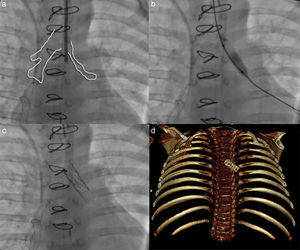
Durante el periodo posquirúrgico, cursó con inestabilidad hemodinámica, requiriendo ventilación mecánica prolongada por retención de CO2, por lo que se realizó tomografía encontrando colapso total del bronquio izquierdo (fig. 1b). Se llevó a cateterismo reportando presión del ventrículo derecho 50-5/12mmHg contra presión sistémica de 85/50-68mmHg. Durante fluoroscopia se evidenció bronquio izquierdo hipoplásico (fig. 2a), por lo que se realizó broncoplastia con balón Vía Trak® Plus 5×15mm (fig. 2b), y colocación de stent Advanta V12® 5×16mm abarcando la totalidad del bronquio (fig. 2c y d).
a) Broncografía: esquematización comparativa entre ambos bronquios principales observando hipoplasia importante del bronquio izquierdo; b) Broncoplastía con balón del bronquio principal izquierdo con buena apertura; c) Se observa stent en bronquio principal izquierdo con adecuada posición y apertura, y d) Tomografía cardiovascular (recostrucción volumétrica). Stent en bronquio izquierdo.
Se logra extubación 5 días después del procedimiento y la paciente es egresada sin ninguna complicación.
Se ha comentado en la literatura que posterior a la plastia de ramas pulmonares en pacientes con esta enfermedad existe un comportamiento que asemeja malacia bronquial habiendo fenómeno de válvula durante la espiración.
Diferentes opciones de tratamiento se encuentran disponibles, como la colocación de stents. En un estudio realizado por Gompelmann et a.6, 2 pacientes fueron tratados con stent autoexpandible, y en un estudio prospectivo Ernst et al.7 mostraron que el 77,6% de los pacientes con traqueobroncomalacia se beneficiaron con la colocación de stent, aunque complicaciones (retención de secreciones y migración del stent) fueron reportadas en el 84,5%.
La angioplastia con stent en vía aérea puede acompañarse de complicaciones y, por tanto, requerir su extracción. En un estudio observacional, el 58% de los procedimientos para remover stents presentaron alguna complicación8, siendo la más común, la reobstrucción (46%).
Susanto et al.9 reportaron las complicaciones del uso del stent Palmaz® para la malacia bronquial: posicionamiento subóptimo, migración y colapso del stent. Spatenka et al.10 describieron estenosis recurrente de la vía aérea posterior al stent.
En el caso aquí reportado no se reportaron complicaciones agudas ni en el seguimiento a los 6 meses.
Se debe considerar actualmente la broncoplastia con stent en vía aérea como una excelente alternativa al tratamiento quirúrgico, siendo un procedimiento eficaz y seguro con alta tasa de éxito en pacientes con obstrucción bronquial secundario a malacia.