Introducción
Tras la oclusión de una arteria coronaria se lleva a cabo una serie de eventos bioquímicos, que tienen como consecuencia el incremento de Na+, Cl- y agua intracelular (llevando a edema), sobrecarga de calcio citosólico, alteración de las proteínas contráctiles e inducción de proteasas.1 Estas alteraciones bioquímicas producen reducción del potencial de reposo transmembrana (PRT), del potencial de acción (PAT) y de la conducción célula-célula y, se traducen en cambios electrofisiopatológicos: despolarización diastólica parcial, la cual finalmente se manifiesta como signos de lesión en el electrocardiograma e imágenes de edema celular en los estudios de resonancia magnética cardiovascular (RMC).2-4
La RMC es un método de imagen no invasivo que, a través de sus diferentes secuencias, nos permite caracterizar adecuadamente la localización, tamaño y repercusión funcional del infarto agudo de miocardio (IAM).3-7 La secuencia T2-weighted ha demostrado visualizar el edema relacionado con el IAM; esta secuencia es muy sensible para detectar protones unidos al agua: en las imágenes una intensidad de señal brillante (hiperintensidad) indica edema tisular.4,8 Estas zonas hiperintensas constituyen la suma de miocardio despolarizado en diferentes grados. En tales situaciones el miocardio está edematoso e inflamado por sobrecarga osmótica.1
Objetivo
Evaluar, en pacientes con un primer IAM, la relación que existe entre las derivaciones electrocardiográficas que presentan elevación del segmento ST (signo de lesión subepicárdica o transmural), y los segmentos miocárdicos que presentan edema en el estudio de RMC, puesto que los signos electrocardiográficos de lesión y las imágenes hiperintensas en la secuencia T2 tienen el mismo origen.
Métodos
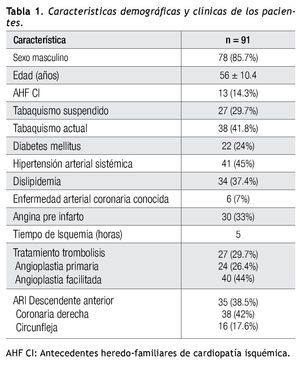
Pacientes: Se estudiaron 91 pacientes consecutivos, que cumplieron con los criterios de inclusión y exclusión en el periodo comprendido entre diciembre de 2008 y julio de 2010.
Criterios de Inclusión: Primer infarto agudo del miocardio con elevación del ST (IAMCEST), sometidos a tratamiento de reperfusión (trombolisis o angioplastia) dentro de las 12 horas del inicio de los síntomas y a los que se les realizó estudio de resonancia magnética cardiovascular (RMC) en los primeros siete días post-reperfusión.
Criterios de exclusión: Inestabilidad hemodinámica, contraindicación para la realización de RMC (claustrofobia, marcapaso, desfibrilador, implantes metálicos intracraneales), evidencia de infarto previo en el estudio de resonancia (definido como una zona de reforzamiento tardío, subendocárdica o transmural, que sigue la distribución de alguna arteria coronaria o sus ramas, diferente a la arteria responsable del IAM negativa para edema).
Definición de infarto agudo del miocardio: Dolor torácico sugestivo de isquemia de al menos 20 minutos de duración, asociado a cambios electrocardiográficos (elevación del ST de al menos 0.1 mV y convexidad superior, en dos o más derivaciones contiguas).9
Electrocardiograma: En cada una de las derivaciones electrocardiográficas del círculo torácico10 tomado al ingreso del paciente al servicio de urgencias (entre uno y siete días previos a la realización de la resonancia) se midió en forma cuantitativa la elevación del ST (en mm) sobre la línea de base. Posteriormente se realizó la división en forma dicotómica considerándose que en una derivación había elevación del ST si ésta era ≥1 mm.
Para la calibración del electrocardiógrafo de superficie se estandarizó de modo que 0.1 mV correspondía a 1 mm para que de esa forma los datos pudieran ser intercambiables.
Los electrocardiogramas fueron interpretados por dos cardiólogos electrocardiografistas. Evaluamos la correlación inter e intraobservador al analizar 10 de los 91 electrocardiogramas en forma repetida por ambos observadores. los valores obtenidos fueron r = 0.866 (inter-observador) y r = 0.92 (observador 1) y r = 0.82 (observador 2).
Resonancia magnética: El estudio de RMC se realizó con un equipo Siemens 1.5 T (Sonata, Siemens, Erlangen, Germany). Tras la adquisición de las imágenes localizadoras se realizaron secuencias en sangre negra ponderadas en T2 para la evaluación de los segmentos que presentaban edema (miocardio lesionado) con los siguientes parámetros: Tiempo de repetición (TR) igual a dos intervalos R-R, Tiempo de eco (TE) 65 mseg, Tiempo de inversión (TI) 140 mseg, grosor de corte 8 mm, matriz de 256 x 256. Se realizaron ejes cortos de la base al ápex. Cada corte se adquirió durante un período de apnea (en promedio 15 seg, dependiendo de la frecuencia cardiaca del paciente).8
Análisis de las imágenes: En cada uno de los segmentos se determinó en forma cualitativa la presencia de edema miocárdico al observar hiperintensidad en 50% o más del segmento evaluado. La segmentación del ventrículo izquierdo se realizó según la descripción de Cerqueira.11
Las imágenes fueron analizadas por dos médicos (radiólogo y cardiólogo) con experiencia en imagen cardiovascular, con desconocimiento de los hallazgos electrocardiográficos.
Se calculó el valor de k para la variabilidad inter e intraobservador después de repetir el análisis por los mismos lectores.
Análisis estadístico: las variables continuas se expresaron como media ± DE y las variables categóricas como porcentaje. Se determinaron la sensibilidad y la especificidad de cada una de las derivaciones del electrocardiograma para la inferencia de edema miocárdico (hiperintensidad en más de 50% del segmento evaluado en la secuencia T2).
Resultados
De diciembre de 2008 a julio de 2010, 91 pacientes cumplieron con los criterios de inclusión y exclusión, la Tabla 1 resume las características demográficas y clínicas de los pacientes.
El tiempo promedio entre el diagnóstico de infarto y la realización de la RMC fue de tres días. De los 91 pacientes incluidos, en 12 de ellos (13.2%) no fueron valorables las imágenes con la secuencia T2 (por presentar artificio por movimiento), por lo que fueron excluidos. En dos pacientes, por lo menos un segmento no fue valorable; se incluyeron en el análisis sólo los segmentos valorables.
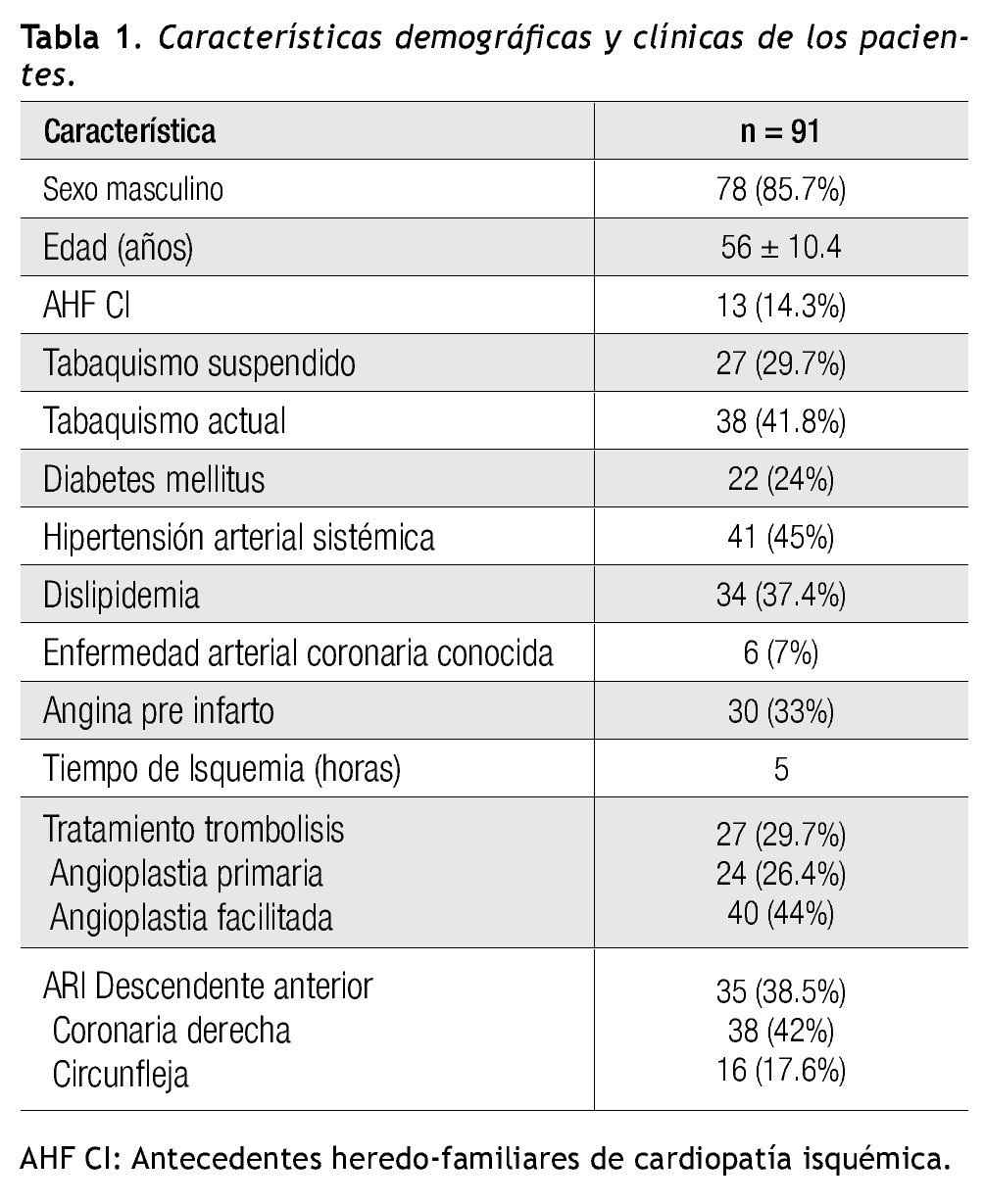
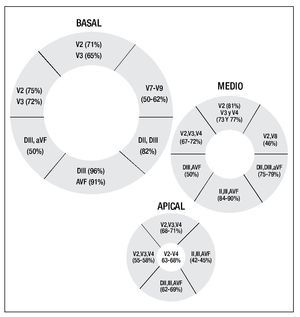
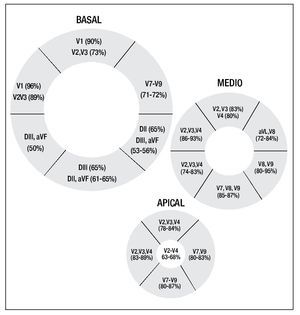
La Figura 1 muestra en cada uno de los diferentes segmentos miocárdicos las derivaciones electrocardiográficas que tuvieron la mejor sensibilidad en la detección de la lesión correspondiente a edema miocárdico; es decir, las derivaciones con la mayor proporción entre el número de pacientes con elevación del ST/número de pacientes que presentaron edema en el segmento estudiado.
Figura 1. Representación gráfica de los diferentes segmentos miocárdicos: en cada uno de los segmentos se mencionan las derivaciones electrocardiográficas con la sensibilidad más alta en la detección de lesión correspondiente a despolarización diastólica parcial.
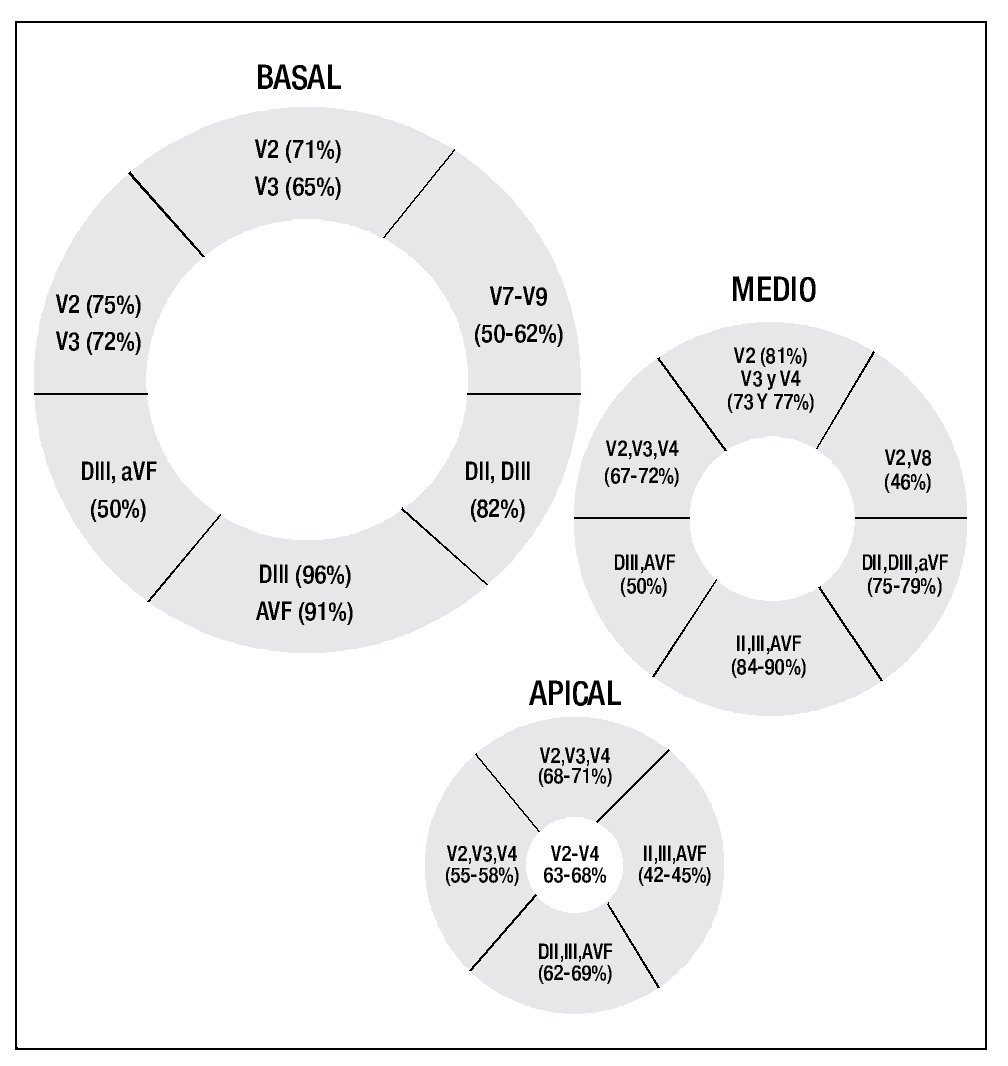
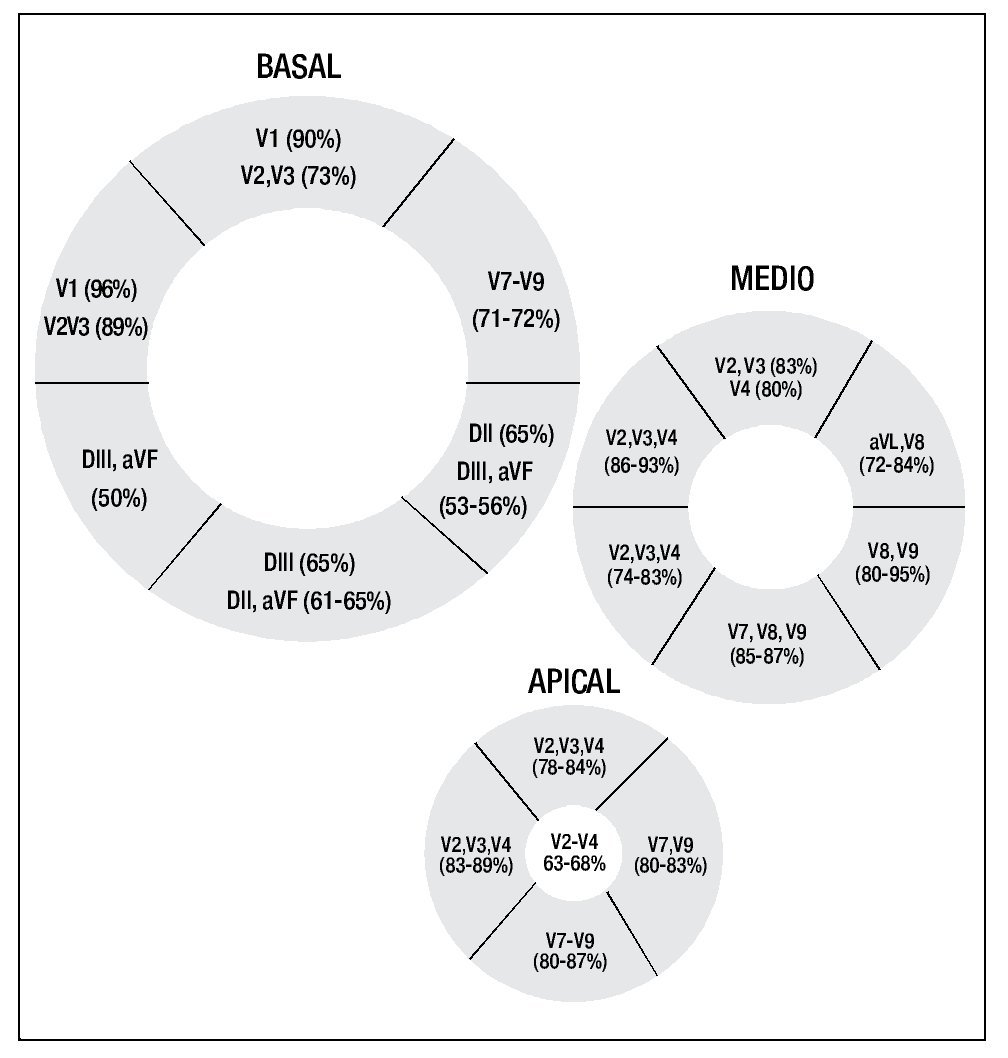
La Figura 2 muestra en cada uno de los diferentes segmentos miocárdicos las derivaciones electrocardiográficas que tuvieron la mayor especificidad en la detección de ausencia de lesión, y por ende, de edema miocárdico; es decir, las derivaciones con la mayor proporción entre el número de pacientes sin elevación del ST/número de pacientes sin edema en el segmento estudiado.
Figura 2. Representación gráfica de los diferentes segmentos miocárdicos: en cada uno de los segmentos se mencionan las derivaciones electrocardiográficas con la especificidad más alta en la detección de lesión correspondiente a despolarización diastólica parcial.
Por segmento, las siguientes derivaciones mostraron la mejor sensibilidad en la detección de lesión correspondiente a edema miocárdico:
Anterior basal: V2 y V3
Anteroseptal basal: V2 y V3
Inferoseptal basal: DIII y aVF
Inferior basal: DIII y aVF
Inferolateral basal: DII y DIII
Anterolateral basal: V7 a V9
Anterior medio: V2, V3 y V4
Anteroseptal medio: V2, V3 y V4
Inferoseptal medio: DIII y aVF
Inferior medio: DII, DIII y aVF
Inferolateral medio: DII,DIII y aVF
Anterolateral medio: V2 y V8
Anterior apical: V2 a V4
Septal apical: V2 a V4
Inferior apical: DII, DIII y aVF
lateral apical: DII, DIII y aVF
Ápex: V2 a V4
Las Figuras 3 a 5 muestran ejemplos de la relación que existe entre las derivaciones electrocardiográficas que muestran elevación del ST y los segmentos miocárdicos con edema. En estos casos se detecta la localización del miocardio con despolarización diastólica parcial, i.e. del miocardio en riesgo.
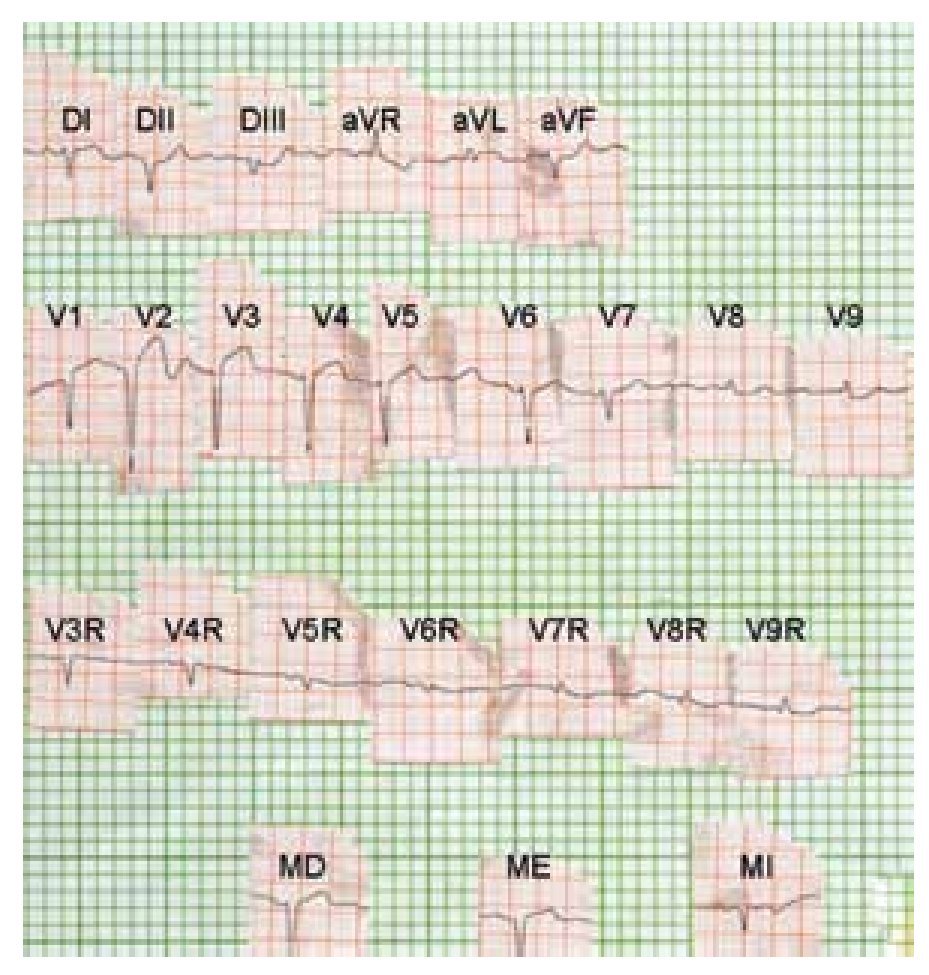
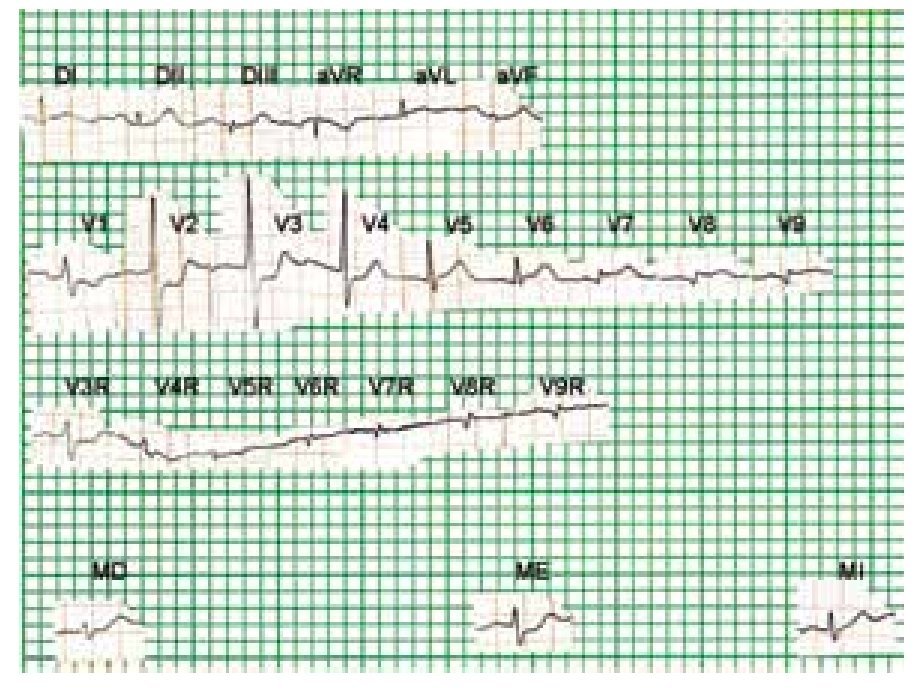
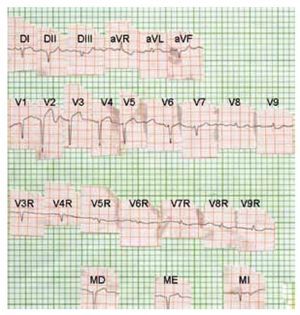
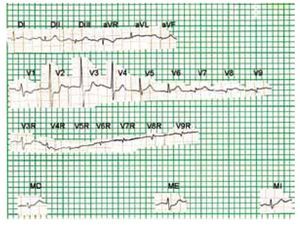
Figura 3a. ECG de superficie (círculo torácico) en el que se observa lesión subepicárdica o transmural anterolateral izquierda. Desnivel negativo cóncavo del segmento RS-T en V8R, V9R, como en V8 y V9. T negativa en MI. Diagnóstico: Infarto biventricular en fase aguda.
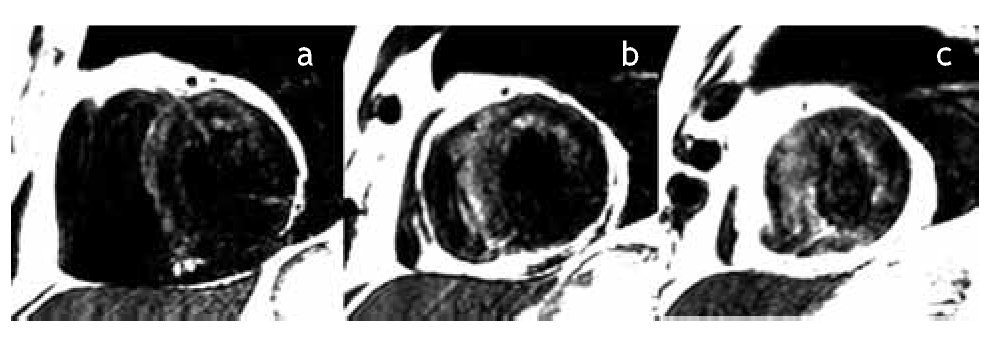
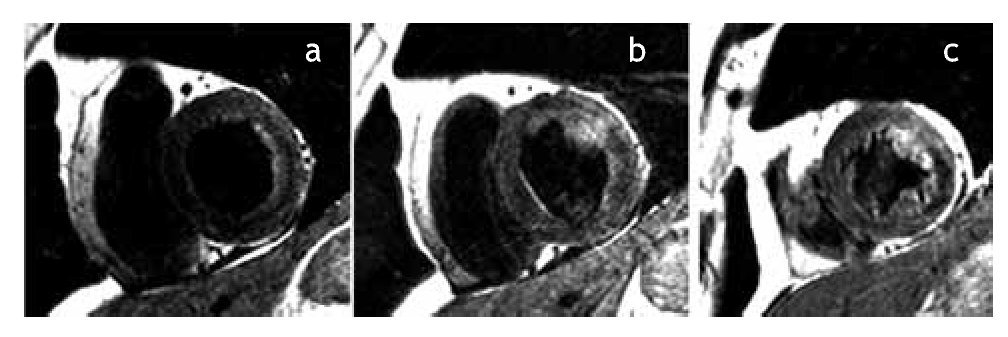
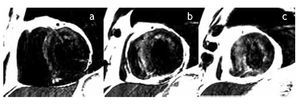
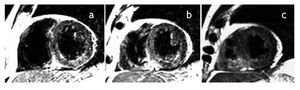
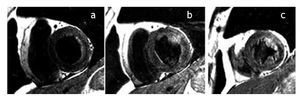
Figura 3b. Ejes cortos a nivel del ventrículo izquierdo en tercio basal (a), medio (b) y apical (c), en los que se observa edema miocárdico (zonas hiperintensas) en paredes anterior y septal (tercio basal y medio) y segmentos septal, anterior y lateral en tercio apical.
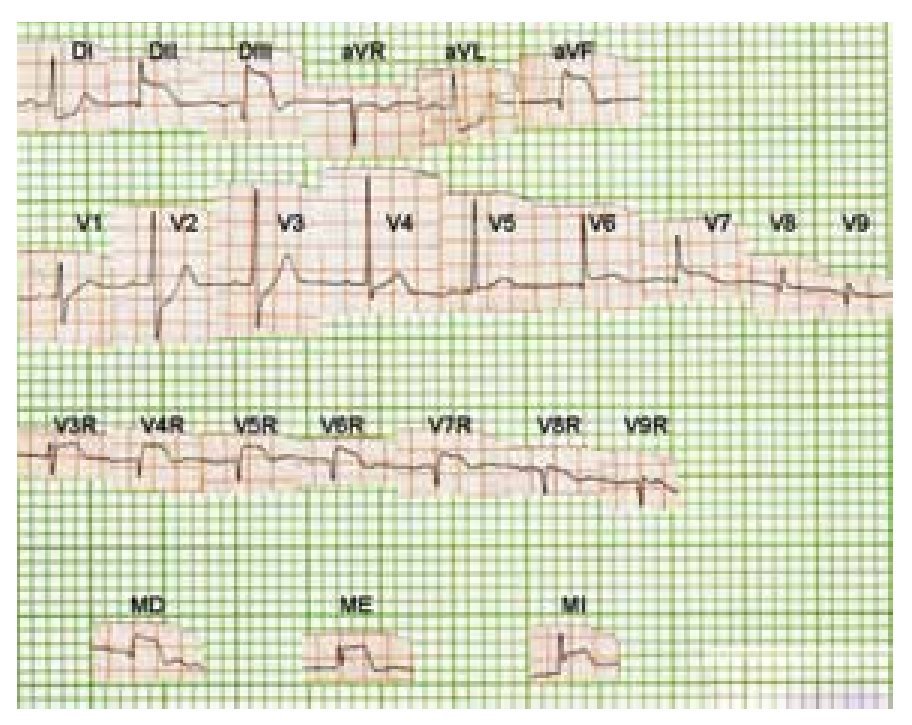
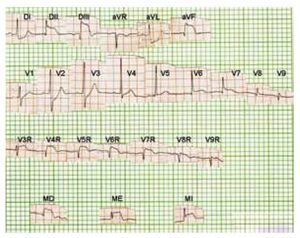
Figura 4a. Lesión subepicárdica biventricular, que abarca regiones postero-laterales bajas del ventrículo izquierdo, así como la masa septal derecha de la mitad inferior del tabique interventricular y regiones antero-laterales de la pared libre del ventrículo derecho.
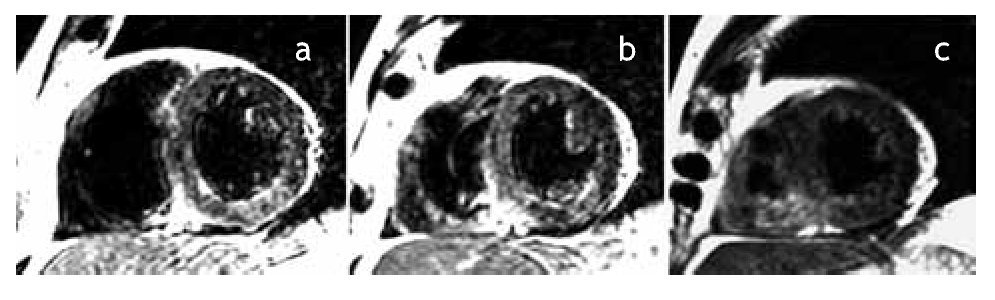
Figura 4b. Ejes cortos a nivel del ventrículo izquierdo en tercio basal (a), medio (b) y apical (c), en los que se observa edema miocárdico (zonas hiperintensas) en segmentos inferoseptal e inferior de los tercios basal y medio.
Figura 5a. Electrocardiograma de superficie que muestra corazón aparentemente semihorizontal levorrotado. Zona de miocardio inactivable, con lesión subepicárdica no acentuada, en regiones postero-laterales basales del ventrículo izquierdo y posible invasión de regiones posteriores altas del ventrículo derecho.
Figura 5b. Ejes cortos a nivel del ventrículo izquierdo en tercio basal (a), medio (b) y apical (c), en los que se observa edema miocárdico (zonas hiperintensas) en el segmento antero-lateral en el tercio medio y lateral en el tercio apical.
Discusión
La fase aguda del síndrome de infarto miocárdico se caracteriza por la existencia de una despolarización diastólica parcial, o sea por la entrada de cationes en los miocitos atrayendo agua. Esto se debe a alteraciones del metabolismo energético. Dicha despolarización produce dos manifestaciones esenciales: el edema celular, que se observa en las imágenes de resonancia magnética por hiperintensidad, y la lesión que causa desniveles del ST o RS-T. Ambos procedimientos exploratorios, imágenes de resonancia magnética y derivaciones electrocardiográficas del círculo torácico, permiten detectar la localización y la extensión del miocardio despolarizado o sea del miocardio en riesgo de perder definitivamente su capacidad funcional o de dar origen a algunas arritmias ventriculares letales.
Hasta la fecha conocemos sólo las correlaciones electroimaginológicas registradas por A. Bayés de luna12 en la fase tardía del infarto o de infarto cicatrizado, que se manifiesta con ondas Q patológicas o complejos QS en los trazos electrocardiográficos correspondientes y con reforzamiento tardío en las imágenes de resonancia magnética. Por lo tanto, nos propusimos establecer algunas correlaciones electro-imagenológicas en la fase aguda del síndrome. Esto con el fin de orientar los procedimientos de reperfusión miocárdica y, por ende, tratar de limitar la pérdida definitiva de miocardio funcionante.
Al evaluar la relación topográfica existente entre los signos de lesión en las derivaciones electrocardiográficas y los imaginológicos de miocardio edematizado, determinado en la secuencia T2 por resonancia magnética, se pueden delimitar varios territorios integrando los segmentos descritos por Cerqueira.11
Las conclusiones electroimaginológicas encontradas son las siguientes:
Las derivaciones V2 a V4: segmentos anterior y antero-septal en tercios basal y medio, y segmentos anterior y septal en tercio apical y ápex.
Las derivaciones DII, DIII y aVF: segmentos inferoseptal, inferior e inferolateral en los tercios basal y medio y segmentos inferior y lateral en tercio apical.
Derivaciones V7 a V9: segmento antero-lateral en el tercio basal
Derivación V2 y V8: segmento antero-lateral en el tercio medio.
Las diferencias encontradas entre nuestro estudio y el de Bayés de luna12 pueden ser explicadas porque, como se sabe, en el infarto cicatrizado hay miocardio inactivable i.e. una despolarización diastólica muy acentuada o completa, lo que no permite a los miocitos descargar sus propios potenciales por la caída importante del potencial de reposo transmembrana (PRT).
Conclusiones
El presente trabajo evaluó la relación de los hallazgos electrocardiográficos y los de resonancia magnética en la fase aguda del infarto. Básicamente encontramos que las derivaciones V2 a V4 tienen la mejor sensibilidad para detectar la despolarización diastólica parcial (lesión o edema) en los segmentos anterior y antero-septal en los tercios basal y medio, y de los segmentos anterior y septal en el tercio apical y el ápex. A su vez, las derivaciones DII, DIII y aVF son más sensibles para la despolarización de los segmentos ínfero-septal, inferior e ínfero-lateral en los tercios basal y medio, así como de los segmentos inferior y lateral en el tercio apical.
Las derivaciones electrocardiográficas y las imágenes de resonancia magnética captan dos manifestaciones distintas del mismo fenómeno: la despolarización diastólica parcial de los miocitos afectados en la fase aguda del síndrome de infarto.
Correspondencia: Gabriela Meléndez Ramírez.
Juan Badiano N° 1. Col. Sección XVI. C.P. 14080, México, D. F.
Teléfono: 55732911, ext: 1478, 1479.
Correo electrónico: gabrielamelram@yahoo.com.mx.
Recibido el 30 de marzo de 2011;
aceptado el 1 de septiembre de 2011.