Introducción
Los trastornos de conducción ventricular (bloqueos) se asocian frecuente mente a la presencia de miocardio inactivable. En estos casos, debe establecerse posiblemente si el bloqueo es anterior a la detección del tejido inactivable o si es debido a factores que intervienen en el síndrome de infarto miocárdico.
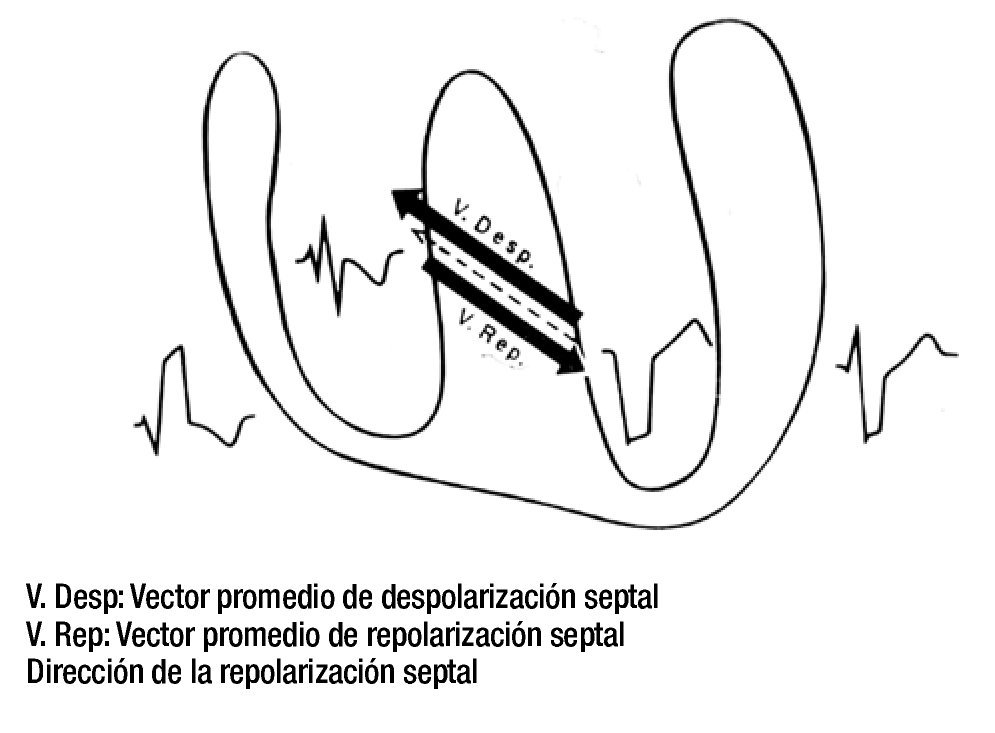
Por su parte, estos bloqueos pueden ser proximales o distales. Los primeros se deben a alteraciones funcionales o estructurales producidas en el tronco principal del sistema de conducción intraventricular izquierdo o derecho o, en ciertos casos, en ambos. Cabe mencionar que el sistema derecho es más vulnerable que el izquierdo porque su tronco principal es largo, en herradura y con alternancia de tramos superficiales y otros profundos, mientras que el tronco principal izquierdo es corto, 2 mm o 3 mm, y pronto da origen a sus subdivisiones periféricas. Estos bloqueos, proximales o tronculares, producen el fenómeno denominado por Sodi Pallares "salto de onda";1 es decir, el paso más o menos difícil y lento de los frentes de activación originados en la masa septal del ventrículo respetado, que se activa en tiempo normal, hacia la masa septal del ventrículo bloqueado. Existe, en realidad, una discontinuidad funcional, y al parecer, también histológica, entre ambas masas septales. A ésta, Sodi Pallares dio el nombre de "barrera intraseptal".2 Si el fenómeno del "salto de onda" es limitado -generalmente en porciones bajas del tabique interventricular- los bloqueos tronculares se definen como de grado intermedio. Si el fenómeno del "salto de onda" es extenso a lo largo de la "barrera intraseptal", los bloqueos tronculcares correspondientes se consideran de grado avanzado. En ambos casos aumentan las fuerzas electromotrices septales, que se van a equiparar a las fuerzas parietales en los bloqueos de grado intermedio y van a ser preponderantes en los bloqueos de grado avanzado. Este hecho puede expresarse con la oposición de los vectores resultantes de la despolarización y la repolarización septales, de igual magnitud y de sentido opuesto. Así el de la despolarización va hacia el ventrículo bloqueado, en donde se registran complejos ventriculares empastados de predominio positivo, y ondas de repolarización (ondas T) negativas y de ramas asimétricas, i.e. de tipo secundario. Y el vector de la repolarización va hacia el ventrículo respetado, en donde se registran empastamientos negativos, i.e. de la onda S, y T positivas.
Bases histólógico-funcionales del fenómeno del "salto de onda"
a. Datos histológicos: la separación entre la masa septal derecha y la izquierda se nota claramente en preparaciones histológicas de Jean Lenègre y en las de Maurice Lev.3 Por otra parte, la independencia eléctrica de las dos masas septales ha sido señalada a su tiempo por M. Maekawa,4 por rubio y rosenblueth5 y por miembros de la Escuela Mexicana de Electrovectocardiografía.6 En años más recientes, otros investigadores del INCICh7 han encontrado, en rebanadas de corazón humano, una banda septal longitudinal media, que parte el tabique en dos masas septales, siendo la izquierda más gruesa y menos trabeculada que la derecha. Las fibras de ambas masas septales se disponen en ángulo respecto al fascículo central y alcanzan el endocardio. En los corazones humanos, así como en los de las ratas, el fascículo longitudinal es más delgado y muestra más abundante tejido conectivo intersticial con arteriolas. Tanto en el aspecto macroscópico como en el microscópico, se advierte que el fascículo longitudinal del tabique constituye un límite estructural entre las dos masas septales y determina el sustrato histológico de la llamada barrera intraseptal.8
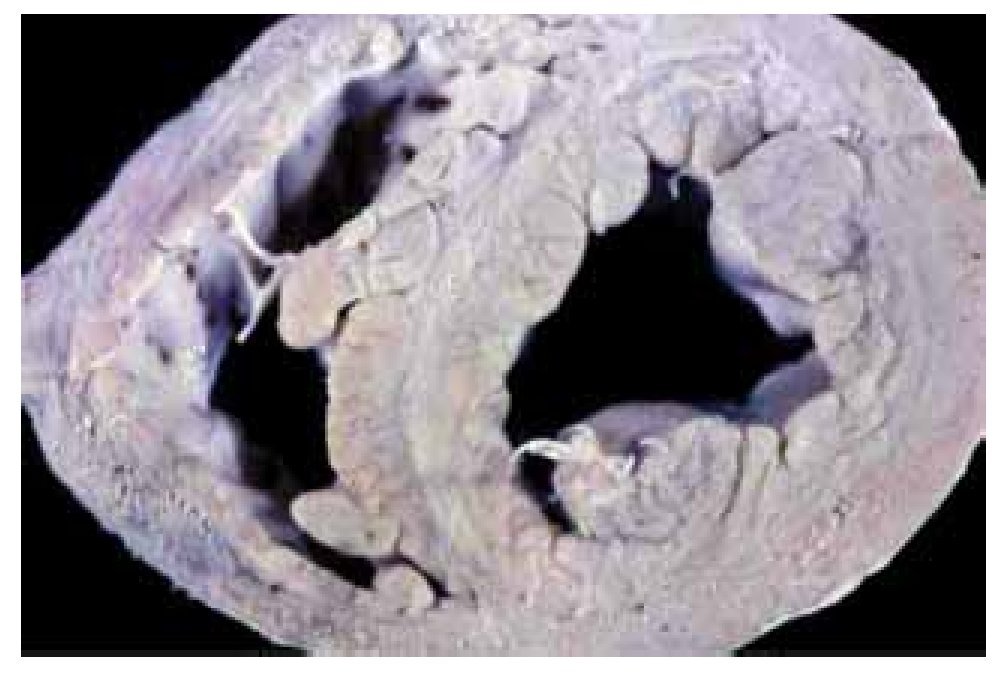
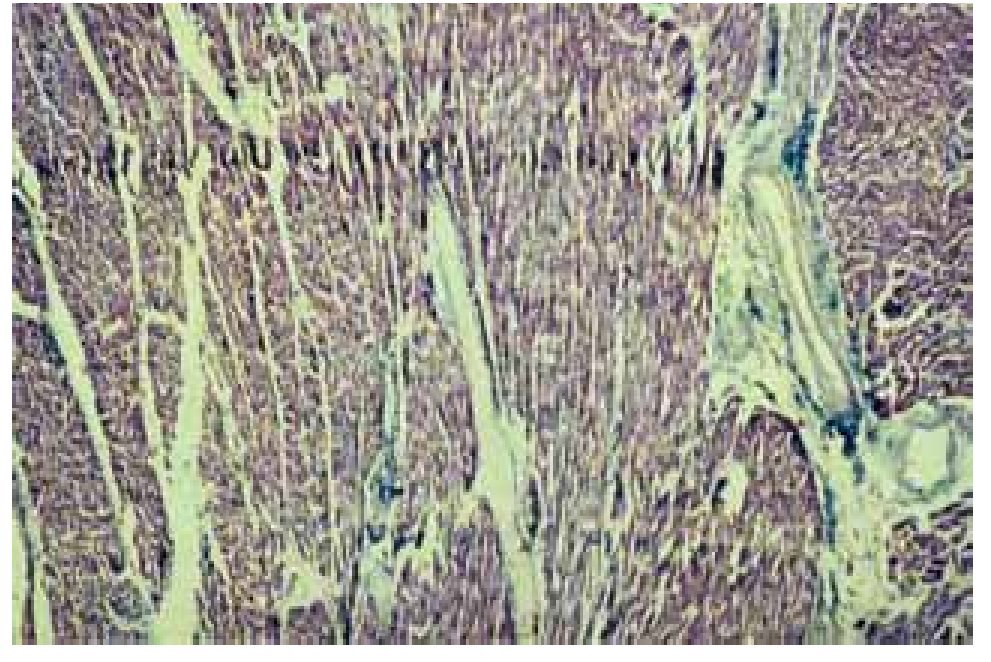
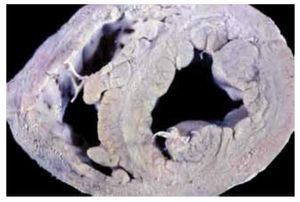
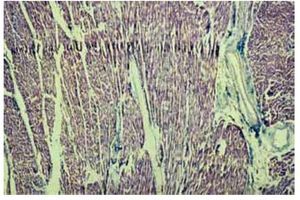
Las Figuras 1 y 2, correspondientes a un corazón humano, proporcionan un ejemplo de lo antes dicho. En la Figura 1, el tabique interventricular muestra un fascículo central, que divide claramente las dos porciones de miocardio septal: derecha e izquierda. Dicho fascículo se dispone longitudinalmente, mientras que las fibras miocárdicas septales, pertenecientes a ambos ventrículos, son transversales o tangenciales respecto a él. Un corte histológico del tabique interventricular (Figura 2) permite ver un fascículo central de tejido miocárdico en disposición longitudinal. A ambos lados de éste, las fibras miocárdicas cambian de dirección y se disponen en forma oblicua o perpendicu lar respecto a las centrales longitudinales. Hay delgados tabiques de tejido conjuntivo vascularizado entre los fascículos (hematoxilina-eosina, 4x).
Figura 1. Corte transversal de un corazón humano a nivel de la porción media de los ventrículos, en la inserción de los músculos papilares.
Figura 2. Corte histológico del tabique interventricular.
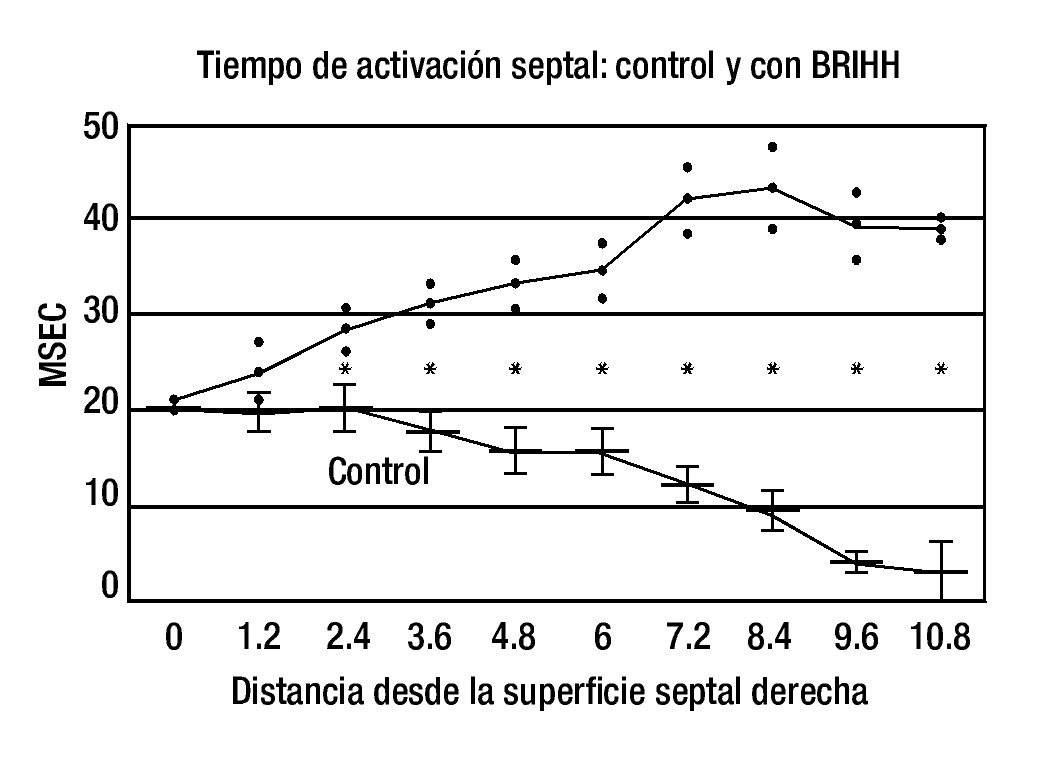
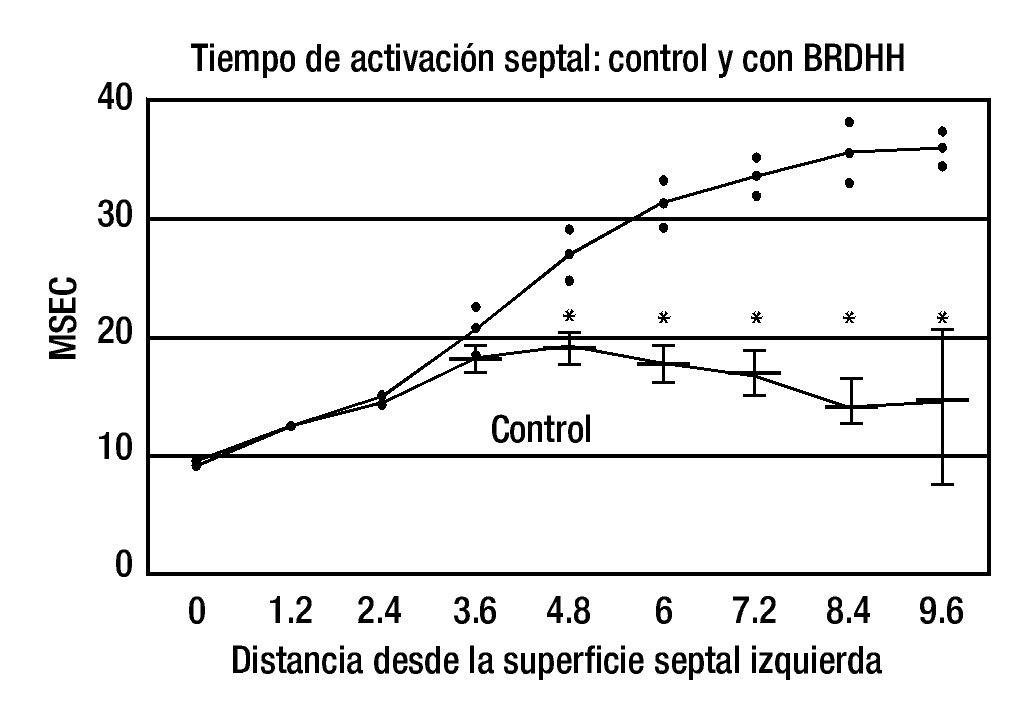
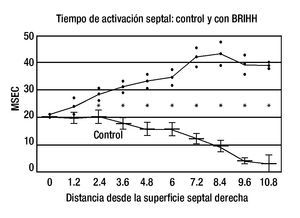
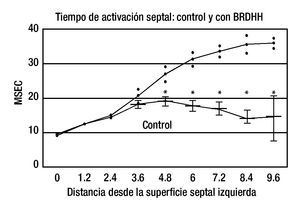
b. Datos eléctricos: los hallazgos obtenidos en una investigación experimental realizada en nuestro Instituto8 sustentan el concepto de una bipartición histológica y funcional del tabique interventricular en animales de laboratorio y probablemente también en corazones humanos. Ambas masas septales, izquierda y derecha, reciben de manera independiente los impulsos de activación, cada una por el sistema de conducción correspondiente. De hecho, la activación septal no es de tipo sincicial. Si hay un obstáculo en un sistema de conducción ventricular, la dirección y la orientación del proceso de despolarización septal se modifican y, por ende, cambian los aspectos cronológicos y morfológicos de los complejos intra y extra-ventriculares. La Figura 3 indica la diferencia entre los tiempos promedio de la activación septal de control y los de la activación con BRIHH, la que se vuelve significativa a la profundidad de 2.4 mm desde la superficie septal derecha (RSS). Por su lado, la diferencia entre los tiempos promedio de la activación septal de control y los de la activación con BRDHH se vuelve significativa a la profundidad de 4.8 mm desde la superficie septal izquierda (LSS), Figura 4. Esto confirma que, en el tercio medio del tabique interventricular, en el corazón canino, la "barrera intraseptal" se halla más cerca de la superficie septal derecha probablemente por el mayor espesor de la masa septal izquierda en dicha zona.
Figura 3. Diferencia entre los tiempos promedio de la activación septal de control (abajo) y los de la activación septal con BRIHH (arriba). En ordenada: Tiempos promedio de la activación septal en mseg. En abscisa: Distancia en mm desde la superficie septal derecha.
Figura 4. Diferencia entre los tiempos promedio de la activación de control (abajo) y los de la activación septal con BRDHH (arriba). En ordenada: Tiempos promedio de activación septal en mseg. En abscisa: Distancia en mm desde la superficie septal izquierda.
Los hechos aquí señalados explican de manera satisfactoria la lentitud del avance de los frentes de activación, así como el concepto de "salto de onda" lo que puede justificar el porqué de los empastamientos y las muescas de las ondas R en las derivaciones que exploran el ventrículo afectado por el bloqueo. Estos aspectos del proceso de la activación septal ayudan a detectar la coexistencia de una zona de necrosis del tabique interventricuiar en presencia de trastornos de la conducción ventricular. Por ejemplo, cuando coexisten un BRIHH y miocardio septal inactivable, los frentes de activación deben rodear el obstáculo, lo que determina la inscripción de ondas Q en las derivaciones izquierdas. Así que el diagnóstico electrocardiográfico de necrosis miocárdica septal es posible aun en presencia de un BRIHH acentuado.
BRIHH de grado avanzado
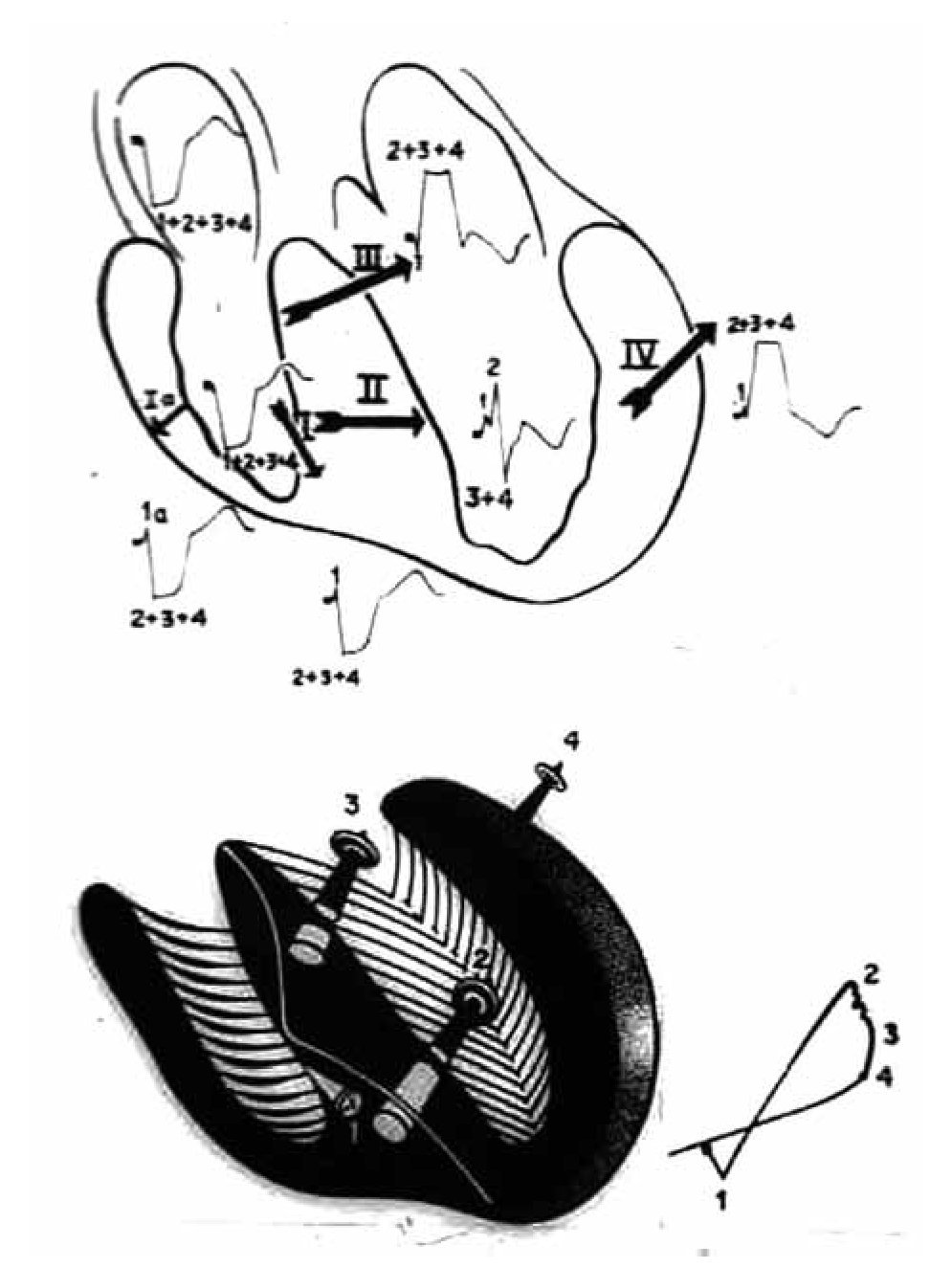
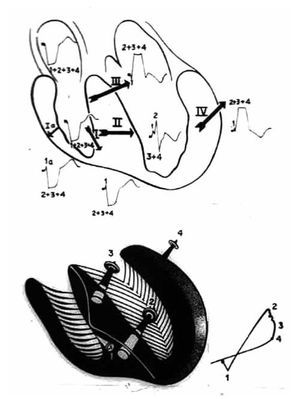
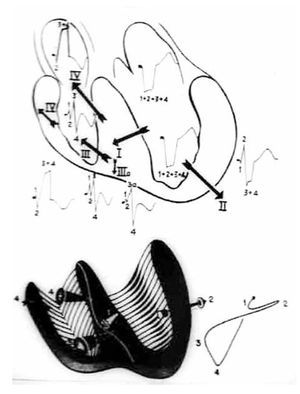
Principales vectores resultantes de la activación ventricular. Cuando existe este tipo de bloqueo troncular,9 el primer vector en manifestarse se origina en la masa septal derecha baja, y se dirige hacia delante y a la izquierda. En las derivaciones que exploran el corazón izquierdo las ondas r tienen el vértice empastado o una meseta, con tiempo de inicio de la deflexión intrinsecoide (TIDI) de 80 mseg o más. En una derivación transicional, p. ej. V4, pueden registrarse complejos ventriculares en M, en los que la primera positividad corresponde al primer vector septal derecho y la segunda a un vector septal izquierdo local. El complejo intra-ventricular izquierdo muestra una deflexión positiva inicial, correspondiente a los frentes del "salto, de onda", la que es igual o mayor respecto a la deflexión negativa que le sigue (onda S). En general, el voltaje de la onda r no aumenta en las derivaciones precordiales izquierdas a menos que coexista hipertrofia del ventrículo homolateral. La onda T es negativa, de tipo secundario, en las derivaciones que exploran el corazón izquierdo a causa de la oposición de los vectores resultantes septales (Figura 5).
Figura 5. Principales vectores resultantes de la activación ventricular en presencia de un BRIHH de grado avanzado.
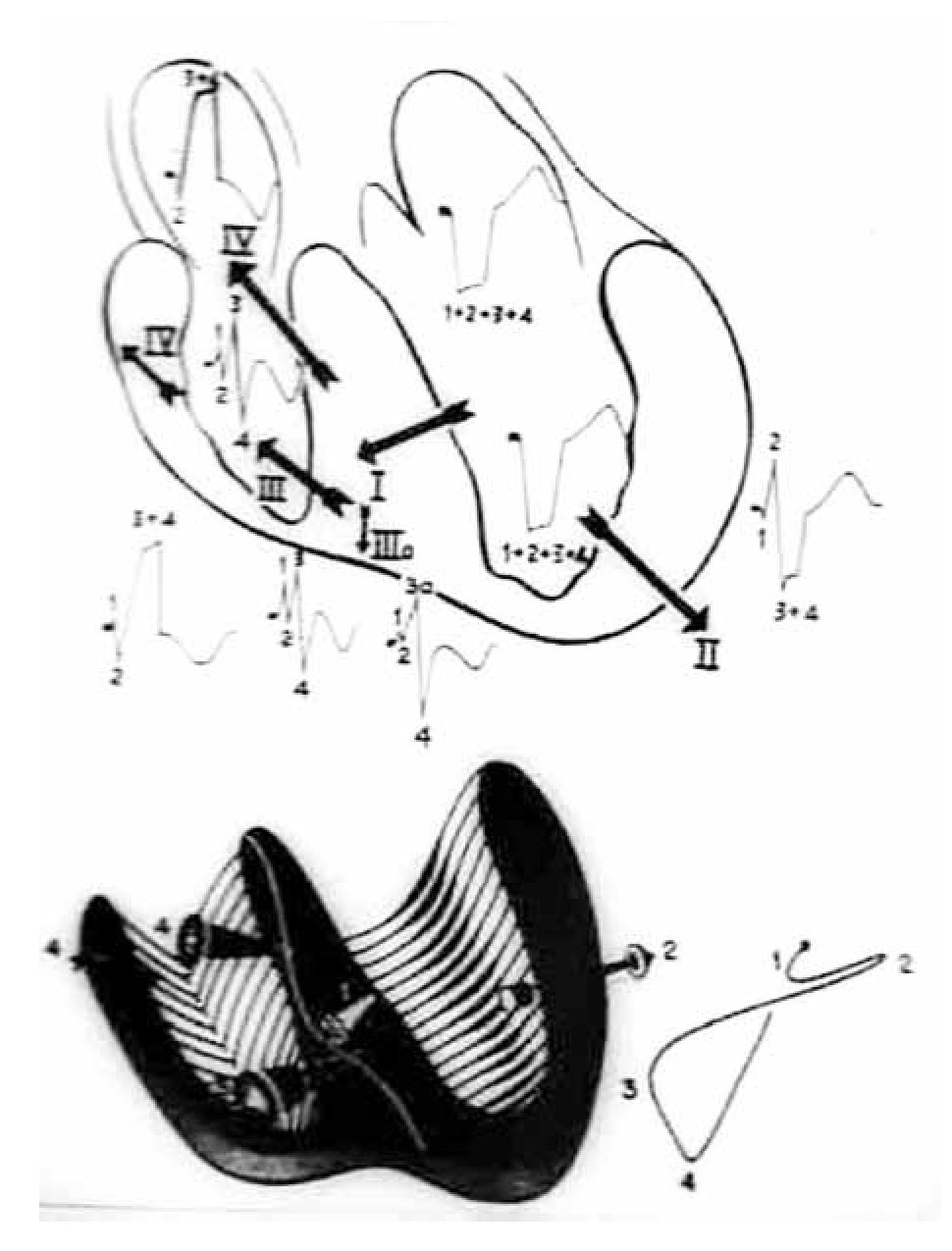
Puede decirse que, en presencia de un BRIHH de grado avanzado, las fibras de la red de Purkinje izquierda comienzan a activarse después del principio de la activación de la masa septal derecha.9 El sentido general del proceso de despolarización ventricular es de derecha a izquierda. La sucesión del fenómeno puede representarse por cuatro vectores resultantes principales (Figura 5). En resumen, el primer vector septal derecho se dirige hacia delante y abajo; el segundo vector, resultante del "salto de onda" en porciones inferiores del tabique interventricular, se dirige hacia la izquierda y muy atrás; el tercer vector, resultante del "salto de onda" en regiones superiores de dicho tabique, se dirige hacia la izquierda y menos atrás que el vector 2; el cuarto vector resultante de la activación de regiones laterales izquierdas basales, se orienta hacia la izquierda y aún menos atrás que el tercero.
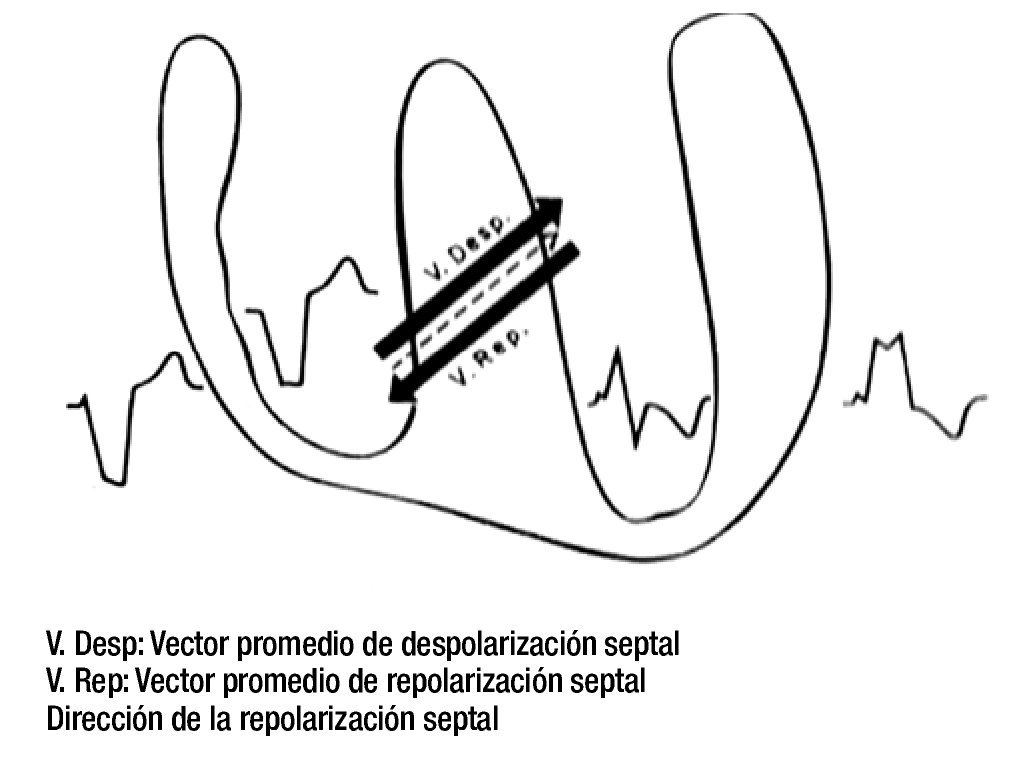
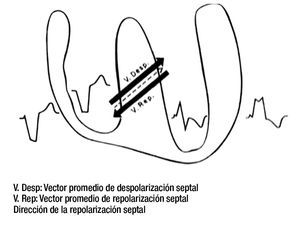
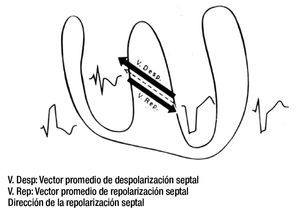
La sucesión y la orientación de los cuatro vectores mencionados explican de manera satisfactoria los registros electro y vectocardiográficos obtenidos en sujetos sin complicaciones cardiovasculares. Los vectores resultantes de la despolarización y la repolarización septales tienen igual magnitud y orientación opuesta (Figura 6).
Figura 6. Vectores resultantes de la despolarización (hacia la izquierda y arriba) y de la repolarización (hacia la derecha y abajo) septales, en presencia de un BRIHH de grado avanzado.
BRIHH de grado avanzado sin necrosis miocárdica
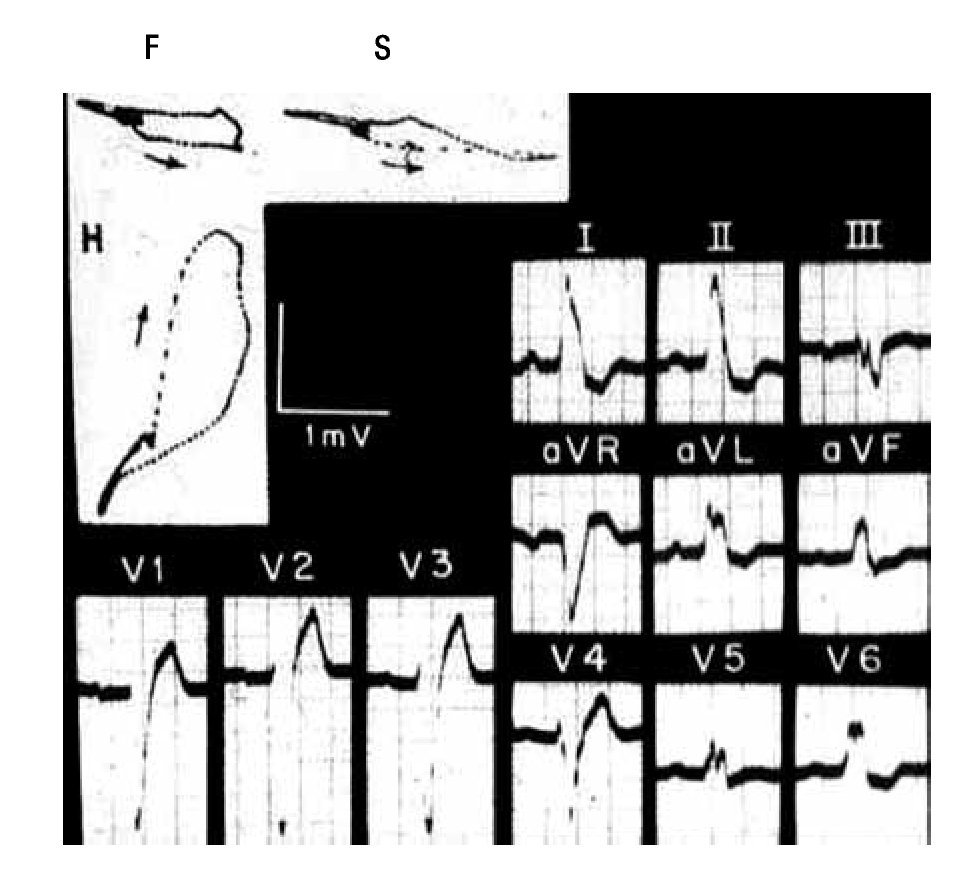
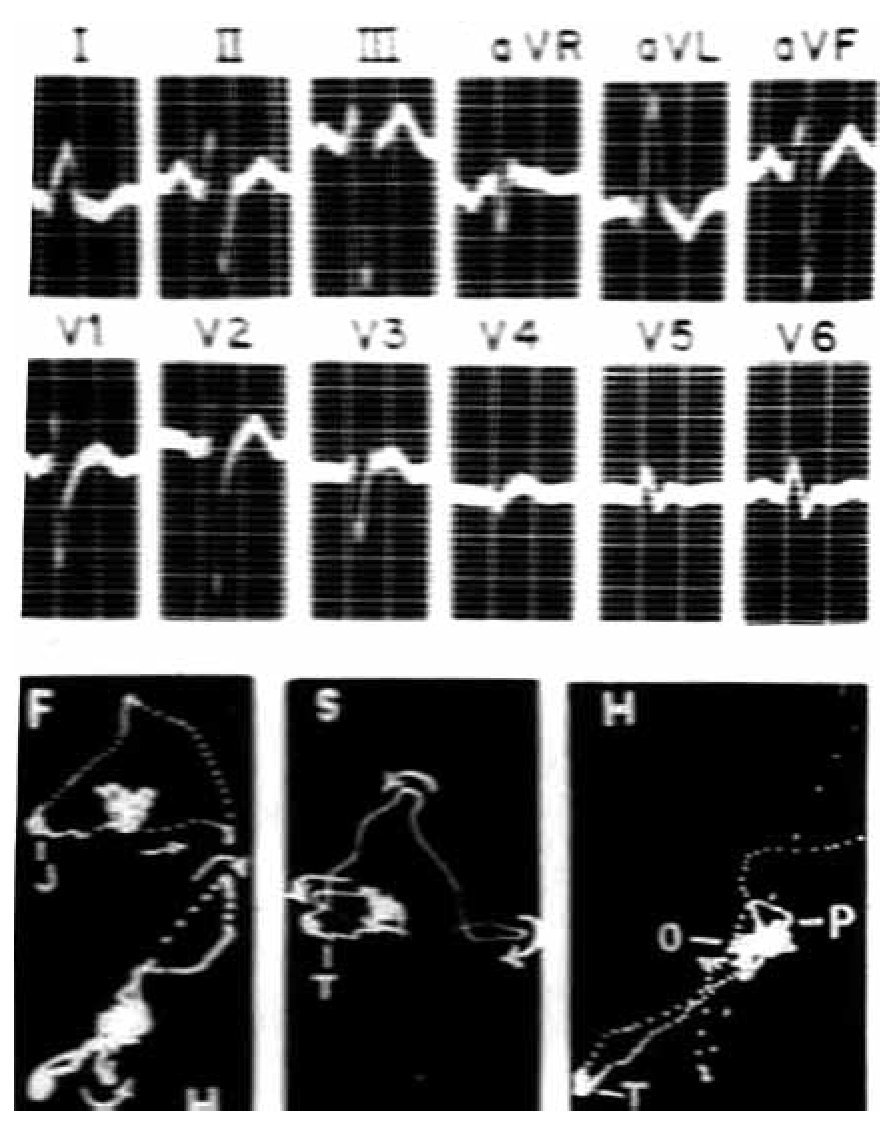
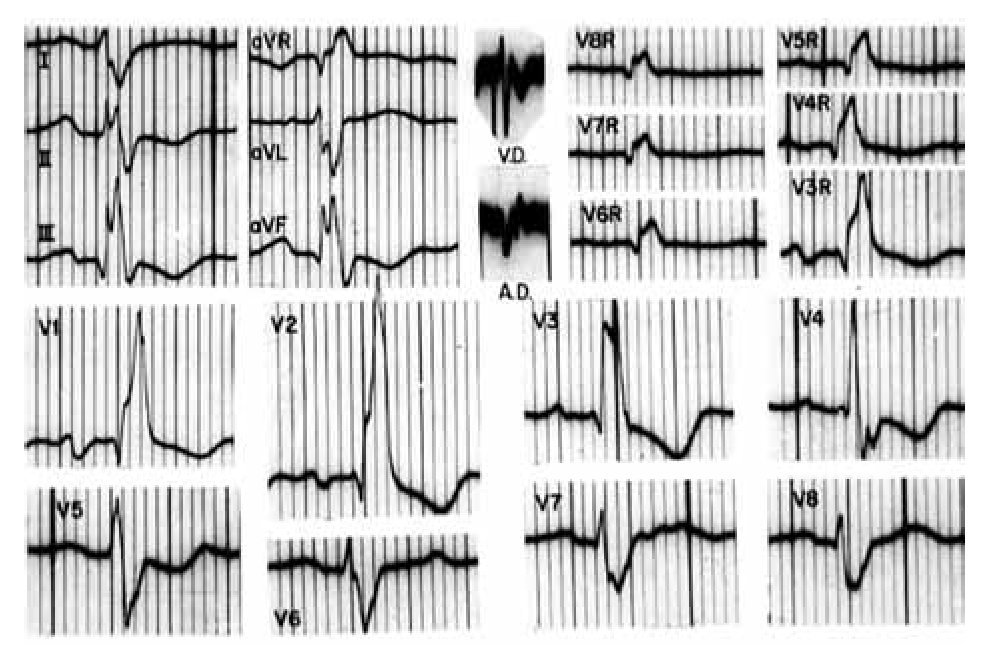
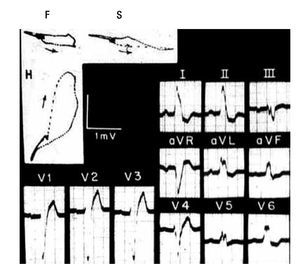
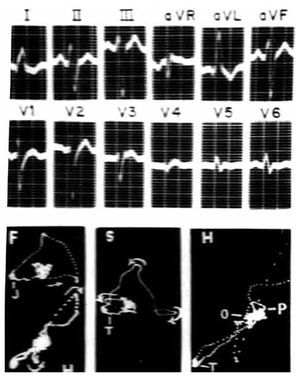
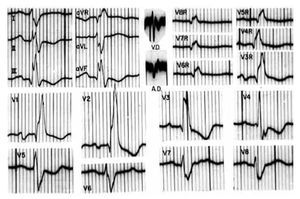
Los registros eléctricos de la Figura 7 pertenecen a una mujer de 53 años. El electrocardiograma sugiere una posición cardiaca intermedia. Muestra complejos ventriculares positivos, del tipo _R, en todas las derivaciones izquierdas y complejos en M en V5, derivación aparentemente transicional. El tiempo de inicio de la deflexión intrinsecoide (TIDI) es de 120 mseg en aVL y V6. En dichas derivaciones, los complejos ventriculares van seguidos de ondas T negativas de tipo secundario. Además de mostrar un BRIHH de grado avanzado, el trazo permite inferir la coexistencia de crecimiento ventricular izquierdo por el gran voltaje de la onda r en DI, DII y V6 y por las ondas S profundas de V1 a V3. Hay también signos de lesión subendocárdica postero-lateral izquierda: RS-T deprimido y cóncavo en DII y V6.
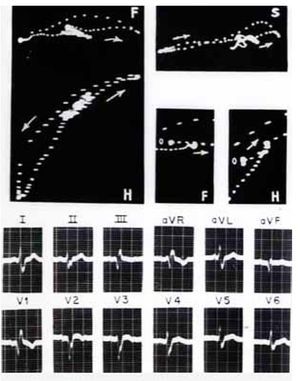
Figura 7. Registros clínicos en un caso de BRIHH de grado avanzado. Nótese que el vectocardiograma horizontal (H) arranca hacia delante de su punto de origen (punto 0) por la manifestación del primer vector ventricular, ahora septal derecho.
Por su lado, los vectocardiogramas sugieren un BRIHH de grado avanzado por el empastamiento intermedio de la curva ventricular en los tres planos y la rotación horaria el asa rH. La corva vectocardiográfica ventricular arranca hacia adelante de su punto de origen (punto 0) en los planos horizontal y sagital.
BRIHH de grado avanzado + Necrosis anteroseptal
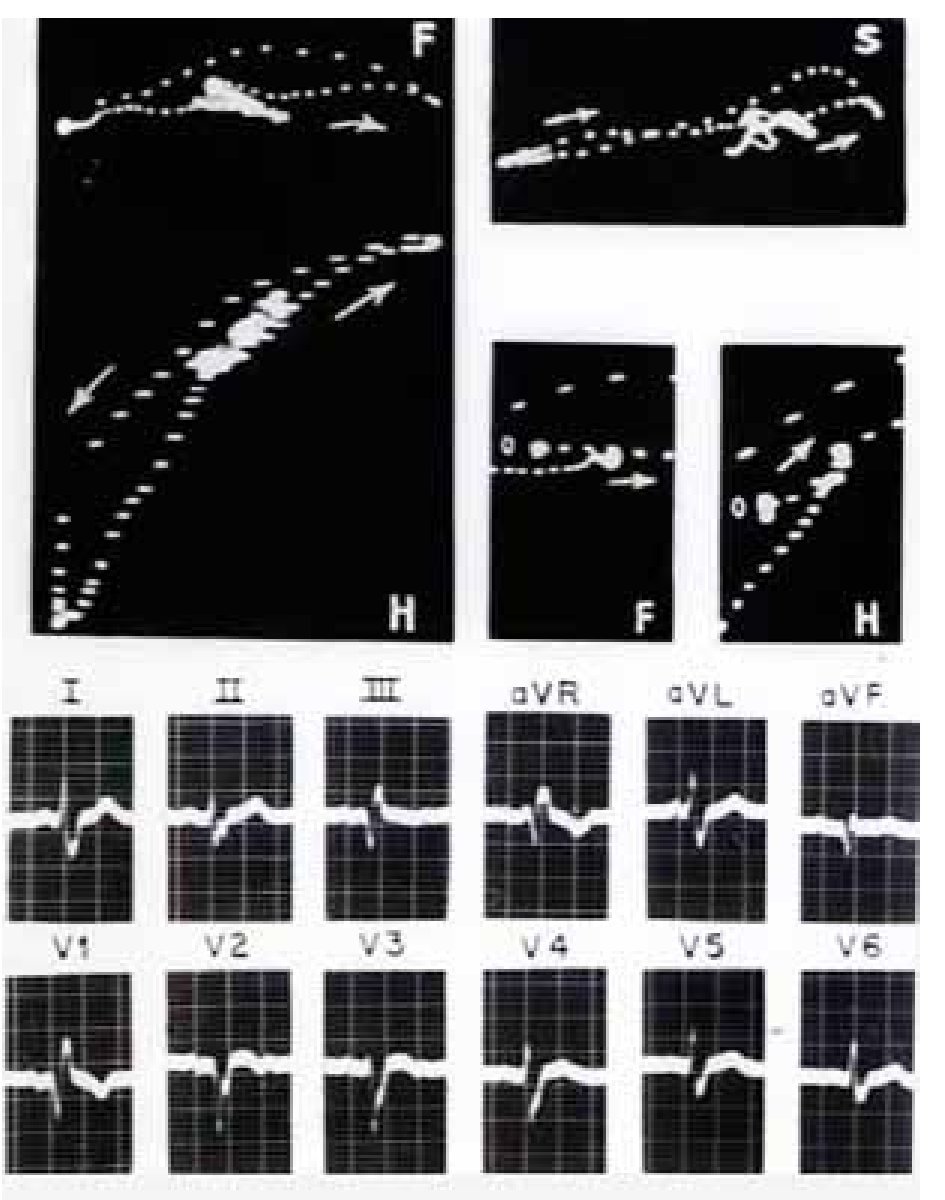
En la Figura 8 el BRIHH de grado avanzado se reconoce por el empastamiento de las ondas r en D1, aVl, V5 y V6, así como por la meseta intermedia empastada de la curva vectocardiográfica ventricular en los tres planos. La zona de miocardio inactivable se detecta por el arranque de la curva ventricular hacia atrás del punto 0 en los planos horizontal y sagital debido a pérdida de la manifestación del primer vector septal derecho. Y también por la reducción de la meseta intermedia tanto en las curvas vectocardiográficas ventriculares como en las ondas r de los complejos ventriculares izquierdos.
Figura 8. BRIHH de grado avanzado + Necrosis miocárdica anteroseptal. Hay reducción de la meseta intermedia, empastada, de los VCGH y VCGS, así como de los empastamientos de la onda R de V2 a V4, por pérdida de fuerzas electromotrices septales.
Cabe mencionar un signo electrocardiográfico descrito en trazos clínicos por Cabrera y Friedland en 195310 e interpretado por Medrano y colaboradores en 1963 con base en hallazgos experimentales:11 puede establecerse una ventana eléctrica en el tabique interventricular, la que permite al electrodo explorador de una derivación, V3 o V4 o ambas, registrar la variación de potencial de la masa septal derecha posterior, i. e. una muesca en la rama ascendente de la onda S, que dura 40 mseg o más. Ésta es significativa en el ECG si tiene tal duración.
BRIHH de grado avanzado + Necrosis septoparietal
Los registros eléctricos de la Figura 9 revelan la existencia de un BRIHH de grado avanzado por los empastamientos de las ondas r en las derivaciones electrocardiográficas izquierdas y de la meseta intermedia, empastada, de las curvas vectocardiográficas ventriculares. La presencia de una zona de miocardio inactivable septal se sugiere por la reducción de la meseta de la onda r en las derivaciones DI, aVl, V5, V6 y de las curvas vectocardiográficas ventriculares. La concavidad en la rama centrípeta del asa RH hace pensar en la existencia de miocardio inactivable en regiones laterales de la pared libre del ventrículo izquierdo.
Figura 9. BRIHH de grado avanzado + Necrosis miocárdica septoparietal izquierda. Está reducida la meseta intermedia, empastada, de la onda r en las derivaciones unipolares izquierdas aVl, V5 y V6. Hay una concavidad en la rama centrípeta del asa RH por pérdida de fuerzas electromotrices parietales izquierdas.
BRIHH de grado intermedio
Las manifestaciones eléctricas del BRIHH de grado intermedio, asociado a necrosis septal o parietal izquierda se han estudiado experimentalmente en ocho perros con necrosis septal y en 15 con necrosis parietal izquierda.12
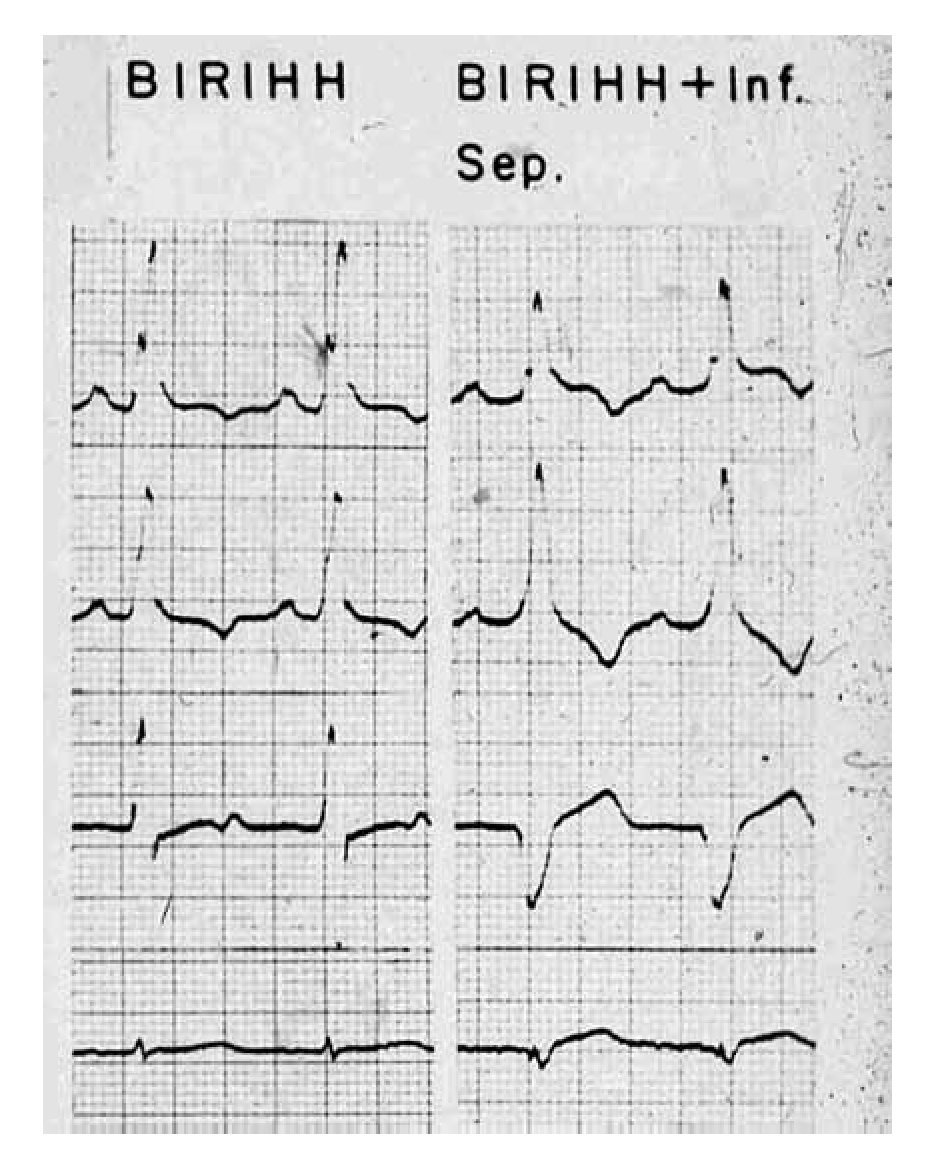
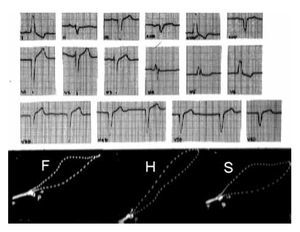
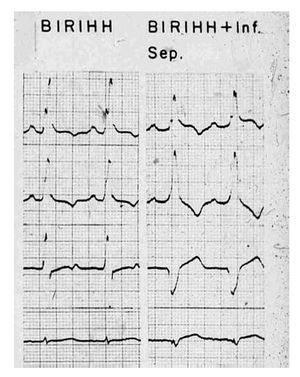
Desde el punto de vista electrocardiográfico, las modificaciones más importantes se presentan en las morfologías unipolares registradas cerca de la zona afectada. Éstas dependen de la localización y de la extensión de la necrosis, así como del grado del bloqueo de rama. Las alteraciones vectocardiográficas más significativas se observan en el plano horizontal.La Figura 10 exhibe un ejemplo experimental de las manifestaciones eléctricas de un BRIHH de grado intermedio no complicado con necrosis miocárdica y complicado con una zona de miocardio inactivable antero-septal (Inf. Sep.). Por efecto de este daño miocárdico, se reduce la meseta intermedia-empastada de la onda r en las derivaciones unipolares izquierdas y de las curvas vectocardiográficas ventriculares.
Figura 10. Ejemplo experimental de un BRIHH de grado intermedio no complicado (a la izquierda) y complicado con necrosis miocárdica septal (a la derecha).
BRDHH no complicado por necrosis miocárdica
Cuando existe un BRDHH de grado avanzado, a saber con "salto de onda" extenso a lo largo de la barrera intraseptal, el sentido general de la activación ventricular es de izquierda a derecha y de abajo hacia arriba. Las fuerzas electromotrices más importantes de los procesos de despolarización y repolarización ventriculares, son las septales que duran más. Se establece así una neta preponderancia eléctrica del tabique interventricular sobre las paredes libres ventriculares. La sucesión del proceso de activación ventricular puede representarse por cuatro vectores resultantes principales, como se indica de manera esquemática en la Figura 11. El primer vector de la activación ventricular se origina en la masa septal izquierda media y se dirige hacia delante y a la derecha con mayor manifestación respecto a la normal. El vector 2, resultante de la activación de la pared libre del ventrículo izquierdo y dirigido hacia la izquierda, tiene una manifestación reducida porque resulta contrarrestado por los frentes de activación que efectúan el "salto" de izquierda a derecha en porciones inferiores del tabique interventricular. El vector 3 se orienta hacia la derecha y adelante porque constituye el vector resultante del "salto de onda" en regiones septales bajas. El vector 4, orientado hacia la derecha y más adelante, resulta del fenómeno de "salto de onda" de izquierda a derecha en porciones superiores del tabique interventricular. Las fuerzas electromotrices septales, que son las más importantes de la despolarización y la repolarización ventriculares, pueden resumirse en dos vectores resultantes de igual magnitud y sentido opuesto (Figura 12): el de la despolarización, dirigido de izquierda a derecha y de abajo hacia arriba; el de la repolarización, orientado de derecha a izquierda, entre 0° y -10°. El complejo intraventricular derecho adquiere una configuración en "M" o más polifásica, con TIDI >40 mseg.
Figura 11. Principales vectores resultantes de la activación ventricular en presencia de un BRDHH de grado avanzado.
Figura 12. Vectores resultantes de la despolarización (hacia la derecha y arriba) y de la repolarización (hacia la izquierda y abajo) septales en presencia de un BRDHH de grado avanzado.
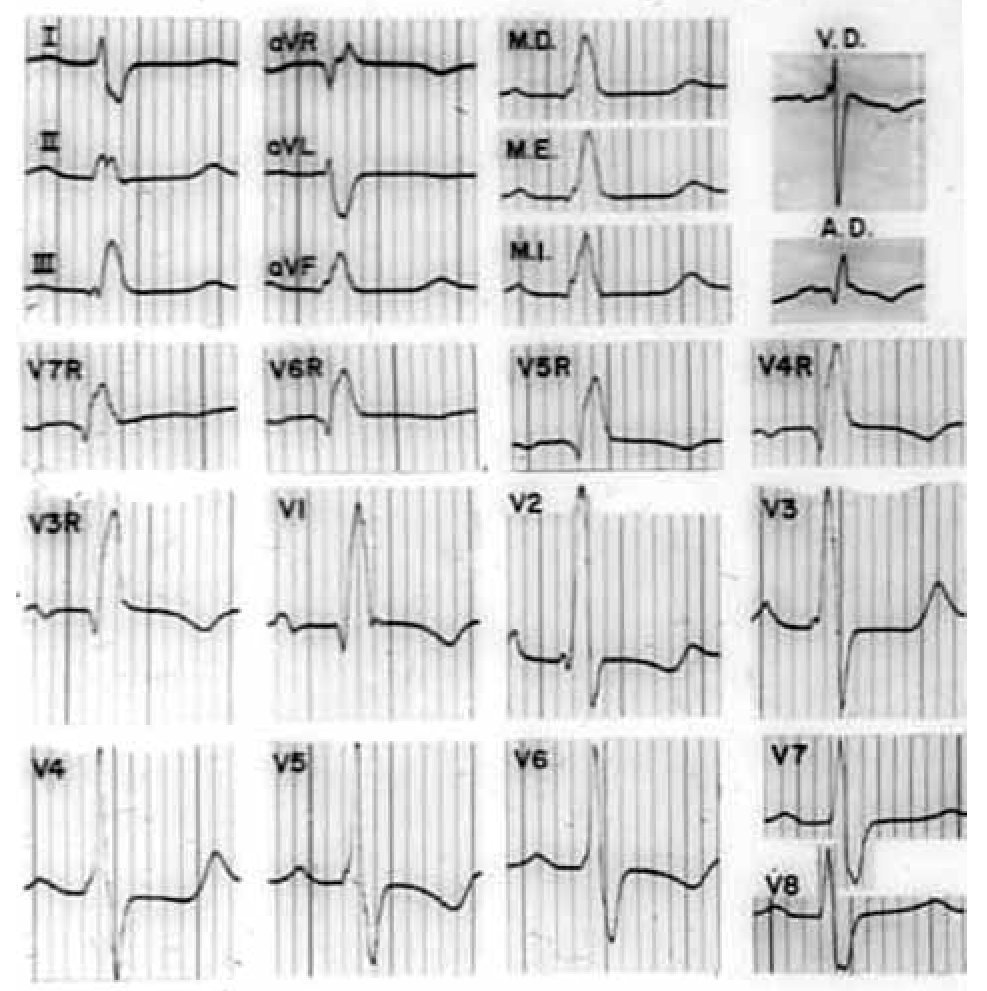
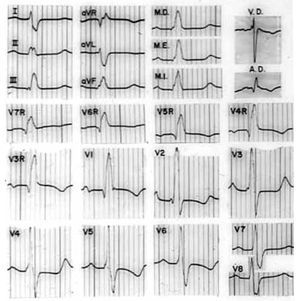
El ECG de la Figura 13 brinda un ejemplo de BRDHH de grado avanzado en una mujer de 26 años con CÍA.
Figura 13. Electrocardiograma con un BRDHH de grado avanzado en una mujer de 26 años portadora de una CIA.
BRDHH de grado avanzado + Necrosis septal
Si un BRDHH está asociado a miocardio inactivable septal por infarto o miocardiopatía, se modifican tanto el inicio como el desarrollo del "salto de onda".13 Esto acontece también en presencia de arritmias originadas en el ventrículo izquierdo.
En la Figura 14 puede verse la manifestación electrocardiográfica de miocardio inactivable "en casquete" complicado con BRDHH de grado avanzado. Los complejos ventriculares registrados en VI (QR), V2 y V3 (QS), aVF (Q-r) y DIII (QR) sugieren dicho diagnóstico. Desde el punto de vista vectocardiográfico, la presencia de miocardio inactivable anteroseptal se manifiesta por el arranque posterior de la curva vectocardiográfica ventricular y por la posición de la rama intermedia del VCGH detrás de su punto de origen (punto 0), debido a la predominancia de fuerzas electromotrices septales posteriores.
Figura 14. BRDHH de grado avanzado + Necrosis miocárdica ante-roseptal. Se notan complejos ventriculares Q_Ren V1, QS en V2 y V3. El VCGH arranca hacia atrás del punto 0, su rama intermedia pasa detrás de dicho punto y su meseta está reducida.
BRDHH de grado intermedio sin miocardio inactivable
Por efecto de un bloqueo troncular derecho de grado intermedio, no asociado a miocardio inactivable, se efectúa un "salto de onda" limitado inicialmente de la masa septal izquierda medioinferior hacia la masa septal derecha correspondiente. Por eso, aumenta el voltaje y aparece un empastamiento o una muesca en la deflexión positiva inicial del complejo ventricular registrado en la punta del ventrículo derecho: S. El TIDI en dicho complejo es de alrededor de 30 mseg.14 El sentido general del proceso de activación del ventrículo derecho no varía: avanza de abajo hacia arriba, siendo el espolón de Wolf la última estructura en activarse. Dependiendo de la extensión del "salto de onda", puede establecerse una oposición entre el vector re sultante de la despolarización y el de la repolarización septales. En tal caso, aparece un cambio secundario de la onda T y también del asa de la re polarización ventricular.
El ECG muestra empastamientos positivos, i. e. de la onda R, en todas las derivaciones que exploran el corazón derecho y empastamientos negativos, i. e. de la onda S, en aquellas que miran hacia el ventrículo izquierdo. El TIDI fluctúa entre 35 y 45 mseg en las derivaciones transicionales, lo que refleja el retardo de la despolarización de la masa septal derecha antero-inferior. El TIDI es de alrededor de 80 mseg en aVr y pueden registrarse ondas T invertidas, de tipo secundario, en las derivaciones derechas. A su vez, el TIDI está comprendido entre 25 y 40 mseg en el complejo intraventricular derecho bajo. La Figura 15 proporciona un ejemplo de BRDHH de grado intermedio en una mujer de 23 años con una CIA (TIDI= 35 mseg en V3 y V4).
Figura 15. ECG con los signos de un BRDHH de grado intermedio en una mujer de 23 años portadora de una CIA.
BRDHH de grado intermedio + Miocardio inactivable
La coexistencia de un BRDHH de grado intermedio con miocardio inactivable en la pared libre antero-lateral izquierda puede revelarse por una desviación de los vectores iniciales de la activación ventricular hacia atrás y ligeramente a la derecha del punto 0. El arranque posterior y la desviación acen tuada de las fuerzas electromotrices más precoces de la despolarización ventricular, así como la disminución de los voltajes y las áreas de las asas RF y RH, son los hallazgos más directamente relacionados con la reducción del miocardio activable en las regiones antero-laterales de la pared libre ventricular izquierda.14 Pero la presencia de miocardio inactivable en la masa septal derecha puede quedar oculta. Es lo que acontece en ciertas localizaciones septoparietales del tejido inactivable, cuando se establece un equilibrio eléctrico particular.
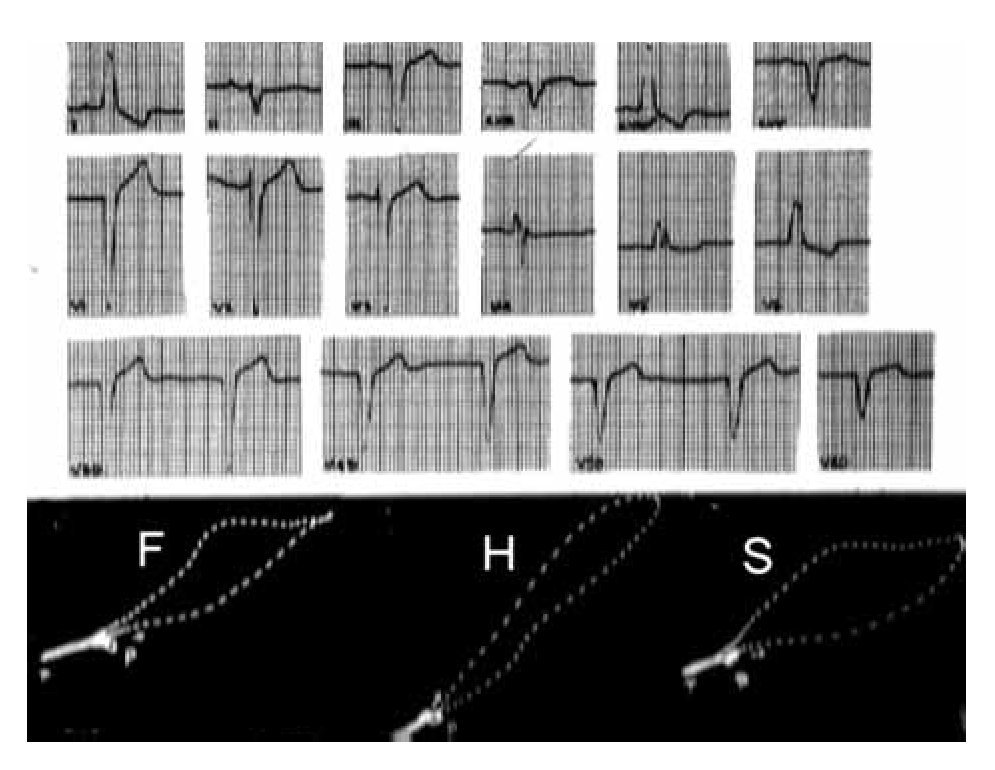
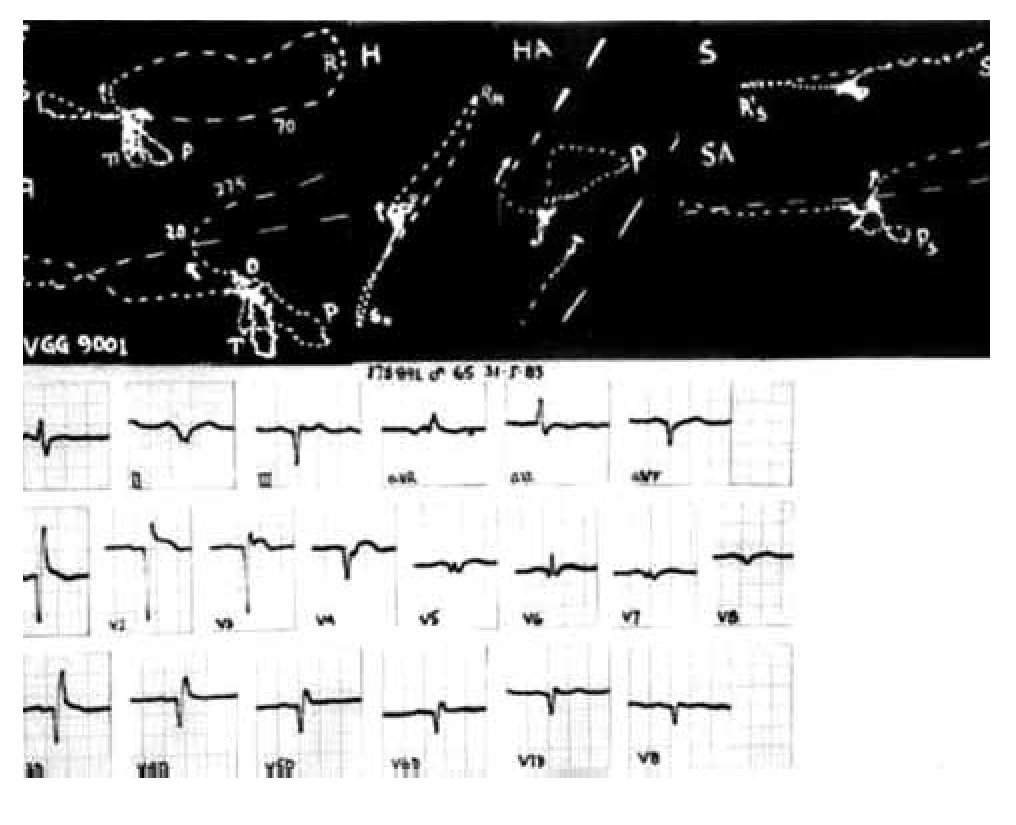
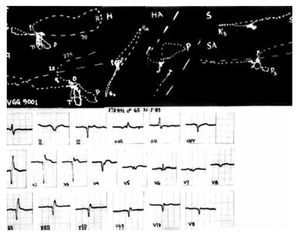
El ECG de la Figura 16 permite reconocer un BRDHH de grado intermedio aso ciado a necrosis antero-septal. Los complejos ventriculares son de tipo Q-R en V1, Qr en V2 y V3, QS en V4, qRs en V5, qRs en V6, en W en V7, QS en V8. los VCGH y VCGS arrancan hacia atrás del punto 0.
Figura 16. El ECG muestra los signos de un BRDHH de grado intermedio por la morfología de los complejos ventriculares Rs en aVR y QR en V1. Sugiere, además, la existencia de miocardio inactivable septolateral izquierdo por las morfologías Q en V1, Qr en V2 y V3, QS V4, W en V5 y V7. A su vez, los VCGH y VCGS arrancan hacia atrás del punto 0.
Conclusiones
En presencia de bloqueos tronculares izquierdos, los cambios en el inicio y el desarrollo del "salto de onda" permiten reconocer la existencia de una zona de miocardio inactivable septal. Esto se debe a la inscripción de una deflexión negativa inicial (onda Q) del complejo ventricular en DI, V5, V6 y, dependiendo de la posición cardiaca, en aVF o aVl. Además, una "ventana eléctrica" en el tabique interventricular hace que se registre en una derivación transicional, p. ej. V3 y/o V4, o en ambas, la variación de potencial de la masa septal derecha posterior i. e. una muesca en la rama ascendente de la onda S, que dura 40 mseg o más. Si existe una zona inactivable transmural en regiones laterales de la pared libre del ventrículo izquierdo, ésta se comporta también como una "ventana eléctrica". Por ende, el electrodo externo corres pondiente registra el complejo intraventricular izquierdo de tipo S por el fenómeno del "salto de onda". Esto acontece asimismo cuando hay ritmos de marcapaso o arritmias originadas en el ventrículo derecho.
A su vez, las curvas vectocardiográficas ventriculares arrancan hacia atrás de su punto de origen (punto 0) tanto en el plano horizontal (VCGH) co mo en el sagital (VCGS).
Por su lado, la coexistencia de un BRDHH acentuado con miocardio inactivable ubicado en la masa septal izquierda antero-inferior se manifiesta por da tos electro-vectocardiograficos característicos. Desaparece la manifestación del primer vector septal izquierdo tanto en los trazos electrocardiográficos como en las curvas vectocardiográficas ventriculares, que arrancan directamen te hacia atrás del punto O en los planos horizontal y sagital.
Debe tenerse presente que un bloqueo de conducción bilateral, debido a daño miocárdico extenso por infarto miocárdico agudo o miocardiopatía crónica, no produce necesariamente un bloqueo aurículo-ventricular completo.15 Esto porque los impulsos de activación pueden seguir llegando a la superficie septal izquierda media a través de una maraña de filetes, que se desprenden del tronco principal del sistema de conducción ventricular izquierdo así como de sus subdivisiones distales anterior y posterior, filetes que pueden considerarse, bajo el aspecto funcional, como una subdivisión media.
Correspondencia: Alfredo de Micheli.
Juan Badiano N°1. Colonia Sección XVI, Delegación Tlalpan, C. P.14080.
Teléfono: 55732911, ext: 1310. México D. F.
Correo electrónico: alessandro.micheli@cardiol.org.mx
Recibido el 31 de agosto de 2011;
aceptado el 5 de septiembre de 2011.