analizar las causas específicas de los errores clínicos percibidos por los residentes de cinco promociones de Medicina Familiar y Comunitaria (mfyc) de Murcia, España.
Material y métodosestudio descriptivo, analítico y transversal sobre errores médicos recogidos mediante encuesta, realizada en los centros de salud de dos Unidades Docentes de mfyc, con los residentes de las promociones 2007–2011, 2008–2012, 2009–2013, 2010–2014 y 2011–2015. A través de una pregunta abierta se indagó sobre el último error médico que habían identificado y reconocido, como un ejercicio práctico al inicio de cinco ediciones de la actividad formativa del Programa teórico-práctico sobre seguridad del paciente. La pregunta fue distribuida en mano, la respuesta anónima, confidencial, voluntaria y manuscrita. Los datos se analizaron utilizando la clasificación de incidentes por causas del Estudio regional de incidentes derivados de la atención (erida).
Resultadosasistieron a los cinco cursos 169 del total de residentes (174), y respondieron la encuesta 165 (tasa de respuesta del 97.6%); el 94.6% reconoció haber cometido errores. De los que respondieron, 132 describían el último error cometido (80%). Los errores se agruparon según sus causas fundamentales relacionados con: el diagnóstico: 58 (37.4% de los errores); el tratamiento: 52 (33.5%); los cuidados: 21 (13.5%); la comunicación asistencial: 15 (9.6%); la gestión y el sistema de información: 9 (5.8%). Los errores en el diagnóstico, el tratamiento y los cuidados representaron 84% del total. Se analizaron y detallaron todas las causas específicas de los errores.
Conclusionesla gran mayoría de los residentes poseen una actitud constructiva y autocrítica, y son conscientes de haber cometido errores, cuyas causas identificadas, en orden de importancia, están relacionadas con el diagnóstico, el tratamiento y los cuidados. Esta información puede ser útil para adecuar y mejorar la formación de los residentes, considerando las causas de sus errores como necesidades formativas identificadas.
analyze the specific causes of clinical errors perceived by the residents of five promotions of Family and Community Medicine (fcm) in Murcia, Spain.
Material and methodsdescriptive, analytical and cross-sectional study on medical errors collected through survey, conducted in health centers of two fcm units, with residents promoted on 2007–2011, 2008–2012, 2009–2013, 2014–2010 and 2011–2015. Through an open question asked about the latest medical error that had been identified and recognized as a practical exercise at the beginning of five editions of the training activity of the theoretical and practical program on patient safety. The question was handed out; the response was anonymous, confidential, voluntary and handwritten. The data were analyzed using the classification of incidents due to the Regional Study of Incidents Arising from Care (rsiac).
Results169 residents from a total of 174 attended five courses, and 165 answered the survey (response rate of the 97.6%); 94.6% acknowledged having made mistakes. Of those who responded, 132 described their last error (80%). Errors were grouped according to their root causes: diagnosis-related: 58 (37.4% errors); treatment: 52 (33.5%); care: 21 (13.5%); Healthcare communication: 15 (9.6%); management and information system: 9 (5.8%). Errors in diagnosis, treatment and care represented 84% of the total. All the specific causes of the errors were analyzed and detailed.
Conclusionsthe majority of the residents has a constructive and self-criticism attitude, and is aware of having committed errors, whose identified causes, in order of importance, are related to the diagnosis, treatment and care. This information can be useful to adapt and improve the training of residents, whereas the causes of their errors as identified training needs.
analisar as causas específicas de erros clínicos percebidos pelos residenters de cinco promoções de Medicina de Família e Comunidade (fcm) de Múrcia, Espanha.
Material e métodosestudo descritivo, analítico e transversal sobre erros médicos recolhidos através de uma pesquisa realizada em dois centros de saúde fcm unidades de ensino, com os residentes das promoções de 2007–2011, 2008–2012, 2009–2013, 2010–2014 e 2011–2015. Através de uma pergunta aberta foi questionado sobre o último erro médico que tinha sido identificado e reconhecido como o início de uma prática de cinco edições do Programa de treinamento de exercícios teóricos e práticos sobre a segurança do paciente. À pergunta foi distribuída manualmente sendo, confidencial, a resposta voluntária e anônima manuscrita. Os dados foram analisados utilizando-se a classificação de causas de incidentes no Estudo regional de incidentes derivados da atençao (erida).
Resultadosassistiram aos cinco cursos 169 residentes (174), e 165 responderam à pesquisa (taxa de resposta de 97,6%); 94,6% admitiram ter cometido erros. Dos entrevistados, 132 (80%) descreveu o último erro. Os erros foram agrupados por suas causas: relacionados com o diagnóticos 58 (37.4% dos erros); com o tratamento 52 (33.5%); com os cuidadeos 21 (13.5%); com a comunicação assistencial 15 (9.6%); com a gestão e o sistema de informação 9 (5.8%). Os erros no diagnóstico, no tratamento e nos cuidados representaram 84% do total. Analisaram-se com detalhe todas as causas específicas de erros.
Conclusõesa grande maioria dos residentes possuem uma atitude construtiva e auto crítica, e são consecientes de ter cometido erros, cujas causas identificadas, em ordem de importância, estão relacionadas com diagnóstico, tratamento, e os cuidados. Esta informação pode ser útil para adequar e melhorar a formação dos residentes, considerando as causas dos seus erros como necessidades formativas identificadas.
La seguridad del paciente en los servicios de salud es un tema de gran relevancia, se ha demostrado que la falta de seguridad es un problema importante, frecuente y no resuelto, que ha dado lugar a importantes líneas de trabajo internacionales,1–7 las cuales, inicialmente se desarrollaron en el ámbito hospitalario,8–11 como el Estudio Nacional sobre los Efectos Adversos Ligados a la Hospitalización (eneas)2, mismo que ha supuesto un avance significativo en el conocimiento de este problema en los hospitales españoles. La atención primaria (ap) también se ha ido incorporando con fuerza a estas iniciativas.12–15 El Estudio sobre la Seguridad de los Pacientes en Atención Primaria (apeas),16 por ejemplo, ha permitido conocer la prevalencia de los efectos y eventos adversos en ap en España y sus características, acercándonos a este problema de nuestra práctica asistencial, ha servido como referencia del concepto de seguridad del paciente y del error médico16 y en él se concluye que en ap los efectos adversos son frecuentes, algunos graves, y en su mayor parte evitables.15,16 Esta situación explica que el Sistema Nacional de Salud pusiera en marcha el Plan de Calidad para el mismo sistema de salud17,18 (ahora desaparecido).
Una de las medidas clave para mejorar la seguridad de los pacientes es formar a los profesionales sanitarios, por ello, siguiendo la orientación hacia la adquisición de competencias del Programa Docente de la Especialidad de Medicina Familiar y Comunitaria,19 las dos Unidades Docentes de Medicina Familiar y Comunitaria (udmfyc), de Murcia, han incorporado la seguridad del paciente y la prevención de los errores clínicos en el programa docente de los residentes; lo cual incluye objetivos formativos y de investigación.20
Siguiendo esta línea de trabajo,21 de 2009 a 2013 se ha impartido una actividad docente anual, en formato taller, con estos contenidos. Además, esta línea de investigación ha dado lugar a varias publicaciones,21–24 recogidas en dos artículos previos,25,26 cuyos evaluadores recomendaron transitar de la descripción de los errores al análisis de las causas de los mismos, por lo que decidimos ampliar la investigación a dos promociones más de residentes. El objetivo del presente trabajo es analizar con detalle las causas específicas de los errores reconocidos por los residentes de cinco promociones de mfyc.
Material y métodosEstudio descriptivo, analítico y transversal sobre los errores clínicos recogidos mediante encuesta, realizada en el marco de la ap, en los centros de salud docentes de las dos (udmfyc) de Murcia.
Tras tres reuniones previas del equipo investigador, se elaboró un cuestionario que incluía una pregunta abierta en la cual se solicitaba al residente que describiera el último error clínico que había cometido y del que era consciente. Posteriormente se realizó una validación cualitativa de contenido por expertos en cuestionarios, según la técnica de Argimón y Jiménez (2000), y Polit y Hungler (2000), con discusión y propuestas de modificación por parte de los cinco investigadores –informadores clave (los autores de este artículo) cuyo perfil corresponde a médicos de familia, con amplia experiencia docente y que desempeñan un puesto de trabajo como formadores de tutores y residentes–. Este proceso llevó a la modificación del cuestionario,26 y la redacción definitiva de la pregunta abierta fue: “describe el último error médico que hayas cometido”. Este incluyó también otras 14 preguntas cuyos resultados para las tres promociones iniciales de residentes de mfyc ya se han publicado.26
A continuación se llevó a cabo un pilotaje del cuestionario en dos muestras diferentes y finalmente se aplicó a los residentes.
La encuesta fue autocumplimentada, distribuida en mano personalmente por los investigadores, después de contestarla se depositó en un lugar preestablecido sin injerencia por parte de los investigadores; las respuestas fueron confidenciales, voluntarias y manuscritas, y se consideró esencial que se contestara de manera anónima.
Para elegir la clasificación de referencia del estudio, el equipo de investigación evaluó varias clasificaciones de eventos adversos, de errores clínicos y sus causas, y seleccionó tres criterios fundamentales: sencillez, aplicabilidad en ap, y comparabilidad de resultados con los nuestros, para corresponder a entornos asistenciales similares. También se realizó un estudio piloto aplicando dichas clasificaciones a los resultados de nuestro estudio, permitiéndonos elegir aquella que demostró adaptarse mejor a los mismos.
Se elegió la clasificación del Estudio regional de incidentes derivados de la atención (erida)27 porque cumple estos criterios y porque utiliza una taxonomía que está relacionada y es fácilmente comparable con la de los dos grandes estudios nacionales eneas2 y apeas.16 Además esta clasificación se ha utilizado en el reciente Estudio Regional en Urgencias,27 basada a su vez en la clasificación utilizada en el estudio de Eventos adversos ligados a la asistencia en los servicios de urgencias de hospitales españoles (evadur).28
A continuación, se exponen los resultados obtenidos con la descripción de los residentes sobre el último error médico que habían identificado y reconocido. Se agrupan los errores, para su posterior análisis, utilizando la clasificación de incidentes por causas erida27, en la que no se han tenido en cuenta algunos epígrafes que no aparecían en nuestros resultados por ser muy específicos de la atención hospitalaria y añadiendo otros que sí aparecían en nuestro caso por aplicarla a ap (y que han sido refrendados por los cinco investigadores).
El cuestionario se aplicó de 2009 a 2013, a residentes de Medicina Familiar y Comunitaria de las udmfyc de Murcia, cuando ya llevaban casi 2 años de su periodo formativo (y asistencial), al inicio de la actividad formativa anual de su programa teórico-práctico sobre seguridad del paciente.
Participaron las promociones 2007–2011, 2008–2012, 2009–2013, 2010–2014 y 2011–2015, con un total de 174 residentes, 117 mujeres (67.2%) y 57 varones (32.7%).
Acudieron en total 169 residentes (con 5 ausencias justificadas), cuya edad media fue de 26 años (+/− 1.7) en el momento de realización de la encuesta (tabla 1).
Tasa de respuesta a las encuestas
| Número | % | |
|---|---|---|
| Total de residentes | 174 | |
| Residentes presentes | 169 | 100 |
| No entregaron la encuesta | 4 | 2.4 |
| Respondieron a la encuesta | 165 | 97.6 |
| No sabe, no contestó | 24 | 14.5 |
| Afirma no haber cometido ningún error | 9 | 5.4 |
| Encuestas que no describen el error | 33 | 20 |
| Encuestas válidas con descripción del error | 132 | 80 |
| Tasa de respuesta | 97.6% | |
| Errores / incidentes relatados | 132 | |
| Total de causas identificadas en los errores (algunos tenían más de una causa fundamental) | 155 | |
Los datos se analizaron en julio de 2013, fueron tabulados y ordenados por un solo observador y revisados por los investigadores, sin ser sometidos a ningún otro tipo de tratamiento.
Se emplearon el cálculo de medias y porcentajes como métodos estadísticos, y así se presentan la mayoría de los resultados, en porcentajes sobre el total de respuestas, aunque las respuestas manuscritas de las causas de error se han recogido textualmente.
ResultadosLa tasa de respuesta al cuestionario fue del 97.6%, en la que el 94.6% reconoció haber cometido errores.
Se obtuvieron 165 encuestas de los asistentes, de las que 132 (80%) fueron válidas porque relataban el último error que habían cometido y lo hacían de forma legible; 20 % no reconoció haber cometido errores o no saber o no contestar a esta solicitud (tabla 1 y figura 1).
De las 132 encuestas válidas se obtuvieron 155 causas de error pues en algunos casos se identificaron más de una causa fundamental del error (tabla 1).
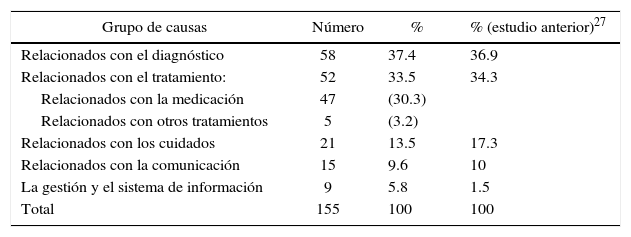
Tras ser analizadas, las causas de los errores se agruparon en cinco grandes grupos (tabla 2):
- 1.
Relacionadas con el diagnóstico: 58 (37.4%)
- 2.
Con el tratamiento: 52 (33.5%)
- 3.
Con los cuidados: 21 (13.5%)
- 4.
Con la comunicación asistencial: 15 (9.6%)
- 5.
Con la gestión y el sistema de información: 9 (5.8%)
Errores ordenados por grandes grupos de causas (erida) según su frecuencia, y comparación con el estudio previo
| Grupo de causas | Número | % | % (estudio anterior)27 |
|---|---|---|---|
| Relacionados con el diagnóstico | 58 | 37.4 | 36.9 |
| Relacionados con el tratamiento: | 52 | 33.5 | 34.3 |
| Relacionados con la medicación | 47 | (30.3) | |
| Relacionados con otros tratamientos | 5 | (3.2) | |
| Relacionados con los cuidados | 21 | 13.5 | 17.3 |
| Relacionados con la comunicación | 15 | 9.6 | 10 |
| La gestión y el sistema de información | 9 | 5.8 | 1.5 |
| Total | 155 | 100 | 100 |
Cabe señalar que la suma de las causas relacionadas con el diagnóstico, el tratamiento y los cuidados representan más un 84% del total.
Al analizar cada grupo, se obtuvieron las causas específicas y se ordenaron por su frecuencia de presentación:
Error diagnóstico: error diagnóstico propiamente dicho (29.3% de ese grupo); error en la valoración de pruebas complementarias (25.9%); error en la valoración inicial o en el nivel de triaje asignado al paciente (22.4%), (tabla 3).
Errores relacionados con el diagnóstico
| Factor causal principal | Número | % |
|---|---|---|
| Error diagnóstico | 17 | 29.3 |
| Error en valoración de pruebas diagnósticas | 15 | 25.9 |
| Error en valoración inicial/nivel de triaje | 13 | 22.4 |
| Error en la solicitud de pruebas complementarias | 6 | 10.3 |
| Retraso en el diagnóstico | 3 | 5.2 |
| Exploración errónea o inadecuada | 2 | 3.4 |
| Retraso en derivación o interconsultas | 2 | 3.4 |
| Total | 58 | 100 |
Error de tratamiento: administración de un medicamento erróneo (32.6%); dosis incorrecta del medicamento (21.1%), (tabla 4).
Errores relacionados con el tratamiento
| Factor causal principal | Número | % |
|---|---|---|
| Relacionados con la medicación: | ||
| Medicamento erróneo | 17 | 32.6 |
| Dosis incorrecta | 11 | 21.1 |
| ram (Reacción Adversa Medicamentosa) | 8 | 15.3 |
| Omisión de dosis, medicación o vacuna | 5 | 9.6 |
| Vía de administración errónea | 2 | 3.8 |
| Monitorización insuficiente | 2 | 3.8 |
| Retraso en la administración de medicación | 2 | 3.8 |
| Subtotal | 47 | 90.3 |
| Relacionados con otros tratamientos | 5 | 9.6 |
| Total | 52 | 100 |
Error en los cuidados: la más frecuente fue el alta inadecuada según la situación del paciente (57.1%), (tabla 5).
Errores relacionados con los cuidados
| Factor causal principal | Número | % |
|---|---|---|
| Alta inadecuada por la situación del paciente | 12 | 571 |
| Manejo inadecuado del paciente | 4 | 19.1 |
| Ingreso inadecuado | 2 | 9.5 |
| Manejo inadecuado de la técnica | 1 | 4.8 |
| Mover al paciente (cambiarlo de camilla) sin ayuda | 1 | 4.8 |
| Inadecuado manejo de signos de alerta | 1 | 4.8 |
| Total | 21 | 100 |
Error en la comunicación: la principal es la mala comunicación médico-paciente (60%), (tabla 6).
Error de la gestión y el sistema de información: en primer lugar se identifica el no tomar, en la historia clínica, datos importantes (33.3%), (tabla 7).
Errores relacionados con la gestión y el sistema de información
| Factor causal principal | Número | % |
|---|---|---|
| No recoger datos importantes en la historia clínica | 3 | 33.3 |
| Error en identificación del paciente | 1 | 11.1 |
| Duplicidad de historia clínica | 1 | 11.1 |
| No localización de la Historia Clínica de Papel (casillero de urgencias) | 1 | 11.1 |
| Manejo inadecuado del tiempo por paciente | 1 | 11.1 |
| Espera prolongada | 1 | 11.1 |
| No darle informe de alta al paciente | 1 | 11.1 |
| Total | 9 | 100 |
Sin ser un objetivo inicial del estudio, del total de los errores (132), los residentes relataron espontáneamente que en 64 casos (48.5%) se habían producido en las guardias y las puertas de urgencias hospitalarias.
Asimismo, en las udmfyc no se ha tenido constancia de que ninguno de estos residentes haya recibido ninguna demanda judicial por los errores cometidos.
DiscusiónConsideramos que se cumplieron los objetivos de la investigación porque se identificaron las causas específicas de cada uno de los errores clínicos cometidos por los residentes. Además, se obtuvo un catálogo cualitativo muy amplio de las causas principales de estos errores.
Los datos proceden de una población de 169 residentes, que corresponden al total de cinco promociones de las dos udmfyc, por ello, aunque los resultados no son directamente extrapolables a otras poblaciones, creemos que son plenamente representativas de los residentes formados en nuestras unidades.
El cuestionario, su contexto y las condiciones en las que se realizó dan consistencia a los resultados obtenidos. Tanto este como la pregunta se ratificaron mediante una validación cualitativa de los contenidos realizada por expertos y el estudio piloto previo. La tasa de participación y de respuesta fue alta y representa casi el total de cinco promociones completas de residentes de dos udmfyc. Los resultados fueron analizados por uno de los investigadores, capacitado y entrenado.
Para facilitar un entorno que permitiera la sinceridad y una alta tasa de respuesta de los residentes, además de respetar escrupulosamente su confidencialidad, los cuestionarios fueron anónimos, por lo cual, no se recogieron otras variables sociodemográficas ni de otro tipo que permitieran la identificación de los residentes. Este hecho explica que, aunque se garantiza que los resultados no puedan relacionarse con un residente concreto y se conozca globalmente la edad y el sexo de los residentes, no se hayan podido realizar otras explotaciones de la información ni los cruces con otras variables (por respetar la metodología de obtención de datos utilizada en la fase anterior de esta investigación y que los resultados previos fueran acumulables).
Este trabajo tiene algunas limitaciones, una de ellas es que al analizar prácticamente una única respuesta abierta (aunque sea en profundidad), solamente hemos podido hacer una valoración clasificatoria, sin poder relacionar este tipo de clasificación con otras variables.
A pesar de ello, creemos que esta investigación ha facilitado valiosa información para la formación de los residentes y especialmente para la seguridad de los pacientes.
Los resultados de esta línea de trabajo demuestran que estos residentes de mfyc son conscientes de la elevada posibilidad de cometer errores en su práctica clínica habitual, lo que puede favorecer que tomen medidas para evitarlos o minimizarlos. La mayoría de los residentes (80%) reconoce y recuerda bien el último error clínico que cometió, siendo capaz de describirlo.
Nuestros resultados contrastan con los de los estudios previos realizados por Borrell,29–30 pues en el presente trabajo prácticamente no encontramos profesionales “negadores”,31 ya que el 94.6% de los residentes asumen haber cometido algún error, teniendo en cuenta, además, su corto periodo de ejercicio profesional, lo que contrasta con 28% de “negadores” entre los médicos de ap.30 En dicho trabajo29 que también analiza los errores médicos, el error con más frecuencia fue prescribir un fármaco incompatible con una enfermedad de base (22.8%). Le seguían en frecuencia los retrasos en exploraciones complementarias en escenarios clínicos oncológicos (21.61%), y la prevención insuficiente en pacientes diabéticos (17.32%).
En el presente trabajo los errores más frecuentes fueron: el error diagnóstico y la prescripción de un medicamento erróneo, tal vez condicionado por una escasa experiencia profesional de los médicos en formación.
Por grandes grupos de causas de errores, destacamos que la gran mayoría están relacionados con el diagnóstico y el tratamiento, siendo sorprendente la muy escasa frecuencia de los errores que se identifican en la comunicación o en los cuidados. Esto puede deberse a que el residente está en periodo de formación y aún no ha logrado las suficientes competencias clínicas en el diagnóstico y el tratamiento de los pacientes, pero es habitualmente más empático que el profesional con más experiencia, por lo que se comunica y trata mejor al paciente; o bien, porque aún no le da la adecuada prioridad a la comunicación y a la entrevista clínica.
Dentro de esta línea de investigación, si comparamos estos resultados con los obtenidos en un estudio previo,26 tras reordenar los anteriores resultados según la clasificación erida empleada ahora, comprobamos que, aunque la prevalencia varía ligeramente, la priorización de los grandes grupos de causas de error es idéntica y coherente con estos resultados, lo que da solidez a los mismos (tabla 2). Cabe señalar que en ese estudio previo no se identificaron de manera disgregada las causas de error.
Se confirma que la cultura frente al error ha cambiando positivamente, ya que globalmente este colectivo de residentes tiene una actitud más receptiva, activa y positiva hacia los errores clínicos, y no sufren la llamada “cultura de la culpa”, ya que no esconden sus errores al responder el cuestionario. Respecto a lo que se detectaba previamente en otros estudio en los médicos de ap,29,30 nuestros hallazgos suponen un gran cambio cualitativo.
Posteriormente, estos resultados se han utilizado desde el punto de vista informativo y educativo para los residentes de ambas Unidades Docentes.
Sería interesante llevar a cabo nuevos estudios sobre los errores médicos de los residentes, la percepción y actitud de los tutores de estos u otro grupo de residentes, así como los médicos de ap, también las posibles comparaciones entre ellos, con el fin de buscar modelos explicativos de las diferencias encontradas, y su posterior aplicación práctica. Otro posible enfoque enriquecedor sería realizar otras preguntas dirigidas a la prevención de los errores.
ConclusionesLos residentes son conscientes de haber cometido errores. Por orden de importancia, los grandes grupos de causas identificadas de los errores están relacionadas con: el diagnóstico, el tratamiento, y los cuidados. También son identificadas de forma individualizada las causas específicas de estos errores.
Destacamos la actitud constructiva y autocrítica de los residentes respecto a sus errores, esta información puede ser útil para adecuar y mejorar su formación, gracias a la traducción de las causas de sus errores en necesidades formativas identificadas por los investigadores.
Esta investigación contó con ayuda económica del convenio de colaboración del Ministerio de Sanidad y Asuntos Sociales con la Comunidad Autónoma de la Región de Murcia para la implantación de prácticas seguras (2008–2010) http://www.boe.es/boe/dias/2009/01/06/pdfs/boe-a-2009-233.pdf.
Por su participación, a los residentes de mfyc de las promociones 2007–2011, 2008–2012, 2009–2013, 2010–2014 y 2011–2015 de las Unidades Docentes de Murcia.
A todos los tutores de las dos udmfyc que son los que realmente hacen que la formación de posgrado en mfyc sea posible.
A Julián Alcaraz Martínez y a mis compañeros del Grupo de Trabajo de Seguridad del Paciente de la semfyc por su asesoramiento sobre las clasificaciones de las causas de los errores.
Este artículo debe citarse: Saura-Llamas J, Sebastián-Delgado ME, Martínez-Garre N, Martínez-Pastor A, Leal-Hernández M. Causas de los errores clínicos: percepción de los residentes de medicina familiar de Murcia, España. Aten Fam. 2014;21(3):77–82.