Introducción
La fibrilación auricular, que es la arritmia más frecuente y cuya incidencia aumenta con la edad y la presencia de enfermedad cardiovascular1, es un potente factor de riesgo independiente de accidente cerebrovascular (ACV) isquémico, de forma que el riesgo atribuible de ACV en pacientes con fibrilación auricular oscila entre el 1,5% en pacientes de 50 a 59 años y el 23,5% en pacientes de 80 a 89 años2.
Estudios clínicos prospectivos y aleatorizados realizados en pacientes con fibrilación auricular han demostrado que el riesgo de presentar un ACV disminuye con el empleo de la anticoagulación oral (ACO), con una reducción relativa del riesgo frente a placebo del 68% (IC, 39-83%) y de ácido acetilsalicílico (reducción relativa del riesgo frente a placebo del 36% [IC, 4-57%])3-8.
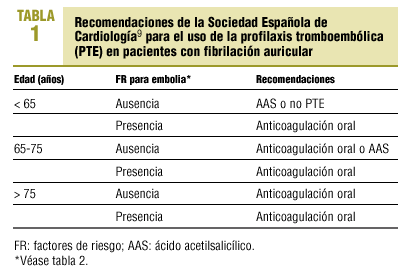
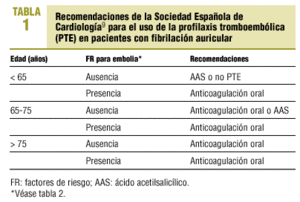
La Sociedad Española de Cardiología9 (y otras instituciones), basándose en los mencionados estudios, hacen unas recomendaciones de profilaxis tromboembólica (PTE) en pacientes con fibrilación auricular crónica que se exponen en la tabla 1. Dicha sociedad recomienda el tratamiento con ACO a los pacientes con factores de riesgo tromboembólico, así como a los mayores de 75 años. En los pacientes menores de 65 años, sin factores de riesgo, recomienda el uso de ácido acetilsalicílico o no administrar PTE. Para los pacientes entre 65 y 75 años, sin factores de riesgo, aconseja valorar entre el empleo de ácido acetilsalicílico o ACO.
El objetivo de nuestro estudio es conocer el grado de adecuación de la PTE, según las mencionadas recomendaciones, en un grupo de pacientes con fibrilación auricular crónica, en el ámbito de la atención primaria.
Material y métodos
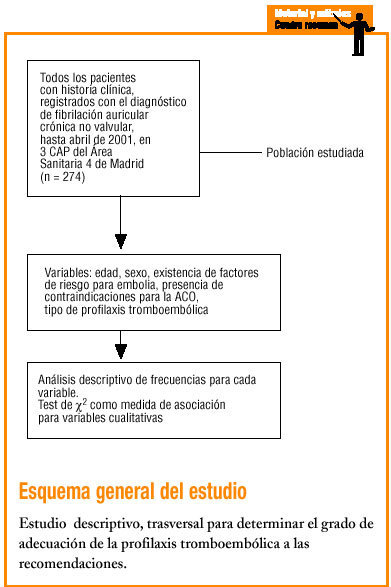
Se ha realizado un estudio descriptivo, transversal y multicéntrico, en el que han participado 3 centros de atención primaria de carácter urbano, pertenecientes al Área Sanitaria 4 del INSALUD de Madrid (Centros de Atención Primaria Monóvar, Dr. Cirajas y Jazmín). En él se ha incluido a todos los pacientes registrados, hasta abril de 2001, mediante el programa informático de gestión asistencial OMI, con el diagnóstico de fibrilación auricular crónica (n = 274). Se ha excluido a los pacientes sin historia clínica y a los portadores de prótesis valvular.
Como fuente de información se ha utilizado la historia clínica. La recogida de los datos la han realizado los médicos participantes en el estudio, mediante la cumplimentación de una hoja de datos diseñada para este fin, durante abril-mayo de 2001.
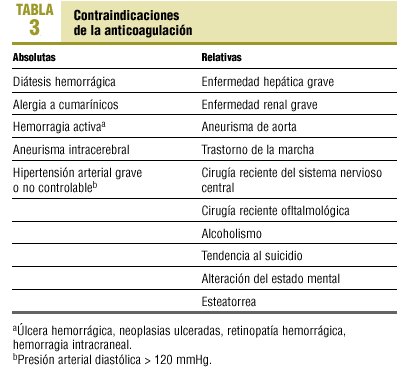
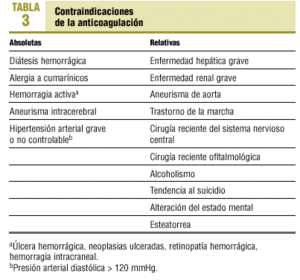
Se han recogido las variables de edad y sexo, existencia de factores de riesgo de embolia (tabla 2), presencia de contraindicaciones para la ACO (tabla 3), tipo de PTE (ácido acetilsalicílico, ACO, clopidogrel, ticlopidina, triflusal o dipiridamol). Otras variables, asimismo recogidas, fueron: realización de ecocardiografía, cifra de la última ratio normalizada internacional registrada, acontecimientos desfavorables ocurridos (ACV o accidente isquémico transitorio, hemorragia mayor que requiriera ingreso o con resultado fatal y hemorragia intracraneal).
Los datos obtenidos se han procesado mediante el paquete estadístico SPSS versión 10.0. Se ha realizado un análisis descriptivo de frecuencias de cada una de las variables y se ha empleado como medida de asociación para variables cualitativas la prueba de la *2.
Resultados
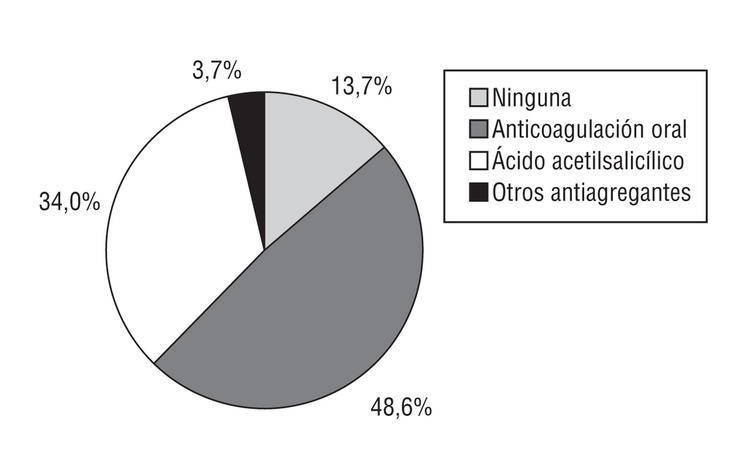
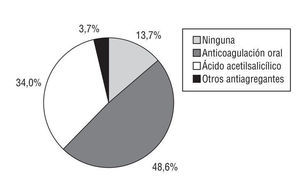
Se incluyó y evaluó a un total de 274 pacientes (universo completo). La media de edad ± desviación estándar fue de 75 ± 9 años y el 52% eran mujeres. El 82% de los pacientes tenía al menos un factor de riesgo tromboembólico; el más frecuente fue la hipertensión arterial, seguida de valvulopatía mitral de origen reumático. El tipo de PTE más frecuentemente empleada fue la ACO, seguida del ácido acetilsalicílico (fig. 1).
Figura 1. Descripción de la profilaxis tromboembólica.
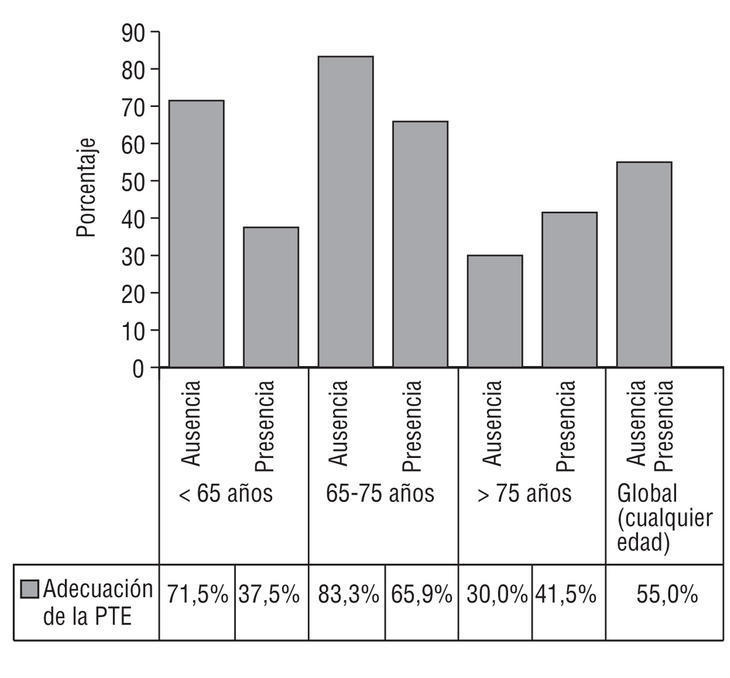
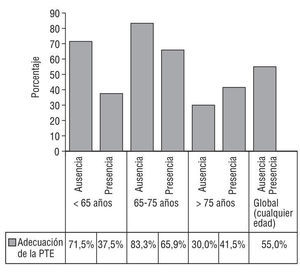
El grado de adecuación de la PTE, distribuida en función de la edad y la presencia de factores de riesgo embolígenos, queda reflejado en la figura 2. Cabe destacar que, globalmente, un 45% de los pacientes no recibía una adecuada PTE, porcentaje que llegaba a ser de un 70% en el subgrupo de pacientes mayores de 75 años, sin factores de riesgo embolígenos.
Figura 2. Grado de adecuación de la profilaxis tromboembólica basada en las recomendaciones de la Sociedad Española de Cardiología.
Se encontró un 13,5% de pacientes con riesgo embolígeno sin ningún tipo de PTE. El 45,6% de los pacientes tenía realizado un ecocardiograma y sólo el 15% tenía recogido en la historia clínica la última ratio internacional normalizada. Ésta se hallaba en rango terapéutico en el 58,5% de los casos.
En lo referente a los acontecimientos desfavorables, el más frecuente fue el ACV, como puede verse en la tabla 4.
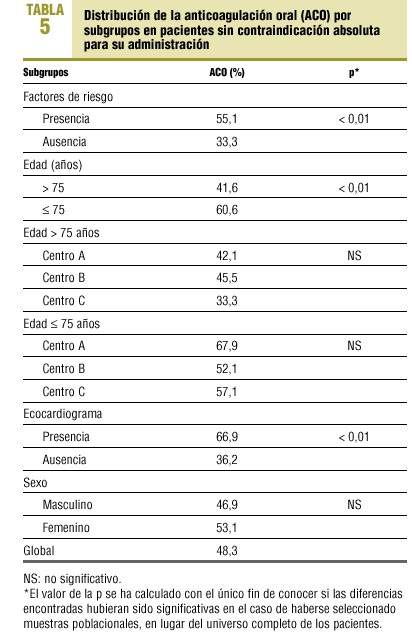
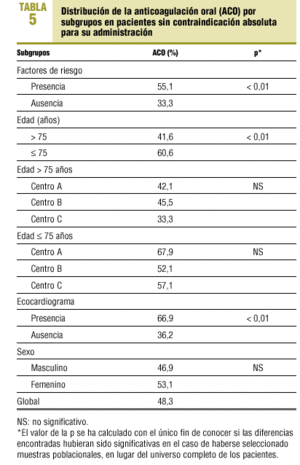
Los subgrupos de pacientes con una proporción de ACO superior a la del total de enfermos fueron los siguientes: enfermos con factores de riesgo, edad inferior o igual a 75 años, sexo femenino y pacientes con estudio ecocardiográfico realizado.
Los 3 centros mostraron gran variabilidad en la prescripción de ACO, de tal forma que el rango de prescripción fue de un 12,2% para el grupo de edad mayor de 75 años y de un 15,8% para el grupo con una edad de 75 años o inferior.
Dado que se estudió a todos los enfermos, las comparaciones de las frecuencias relativas de anticoagulación encontradas en los diversos subgrupos poblacionales no precisan de test de contraste de hipótesis ni del cálculo de la significación estadística. Sin embargo, en la tabla 5 se indica el valor de la p, con un fin meramente ilustrativo, con objeto de permitir la comparación de resultados con los de estudios similares, realizados con muestras poblacionales. Se demostró asociación estadísticamente significativa entre el empleo de ACO y las siguientes variables: presencia de factores de riesgo tromboembólicos (p < 0,01), edad inferior o igual a 75 años (p < 0,01) y realización de ecocardiografía (p < 0,01). No se encontraron diferencias significativas en cuanto al sexo para la administración de ACO.
Discusión
Aunque el riesgo de presentar un ACV que tienen los pacientes con fibrilación auricular crónica y alto riesgo de embolia puede reducirse significativamente mediante una adecuada PTE, hemos encontrado una baja adecuación de ésta en este grupo de pacientes. La infrautilización de la ACO observada en los pacientes con factores de riesgo de embolia y sin contraindicación para la ACO en nuestro estudio es menor que en estudios similares. Por ejemplo, el 55% de nuestros pacientes recibían ACO, frente al 28% de los estudiados por Martín et al10, el 44% de Albers et al11 y el 50% de los enfermos del estudio de Pérez et al12. También observamos un menor porcentaje de pacientes que presentaban factores de riesgo para trombosis y no recibían ningún tipo de PTE. Estos estudios, a diferencia del nuestro, estaban realizados con pacientes procedentes del ámbito hospitalario.
Brotons et al13, en un estudio multicéntrico en el ámbito de la atención primaria realizado en Cataluña durante 1997, encontraron un 33,3% de pacientes con fibrilación auricular no reumática sin PTE.
Al igual que en otras publicaciones10,12, ser paciente mayor de 75 años se asocia de forma significativa a una disminución del empleo de ACO. Paradójicamente, este grupo de edad tiene un alto riesgo de presentar un ACV (riesgo anual del 3,5% para pacientes mayores de 75 años sin factores de riesgo y del 8,1% para pacientes con factores de riesgo asociados), por lo que la ACO está recomendada independientemente de la presencia de factores de riesgo tromboembólicos14. Uno de los factores que podrían explicar la disminución del tratamiento anticoagulante en la población anciana sería su mayor riesgo de hemorragia intracraneal (un 1,8% anual en pacientes con una media de edad de 80 años y una ratio normalizada internacional media de 2,6)15. Otros factores implicados podrían ser los siguientes: mayor dificultad para la realización de los controles adecuados y mayor porcentaje de pacientes dependientes para las actividades diarias sin un claro cuidador.
El estudio recalca la baja adecuación de la PTE que perciben los pacientes con fibrilación auricular y alto riesgo tromboembólico en los centros de atención primaria. Aunque sería materia de otro estudio conocer las causas, planteamos que la incorporación de actividades formativas sobre la PTE en los equipos de atención primaria podría mejorar los resultados.