Introducción
La artrosis es una de las enfermedades más prevalentes en los países desarrollados1. En general, los trastornos reumáticos, entre los que la artrosis es el más común2, constituyen una carga económica, social y psicológica sustancial, tanto desde el punto de vista individual como social3,4. Los costes de la enfermedad han aumentado durante las últimas décadas hasta llegar a representar un 1-2,5% del producto interior bruto (PIB) de los países en que han sido estudiados, como Estados Unidos, Canadá, Reino Unido o Australia5.
Debido al aumento de la prevalencia de la artrosis con la edad, los costes directos de la enfermedad son mucho más elevados que los indirectos y, de este modo, recaen fundamentalmente en el sistema público de salud6. Por otra parte, debido a las tendencias de envejecimiento de la población en los países desarrollados, cabe esperar un aumento considerable de estos costes7.
La decisión de utilizar un tratamiento farmacológico u otro requiere algo más que una aproximación a la eficacia o la efectividad relativas en la reducción del dolor relacionado con la artrosis de rodilla y cadera. Se debe tener cada vez más en cuenta el uso de recursos y el coste asociado al tratamiento, a los acontecimientos adversos y al fracaso terapéutico. Esto no se reduce a una evaluación contable del coste de adquisición y administración del fármaco; se requiere una evaluación económica completa y rigurosa en la que se contemplen todos los costes y resultados en salud observados en cada intervención8.
En el caso del tratamiento del dolor entre leve y moderado de la artrosis de rodilla y cadera, no se dispone de estudios que analicen el impacto económico relativo del uso de paracetamol o rofecoxib, el inhibidor de la ciclooxigensa 2 (COX-2) más utilizado en España en el momento de la elaboración de este estudio. Por ello, el objetivo de este estudio fue realizar un análisis de minimización de costes (AMC) del tratamiento de la artrosis de rodilla o cadera en pacientes con dolor entre leve y moderado con paracetamol o rofecoxib.
Material y métodos
Se diseñó un modelo farmacoeconómico de simulación flexible (árbol de decisiones) basado en una revisión sistemática de la bibliografía de los estudios de eficacia y seguridad de los comparadores. El modelo integra la información sobre las consecuencias clínicas y económicas de los tratamientos considerados: se aplicó un análisis de minimización de costes.
Las fuentes utilizadas fueron principalmente las bases de datos por Internet o CD-ROM, tales como el índice MEDLINE y la Cochrane Library. La estrategia inicial de búsqueda consistió en introducir las siguientes órdenes de búsqueda: (Acetaminophen OR Paracetamol) AND (Osteoarthritis OR Hip OR Knee) AND (Pain) Limit to (Human AND Clinical trial) por un lado y AND (Rofecoxib) AND (Cylooxygenase Inhibitors OR Anti- inflammatory Agents, Non-Steroidal) AND (Osteoarthritis OR Hip OR Knee) AND (Pain) Limit to (Human AND Clinical trial). La búsqueda se realizó entre 1966 y 2001. Posteriormente, se amplió la búsqueda incluyendo las palabras clave Adverse Drug Reaction Reporting System OR Adverse Events.
También se tuvo en cuenta las principales guías de práctica clínica, los artículos destacados sobre el tratamiento de la artrosis de rodilla o cadera o, en su defecto, de la artrosis general, principalmente los que se utilizan en las sociedades científicas, como las guías clínicas de la EULAR9, el American College of Rheumatology10 o la North of England NSAID Guideline Development Group11, entre otras.
Se consideró a los pacientes con diagnóstico de artrosis de rodilla o cadera, con dolor leve o moderado, que demandaban atención sanitaria en los servicios de atención primaria en el ámbito español y que no tenían contraindicación para los tratamientos evaluados. El horizonte temporal para el análisis considerado fue «corto» (modelización basada en estudios realizados que abarcaran un período máximo de hasta 6 meses) y con posterioridad se aplicó el modelo con un horizonte temporal «medio» (basado en estudios con un período de seguimiento >= 1 año).
Árbol de decisiones
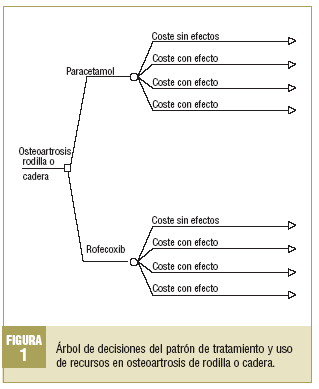
El modelo de minimización de costes debía definir los estados de salud en que puede encontrarse el paciente con una probabilidad dada y el estado en que se encontraría al final del proceso simulado. Dado que se esperaba una eficacia similar entre los tratamientos, el modelo se centró en la presencia de efectos adversos.
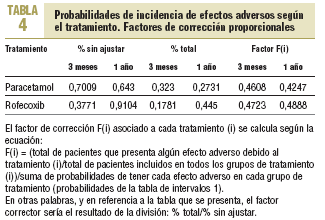
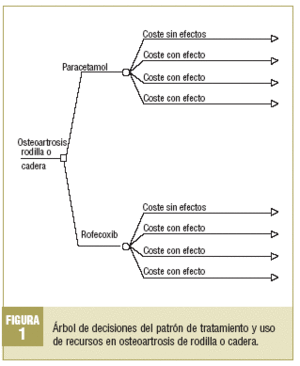
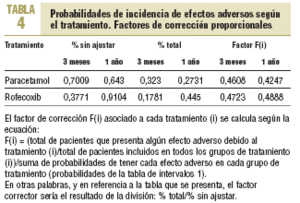
El método para calcular las probabilidades finales que incluir en el modelo de análisis de decisiones consistiría en aplicar (multiplicar) un factor de corrección para cada porcentaje obtenido para cada efecto adverso según el tratamiento, de modo que el porcentaje total de pacientes afectados por cada efecto adverso asociado a cada fármaco fuera proporcional al que se obtendría al considerar el total de efectos adversos por tratamiento dividido por el total de pacientes incluidos en todos los grupos en el estudio para un tratamiento determinado. El árbol de decisiones creado para el análisis se muestra en la figura 1.
Uso de recursos y costes unitarios
Se utilizó el Catálogo de Especialidades Farmacéuticas12 para obtener la información relativa a los costes unitarios de los fármacos. Se consideraron la posología y la duración del tratamiento, establecidos en la ficha técnica de cada especialidad, para calcular el coste promedio de un día o un ciclo de tratamiento. Asimismo, se consideró la revisión de las tarifas oficiales del Ministerio de Sanidad y Consumo, de organismos públicos de las comunidades autónomas con competencias en sanidad o de otras bases de datos disponibles en el entorno español13-17. Por otra parte, se utilizó la base de datos de costes sanitarios de SOIKOS18 para la extracción de estimadores de costes unitarios de recursos sanitarios no farmacológicos.
En todos los casos en que ha habido incidencia de efectos adversos se ha supuesto que tenían lugar una sola vez, ya que no hay referencias en los artículos incluidos que clasifiquen la cantidad de veces que cada efecto adverso se ha presentado en los pacientes. En la aproximación para la estimación del uso de recursos producido por los efectos adversos se consideraron los recursos estimados por el panel de expertos: por ejemplo, en el caso de la dispepsia se estimaron necesarias 2 consultas de medicina general y tratamiento con protectores gástricos; para la diarrea, 1 consulta de medicina general y régimen dietético, etc.
Análisis de sensibilidad
Se llevó a cabo un análisis de sensibilidad mediante el cálculo de los intervalos de confianza (IC) del 95% directamente a partir de los datos obtenidos de los ensayos clínicos seleccionados. En función de los valores hallados para el estudio de los costes unitarios de los recursos implicados, se consideró también la variabilidad y se llevó a cabo un análisis de sensibilidad.
Descripción de los escenarios
Se previó considerar 3 escenarios para cada línea de tratamiento, paracetamol y rofecoxib: a) el escenario base, definido a partir de los valores de probabilidad medios de incidencia de efectos adversos para cada fármaco y los valores medios de los costes asociados a cada tratamiento; b) el escenario más negativo, definido a partir de los valores de mayor probabilidad de incidencia de efectos adversos, así como también los mayores valores de costes asociados, y c) el escenario más positivo, definido a partir de los valores de menor probabilidad de incidencia de efectos adversos y también de menor coste asociado.
Supuestos teóricos del modelo y el análisis
Los supuestos teóricos preliminares básicos del modelo y el análisis se resumen a continuación:
1. Hay independencia de probabilidades en cuanto a la incidencia de efectos adversos que afectan a diversos sistemas.
2. El cumplimiento o la adhesión a los tratamientos es similar para los 2 medicamentos en estudio.
3. La utilización de un fármaco en un grupo excluye la utilización simultánea del otro fármaco incluido y también el de cualquier otro con la misma indicación.
4. El tiempo hasta el alivio del dolor o su desaparición y la duración del efecto analgésico son similares para los 2 medicamentos comparados en esta indicación.
5. Los costes unitarios de diagnóstico, consultas y otros, como los hospitalarios, son los mismos para todos los pacientes.
Resultados
Efectos sobre la salud: eficacia y seguridad de los 2 fármacos
Inicialmente, la búsqueda localizó 21 artículos: 17 referidos a paracetamol y 4 a rofecoxib. Después de la primera revisión se descartaron 12 artículos por distintas razones: por comparar los medicamentos en estudio con otros distintos de los incluidos en el análisis, por no referirse a la artrosis de cadera o rodilla, o por tratarse de estudios sobre terapias alternativas. La segunda revisión, más exhaustiva, se realizó con los 9 artículos seleccionados. En esta ocasión se eliminaron de la revisión 7 artículos por tratarse de revisiones de la bibliografía y no de estudios originales o por estar repetidos. El resultado final fue la selección de 2 artículos con rofecoxib19,20.
Con la búsqueda ampliada para el caso del paracetamol, se incluyeron 3 artículos más21-23. Tras revisar la bibliografía citada en los artículos seleccionados, se incluyeron 2 nuevos trabajos24,25. Los artículos así seleccionados dieron lugar a 8 grupos de pacientes analizados, de los cuales 4 correspondieron a paracetamol y 4 a rofecoxib.
En primer lugar, se examinó la equivalencia de eficacia entre los 2 comparadores (paracetamol y rofecoxib).
Eficacia de paracetamol (analgésico) frente a rofecoxib. Todos los artículos revisados permiten asumir la hipótesis de equivalencia entre ambos fármacos. Asimismo, en las Recomendaciones para el manejo médico de la artrosis de cadera y rodilla del American College of Rheumatology10 y la North England NSAID Guideline Development Group se señala que para muchos pacientes, el alivio del dolor entre leve y moderado es similar con el uso de analgésicos simples, antiinflamatorios no esteroideos (AINE) o antiinflamatorios inhibidores de la COX-2, aunque su perfil de tolerabilidad superior lo convierten en el fármaco de primera elección en el tratamiento del dolor entre leve y moderado de la artrosis de rodilla o cadera, tal como establecen las guías de la European League Against Rheumatism9 y el National Institute for Clinical Excellence26, así como exhaustivas revisiones de la bibliografía27-31.
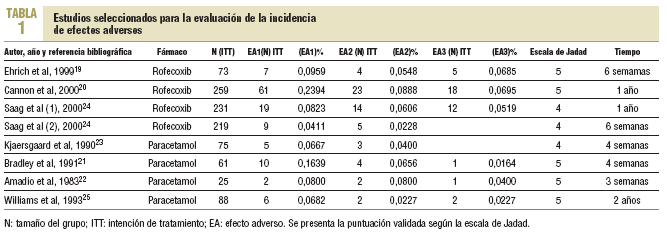
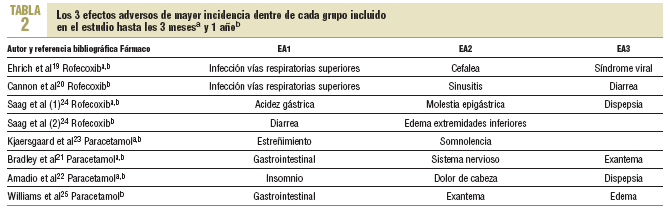
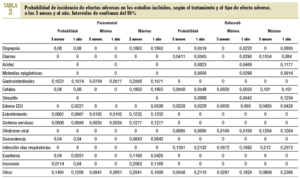
Incidencia de efectos adversos con paracetamol y rofecoxib. Los efectos adversos, su incidencia y el impacto en los costes de tratamiento del dolor y sus consecuencias clínicas fueron los parámetros centrales del estudio de minimización de costes. En la tabla 1 se muestran los estudios seleccionados para la evaluación de la incidencia de efectos adversos (EA). Se han incluido los 3 efectos adversos de mayor incidencia en cada grupo de estudio. En la tabla 2 se indica a qué efecto adverso se refieren los datos. Después de seleccionar para cada estudio los 3 efectos adversos con mayor incidencia, se elaboró la lista de efectos adversos y se recogió la cantidad de estudios que presentaba cada efecto adverso. De este modo se obtuvo una primera aproximación en los estudios de los efectos adversos observados con mayor incidencia.
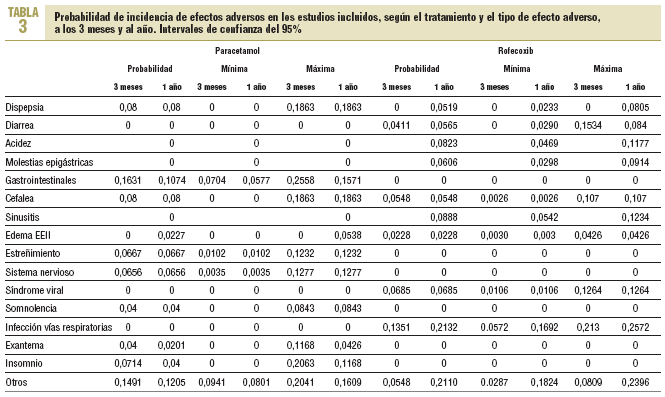
Entre los efectos adversos incluidos, se ofrecen los IC del 95% para los resultados de los estudios (tabla 3) y las probabilidades de incidencia de efectos adversos según el tratamiento (tabla 4).
Análisis de minimización de costes
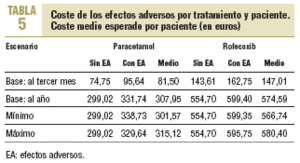
Escenario base. En todos los escenarios, al tercer mes y al año, los valores medios del coste con paracetamol son inferiores a los de rofecoxib. Como se observa en la tabla 5, las diferencias observadas en el análisis de minimización de costes son relevantes: el coste de rofecoxib duplica el de paracetamol. En este caso, la marcada diferencia en los costes de los tratamientos se debe principalmente al coste de adquisición del propio fármaco (que se utiliza durante más tiempo).
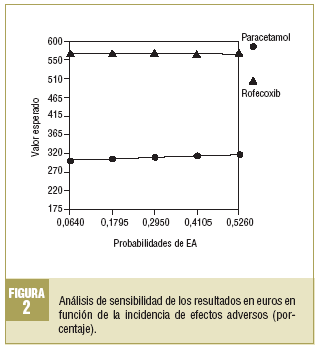
Análisis de sensibilidad. La diferencia de costes entre tratamientos es importante y se centra en el coste de adquisición de los fármacos a largo plazo. Aunque era previsible que los resultados del análisis fueran robustos, se llevó a cabo un análisis de sensibilidad en función de la incidencia de acontecimientos adversos para los 2 tratamientos. Como se expone en la figura 2, la variación de la incidencia de los efectos adversos y su coste no modifica los resultados del análisis de minimización de costes de manera significativa.
Discusión
El objetivo de este trabajo era realizar un estudio de minimización de costes de paracetamol y rofecoxib en el tratamiento del dolor entre leve y moderado en la artrosis de rodilla o cadera. Inicialmente se hizo una revisión sistemática de la bibliografía que permitió confirmar lo ya referido en diversas publicaciones sobre la insuficiente evidencia acerca de la igualdad de eficacia de los 2 tratamientos. Aun así, las referencias halladas permitieron considerar como plausible la equivalencia de eficacia entre los 2 fármacos para la indicación de dolor entre leve y moderado en la artrosis de rodilla o cadera y sustentan que el método de evaluación económica utilizado para comparar los 2 medicamentos sea el análisis de minimización de costes. Las fuentes de información incluidas permitieron modelar, a través de un árbol de decisión flexible, los costes incluidos en el tratamiento de la enfermedad considerada.
La revisión sistemática de la bibliografía permitió encontrar un grupo de publicaciones que proporcionó datos de la incidencia de efectos adversos de los 2 fármacos para obtener, a través de distintos métodos estadísticos, las probabilidades necesarias para el modelo a través de 2 árboles de decisiones, uno a corto plazo y otro a largo plazo. En ambos modelos, el paracetamol fue el tratamiento minimizador de costes. El factor que más influyó en este resultado fue coste del tratamiento diario con 4 g de paracetamol y con 12,5-25 mg de rofecoxib. Un análisis de escenarios de probabilidades de incidencia de efectos adversos, obtenidas a partir de la revisión sistemática, con el consiguiente impacto en los costes, no produjo cambios sustanciales en los resultados del análisis. Por último, el análisis de sensibilidad también confirmó los costes relativos de cada medicamento: menor coste de paracetamol seguido por rofecoxib.
Sobre la base de la opinión del panel de expertos consultado, resulta plausible considerar que, en la práctica clínica habitual, los tratamientos no se administrarían de manera ininterrumpida y que los resultados podrían ser aún más favorables a paracetamol que a rofecoxib; sin embargo, para confirmar esta conclusión sería necesario obtener datos del uso de recursos en condiciones de práctica clínica habitual que permitieran evaluar un modelo de minimización de costes basado en estas condiciones.
Merece la pena destacar un ensayo clínico en el que se comparan paracetamol, rofecoxib y celecoxib, publicado recientemente y fuera del período de búsqueda de la información de nuestro trabajo32. Este estudio concluye que 25 mg de rofecoxib son superiores que paracetamol y celecoxib si se toma como variable de resultado la mejoría del dolor y la rigidez provocada por la artrosis de rodilla. Sin embargo, algunos puntos plantean interrogantes que precisarán nuevas investigaciones en el futuro. Este estudio se centra en variables relacionadas con el dolor con un horizonte temporal corto de 6 semanas y, por tanto, carecemos de datos a los 6 meses y a 1 año. Por lo que respecta a nuestro ámbito de trabajo, cabe destacar que sólo 1 de cada 6 pacientes que toman paracetamol abandona el tratamiento por falta de eficacia33. Además, parece cada vez más claro, según diversos estudios, que el rofecoxib no mejora el estado funcional frente a paracetamol34.
Podemos concluir que el paracetamol sigue siendo la opción más razonable en la práctica clínica para el dolor artrósico entre leve y moderado desde el punto de vista del análisis económico basado en la minimización de costes, lo que confirma las recomendaciones que, con criterios de eficacia y seguridad, se indican en la guías clínicas vigentes para el tratamiento de la artrosis de rodilla y cadera.