Después de bastante tiempo esperando su publicación, finalmente ha aparecido el séptimo informe del Joint National Committee (JNC). Posiblemente, los miembros del comité esperaban la publicación del estudio ALLHAT1, el mayor ensayo clínico realizado hasta la actualidad con objeto de valorar qué grupo farmacológico es el más eficaz para el inicio del tratamiento de la hipertensión arterial (HTA).
No hay muchas aportaciones novedosas, a diferencia del JNC-62, aunque algunas son importantes. Además, existía un gran interés en comprobar cómo valoraba el comité los resultados de los numerosos ensayos clínicos publicados en los últimos 6 años.
De momento, ha aparecido una versión abreviada («JNC-7 express»), para facilitar su rápida implementación en el ámbito clínico.
En este artículo comentaremos las novedades de los diferentes apartados del informe.
Clasificación y diagnóstico
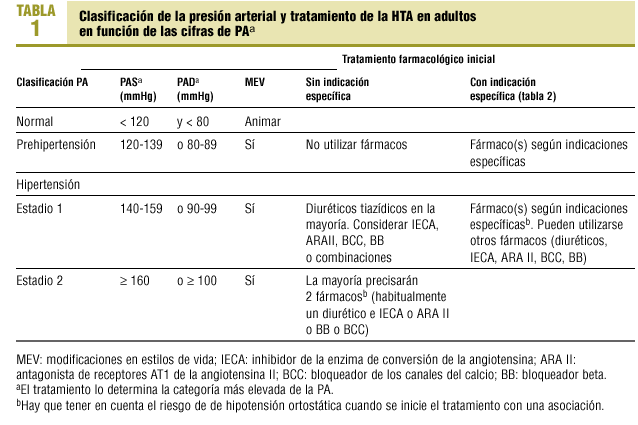
El documento propone una nueva clasificación simplificada de la HTA, según las cifras de presión arterial (PA) con objeto de establecer recomendaciones terapéuticas (tabla 1). Se ha creado una nueva categoría denominada «prehipertensión» (que engloba las categorías anteriores: normal y normal-alta), justificada por el riesgo que tienen los pacientes de esta categoría de desarrollar una HTA sostenida; en ellos se recomienda iniciar cambios en los estilos de vida. Los antiguos estadios 2 y 3 se han fusionado en uno solo.
El documento remarca que es más importante conseguir reducciones de la PA sistólica (PAS) que de la PA diastólica (PAD) ya que el incremento de la PAS, con frecuencia elevada en pacientes ancianos, es un factor de riesgo cardiovascular (CV) más importante que la PAD (con excepción de los individuos menores de 50 años) y, además, es más difícil controlar la PAS.
Evaluación
La evaluación del paciente hipertenso sigue incluyendo tres puntos:
1. Identificar otros factores de riesgo CV que pueden afectar al pronóstico y el tratamiento.
2. Identificar causas conocidas de HTA.
3. Valorar la presencia de afección de órganos diana y/o enfermedades CV.
En el documento aparece un nuevo listado de factores de riesgo CV con nuevas incorporaciones: la microalbuminuria, el filtrado glomerular inferior a 60 ml/min, el sedentarismo y la obesidad. Además, se dirige una especial atención al diagnóstico del síndrome metabólico.
Dentro de las exploraciones complementarias se incluyen la calcemia y el perfil lipídico. Sorprende que la excreción urinaria de albúmina se proponga como una determinación opcional cuando la presencia de microalbuminuria es considerada por los autores como un factor de riesgo CV mayor.
En este documento no se menciona la estratificación de los pacientes en función del riesgo CV, que fue una de las grandes novedades del JNC-6.
Tratamiento
El objetivo general de control no ha variado (PA < 140/90 mmHg). En pacientes con HTA y diabetes mellitus (DM) o enfermedad renal crónica los objetivos se han reducido a 130/80 mmHg, de acuerdo con las recomendaciones de la American Diabetes Association (ADA) y de la National Kidney Foundation.
No hay novedades en el apartado de modificaciones de los estilos de vida; si bien se recomienda la combinación de dos o más medidas con objeto de mejorar los resultados.
En el JNC-7 se recomienda iniciar el tratamiento farmacológico con diuréticos tiazídicos, excepto en el caso de presentar contraindicaciones a los mismos o indicaciones específicas para el uso de otros grupos. Como ya se ha comentado, los resultados del estudio ALLHAT (en el que se comparaban clortalidona frente a amlodipino, lisinopril y doxazosina) ha sido uno de los elementos clave en esta recomendación.
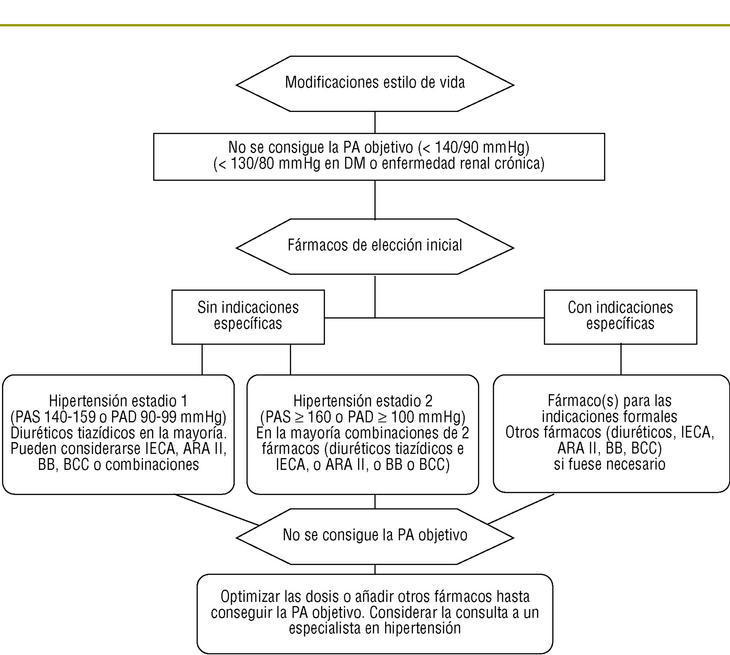
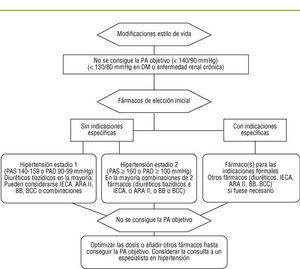
En la figura 1 se muestra el algoritmo de tratamiento. Una de las novedades del JNC-7 es la recomendación de iniciar el tratamiento con una combinación de fármacos, bien de forma libre o en combinación fija en pacientes cuyas cifras de PAS/PAD están 20/10 mmHg por encima de los objetivos (por tanto, todos los pacientes en estadio 2 con PA > 160 y/o 100 mmHg). En los ancianos, diabéticos o con disfunción autónoma existe el riesgo de hipotensión ortostática. El documento no lo menciona pero sería interesante descartar la existencia de un efecto o de una hipertensión de «bata blanca».
FIGURA 1. Algoritmo de tratamiento.
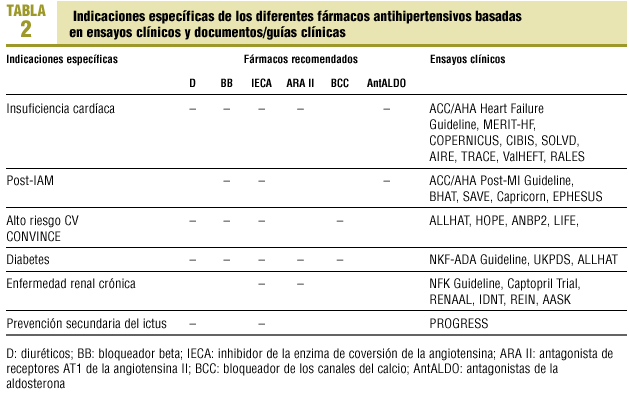
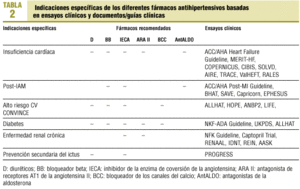
En relación con las indicaciones específicas de los diferentes fármacos (tabla 2) destaca la desaparición de las indicaciones en HTA sistólica aislada. En el documento aparecen las indicaciones de los ARA II en la insuficiencia cardíaca, la DM y la enfermedad renal crónica, y de los bloqueadores de la aldosterona en la insuficiencia cardíaca y el postinfarto de miocardio. La mayoría de los grupos están indicados en los pacientes de alto riesgo coronario (si bien, como ya se ha comentado, no se especifica cómo evaluar el riesgo CV y, por otra parte, aunque se incluye el estudio LIFE, no constan los ARA II en este apartado).
En la HTA con hipertrofia ventricular izquierda (HVI) se insiste en la necesidad de ser agresivo en el descenso de la PA; no se recomienda ningún fármaco específico (a pesar de las evidencias del estudio LIFE). Se menciona que existen evidencias sobre la «ralentización» de la progresión de las demencias que puede obtenerse con el tratamiento antihipertensivo. En el caso de las urgencias hipertensivas (sin afección orgánica aguda y que no requieren hospitalización) se recomienda una combinación de fármacos (no se especifica cuántos ni cuáles).
Finalmente, se recomienda que todos los agentes sanitarios (médicos de familia, pediatras, enfermeras, farmacéuticos, dentistas y dietistas) se impliquen en la motivación del paciente para mejorar el cumplimiento del tratamiento y, por tanto, el grado de control de la HTA. Se comenta la utilidad que puede ofrecer la automedida domiciliaria de la PA y la necesidad de utilizar medicamentos genéricos, ya que los costes del tratamiento pueden suponer una barrera para conseguir un control adecuado.
Comentario breve
Son múltiples las guías sobre HTA de diferentes organismos y sociedades científicas. Sin embargo, las últimas ediciones del JNC se han convertido en un punto de referencia.
Ya hacía tiempo que el médico reclamaba una actualización de las evidencias y una simplificación de las recomendaciones para implementarlas en la práctica clínica. No obstante, es preciso realizar algunas consideraciones:
1. Se trata de un documento dirigido, fundamentalmente, a la población americana hipertensa, no necesariamente extrapolable a la realidad europea o a nuestro medio. El peso del estudio ALLHAT es enorme. El elevado porcentaje de población afroamericana repercutió, seguramente, en el peor resultado de los IECA. El estudio australiano (ANBP2) ha demostrado los beneficios de este grupo de fármacos3.
2. En los casos con PA inicial > 160/100 mmHg o cuando sean necesarios descensos superiores a 20 y 10 mmHg de PAS y PAD, respectivamente, puede iniciarse un tratamiento con dos fármacos. La mayoría de las asociaciones existentes en Europa, a diferencia de Estados Unidos, no son a dosis bajas, por lo que habrá que ser extremadamente cauteloso en los pacientes con riesgo de sufrir hipotensión ortostática.
3. Se han añadido factores de riesgo, pero no se ha puesto suficiente énfasis en algunas indicaciones específicas en las que se ha demostrado una clara evidencia, como es el caso del deterioro renal y DM o la HVI. Ha desaparecido cualquier mención a la estimación del riesgo CV, en clara oposición con la mayoría de las guías.
4. La inclusión del término «prehipertensión» y la modificación, a la baja, de las cifras de control ampliarán extraordinariamente la población a diagnosticar y controlar, con las consecuencias (no consideradas en el informe) sobre los costes y la carga laboral. El aumento de los costes podría verse aligerado si se sigue la recomendación de utilizar diuréticos en la mayoría de los pacientes (aunque el estudio ALLHAT no incluye un análisis de coste-efectividad).
5. Destaca la desaparición de los bloqueadores beta como fármacos de primera elección (excepto en sus indicaciones específicas), posiblemente por la no participación de este grupo de fármacos en el estudio ALLHAT.
6. La importancia de las modificaciones en los estilos de vida, fundamentalmente dietéticas, se basan en la dieta DASH (Dietary Approaches to Stop Hypertension). Por tanto, en nuestro medio hay que mantener la dieta mediterránea.
7. Destaca la importancia de la intervención médica, tanto respecto a la responsabilidad sobre el control de la HTA como a la consecución de la motivación del paciente. Finalmente, se insiste en la necesidad de la individualización del tratamiento potenciando la relación médico-paciente.