Introducción
El diagnóstico definitivo de las neoplasias malignas se realiza, por lo general, en el nivel especializado, pero habitualmente el paciente comunica los primeros síntomas a su médico de atención primaria (AP), especialmente en un sistema sanitario en el que la AP es la puerta de entrada al sistema. En un estudio reciente1, dos tercios de los pacientes con neoplasias colorrectales, pulmonares, mama y próstata consultaron en primer lugar los síntomas que condujeron al diagnóstico con su médico de AP. Los síntomas de inicio del cáncer son con frecuencia inespecíficos, admitiéndose como difícil el diagnóstico de sospecha del cáncer en AP2. Considerando el mantenimiento de la línea ascendente de las tasas de cáncer en nuestro país3,4 y que el retraso en el diagnóstico se ha relacionado con la calidad de la AP5, parece importante analizar el proceso diagnóstico del cáncer en nuestro medio.
Por otra parte, es evidente el interés universal en establecer un diagnóstico precoz del cáncer, especialmente de los que reúnen criterios para cribado6,7, realizándose recomendaciones de grupos y expertos8-10. Todo ello hace que el médico de AP vea disminuidos los casos iniciales de cáncer que acuden a su consulta, a costa de los diagnosticados mediante cribado poblacional; por otro lado, la presión de las campañas de publicidad lleva a la población a consultar síntomas cada vez más precoces e inespecíficos, con menor valor predictivo de cáncer.
Se habla de la demora del médico cuando desde que el paciente consulta por primera vez hasta que obtiene un diagnóstico transcurre mas de un mes, aunque otros autores cifran este período en 2 meses11. En la parte hospitalaria del proceso, algunos autores12 recomiendan períodos muy cortos: 6 días desde la consulta hospitalaria hasta el diagnóstico definitivo.
Como objetivo del estudio, nos proponemos describir el proceso diagnóstico de las neoplasias malignas según el nivel asistencial, los síntomas iniciales y los procedimientos diagnósticos.
Material y métodos
Centro donde se realiza el estudio
Este estudio se realiza en un centro de salud urbano ubicado en la periferia de Valencia, que empezó a funcionar en 1985 y actualmente cuenta con 11 médicos de familia, todos ellos integrados en plazas de médicos de equipo de AP, con una población asignada de 21.132 habitantes en 1996. Durante el período de realización del estudio no se llevaba a cabo ningún cribado sistemático de detección de cáncer en la población.
Fuentes de datos
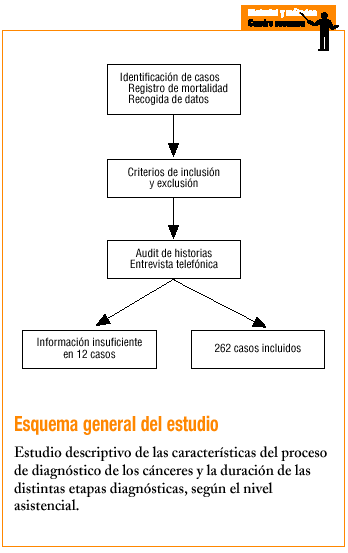
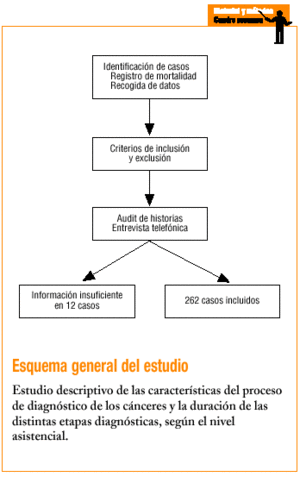
La identificación de los casos se realizó mediante 2 fuentes de datos. La primera es un fichero de mortalidad, en el que se recogen, tras producirse el éxitus, las causas de muerte y todos los problemas de salud de los pacientes, que se inició en 1986. En él se recogen todas las defunciones de la población atendida, aunque no hayan recibido asistencia directa por el personal del centro, aunque su fallecimiento no se produzca en el domicilio y aunque éste sea comunicado a posteriori por los familiares. Cada médico confecciona la ficha de mortalidad con la historia del paciente cuando ésta pasa al archivo de pasivos. Además, durante el segundo semestre de 1999 y todo el 2000, se recogieron los casos nuevos y conocidos de cáncer de los pacientes atendidos en consulta.
Criterios de inclusión y exclusión
Seleccionamos las neoplasias malignas de los pacientes atendidos en el centro de salud, diagnosticadas desde enero de 1990 hasta diciembre de 2000. Se excluyeron los pacientes desplazados, los que hicieron su primera consulta antes de la apertura de historia y las neoplasias in situ o cuya localización no consta en la tabla 1, así como las no confirmadas. Obtuvimos así 274 casos.
Obtención de la información
A continuación, se procedió a revisar sus historias clínicas, completando la información telefónicamente con el paciente o sus familiares cuando faltaba información en las historias.
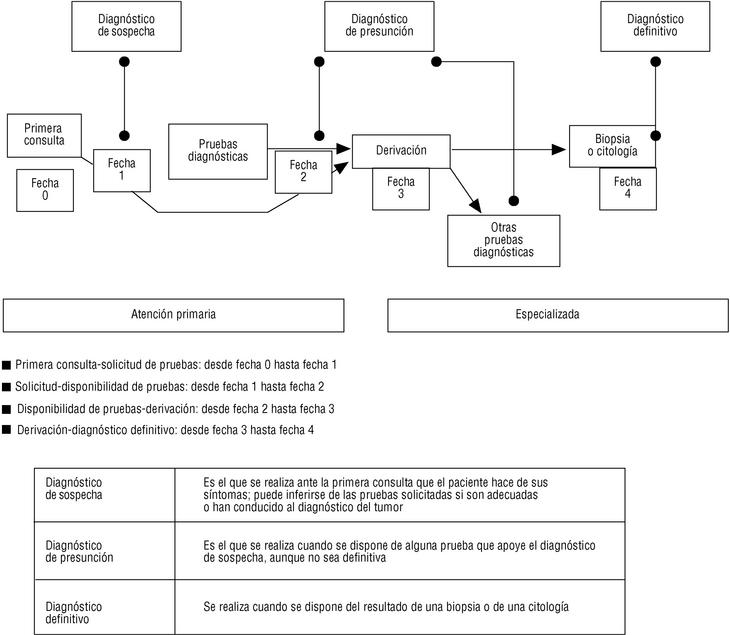
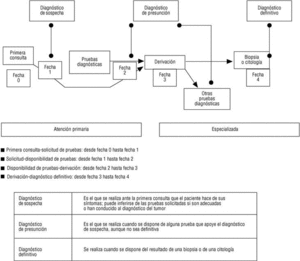
A fin de articular conceptualmente el proceso diagnóstico de los cánceres en AP, y delimitar las etapas diagnósticas, seguimos el esquema y teminología11 incluidos en la figura 1, los cuales se consensuaron por todos los que realizaron la recogida de datos. Ante una discordancia o duda, se consultaba a uno de los autores (FRC), a fin de uniformizar la recogida de datos.
Variables del estudio
Se recogieron las siguientes variables: edad y género del paciente, localización del tumor codificada mediante CIE9-CM13, los síntomas que el paciente consulta por primera vez, nivel de atención en que consulta y pruebas diagnósticas solicitadas en AP, en la primera consulta o en sucesivas. En nuestro centro de salud no se pueden solicitar TAC o RM, ni endoscopias, ni biopsias. Además, se recogió la duración de los siguientes períodos:
Primera consulta-solicitud de pruebas: desde que el paciente consulta por primera vez hasta que el médico de AP solicita las primeras pruebas diagnósticas.
Solicitud-disponibilidad de pruebas: desde que el médico de AP solicita las primeras pruebas diagnósticas hasta que están disponibles las últimas.
Disponibilidad de pruebas-derivación: desde que se dispone de las últimas pruebas hasta la derivación al nivel especializado.
Derivación-diagnóstico definitivo: desde que se produce la derivación hasta el diagnóstico definitivo.
Primera consulta-derivación: ya que en algunos casos se produce la derivación antes de disponer de todas las pruebas, analizamos también el tiempo transcurrido desde la primera consulta hasta que se deriva al paciente. Asumiendo que todo tumor, en principio, recibe tratamiento en el nivel especializado, éste sería el período atribuible específicamente al nivel de AP, si el paciente consulta inicialmente en él.
Tiempo total del proceso: transcurrido entre la primera consulta y el diagnóstico definitivo.
Análisis estadístico
Se calculó la media y desviación estándar de las variables cuantitativas, pero también, dada la gran variabilidad de la distribución de datos, y de acuerdo con otros autores11, se calculó la mediana y el percentil 25 y 75 (amplitud intercuartil). Para comparar dichos datos, se empleó la prueba de la U de Mann-Whitney, mediante el programa estadístico SPSS para Windows.
Resultados
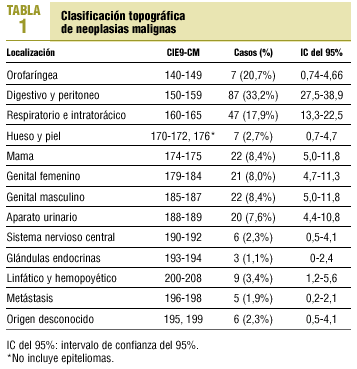
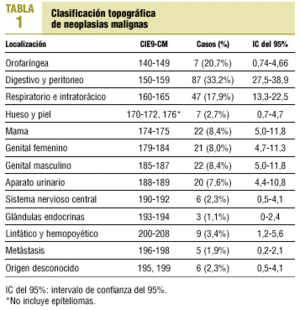
De los 274 casos incluidos, en 12 (4,38%) no se pudo obtener la información necesaria, por lo cual la muestra final fue de 262. Un 42,4% eran varones y el resto mujeres. Su edad media fue de 67,7 años (DE, 13,6; rango, 17-98). La distribución de la localización de tumores se muestra en la tabla 1.
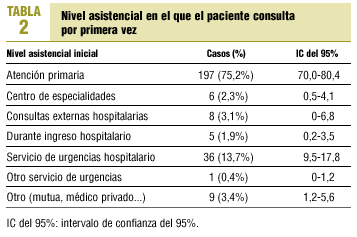
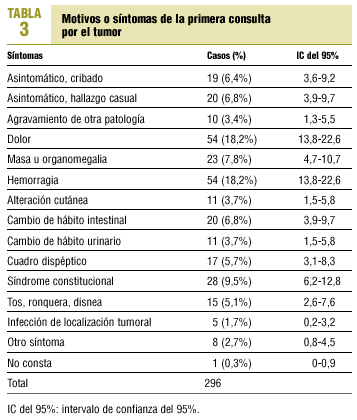
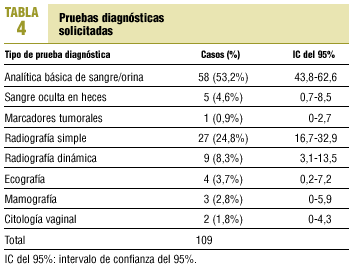
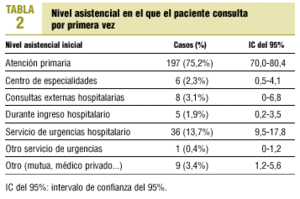
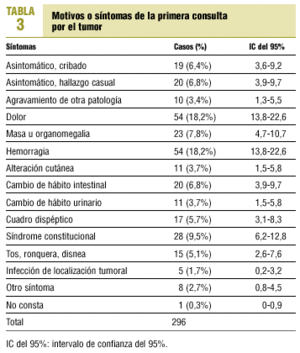
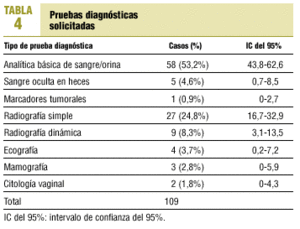
El nivel asistencial al que los pacientes consultaron por primera vez se muestra en la tabla 2. Los síntomas que consultaron se incluyen en la tabla 3, teniendo en cuenta que el total de síntomas es superior a los 262 pacientes estudiados, debido a que algunos pacientes refirieron más de un síntoma. De los 197 pacientes que consultaron en AP, a 92 (46,7%) se les solicitaron pruebas diagnósticas. El tipo de pruebas solicitadas se referencia en la tabla 4; el total de pruebas solicitadas es superior a 92, ya que a algunos pacientes se les practicó más de una prueba. De los 262 casos estudiados, 176 (67,2%) se derivaron al nivel especializado; de ellos, 8 no consultaron inicialmente en AP, pero fueron atendidos después por su médico y derivados; en 57 casos (21,8%) la derivación no se realizó, pero la consulta inicial se llevó a cabo en otro nivel, y en 29 casos (11,1%) la derivación no se realizó aunque se consultó en AP.
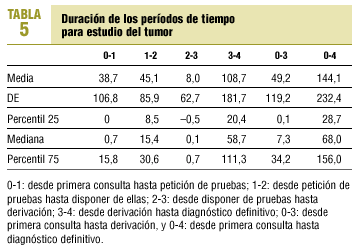
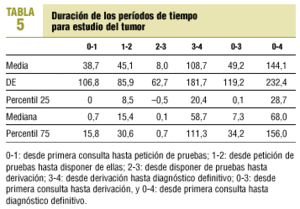
En la tabla 5 se incluye el análisis descriptivo de los períodos de tiempo estudiados. La duración total del proceso de los casos que consultaron en AP (mediana, 81,0 días; intervalo intercuartil, 39,5-185,5) es significativamente mayor que la de los que consultaron en otros niveles (mediana, 30,0 días; intervalo intercuartil, 7,0-73,5), con U = 2682,0 (p < 0,0001).
Discusión
Limitaciones del estudio
Respecto a las fuentes de datos, consideremos que parten de la población atendida en el centro y no de la población asignada, por lo que no es posible obtener tasas de incidencia, ni tampoco prevalencia. Es probable que los casos de cáncer atendidos inicialmente fuera del centro de salud sean más numerosos que los identificados, ya que los ficheros de morbilidad y mortalidad del centro de salud podrían recoger más fácilmente los casos atendidos desde el principio por los médicos de AP. Sin embargo, cuando se comparan los cánceres recogidos mediante declaración de médicos generales y un registro nacional de cáncer, no se han encontrado diferencias14. Hay que tener en cuenta que en nuestro país la financiación pública de la medicación tiene lugar a través de las recetas del sistema público, realizando el médico de AP la prescripción delegada. Tratándose de pacientes que requieren a veces gran cantidad de medicación, hemos captado casos que han acudido a las consultas con la finalidad de obtener recetas prescritas en otros niveles asistenciales, aportando a tal fin la información del diagnóstico y seguimiento del paciente.
El método de recogida de la información utiliza la historia clínica en primer término; si la información no es suficiente se contacta con los familiares para completarla. En los casos más antiguos podría haber dificultad para recordar ciertos datos, aunque se contaba con la información parcial de la historia; cuando la información más difícil de recordar no se obtenía con cierta seguridad (por ejemplo, fechas), se desechaba el caso. Consideremos que la concordancia entre el médico y el paciente entrevistado a posteriori sobre los síntomas de inicio y la estimación de la fecha de inicio de síntomas fue del 85%15.
Comparación de datos
La mayoría de pacientes consulta inicialmente a su médico. En nuestro sistema sanitario, la AP es la puerta de entrada al sistema, así que es lógico que la mayoría de pacientes consulten inicialmente en su centro de salud. En un estudio sueco, donde también ocurre así, realizado a partir de un registro nacional de cáncer, un 62-73% de los cánceres colorrectales, de pulmón, mama y próstata consultó inicialmente en AP1. En un estudio español, realizado a partir de sus propios registros, como en nuestro caso, la proporción fue del 81%16. El 75% obtenido por nosotros es consistente con dichos datos.
Los síntomas inciales son los de la American Cancer Society. Los síntomas iniciales más frecuentes fueron dolor y hemorragia. La hemorragia es uno de los clásicos síntomas de alerta del cáncer difundidos por la American Cancer Society17, pero no el dolor hasta revisiones más recientes18, que incluyen: pérdida de peso, fiebre, cansancio, dolor, cambio de hábito intestinal o urinario, hemorragia, masa, molestias digestivas, cambios cutáneos y tos o ronquera. En nuestro estudio, dichos síntomas supusieron un 78,7% de los motivos de consulta. El Código Europeo contra el Cáncer19 no incluye dolor, fiebre, cansancio ni molestias digestivas. En otro estudio español, los síntomas más frecuentes fueron hemorragia y masa20, aunque, al igual que en nuestro caso, sin un predominio mayoritario de ningún síntoma. La masa y el cambio en el hábito intestinal son los síntomas que el médico relaciona más con el diagnóstico de cáncer en un estudio noruego21, aunque los que mejor valor predictivo de malignidad tenían son cansancio, cambios cutáneos, hemorragia y cambios en el hábito intestinal22.
Se solicitan pruebas en la mitad de casos que consultan en AP. Se solicitaron pruebas diagnósticas en el 47% de los casos que consultaron en AP, superior al 37% obtenido en otro estudio23, aunque este dato hace referencia sólo al 29% de los casos incluidos. Las más utilizadas en nuestro caso fueron analítica básica y radiología simple, al igual que en otro estudio con metodología similar, aunque objetivos diferentes20. Se detecta una baja utilización de marcadores tumorales, para la cual no encontramos razón aparente, aunque también constatamos su baja utilización en otros estudios20. Su realización en determinados casos podría orientar el diagnóstico y emplearse como detección del cáncer en el seguimiento patologías, o como AFP en hepatopatías crónicas por VHC. La contribución al diagnóstico de dichas pruebas fue del 2% para la analítica y del 25% para la radiografía de tórax en un estudio realizado en el ámbito especializado24. Este dato probablemente tiene otra significación en AP, donde frecuentemente se establece un diagnóstico de presunción y no de certeza. El diagnóstico de cáncer debe ser histológico/citológico25, pero a veces en AP no hay acceso a dichas pruebas (en nuestro caso no disponemos de biopsia, endoscopia, TAC ni resonancia magnética), por lo cual el diagnóstico no será definitivo, sino de presunción. Simó Cruzet et al20 obtenían un diagnóstico definitivo en AP en 69 de 438 casos (el 15,7%), a pesar de disponer de acceso a endoscopia.
Se solicitan pruebas diagnósticas ya en la primera consulta, se dispone de resultados en 15 días y se deriva al paciente en cuanto se tienen; un 75% se ha derivado en un mes. La mediana del tiempo desde que el paciente consulta en AP hasta que se piden pruebas diagnósticas es inferior a un día, igual que desde que se dispone de sus resultados hasta la derivación al nivel especializado, es decir, en la mayoría de primeras consultas en AP se solicitan pruebas diagnósticas y después, cuando se dispone de las pruebas, se deriva ya al paciente. Hay que resaltar que la fecha de la que partimos no es la del inicio del síntoma, sino la de la primera consulta. No hablamos de la demora-paciente25, sino de la demora-médico11, 26.
La mediana del tiempo que se tarda en disponer de las pruebas es de 15 días. En el ámbito hospitalario se ha considerado que 6 días sería un período aceptable12; en AP no parece haber motivos para aceptar plazos mayores, especialmente si tenemos en cuenta que a veces no están disponibles pruebas para las que las esperas suelen ser mayores (resonancia magnética, endoscopia, etc.). No obstante, en algunos casos se remite al paciente al nivel especializado antes de disponer de las pruebas solicitadas, por lo que la mediana del tiempo desde que el paciente consulta hasta la derivación es menor, 7 días. Este período fue de 0-1 día para los cánceres de mama en un estudio inglés27. La media de dicho período en el estudio de Brotons et al23 fue de 36 días, siendo de 49 en nuestro caso, pero la media es una medida que se recomienda no utilizar11, dada la gran variabilidad de las distribuciones de tiempos. En otro estudio español16, un 85% de casos era derivado dentro de los 30 días siguientes a la primera consulta, comparable a nuestro estudio, en el que el percentil 75 es de 34 días.
El 50% de cánceres se diagnostica en 2 meses, pero un 50% tarda casi lo mismo desde su derivación. Respecto a la duración total del proceso, en nuestro estudio la mediana fue de
68 días. En un estudio español realizado a partir de un registro de cáncer28, dicho plazo fue de 25 días, mientras que en otro similar20 la media fue de 92, aunque de nuevo hay que hacer aquí la consideración respecto a la media.
Desde la derivación hasta el diagnóstico definitivo transcurrieron 59 días, incluyendo la espera hasta la consulta especializada. En un estudio hospitalario24, desde que se inicia el estudio en el hospital hasta el diagnóstico definitivo transcurrieron 13 días para tumores digestivos, de pulmón, origen desconocido y linfomas; este período excluye, obviamente, la espera para consulta especializada. Quizá la actuación de gestión más importante en cuanto a cáncer sea la reducción de lista de espera.
Tardan más los que consultan inicialmente en AP. El tiempo entre consulta y diagnóstico definitivo para los que consultan inicialmente en AP es significativamente mayor que para los que lo hacen en otros niveles. Otros estudios1 no han encontrado diferencias para cánceres colorrectales, pulmonares y de mama, aunque en el de próstata también es mayor cuando consultan en AP. No hemos detectado ningún otro estudio español que disponga de dichos datos. En Estados Unidos se ha encontrado relación entre un mayor desarrollo de la AP y una detección más temprana del cáncer colorrectal29, de forma que por cada incremento en un decil de los servicios de AP se observa una disminución en un 5% de la odds ratio del estadio diagnóstico del cáncer colorrectal. El sistema sanitario de Estados Unidos difiere del nuestro, pero aquí aún sobrevive la red no reformada de AP, con características muy diferentes a las de la red reformada. Quizá ambas no se comporten igual respecto al proceso diagnóstico del cáncer.
Aplicabilidad y directrices para futuras investigaciones
Nos parece importante que los pacientes que consultan inicialmente en AP tarden más en obtener un diagnóstico definitivo. Sería necesario realizar más estudios para analizar este tema. De confirmarse, y teniendo en cuenta que éste es el nivel en el que los pacientes consultan mayoritariamente, sería necesario agilizar este proceso, definiendo la contribución del médico de AP para cada tipo de cáncer. Quizá en algunos debiera llegarse a un diagnóstico definitivo (por ejemplo, en el cáncer de cérvix, mediante citología), mientras que en otros, una vez obtenido un diagnóstico de presunción, debiera ser remitido el paciente (por ejemplo, las masas mamarias tras mamografía/ecografía con imagen sospechosa de malignidad, o después de obtener imágenes ecográficas o de TAC sugestivas de neoplasia hepática).
En el Reino Unido, un grupo de expertos asesor gubernamental revisó las funciones a realizar por los equipos de AP con respecto al cáncer30. Una vez clarificado este tema, es fácil determinar las pruebas disponibles desde el primer nivel y las circunstancias en las que remitir a un paciente al nivel especializado. En cualquier caso, es necesario garantizar un tiempo adecuado para disponer del resultado de las pruebas diagnósticas, y una vía ágil de derivación de un paciente con sospecha o certeza de diagnóstico tumoral, sin listas de espera. Sería interesante conocer también la duración total del proceso con y sin disponibilidad en AP de dichas pruebas.