Sabemos que el control glucémico intensivo en la diabetes previene las complicaciones microvasculares... y también sabemos que son dificultosos la obtención y el mantenimiento de un grado de control aceptable. En general, las necesidades de los pacientes crónicos son complejas. Y la diabetes es un problema crónico que plantea grandes dificultades en su manejo, por la naturaleza de la enfermedad, frecuentemente asintomática, la evolución inexorable, las fluctuaciones en el control metabólico... El tratamiento implica esfuerzos y sacrificios sin un beneficio aparente de forma inmediata para el paciente. Los pacientes encuentran barreras que dificultan su adherencia al tratamiento, barreras relacionadas con su estilo de vida, con la educación, con factores psicológicos y ambientales.
Para facilitar la convivencia diaria con la diabetes no sólo es necesario el conocimiento médico, sino también la continuidad y el acceso a la atención, así como la utilización de buenas herramientas de comunicación.
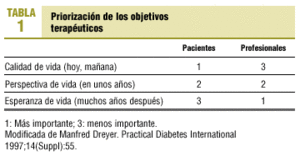
La implementación de un plan de tratamiento efectivo implica una comunicación fluida. Sin embargo, las diferentes perspectivas/expectativas de pacientes y profesionales afectan a la capacidad para desarrollar una comunicación efectiva. El contacto entre médico y paciente suele ser superficial, y frecuentemente relacionado con el control metabólico. Los profesionales se centran en el control de cifras (glucemia, hemoglobina glucosilada, peso, presión arterial...) y en los aspectos técnicos del manejo de la diabetes, y suelen tomar las decisiones basándose en su conocimiento, sin tomar en consideración las creencias y expectativas de los pacientes. Y a éstos lo que les preocupa fundamentalmente es cómo integrar el control de la diabetes en su vida diaria para vivir lo mejor posible (tabla 1). No es frecuente que reciban la información que esperan o necesitan, y no suelen participar en la toma de decisiones sobre su proceso. Sólo un tratamiento que es visto como lógico, factible y aceptable podrá ser integrado en la vida cotidiana del paciente. El establecimiento de objetivos de control sin la incorporación de los objetivos individuales y sin una toma de decisiones compartida es lo que lleva al fracaso y a la frustración.
En este artículo aquí comentado se aporta información de gran interés sobre estos aspectos, procedente de un estudio de investigación cualitativa realizado en nuestro ámbito. Los autores estudian la percepción que los pacientes con diabetes tipo 2 tienen sobre la enfermedad y sobre la relación con los profesionales sanitarios de atención primaria. La metodología utilizada fue la entrevista abierta. Destaca que la mayoría de las personas entrevistadas muestran tener escasa información acerca de la progresión de la enfermedad. En la relación con los profesionales sanitarios los aspectos más valorados son que éstos proporcionen información clara y adaptada, en un contexto de empatía, calidez y respeto, con apoyo para el cambio y consideración de sus perspectivas y circunstancias individuales. Los autores apuntan la necesidad de incorporar las expectativas de los pacientes.
En la atención a pacientes con diabetes, las decisiones deben basarse en la colaboración entre los pacientes y los profesionales sanitarios, y en la utilización de objetivos pactados. Los profesionales necesitan ser conscientes de la perspectiva del paciente para tenerla en cuenta en la toma de decisiones. Una adecuada valoración de las barreras existentes facilitará que se reduzcan los obstáculos para la obtención del control y favorecerá la adherencia al tratamiento y al seguimiento.
También en la planificación de la atención diabetológica la valoración de las necesidades y expectativas de los usuarios es un aspecto clave, pues permite obtener información útil a la hora de establecer las líneas de acción, orientadas a dar respuesta a las demandas de los usuarios en una estrategia de mejora continua de la calidad.
Existen experiencias previas en la planificación de la atención diabetológica, tanto en otros Estados de Europa (en el Reino Unido) como en nuestro país (en Andalucía). Empleando metodología de investigación cualitativa (grupos focales, entrevistas), al explorar la perspectiva de los pacientes y sus expectativas respecto al sistema sanitario, destacan las siguientes:
1. Mayor información y apoyo emocional.
2. Facilitar el acceso a la medicación y al material necesario para el tratamiento.
3. Cita única y coordinada para las distintas necesidades planteadas.
4. Accesibilidad a profesionales con las competencias adecuadas, «cuando lo necesito».
5. Coordinación entre todos los que me atienden, garantizando la continuidad asistencial.
La calidad asistencial puede evaluarse por diferentes vías, y una de ellas es la obtención de información a partir de la opinión de los pacientes y cuidadores, sobre todo en lo relacionado con la percepción que tienen sobre el servicio recibido.
Es importante el desarrollo de líneas de investigación que permitan confirmar las hipótesis sobre la eficacia de la comunicación efectiva y del pacto de objetivos en la prevención de las complicaciones de la diabetes y en el aumento de calidad de vida de las personas afectadas, así como la mejora de los resultados en salud tras incorporar las expectativas de los pacientes en la política sanitaria sobre la atención diabetológica.
Bibliografía general
Clark M, Hapson SE. Comparison of patients' and healthcare professionals' beliefs about and attitudes towards type 2 diabetes. Diabetic Med 2003;20:152-4.
Fernández Fernández I, Aguilar Diosdado M, Amaya Baro ML, Barrigüete Andreu MI, Benito López P, Cornejo Castillo M, et al. Diabetes mellitus tipo 2: Proceso Asistencial Integrado. Sevilla: Consejería de Salud de la Junta de Andalucía, 2002. Disponible en: http://www.juntadeandalucia.es/salud/contenidos/profesionales/ procesos/diabetes/Mellitus_2.pdf
Freeman J, Loewe R. Barriers to communication about diabetes mellitus. Patients' and physicians' different view of the disease. Fam Pract 2000;6:507-12.
Hiscock J, Legard R, Snape D. Listening to diabetes service users: qualitative findings for the Diabetes National Service Framework. UK 2001. En: http://www.doh.gov.uk/nsf/diabetes/nsf.pdf (consultado el 30-6-2003).
Snoek FJ. Breaking the barriers to optimal glycemic control -- what physicians need to know from patients' perspectives. Int J Clin Pract Suppl 2002;129:80-4.
Wolpert HA, Anderson BJ. Management of diabetes: are doctors framing the benefits from the wrong perspective? BMJ 2001;323:994-6.