Introducción
Los trastornos mentales tienen una elevada morbilidad entre los pacientes de atención primaria (AP)1. Diversos estudios epidemiológicos sitúan su prevalencia en la práctica médica general entre el 25%2,3 y el 40%4-6, y pueden llegar al 68% en hiperfrecuentadores7. De estos pacientes, sólo llega a consultas de salud mental (SM) el 5-10%8-10.
A pesar de la elevada prevalencia, hay un infradiagnóstico de la patología mental en AP, y según algunos estudios llega a ser superior al 60%3,5,8,11.
En los pacientes derivados destacan más frecuentemente los diagnósticos de trastorno depresivo, de ansiedad y por abuso de alcohol6,12-14.
La hoja de derivación es el elemento que con mayor frecuencia se utiliza para establecer la comunicación entre AP y SM15. Estas hojas no siempre contienen información precisa sobre la demanda específica de la derivación, los antecedentes patológicos, la orientación diagnóstica16 y/o el tratamiento pautado17,18. Algunos autores encuentran el 21-58,4% de ausencia de juicio diagnóstico en las hojas de derivación4,18-21, y otros observan el 70-82,8% de las ocasiones la falta de pauta terapéutica17,18.
En cuanto a la concordancia diagnóstica entre AP y SM, ésta oscila entre el 61,3%8 y el 70%16,19,21 según diversos estudios, y es mejor cuando se refiere a los trastornos del estado de ánimo, de ansiedad y a los ocasionados por abuso de sustancias16,19,20. El grado de confusión máximo se obtiene al referirse a los trastornos de personalidad y trastorno mental orgánico16,19,20.
Los psicofármacos más prescritos por los médicos de AP son los ansiolíticos y los inhibidores selectivos de la recaptación de serotonina (ISRS)22. Dentro de los ISRS destacan por orden de frecuencia fluoxetina, fluvoxamina y paroxetina23.
Los objetivos de nuestro estudio son describir las derivaciones que se hacen desde AP a SM y estudiar la concordancia diagnóstica y terapéutica entre los dos niveles asistenciales.
Material y métodos
El presente es un estudio descriptivo, retrospectivo. Se analizaron todas las derivaciones realizadas durante los años 1998, 1999 y 2000 desde un centro de atención primaria al centro de salud mental (CSM) de la zona. El centro de atención primaria (CAP), ABS Gavà II, situado en el litoral barcelonés, atiende una población total de 24.000 habitantes y cuenta con 9 médicos de familia. El centro de salud mental Gavà es el centro de referencia para 5 CAP, cubre una población básicamente urbana de aproximadamente 120.000 habitantes y asume las derivaciones realizadas a pacientes mayores de 18 años.
Para responder al objetivo de la descripción de las derivaciones se incluyeron en el estudio todos los pacientes derivados al CSM en el período ya citado (n = 380).
No acudieron a la primera visita de SM, y por lo tanto fueron consideradas pérdidas, 71 pacientes.
Para el análisis de la concordancia diagnóstica y terapéutica, se excluyeron 21 casos más (6,8%) en los que no se consiguió obtener información de AP, por lo que se analizaron los 288 (93,2%) casos que acudieron a la primera visita en el CSM y en los que fue posible completar la información de la hoja de recogida de datos.
Para la recogida de datos procedentes del médico de AP, se consultó la hoja de derivación, que se hallaba en la historia del CSM. Estuvo presente en 235 (81,6%) casos. Cuando no fue posible (n = 74; 23,9%), entonces se consultaron los datos del curso clínico de la historia del CAP relacionados con la derivación a SM. Fueron hallados en 53 casos (18,4%), considerándose pérdidas los 21 restantes, como ya se ha comentado anteriormente. Para la recogida de datos procedentes del médico de SM en los 288 casos, se consultó directamente el curso clínico de la historia del CSM.
Tres observadores previamente entrenados recogieron los datos sociodemográficos del paciente, los contenidos en la hoja de derivación o curso clínico de la historia clínica de AP (orientación clínica, tratamiento farmacológico, número de palabras del informe, objetivo o motivo de la derivación), así como los datos correspondientes a la visita con el especialista del CSM (orientación clínica y tratamiento farmacológico).
El objetivo o motivo de la derivación se recogió como una variable cualitativa con las siguientes categorías: supervisión del caso, confirmación diagnóstica, inicio de tratamiento y otros.
Los diagnósticos clínicos se clasificaron en 9 grandes grupos, siguiendo el DSM-IV24 (tabla 1).
Los tratamientos se clasificaron en los grupos: 1) inhibidores selectivos de la recaptación de serotonina (ISRS); 2) inhibidores selectivos de la recaptación de noradrenalina (ISRNA); 3) antidepresivos tricíclicos; 4) benzodiacepinas/hipnóticos; 5) ISRS + benzodiacepinas; 6) neurolépticos; 7) sin tratamiento; 8) no consta tratamiento, y 9) otros psicofármacos.
Los resultados se analizaron con el paquete estadístico SPSS 6.1.
Para el análisis de concordancia de los grupos diagnósticos y terapéuticos se utilizó el índice de kappa25. Se usó la t de Student para comparar si el acudir a la consulta o el origen de la información se relacionaba con edad, tiempo de espera o el número de palabras en el informe de derivación. Por otro lado, la ji-cuadrado sirvió para analizar la relación con sexo, origen de la información y orientación clínica por grupo diagnóstico.
Resultados
Las derivaciones realizadas desde el centro de AP al de SM en los años 1998, 1999 y 2000 fueron 380, lo que representa 15 pacientes derivados por médico y año. De estas derivaciones en el 63,4% de los casos se trató de mujeres. La edad media ± DE de los pacientes derivados fue de 42,7 ± 15,8 años, y no se encontraron diferencias significativas entre ambos sexos.
El motivo de la derivación en 193 (50,7%) fue para supervisión del caso, en 34 (8,9%) para confirmación diagnóstica de soporte al médico de AP, en 32 (8,5%) para iniciar tratamiento y en 74 (19,5%) había más de una demanda. En 47 casos (12,4%) no consta el motivo de la derivación.
En la tabla 2 se representan las características del grupo de pacientes que acuden (309 casos, 81,3%) y los que no acuden (71 casos, 18,7%) a la primera visita al CSM. Hay diferencias estadísticamente significativas según los días de espera y el número de palabras, pero no se hallaron diferencias en edad, género ni orientación clínica.
De los 309 pacientes que acuden a la primera visita hay 21 casos que también se pierden por no obtenerse suficiente información. Así pues, sólo se analizaron 288 casos.
De éstos, en 235 casos (81,6%) la información se obtuvo del informe de derivación y en 53 (18,4%) de la historia clínica del CAP.
Se observan diferencias estadísticamente significativas solamente en cuanto al tratamiento realizado desde AP, según se obtenga la información de la hoja de derivación o de la historia clínica del CAP (tabla 3), lo que no fue criterio suficiente para diferenciar el análisis según la fuente de información (tabla 3).
En la tabla 4 se reflejan los diagnósticos realizados tanto en AP como en SM, así como la concordancia entre ambos. En el caso de pacientes con más de un diagnóstico se analizaban éstos como diagnósticos independientes. Así, para AP la muestra era de 301 casos y de 323 para SM.
En 13 (6,91%) casos se presentaba más de un diagnóstico en AP y en 35 (12,15%) en SM. El grado máximo de concordancia se halló en retraso mental (kappa = 0,85), seguido de trastorno psicótico (kappa = 0,77), trastorno de conducta alimentaria (kappa = 0,77) y trastorno de ansiedad (kappa = 0,63).
El grado mínimo de concordancia se halló para el trastorno ansiosodepresivo (kappa = 0,24) (tabla 4).
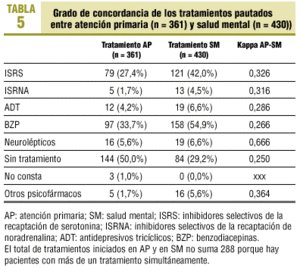
La tabla 5 recoge los resultados respecto de la concordancia terapéutica entre AP y SM, y destaca la máxima concordancia para fármacos neurolépticos (kappa = 0,66). En caso de más de un tratamiento simultáneo se tomó cada uno de ellos de forma independiente. Así, para AP la muestra era de 361 casos y de 430 para SM (tabla 5).
Discusión
La bibliografía consultada describe una prevalencia de los trastornos mentales en AP del 25-40%, de los que llegan a consultas de SM el 5-10%. Al obtener la muestra de nuestro estudio de la población de AP, encontramos que el número de pacientes derivados a SM coincide con dicho porcentaje8-10 (15 pacientes/médico/año).
A pesar de la alta prevalencia de patología mental en AP y de la estrecha relación con el servicio de SM, se asume la existencia de un infradiagnóstico en patología mental desde AP, que podría ser superior al 60%3,5,8,11,19.
La relación entre AP y SM en nuestra área básica de salud consiste en realizar reuniones con una periodicidad de 15 días, y en los casos que requieren atención urgente se dispone del contacto telefónico15. Según la mayoría de expertos, la reunión de interconsulta es la forma más aconsejada, ya que permite la discusión de casos clínicos y la planificación de programas docentes15-18. Esto facilita un seguimiento continuado de los pacientes y una supuesta mejora de la calidad asistencial. Aunque dicha mejora de la calidad asistencial no queda demostrada en este estudio por la débil concordancia diagnóstica y terapéutica observada. El número de pacientes derivados a SM sin patología mental fue inferior al detectado en otros estudios19.
La hoja de derivación es el documento clave de comunicación entre los dos niveles asistenciales, aunque se encontró que no estaba presente en algunos casos. La ausencia de las hojas de derivación puede deberse al empleo de otras formas de comunicación entre los médicos de AP y SM.
Las hojas de derivación no siempre contienen una información precisa sobre la demanda específica de la derivación, el juicio diagnóstico o la pauta terapéutica. El resultado de nuestro estudio es similar al observado por otros autores4,16-21.
Aunque hubiera sido interesante, el análisis realizado no ha tenido en cuenta los diferentes tipos de motivo de derivación. A pesar de haberse analizado el 100% de las derivaciones, se considera que el tamaño de la muestra no es suficiente, por lo que sería aconsejable analizar más años de derivaciones de AP a SM o analizar las derivaciones de más de un centro de AP conjuntamente.
El porcentaje de personas que no acuden a la primera visita es similar al encontrado en otros estudios19. Este hecho no queda justificado por la edad ni el sexo, pero podría explicarse por el tiempo de demora entre el momento de la derivación y la primera visita con el especialista. Las desviaciones estándar de las medias de los días de espera para la primera visita son elevadas con relación a otros estudios19. Esta dispersión observada puede deberse a la variabilidad de la práctica habitual, ya que el uso de circuitos alternativos no es utilizado con la misma frecuencia por todos los profesionales.
El número de palabras en el informe de derivación es menor en el caso de los pacientes que no acuden. Esto hace pensar que podría existir un sentimiento de desmotivación por parte del médico de AP al realizar dicha derivación, ya que podría tratarse de un cuadro de patología mental no grave.
Se encuentran estudios con una mejor concordancia diagnóstica8,16,19,20,26 para los trastornos afectivos, debido seguramente a que engloban los diferentes tipos para el análisis de dicha concordancia. Para el resto de los diagnósticos las concordancias son similares a las de nuestro estudio, aunque las comparaciones con estudios previos deben interpretarse con cautela, ya que la metodología es diferente16,19,20,26.
La concordancia diagnóstica oscila entre buena y muy buena en el retraso mental, el trastorno psicótico, trastorno de ansiedad y trastorno de conducta alimentaria. La concordancia es mayor cuando la hoja de derivación está presente; esto tal vez se deba a que en el curso clínico de la HCAP se describe más la sintomatología que presenta el paciente, mientras que en la hoja de derivación se especifica más el diagnóstico. Al parecer estas 4 entidades clínicas ofrecen más seguridad diagnóstica al médico de AP, lo que se objetiva en los buenos resultados obtenidos.
La peor concordancia se observa en el trastorno ansiosodepresivo. Esto podría responder a que en muchos casos, tras la administración de tratamiento, la sintomatología experimenta mejoría durante el tiempo de demora hasta la primera visita, por lo que puede variar el diagnóstico cuando es recibido en el CSM.
Los trastornos de personalidad presentan una concordancia débil. Son cuadros de difícil diagnóstico en AP debido a su propia idiosincrasia, y en muchas ocasiones el especialista de SM necesita más de una visita para realizar una orientación diagnóstica.
Respecto al abuso de tóxicos, hay una débil concordancia y peores resultados a los hallados en otros estudios16,19,20.
Esto puede deberse a que no se haya llegado al verdadero origen del problema en la consulta de AP, ya que en algunos casos no reconocen la adicción ante su médico de cabecera. También puede deberse a que en nuestra área, ante la sospecha de consumo de tóxicos, la derivación se realiza a otro tipo de centro especializado en el abordaje de este tipo de patología.
En la evaluación de la concordancia terapéutica el índice kappa hallado es débil para casi todos los grupos farmacológicos, excepto en el caso de los neurolépticos que es moderado. Esto podría deberse a que estos fármacos se utilizan en patología psicótica, ante la que se obtuvo una buena concordancia diagnóstica.
Con relación al resto de grupos farmacológicos, se cree que la concordancia es débil, posiblemente por la hiperprescripción de antidepresivos y benzodiacepinas que se observa en AP.
En las diversas revisiones bibliográficas realizadas no se han encontrado otros estudios que hayan valorado la concordancia terapéutica, por lo que no se han podido comparar estos resultados.
En resumen, la concordancia diagnóstica y terapéutica entre AP y SM en nuestro centro es débil. Lo que nos hace pensar en la importancia de un plan de formación médica continuada de calidad para mejorar la capacidad diagnóstica y terapéutica de los profesionales en AP.
Agradecimientos
A la Dra. Neus Parellada Esquius, Dr. Josep M. Haro Abad y a la Sra. Elia Gabarrón Hortal por sus aportaciones para mejorar este artículo.