Introducción
El exantema generalizado en niños es con frecuencia una manisfestación de enfermedades infecciosas de etiología viral, bacteriana o debida a rickettsias. En ocasiones la presentación es tan característica de una determinada entidad clínica que la observación de la morfología y distribución de las lesiones y la asociación de otros síntomas y signos permiten el diagnóstico etiológico sin problemas. Sin embargo, con frecuencia los hallazgos clínicos no son específicos, y dificultan la caracterización de la enfermedad sin un diagnóstico de confirmación por laboratorio1.
Las diferentes enfermedades infecciosas exantemáticas se han numerado para diferenciar unas de otras en una lista todavía inconclusa y de acuerdo con el orden en el que fueron descritas y separadas nosológicamente. La primera enfermedad fue el sarampión, la segunda la escarlatina y la tercera la rubéola. La enfermedad que se describió en cuarto lugar, denominada enfermedad de Filatov-Dukes, no se acepta actualmente como entidad clínica independiente. La llamada quinta enfermedad es el eritema infeccioso y la sexta, la roséola infantil o exantema súbito, cuyos agentes causales se identificaron en la década de los ochenta como el parvovirus B-10 y el herpes virus humano 6 (HHV-6), respectivamente. En la actualidad se calcula que más de 50 virus y varias bacterias y Rickettsia son causa de exantemas infantiles. Entre los virus más frecuentes implicados en los exantemas de la infancia se encuentran los de sarampión, rubéola, eritema infeccioso, roséola, varicela, enterovirus (más de 30 serotipos), adenovirus y el virus de Epstein-Barr.
La evolución reciente de enfermedades como el sarampión y la rubéola hacia una disminución importante de su incidencia, debido a los programas de inmunización, ha hecho que despierte un mayor interés el conocimiento de la etiología de los exantemas de morfología maculopapular («morbiliformes» o «rubéola-like»). Concretamente, en nuestro país, desde el comienzo de los noventa hasta hoy, se ha pasado de más de 20.000 casos de sarampión declarados por año a menos de 100 y de más de 23.000 de rubéola a menos de 150. Paralelamente, las coberturas de vacunación de la triple viral durante este mismo período han aumentado hasta cerca del 98%.
En este contexto, los exantemas maculopapulares que se presentan en la práctica clínica en edades pediátricas lo hacen en individuos vacunados frente al sarampión y la rubéola, y las características clínicas de estos procesos se ven alteradas1-3. Esto da lugar, por ejemplo en el caso del sarampión, a una presentación «modificada», difícil de diferenciar de otros exantemas virales (pródromos más cortos o ausentes, exantema menos severo, ausencia de manchas de Koplik). Ambos aspectos, disminución de la incidencia de la enfermedad junto con el aumento del porcentaje de casos vacunados que presentan clínica leve, hacen que tanto los médicos generales como los pediatras puedan estar menos familiarizados con el diagnóstico del sarampión, lo que dificulta la puesta en práctica de la estrategia señalada por el Plan Nacional de Eliminación del Sarampión para acabar con los casos autóctonos en España para el año 20051.
El objetivo de este trabajo ha sido estimar la incidencia de exantemas maculopapulares de presumible etiología viral y describir las características epidemiológicas y clínicas de presentación.
Material y métodos
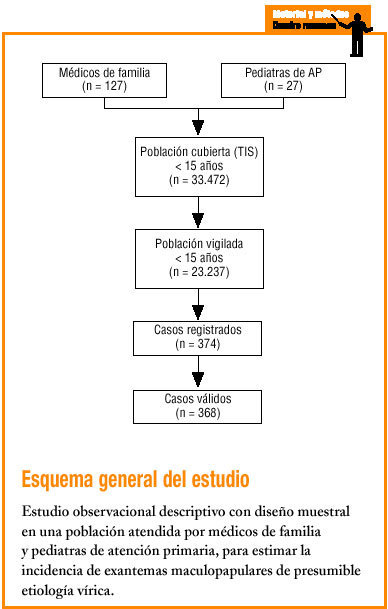
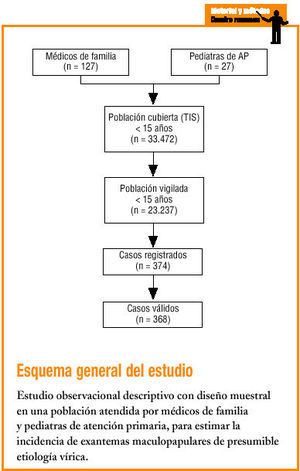
Colaboraron en este estudio 127 médicos de familia y 27 pediatras de atención primaria, que constituían la Red de Médicos Centinelas de Castilla y León en el año 2001. Semanalmente, por medio de una ficha que contenía las variables requeridas y los criterios de inclusión y exclusión, se notificaron los casos en menores de 15 años que atendían en su consulta o en el domicilio.
Se consideró criterio de inclusión la presencia de un exantema maculopopular asociado a enfermedad sistémica de presumible etiología viral. Se excluyeron otras causas de exantemas que deben valorarse en el diagnóstico diferencial de los exantemas maculopapulares en la edad pediátrica como la mononucleosis infecciosa, infecciones no virales como la escarlatina, enfermedad meningocócica, rickettsiosis, enfermedad de Kawasaki, exantema medicamentoso y reacciones alérgicas.
No se consideró en este estudio la inclusión de la varicela por ser una enfermedad que, si bien es de etiología viral, presenta habitualmente un exantema vesicular característico que lo diferencia de otras enfermedades exantemáticas, y por ser objeto de un estudio especial en el sistema de la red centinela.
Además de las variables de identificación, la ficha de recogida de datos incluía la edad y el sexo, las características clínicas de la enfermedad (síntomas y signos), así como antecedentes de vacunación, toma de medicamentos o viajes realizados. También se recogió el diagnóstico de sospecha que realizaba el médico en el momento de la consulta.
Una vez revisada la información en el ámbito provincial, se codificaba e informatizaba y se enviaba al centro coordinador de la red, donde se procedía a una segunda validación previa a su archivo definitivo en una base de datos diseñada en Epi Info v6. Durante esta etapa se revisaba el diagnóstico de sospecha y la información complementaria aportada por el médico notificador para dar validez al exantema viral y excluir otras posibles causas de exantema.
La población cubierta por esta red se estimó a partir de las tarjetas individuales sanitarias (TIS) asignadas a cada número de identificación de asistencia sanitaria (CIAS) de cada médico, según los datos facilitados por la Subdirección General de Atención Primaria del INSALUD. El denominador para el cálculo de las tasas de incidencia, es decir la población vigilada o estudiada (personas-año), se calculó sobre la base de la siguiente expresión:
Pi* (Di/S)
donde Pi es el número de TIS de cada médico centinela, Di es el número de semanas que el médico ha estado vigilando (notificación con o sin casos) durante el período de estudio y S es el número de semanas que tiene el período de estudio (52 en el año del estudio).
Se obtuvo un indicador de frecuencia mensual dividiendo el número de casos notificados entre el número de declaraciones (médicos que han estado vigilando con o sin casos) durante ese mes, que se ha utilizado para representar la distribución mensual a lo largo del año de estudio en forma de casos por 100 declaraciones.
Tanto las estimaciones como el resto de los análisis se realizaron con el paquete informático SAS1.
Resultados
Tasas de incidencia y variación estacional
Durante el año 2001, los médicos de familia y pediatras de la red notificaron 374 casos de enfermedades exantemáticas. Uno de los casos fue excluido al haber cumplido los 15 años y otros 5 más al comprobarse que el origen del exantema era probablemente una varicela, enfermedad que estaba excluida de este estudio. En total, se mantuvieron en el análisis final 368 casos que cumplían fielmente los criterios de inclusión.
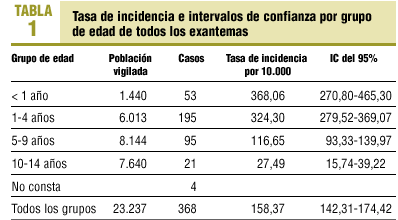
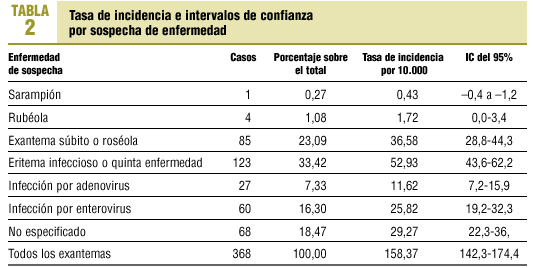
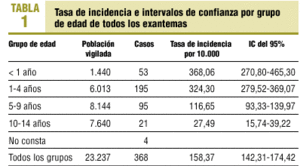
La población base cubierta por los médicos centinelas fue de 33.472 menores de 15 años. La población vigilada se estimó en 23.237 personas-año. La incidencia de enfermedad exantemática en la infancia de probable etiología viral se estimó en 158,37 casos por 10.000 niños menores de 15 años (IC del 95%, 142,31-174,42). La incidencia fue máxima en los menores de 4 años, superior a 350 casos por 10.000, reduciéndose significativamente en los niños mayores de 5 años (tabla 1).
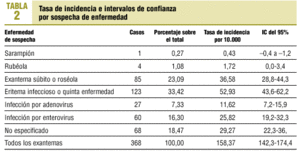
Por sospecha diagnóstica, la mayor tasa correspondió al eritema infeccioso con 52,93 casos por 10.000, seguido del exantema súbito con 36,58 casos por 10.000. Los exantemas no clasificados en ninguna categoría representaron el 18,47%. En último lugar se sitúan la sospecha de sarampión y de rubéola, con 1 y 4 casos, respectivamente (tabla 2).
No se encontraron diferencias estadísticamente significativas entre sexos en la incidencia total de exantemas ni en la incidencia de los diferentes diagnósticos por separado.
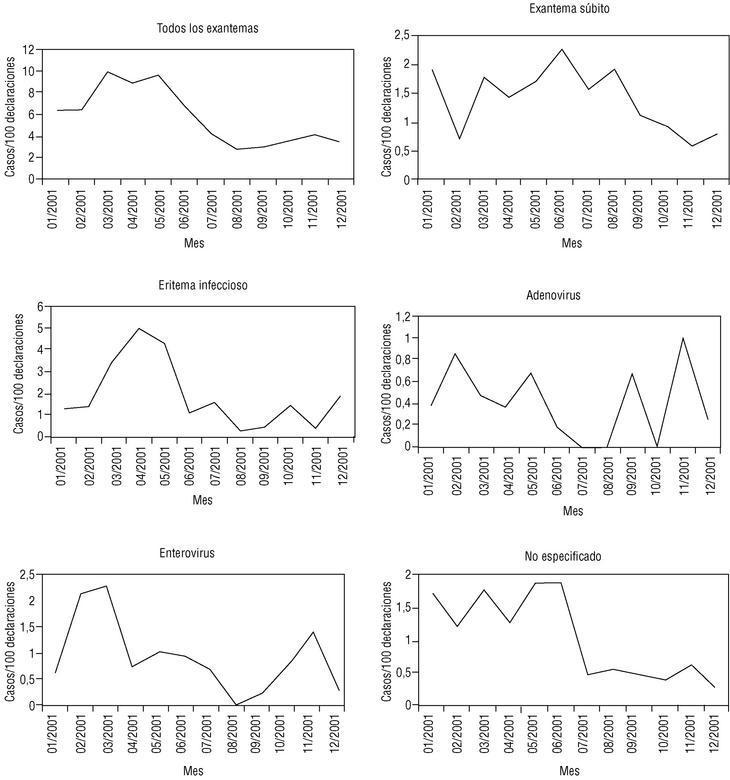
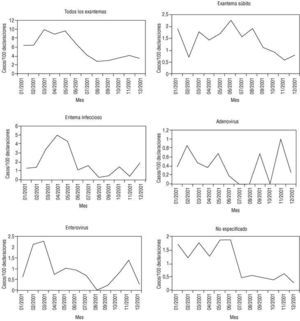
La distribución de los casos a lo largo del año mostró una típica variación estacional, con un acusado predominio de la incidencia en los meses de primavera (fig. 1). El eritema infeccioso es el que mostró una onda epidémica primaveral más típica. El eritema súbito predominó en primavera y verano. Las sospechas de adenovirus y enterovirus tuvieron un comportamiento estacional más heterogéneo, con picos en invierno y otoño.
Figura 1. Distribución temporal. Casos por 100 declaraciones del total de exantemas y por presumible etiología viral.
Características clínicas
La característica clínica básica fue el exantema maculopapular, que servía de criterio de inclusión en el estudio.
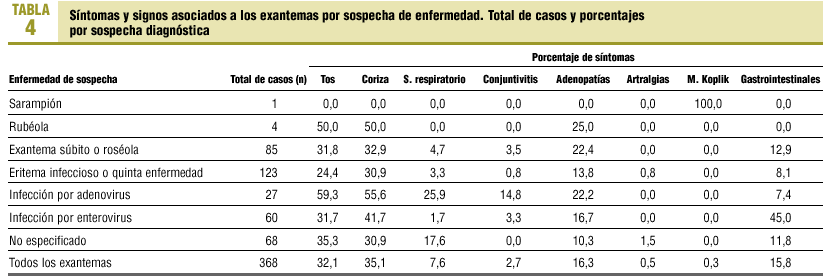
Además del sarampión y de las 4 rubéolas notificadas, cuyas manifestaciones exantemáticas eran típicas de la enfermedad, el resto de las patologías sospechadas presentaba una gran variación morfológica que no obstante se ajustaba a lo esperado. Los exantemas súbitos tuvieron predisposición a localizarse en tronco (83%), al igual que las sospechas de adenovirus (85%), mientras que el eritema infeccioso presentaba un mayor porcentaje de manifestaciones exantemáticas en cara y cuello (87%). Los casos sospechosos de enterovirus fueron más heterogéneos y afectaron principalmente a tronco (66%) y extremidades (61%).
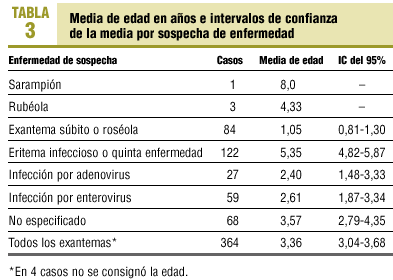
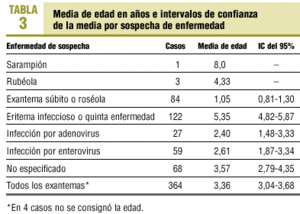
La edad media de presentación es muy diferente según la enfermedad, presentándose en edades más tempranas el exantema súbito y en edades más tardías el infeccioso (tabla 3).
La existencia de fiebre se notificó en menos de la mitad de los casos (47%). La enfermedad con un mayor porcentaje de pacientes con fiebre fue el exantema súbito (92%), que además presentó la media de temperatura más elevada, 39 ºC. Por el contrario, solo 22 casos (17%) con eritema infeccioso mostraron temperatura elevada.
Ninguno de los pacientes alcanzó un estado clínico general grave, 14 (3,8%) presentaron un estado general moderado, principalmente por los exantemas súbitos (el 64% de todos los casos de estado general moderado). La mayoría mostró una afectación leve del estado general.
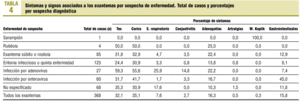
El resto de los síntomas que se pueden presentar en estos procesos ha tenido una distribución variable, y no obstante destacan los altos porcentajes de síntomas respiratorios (tos, coriza, otros síntomas respiratorios) en las sospechas de adenovirus y los síntomas digestivos (45%) entre los etiquetados como enterovirus (tabla 4).
En 3 casos, la erupción del exantema se produjo en las 2 semanas posteriores a la administración de la vacuna triple viral en niños de 15 meses, en los que el pediatra no etiquetó la posible causa del exantema. En estos 3 casos, la erupción se produjo principalmente en tronco, cara y cuello y presentaron una afectación leve del estado general, aunque 2 tuvieron fiebre de 38 ºC y uno presentó adenopatías.
El 29% de los eritemas infecciosos se asociaba a brotes o había tenido contacto previo con algún caso. En el resto de las sospechas, sólo en las infecciones por enterovirus se evidenció un 10% de contacto previo con casos sospechosos. También con los enterovirus se describió, aunque pequeño, el mayor porcentaje (8,3%) de antecedentes de viajes fuera del lugar habitual de residencia.
Práctica clínica
El tratamiento previo con medicamentos no fue una práctica infrecuente en estos procesos. Casi el 15% de todos los pacientes había recibido antibióticos, analgésicos-antiinflamatorios o anticomiciales, principalmente los más jóvenes (26% de los menores de un año), y se detectaba una tendencia estadísticamente significativa (p < 0,05) de asociación entre la prescripción o automedicación previa y la edad del paciente. Por tipo de sospecha, los exantemas súbitos (33%) y las infecciones por adenovirus (24%) fueron los procesos que tenían más antecedentes de tratamiento medicamentoso previo a la consulta por el exantema.
También se demostró una asociación estadísticamente significativa (p < 0,05) entre la edad del paciente y la precocidad de la consulta (tiempo entre la aparición del exantema y fecha de consulta). El 75% de los pacientes menores de un año consultaba antes de 24 horas, mientras que este porcentaje descendía al 50% por encima de 4 años. El exantema súbito, quizá por su presentación en los primeros 2 años, fue el que ocasionó las consultas más inmediatas (76%).
Discusión
Las redes centinelas han demostrado suficientemente su utilidad en la vigilancia y la investigación epidemiológica7-13. La estimación de tasas de incidencia de procesos infecciosos agudos ha sido un reto en muchas enfermedades exantemáticas consideradas banales14 y que, por consiguiente, presentan una baja tasa de consulta además de experimentar una subnotificación importante en los sistemas tradicionales de registro15. La representatividad de la Red de Médicos Centinelas de Castilla y León ha sido asegurada con el diseño de la muestra16 y los periódicos controles de análisis comparativos de la población vigilada con la población general.
A la luz de estos datos, se puede decir que en las consultas de pediatría y medicina general se ven con frecuencia enfermedades exantemáticas de presumible etiología viral. Sin embargo, las sospechas se dirigen mayoritariamente, en el 98% de los casos, a enfermedades leves, autolimitadas y que no son objeto de vacunación. La estimación de la incidencia en Castilla y León es más del doble que la obtenida en un estudio similar realizado en los Países Bajos14 entre 1997 y 1998, donde la tasa no superó los 75 casos por 10.000 a pesar de unos criterios de inclusión más amplios. Sin embargo, es consistente con este estudio la distribución por edad de los diferentes tipos de exantemas, con predominio del exantema súbito en los niños más pequeños.
Si bien no se llevaron a cabo pruebas serológicas para determinar fehacientemente el origen del exantema, las características epidemiológicas y clínicas de los casos notificados parecen ajustarse bien a los diagnósticos de sospecha realizados por los médicos centinelas, ofreciendo estos datos una visión clara y precisa de lo que sucede en atención primaria.
No debe sorprendernos la práctica inexistencia de notificaciones de casos sospechosos de sarampión y rubéola si se tienen en cuenta las tasas de cobertura y la eficacia de la vacunación frente a estas enfermedades. En la sospecha de sarampión fue normativa la ausencia de síntomas clásicos como tos, coriza o conjuntivitis, mientras que fue definitivo encontrar el enantema patognomónico en la mucosa bucal.
En la distribución temporal, solamente los enterovirus muestran un comportamiento estacional inesperado, con picos en invierno y otoño cuando la epidemiología los sitúa en verano y otoño.
La distribución morfológica de los exantemas según sospecha, la edad media de presentación, la aparición de fiebre y la apreciación de severidad del proceso concuerdan con la clínica característica de estas enfermedades, lo que viene a ratificar la validez de los diagnósticos efectuados. Únicamente sería cuestionable la sospecha de exantema por enterovirus. La presentación otoñal e invernal observada y la frecuencia de síntomas y signos respiratorios (31,7% de tos y 41,7% de coriza) podrían hacer pensar en virus respiratorios con manifestaciones gastrointestinales, más que virus de transmisión entérica con manifestaciones en vías respiratorias superiores.
No es extraño que se presenten exantemas después de una vacunación1. En estos casos es extremadamente difícil discernir si el exantema es secundario a la vacuna o por el contrario es un proceso infeccioso independiente. Ni la clínica ni la evolución de los 3 casos descritos en este trabajo permiten realizar valoraciones al respecto, pese a la importancia que tienen estos efectos secundarios por su semejanza con procesos clínicos relevantes y que merecerían estudiarse en profundidad.
La posible concurrencia de otros casos parecidos en la comunidad no ha sido especialmente frecuente, o en todo caso no ha atraído la atención del médico como en otros procesos similares y frecuentes, caso de la varicela. Sólo el eritema infeccioso parece mostrar unos antecedentes de contactos que bien pudieran ayudar en la caracterización diagnóstica y la detección de brotes epidémicos que se han descrito recientemente, alguno de ellos en nuestro país2.
La posibilidad de utilizar técnicas diagnósticas sencillas y fiables permitiría aumentar la validez de los diagnósticos de sospecha y describir mejor los patrones de presentación de cada agente causal, con la consiguiente mejora de los diagnósticos diferenciales y las alertas de casos de entidades como el sarampión, que está sometido a un programa especial de eliminación.
Agradecimientos
A los médicos y pediatras centinelas de Castilla y León y a los miembros de la Comisión de Valoración y Seguimiento de la Red, sin cuya aportación científica y su inestimable trabajo de campo no se hubiera podido realizar este estudio.