Introducción
La mayoría de los consensos y guías de práctica clínica no recomienda el cribado sistemático de la demencia en la población general1-3, pero cuando los cuidadores o el propio clínico sospechan un deterioro cognitivo es aconsejable la valoración del paciente y su seguimiento posterior4. En este sentido, desde hace años existen varios tests validados para la detección de un posible déficit cognitivo5, siendo el Mini-Mental State Examination (MMSE) de Folstein et al6, que data de 1975, uno de los más utilizados internacionalmente y que cuenta con traducciones validadas a diversos idiomas, entre ellas el castellano7,8. A pesar de su escasa especificidad, ha demostrado en diferentes estudios una buena concordancia entre evaluadores y en test-retest de corta duración, razones por las que el NINCDS-ADRDA lo recomienda como test de cribado para la detección de posible deterioro cognitivo9. En 1979, Lobo et al10 adaptaron el MMSE para la población hispanoparlante, lo denominaron Mini-Examen Cognoscitivo (MEC) e introdujeron algunas modificaciones en los ítems que, entre otras cosas, representaban el incremento en la puntuación total del MEC hasta 35 puntos, en comparación con los 30 del MMSE. Desde entonces, en el ámbito de la atención primaria, ambos tests se han administrado indistintamente en la práctica clínica con la finalidad de detectar tempranamente el deterioro cognitivo. Sin embargo, en los estudios de los últimos años existe una tendencia a utilizar predominantemente la traducción castellana del MMSE, quizá con el legítimo objetivo de poder comparar los estudios realizados en España con otros estudios internacionales. En este sentido, existe una versión del MEC de 30 puntos11, resultante de eliminar la abstracción (2 puntos) y los dígitos (3 puntos), que también permitiría dicha comparación.
Nuestra hipótesis es que ambos tests, el MEC clásico de 35 puntos y el MMSE en su versión española, no pueden usarse indistintamente para el cribado de déficit cognitivo12, por lo que el objetivo de nuestro estudio es comparar la concordancia entre el MMSE y el MEC en condiciones de práctica clínica habitual.
Material y métodos
Este estudio se enmarca dentro del proyecto Cuida'l, un ensayo clínico multicéntrico, aleatorizado y controlado en curso, que pretende determinar la eficacia de una intervención en cuidadores de pacientes diagnosticados de demencia, cuyo diseño ha sido publicado13. En la primera fase del proyecto, se realizó un estudio transversal a partir de un muestreo aleatorio de sujetos mayores de 64 años, registrados en 53 centros de atención primaria de Catalunya. Se seleccionaron aleatoriamente 10 pacientes por cada centro de atención primaria, es decir, 5.300 sujetos. Se reclutó a estos pacientes seleccionados mediante llamadas telefónicas y cartas, o cuando acudían espontáneamente por otros motivos a las consultas, en función del criterio de cada médico de familia y diplomado en enfermería. Se excluyó a los pacientes institucionalizados, a los pacientes itinerantes con domicilio provisional (con una previsión menor de 6 meses de continuar en el mismo domicilio) y a los enfermos crónicos con deterioro cognitivo extremo que impidiera la entrevista. El hecho de estar incluido en un programa de atención domiciliaria no fue motivo de exclusión. Tras un período de formación común, el equipo de atención primaria que atendía al paciente (médico o diplomado en enfermería) administró simultáneamente el MMSE y el MEC a los pacientes seleccionados de la propia consulta, en visitas concertadas de 20-30 min. Sólo se preguntaban una vez aquellos ítems comunes a ambos tests y se consideraba la respuesta válida para los dos. Por ejemplo, únicamente se planteaba una vez la cuestión: «Dígame el día de la semana, el número de día, el mes, la estación y el año», y la respuesta se consideraba válida tanto para el MMSE como para el MEC. En cambio, se alternaban, de un test al otro, las preguntas de aquellos ítems no comunes. Se acudió al domicilio de los sujetos cuando fue preciso a criterio de cada investigador. Los sujetos del presente trabajo (n = 3.167) pertenecen a una submuestra del mencionado proyecto Cuida'l. Se incluyeron todos los pacientes que, además de cumplir con los criterios previos, contaban con el MMSE y el MEC registrados de forma completa y correcta.
Mediciones
En cuanto a la versión española utilizada del MMSE, está compuesta por 30 ítems, y cada acierto se puntúa con un punto. Incluye la evaluación de 6 capacidades cognitivas (anexo 1). Su tiempo de aplicación es de 5-10 min, y puede ser administrado por personal sanitario entrenado.
Respecto al MEC, es análogo al MMSE, mantiene la misma estructura de evaluación de 6 capacidades cognitivas, pero incorpora 5 cuestiones más, tres de ellas referidas al examen de la atención y el cálculo, y las dos restantes al lenguaje (anexo 2). Además, la sustracción no es la serie de «sietes», sino que se pide la realización de 5 restas sucesivas, tres unidades de 30, que es bastante más fácil. A diferencia del MMSE, la puntuación total es de 35 puntos.
En ambos tests se sustituyó la pregunta de orientación temporoespacial «¿En qué hospital estamos?» por «¿En qué consulta estamos (nombre del médico-enfermera)?» o, en el caso de los tests administrados a domicilio, por «¿En casa de quién estamos?». Se admitieron como respuestas válidas el contestar la comarca en vez de la provincia o Catalunya como nación5. Para facilitar su administración simultánea, en el apartado de lenguaje de ambos tests se mantuvo la repetición de la misma frase: «En un trigal había cinco perros».
Análisis estadístico
Al tratarse de un subanálisis de la muestra inicial del ensayo Cuida'l, el cálculo muestral se realizó de acuerdo con los objetivos primarios de dicho estudio13. Se asumió una prevalencia de demencia del 5% en los individuos mayores de 64 años y un porcentaje de no respuestas del 10%, por lo que era necesario cribar al menos a 4.750 personas mayores de 64 años, aunque finalmente se cribó a 5.300 sujetos. Para la comparación entre la positividad (¾ 24 puntos) de déficit cognitivo entre el MMSE y el MEC se utilizó la prueba de McNemar.
Se calculó el coeficiente de correlación intraclase para efectos fijos de las puntuaciones del MEC y el MMSE. Puesto que la escala MEC puede presentar valores superiores a la del MMSE (35 frente a 30 puntos), estas variables se estandarizaron previamente.
Los pacientes se clasificaron como positivos de déficit cognitivo para diferentes puntos de corte de valores del MMSE y el MEC, y su concordancia se calculó utilizando el índice kappa.
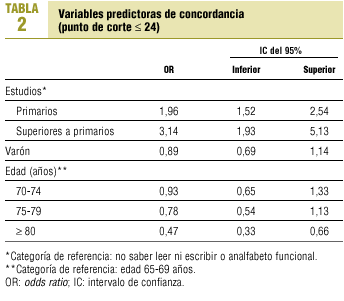
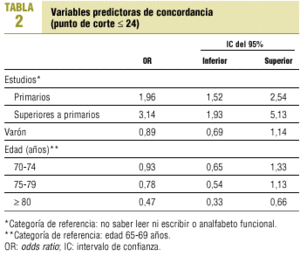
Finalmente se realizó un modelo de regresión logística con las variables edad, sexo y nivel de estudios como predictoras de buena concordancia (punto de corte ¾ 24 puntos).
Los análisis se efectuaron con el paquete estadístico SPSS-Win versión 10,0.
Resultados
Descripción de la población
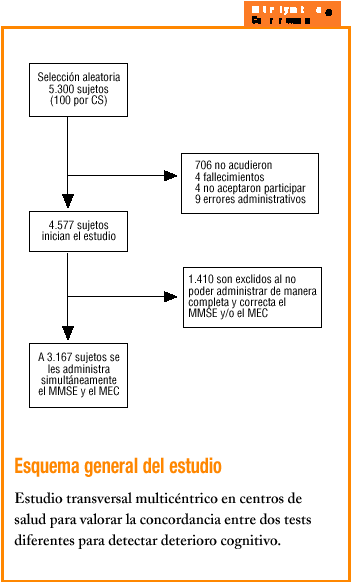
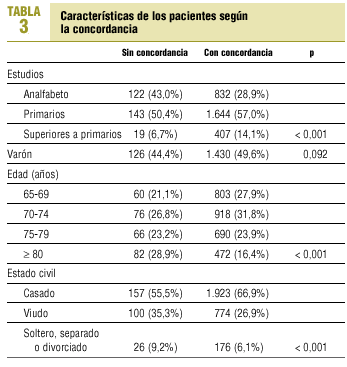
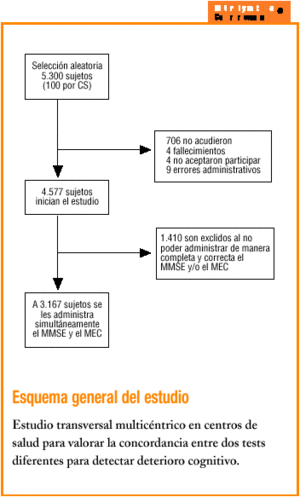
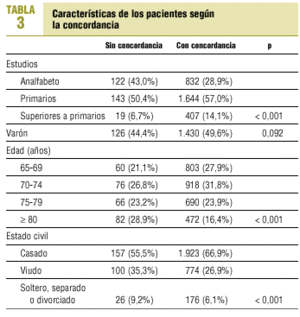
Se seleccionaron 5.300 sujetos, 706 de los cuales no acudieron o no se les pudo localizar, 4 habían fallecido, 4 no aceptaron participar y 9 fueron errores administrativos. De los 4.577 restantes, hubo que excluir a 1.410 (30,8%) por no haber podido administrar de manera completa y correcta el MMSE y el MEC (fig. 1). Finalmente se incluyeron 3.167 pacientes de los que constaba registro correcto de ambos tests. La edad media (desviación estándar [DE]) de estos pacientes fue de 74 (6,1) años; un 17,5% (n = 554) tenían 80 años o más, y 1.611 (50,9%) eran mujeres. No sabían leer ni escribir o eran analfabetos funcionales 954 (30,1%) pacientes. En cuanto al estado civil de los participantes, 2.080 (65,9%) estaban casados, 874 (27,7%) eran viudos y el resto solteros, separados o divorciados.
Estimación de la prevalencia
Estableciendo el punto de corte para clasificar como cribado positivo a los pacientes que presentaban puntuaciones inferiores a 24 para ambos tests, la prevalencia de sospecha de déficit cognitivo según el MMSE fue del 16,52% (n = 449), y del 5,49% (n = 165) según el MEC (p < 0,001).
Estimación de la concordancia
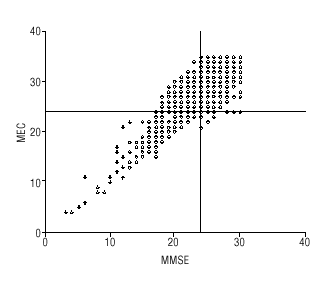
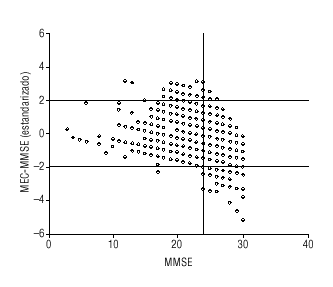
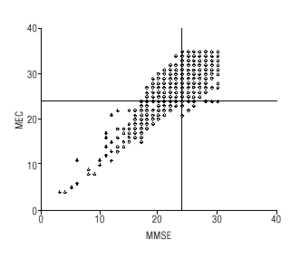
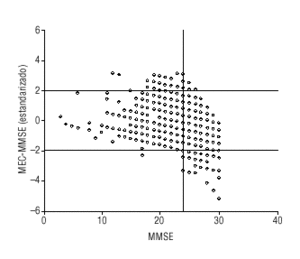
El coeficiente de correlación intraclase global entre ambas puntuaciones estandarizadas fue de 0,864 (intervalo de confianza [IC] del 95%, 0,855-0,873). Por grupos de edad, el índice de correlación intraclase es de 0,76 (65 a 69 años), de 0,77 (70 a 74 años), de 0,83 (75 a 79 años) y de 0,91 (mayores de 79 años). Estableciendo el punto de corte en ¾ 24, el MEC tendía a categorizar menos sospecha de déficit cognitivo (fig. 1). Utilizando la metodología propuesta por Bland y Altman14, se calculó la diferencia entre los valores estandarizados del MEC y el MMSE. Estas diferencias nuevamente se estandarizaron. Los valores inferiores a 1,96 o superiores a 1,96 así obtenidos representan valores extremos (fig. 2): si el MMSE presenta valores cercanos a 24 pero por debajo de 25, se observan diferencias extremas positivas (el MEC tiende a presentar puntuaciones más altas que el MMSE), mientras que más allá de este punto de corte ocurre justo lo contrario.
Figura 1. Gráfico de dispersion de los valores observados del MMSE y el MEC. Se ha dibujado una línea en en punto 24 de cada eje para facilitar su interpretación
Figura 2. En el eje horizontal se indican los valores del MMSE, y en el vertical, la diferencia estandarizada entre los valores MEC-MMSE estandarizados. Los valores inferiores a -1,96 (MMSE > MEC) y los superiores a +1,96 (MEC >MMSE) representan valores extremos.
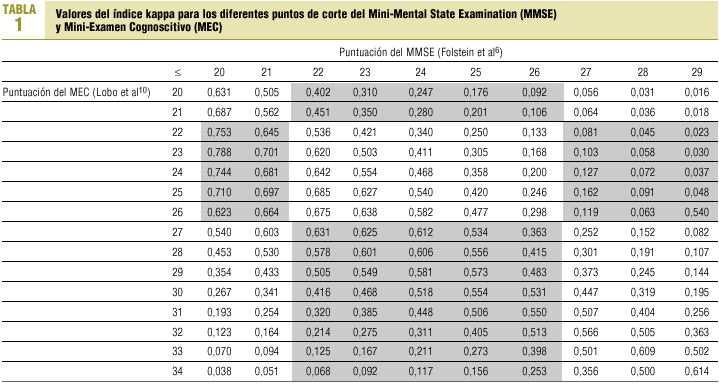
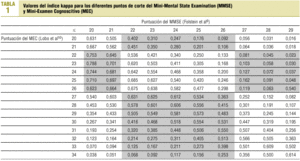
Puesto que el clínico no utiliza estas escalas de forma continua, sino que usa un punto de corte para categorizar al paciente como presencia/ausencia de cribado positivo, se calculó el índice kappa para diferentes puntos de corte del MMSE y el MEC en un intento de describir dónde se observaba mayor concordancia. El resultado se presenta en la tabla 1. Cuando el punto de corte para ambos tests se sitúa en ¾ 24 puntos (que es la práctica habitual), el valor de kappa es de 0,468, mientras que cuando el punto de corte se establece en ¾ 20 para el MMSE y en ¾ 23 para el MEC, el valor de kappa aumentó hasta 0,788.
Los resultados de un modelo de regresión logística para la predicción de buena concordancia (punto de corte ¾ 24) se recogen en la tabla 2. Las variables nivel de estudios elevados y edad >= 80 años alcanzaron significación estadística; la primera como factor predictor de buena concordancia, y la segunda de mala concordancia. En la tabla 3 se describe el impacto individual de cada subgrupo en relación con la concordancia.
Discusión
Para el punto de corte 23/24, la sensibilidad y especificidad del MMSE para la detección de demencia se han descrito en el 87 y el 82%, respectivamente15,16, y la del MEC en un 89,8 y un 83,9%, respectivamente10. Algunos autores establecen sensibilidades más altas para el MEC (93,5%)17. Aunque las sensibilidades para detectar demencia son bastante similares en ambos tests, en nuestro trabajo las prevalencias de sospecha de déficit cognitivo varían significativamente en condiciones de práctica clínica habitual según el test empleado, si mantenemos el clásico punto de corte 24/23. En este caso, cuando el clínico administra el MMSE, probablemente deberá realizar un mayor número de decisiones diagnósticas posteriores, como la indicación de exploraciones complementarias (analítica, exploración psiquiátrica, exploraciones de imagen, etc.). Contrariamente, si decide administrar el MEC, dichas exploraciones se verán reducidas. Sin embargo, nuestro estudio no se diseñó con el objetivo de concluir cuál de los dos tests es superior para el cribado del déficit cognitivo, por lo que no podemos afirmar cuál es más efectivo y eficiente, aunque los resultados obtenidos apuntan a que no pueden utilizarse indistintamente en el ámbito de atención primaria como si se tratara del mismo test, al menos si mantenemos el punto de corte 24/23. Su concordancia es sólo moderada en la práctica, pues el clínico no interpreta los tests de manera continua, sino dicotómica, a partir de dicho punto de corte. En estas condiciones, parece prudente considerar ambos tests como no equiparables o intercambiables, especialmente en algunos grupos de población. Según nuestros resultados, dichas diferencias se incrementan con la baja escolaridad de los pacientes o con la edad superior a los 80 años. Sería en estos subgrupos de pacientes en los que no se podrían usar indistintamente. Estos datos van a favor del uso de puntos de corte distintos en función del nivel educativo del paciente, tal como proponen Escribano et al7 para el MMSE.
Comparación con otros estudios
Recientemente Lobo et al10 han demostrado la validez del MEC en la población geriátrica con el punto de corte 23/24 y, además, proponen la versión del MEC de 30 puntos para comparaciones internacionales con el MMSE.
Bermejo et al han comparado la efectividad diagnóstica del MEC con dos versiones conocidas del MMSE, la que incorpora el ítem de ir restando de 7 en 7 y la que hace deletrear la palabra «mundo» al revés18. En su estudio, el rendimiento diagnóstico de la traducción española del MMSE, en la versión de la resta de 7 en 7, fue semejante al del MEC. Estos autores señalan que la versión española del MMSE es susceptible de ser mejorada.
Bermejo et al18 observan que la versión del MMSE que resta 7 en 7 tiene una sensibilidad de 1,0 con el punto de corte 21/22. Si tomamos este dato como cierto, al considerar como punto de corte el valor ¾ 24 disminuimos la especificidad del test sin aumentar su sensibilidad, y disminuimos, a su vez, el valor predictivo positivo. Por otro lado, en el mismo estudio18, el punto de corte ideal del MEC es 25/26 consiguiendo una sensibilidad de 1 y una especificidad de 0,84. Por tanto, con el MEC estamos actuando a la inversa que con el MMSE, ya que si tomamos como punto de corte el valor ¾ 24 puntos, podemos disminuir algo su sensibilidad y aumentar su especificidad. Todo ello afecta la concordancia entre ambos tests. Si consultamos la tabla 1 y los puntos de corte propuestos por Bermejo et al, la concordancia entre ambos tests aumenta considerablemente hasta el 0,675.
Limitaciones del estudio
Una de las limitaciones de nuestro estudio puede ser la aplicación simultánea de los dos tests, que alarga su tiempo necesario de administración y que puede favorecer el cansancio del paciente hacia las preguntas, especialmente las que requieren mayor esfuerzo de concentración. Sin embargo, ésta ha sido una práctica relativamente corriente en varios estudios, y el hecho de que la mayoría de ítems coincidan exactamente en ambos tests, y que por lo tanto no haya que repetirlos, agiliza su administración y minimiza esta limitación. Otro sesgo podría ser el elevado número de investigadores y la variabilidad interobservador, aunque se intentó minimizarlo mediante la formación previa en la administración del MMSE y el MEC. Además se eliminaron del estudio todos los tests incompletos o con registros incorrectos. En cambio, pensamos que una ventaja adicional la aporta el hecho de que fueran el propio médico de cabecera o enfermera quienes administraran los tests, lo cual pudo favorecer el clima de la entrevista y aportar información sobre estos instrumentos de cribado en condiciones de efectividad, es decir, de práctica clínica habitual. Podemos considerarlo un estudio de concordancia aplicado al ámbito asistencial real en atención primaria.
Aplicabilidad práctica
Si bien es conocido que la edad y el nivel educativo de los pacientes influencian el resultado de ambos tests19-21, probablemente, en nuestra experiencia, el MMSE sea más sensible al impacto de estas variables. A pesar de ello, y tal como comentábamos más arriba, nuestro estudio no puede evaluar la eficacia diagnóstica de ambos tests, sino únicamente su concordancia.
Podemos concluir que en una amplia muestra de población atendida de atención primaria de Catalunya, en condiciones de práctica clínica real, para el punto de corte 24/23, el MMSE y el MEC detectan prevalencias muy distintas de sospecha de déficit cognitivo y no parecen, en sus versiones clásicas, intercambiables para el cribado del déficit cognitivo, especialmente en sujetos con menor nivel educativo o mayores de 80 años. Del mismo modo, puntuaciones superiores a 24 probablemente tampoco excluyen con claridad la ausencia de deterioro cognitivo.
La modificación de los puntos de corte de ambos tests puede mejorar su concordancia. A la vista de estos resultados, y dado el buen índice de correlación intraclase entre el MEC y el MMSE de nuestro estudio, parece necesario variar los puntos de corte de ambos tests para mejorar la concordancia en la práctica. Si mantenemos el punto de corte clásico 24/23 para el MEC, en nuestra experiencia, el punto de corte del MMSE con mejor concordancia es el de 20/19.
Este estudio ha sido financiado parcialmente por la Fundació Marató de TV3 (1019/97).
Una versión reducida de este trabajo fue galardonada con el Premio semFYC en el XX Congreso celebrado en Gijón en noviembre de 2000.
*Investigadores del proyecto Cuida'l
ABS Badalona 4 (J. Forcada, A. Llibre, E. Borlan, M. Llorens y A. Martínez); ABS Badalona 5 (I. Oliva, M.M. Domingo, S. Mas, M.L. García, C. Palazuelo, C. Piñol, M. Puche, J. Llussá y S. Zamora); ABS Badalona 6 (C. Seco, A. Díaz, J. Fariña, V. Roger, N. Puig, P. Escobedo, A. Robles, A. Girona, M.J. Toribio, P. Laporta, C. Batlle, T. Rama, F. García-Faria, M. Brugada, I. López, R. Cabello, E. Galindo, C. Toran, M.J. Ulldemolins, C. Albaladejo, E. Gejo, A. Martín, M. Castaño, P. Beato, S. Mateu y G. Pizarro); ABS Badalona 7 La Salut (J. Milozzi, M. Ruiz, J. Teruel, M. Giné, I. Barrio, J. Comín, M. Murt, M. Sánchez, A. Muñoz, A. Utgés y S. Gutiérrez); ABS Badia del Vallès (C. Yuste, P. Torres, M. Montasell, R. Azagra, M. Fuentes, J.F. Doz, Q. Figueras, L. Mengual, C. Lluma, G. Gasulla, L. Mayordomo, P. Roura, E. Gutiérrez, M. Iglesias, M. Ruiz, J.M. Bonet, D. García, F. Sole, F. Tarrago, J. Llonch y M. Pons); ABS Raval Sud (D. García, M.V. Pitarch, P. Escobar, L. Ibáñez, M. Ferrán, J. Casas, B. Casabella, R. Ruiz, J. Pertíñez, A. Hervas, M. Sánchez y M. Canet); ABS Trinitat Nova (N. Castells, C. Munar, M. Estruch, J. Ametlla, A. Roig, X. Flor, C. González, M. Mas, L. Sánchez, J. Guerrero, A. Buendía, M. Delgado, M.J. Pujol, J. Garbayo, D. Pérez, R. Melió, M.M. Fraga y N. Castells); ABS Barcelona 9-D (M. Godall, J.M. Carpio, A. Moretó, A. Díez, A. Rosas, E. González y M.C. Mateu); ABS Barcelona 9-E (L. Llosà, D. Granés, R. Espona, M.C. del Olmo, A. Cano, A. López, A. Alario, F. López, F. Mateos, M.C. García, J.J. Rodríguez, M. Mayorga, S. Martínez y N. Matilla); ABS Barcelona 9-F (J. Juvanteny, I. Angulo, I. Feijoo, I. Giner, A. Broto, J. Galindo, G. Planas, M. Barrachina, A. Aymar, N. Aramendia y M.A. Fuertes); ABS Barcelona 9-G (M. Roura, C. Font, T. Cervelló, C. Ramon, X. Corpas, V. Miralles, E. Olivé y J.L. Losada); ABS Besalú (C. Pou, I. Fernández, C. Pérez, R. Guixà, P. Zacarias y E. Bayona); ABS Capellades (A. Brugués, P. de Millan, P. Salat, J. Martí, I. Colomer, A. Garriga, X. Solé y M. Garriga); ABS Castelldefels (M. González, C. Moliner, J.C. Contel, P. Reig, J. Gené, A. Baulies y J. Gil); ABS Cornellà-La Gavarra (J. Martorell, C. Padin, F. Borrell, R. López, S. Espluga, E. Florensa, O. Moreno, C. Bayona, C. Martí y A.M. Aceituno); ABS Cornellà 2 (E. Sánchez, M. Lacoste, I. Montaner, O. Ortiz, A. Jurado, M.E. Galán, J. Pacet, M.I. Martín y C. Busquier); ABS Cornellà 4 (J. Toll, M. Rodríguez, M. Server, H. Pi, P. Barreto, M. Porta, V. López, L. Ribas, L. Pérez y C. Muñoz); ABS El Prat 3 (C. Batalla, T. Graell, A. Ezpeleta, F. González, E. Comín, M. Miñano, E. López, A. Alfonso, A. Cuenca, O. Maceres y J. Riba); ABS Esplugues 1 (T. Julia, I. Porta, C. Mateo, C. Romero, M. Varona, I. Monte, T. Cabases, F. Alguacil, P. Monge, J. Rodríguez, P. Forgas, M.J. Cerain y M. Cardona); ABS Esplugues 2 (A. Serra, C. Torró, A. Morales, M. Llagostera, P. Wemberg, M. Arriola, D. Marginet, P. Pérez, D. Tornos, J. Ventura, C. Truque y E. Bleda); ABS Garraf-Rural (A. Pérez, J.M. Benet, J.C. Caballero, P. Sabaté, J. Hernández, E. Cuesta, P. Torrecilla, B. Federio, J.R. Garcia, P. Foz, M. Duran, R. Saez, R. Cañizares y X. Castro); ABS Gavà 2 (C. Almirall, A.M. Oliveira, E. Caramés, C. Galera, I. García, T. Vintró, A. Espín, L. Gonzalo, M. Soler, D. Benítez y E. Linares); ABS Girona-1 (C. Bou, M. Clot, C. Serra, M.A. Agüero, C. Sais, M. Salvans, A. Massaguer, M.C. Asensio, S. García, J.M. García, P. López, F. Carulla, P. Rigall, M. Collantes, E. Calvet, N. de Puig, M.A. Agüero, J. Portas, R. Sánchez, M.R. Carbó, M.A. Hereu y M. Martínez); ABS Igualada-Urbà (M. Ortínez, C. Espinós, D. Basas, C. Riera, M. Vilarrubias, T. Higuera, J. Zambudio, N. Solà, P. Fusté, C. Castelló, R. Chinarro y M. Canals); ABS L'Hospitalet-Centre (A. Ribas, R. Carrasco, M. Boada, J. Solé, R. Canal, D. Pérez, C. Morató, F.J. Millet, A. Traite, M.J. Megido, S. Milian, S. Coppeti, V. Sahonero, E. Juncadella, N. Maymó, J.M. Fandos, M. García, N. Fernández, M. Martos, E. Rodero, C. Mateos, E. Serra, M. Murcia y T. Rubio); ABS L'Hospitalet-Gornal (M. Hernández, A. Siurana, X. Alba, C. Santiago, G. Fanlo, C. Cortina, J. Mercader, C. Blanco y F. Benavente); ABS L'Hospitalet-Sant Josep (C. Lafuente, A.M. Lafuente, S. Alia, J. Vilaseca, P. Garcés, M.A. Méndez, L. Sandé, A. Fuentesauco, A.M. Gil, V. Cabré, M. Bielsa, A. Gaitano, J. Mena, A.M. de las Mestas y M. Rico); ABS L'Hospitalet-Santa Eulàlia (N. Borrell, C. Añaños, I. Sánchez, T. Meix, A. Evangelio, F. Torralba, S. Berlanga, A. Sanz, X. Mas, M.M. Forés, R. Viñas, J.A. Hernández, I. Zamora, D. Riera y M.L. Tarrida); ABS L'Hospitalet-Pubilla Cases (A. Planas, J.M. Veciana, E. Gavilán, F. Rodríguez, I. Vega, R. Tosquella, M. López, A. López, G. Sánchez, L. Velázquez, F. Segril y M. Martín); ABS La Jonquera (P. Pujol, C. Ruiz, Y. Massó, L. Boix, A. López, D. Pérez, J. Domènech, M. Bonet, M. Forès, X. Lecumberri, J. Isard, M. Pous y J.L. Yecora); ABS Lleida 4 (R. Sánchez, X. Alcalde, P. Navarro, E. Domínguez, L. Marco, M. Martínez, P. Santafe, T. Oliver y D. Ferrer); ABS Manlleu (E. Castell, A. Costa, J. Fontarnau, J. Sierra, J. Deniel, E. Casellas, M. Vilamú, A. García, S. Suriñach, A. Llagostera, V. Canal, D. Casadesús y C. Olmedo); ABS Martorell (L. Esteve, F. López, F. García, T. Badia, F. de Cabo, J. Peligro, C. Herráez, T. Alonso, C. Baiget, A. Oliete, L. Pérez, M. Fuentes, I. Verges, E. Pérez, M. Moreno, L. Oliveras, M. Canals, C. Rovira y C. Luna); ABS Penedès-Rural (A. Cererols, J. Llach, J. Flórez, M. Elias, P. Piñeiro, M. Costa y R. Manuel); ABS Piera (J. Solanellas, R. Torremorell, H. Cortés, J.D. Guevara, S. Caballero, R. Ribas, S. Marcelo, N. Carré y A. Lloses); ABS Roses (F. García, T. Bosch, P. Morcillo y P. Viedma); ABS Sant Adrià 1 (C. Ferré, C. Valladares, A. Plaza, C. Roser, M. Portes, E. Dura, M.J. Lorente, M. Lladó, R. Caro, M.A. Rocabayera y L. Vilalta); ABS Sils-Vidreres-Maçanet (A. Teixidor, M.C. Fondon, C. Pons, A. Sanchís y M. Boldú); ABS La Mina (R. Ciurana, L. Alejandro, C. Espel, M. Vilà, M. Mata, I. Bobé, J. Davins, A. Sáez, M. de la Figuera, A. Salvadó, C. Pareja, F. Soriano, E. Vinyoles, C. Royo, J.M. Mendive, E. Zabaleta, C. de Juan, M. Castillo, R. Centelles, J. Rengel, S. Calvet, J. Agudo, A. Ramos y M. Canals); ABS Sant. Boi De Llobregat 2 (M. Muñoz, A. Rourera, C. Alvarado, A. Fernández, C. Espelt, M.J. Gracia, M. Via, M. Dordal, E. Steiner, R. Rodrigo, J. Alegre y E. Conesa); ABS Sant Boi De Llobregat 3 (C. Tamayo, S. González, A. Espinola, T. Arnau, A.R. Hernández, R.M. Marcos, A. Val, R. Giner, C. Barrio, C. Rubio, F. de la Torre, C. Gorrindo, I. Vázquez y M.R. García); ABS Sant Feliu De Guíxols (R. Herrero, T. Planas, P. Carreras, J. Rovira, L. Cinos, M. Muñoz, D. Torres, C. Xargay, C. Comas, M.A. Oliveras, J. Lafont y M. Félez); ABS Sant Just Desvern (J. Muniesa, N. Aresté, X. Serra, R. Rabaneda, L. Morató, D. Ruenz, A. Wilke, L. Crespo, F. Ridao, S. Granollers y C. Marcos); ABS Santa Coloma de Gramanet 1 (T. Morató, A. Muñoz, M.M. Ansaldo, M. Tramuns, I. López, M. Fuentes, J. Vidal, A. Vidal, M. Roset, E. Sabaté, M.J. Polo, A. Vilanova, A. Sancho, E. Corral, A. Taboada, T. Sala, P. Rodríguez, D. Molina y E. Martínez); ABS Santa Coloma de Gramanet 4 (R. de León, C. García, R. Forés, A. Gallart, C. Vela, R. Escolar, M. Alzamora, A. Fuentes, B. López, M. Puente, R. González, R. Ferrero, M. Sorribes, F. Margarit y M. Monsó); ABS Santa Coloma de Gramanet 6 (M.J. Martínez, J. Hernández, M. Pozo, O. Martínez, C. Lisicic, C. Aguilera, X. Dauder, M.M. Isnard y D. Olmos); ABS Santa Eugènia De Berga (A. Ribas, J. Verdera, A. Planes, J. Oliva, C. Blay, M. Molas, R.M. Salla, D. Rovira, A. Puente, H. Algilaga, T. Iruela, L. Vila, J. Espinàs, E. Caballé y E. García); ABS Tarragona-1 (N. Sarrà, M. Fortín, M. Pollcarpo, M. Henrich, P. Camós, M. Romera, J.M. Roca, J. Monteverde, R. Tigell y M. Juncosa); ABS Tarragona-2 (N. Saun, C.M. Fuentes, B. Rull, E. Satué, R. Canals, M. Barrera, E. Valdivieso y A. Veiga); ABS Terrassa C-Can Parellada (A. Sánchez, R. Camps, A. Casasayas, A. Navarro, O. Grima y M. Nozal); ABS Tortosa Est (J.I. Viloria, J. Clua, M.J. Arasa, J.F. Monclús, J.M. Basart, F. Vallespí, G. García, E. Ciurana, A. Casanova, T. Rupérez, E. Ibáñez, C. Mangrané, E. Gómez, R. Arasa, S. Ponce, N. Beguer y X. Bautista); ABS Vallirana (J. Creixell, E. Castro, C. Càmara, P. Miret, A. Izquierdo, J. Merin, J.M. Olmo, M. Sabaté, R. Llaurador, C. Pujol, A. Balibrea, C. Pérez, N. Casamada, S. González, J. Mata, S. San y V. Bardají); ABS Viladecans 2 (D. del Pino, P. Simonet, A. Padilla, A. Viniegra, E. Rillo, R. Villafafila, C. Lecumberri, C. Verduras, M.A. Fernández, C. Bentue, M.V. Vico, D. Ruiz, P. Figuera, A. García y D. Mora); ABS Vilafranca Urbana (M.L. Gardeñes, M. Ballester, D. Ferrer, P. Utrilla, R. Manuel, B. Coscollar, R. Rodrigo, R. Marchan, M. Giralt, M. Carrascosa, A. Robledo, J.A. Domínguez y B.M. Dinares); ABS Vilanova 1 (I. Garro, C. Casamayor, M. Navarro, O. Fuster, M. Briva, C. Batet, G. Mendoza, L. Gimeno, P. García y M.A. March).
Correspondencia: Ernest Vinyoles. CAP La Mina. C/ Mar, s/n. 08930 Sant Adrià de Besòs (Barcelona). Correo electrónico: 23561evb@comb.es