Introducción
Con la creación del Servei Català de la Salut (SCS), la administración sanitaria inició en el año 1993 el proceso sistemático de evaluación de los equipos de atención primaria (EAP) y por esta vía impulsó las políticas de salud definidas en los planes de salud, así como los objetivos estratégicos de equidad, calidad y eficiencia del SCS vinculados a la mejora de los servicios.
El proceso de evaluación ha permitido establecer indicadores de necesidad por áreas básicas de salud que fueron utilizados en la priorización de la reforma de la atención primaria (RAP) en la ciudad de Barcelona1, evaluar el impacto de la RAP sobre la salud2, la implantación de las actividades preventivas, la detección de factores de riesgo3,4, y comparar los EAP según fórmulas de gestión5,6.
En este período se han priorizado la orientación de la evaluación de la calidad, la comparación de proveedores y EAP, el abordaje global de la información y la evaluación, la diversificación de los instrumentos y las metodologías utilizadas, la incorporación de indicadores basados en la evidencia y la transparencia de la información, entre otras7-10.
Algunas estrategias organizativas han utilizado la publicación de los resultados de la evaluación como una parte importante de las dinámicas de gestión de la calidad. En este sentido, el benchmarking (BM) ha sido desarrollado como un proceso que persigue la mejora de los servicios a través de la adopción de las mejores prácticas, donde los benchmark se identifican como patrón de referencia11,12.
El Consorci Sanitari de Barcelona (CSB), siguiendo esta línea, se ha propuesto desarrollar la metodología del BM en los EAP de la ciudad como estrategia de cambio y mejora en los equipos, y de transparencia de los resultados de los servicios de salud públicos. Para ello se propone como objetivo definir los ejes estratégicos, el marco conceptual, la metodología y los indicadores del BM en los EAP promoviendo el consenso y la implicación de los profesionales.
Material y métodos
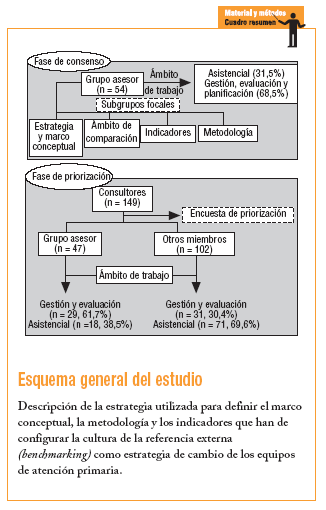
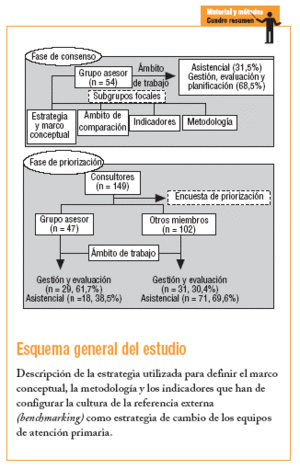
El estudio impulsado por el CSB se inició en diciembre de 2002 y finalizó en el mes de junio de 2003. Se realizó en el ámbito territorial de la Región Sanitaria Barcelona Ciudad, que cuenta con 66 equipos de atención primaria (EAP) gestionados por diferentes entidades proveedoras y que dan cobertura a un total de 1.512.971 habitantes. En el estudio se distinguen 2 fases: una primera de consenso y una segunda de priorización.
Fase de consenso
Esta fase tuvo como objetivo elaborar una propuesta consensuada del marco conceptual, los ejes estratégicos de la evaluación y la comparación de los EAP, así como las dimensiones, los indicadores y la metodología de comparación. Para ello se constituyó un grupo asesor (GA) formado por 54 profesionales. Se buscó la participación de profesionales asistenciales, del ámbito de la gestión, la planificación y la evaluación, y se incorporaron, además, diferentes perfiles: médicos, enfermeros, epidemiólogos y farmacéuticos.
De acuerdo con los objetivos de esta fase, el GA se organizó en 4 grupos focales: el del ámbito estratégico y marco conceptual, el de las dimensiones de comparación, el de indicadores y el de metodología. Para cada grupo se elaboraron unos contenidos sobre los que se tenían que centrar el intercambio de ideas y las propuestas. La asignación a los grupos se realizó teniendo en cuenta la heterogeneidad de perfiles profesionales y ámbitos de intervención. En cada grupo participaron entre 10 y 12 miembros, y fueron
coordinados por 2 o 3 personas. Las funciones de los coordinadores eran las de convocar y dinamizar el funcionamiento de los diferentes grupos, conducir las reuniones, facilitar material bibliográfico de soporte, elaborar las propuestas enunciadas y efectuar la difusión. Una vez recopiladas las propuestas, a través de correo electrónico o en reuniones, éstas se intercambiaban entre los diferentes grupos y se daba la oportunidad de replantearlas.
Fase de priorización
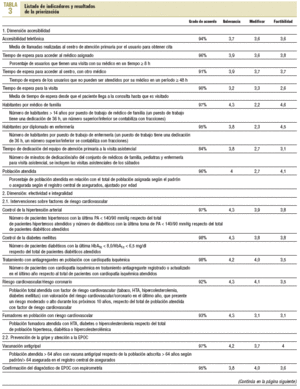
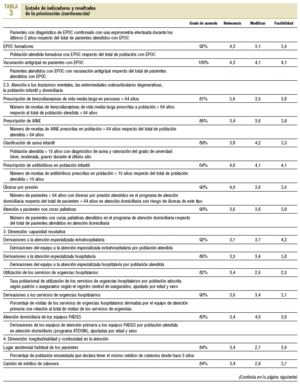
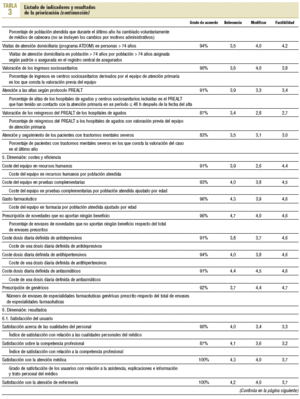
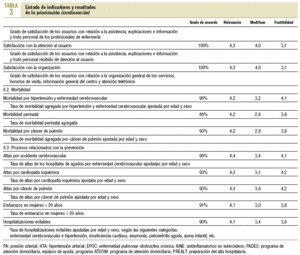
Tenía como objetivo la priorización de los indicadores propuestos por el GA. Aquí se perseguía dar un mayor peso a los profesionales asistenciales y favorecer la participación de más líderes de opinión. La selección de los participantes se realizó a partir de las propuestas de miembros del GA. En total se seleccionó a 149 consultores, de los cuales 102 (68,4%) no formaban parte del grupo asesor. Para esta fase se elaboró una encuesta en la que los consultores tenían que valorar el conjunto de indicadores acordados por el GA (tabla 1), y también se les dio la posibilidad de reformular y proponer otros indicadores. La encuesta, que se acompañaba de una carta en la que se explicaba el proyecto y se animaba a la participación, se envió y fue recogida por correo electrónico.
Resultados
Resultados de la fase de consenso
El GA realizó un total de 12 reuniones de trabajo. A continuación se describen las principales propuestas que surgieron:
1. Los ejes estratégicos de la evaluación se resumen en 3 puntos: conseguir la implicación de profesionales y gestores, orientar el producto de la evaluación hacia la mejora de los resultados y realizar una adecuada diseminación (tabla 2).
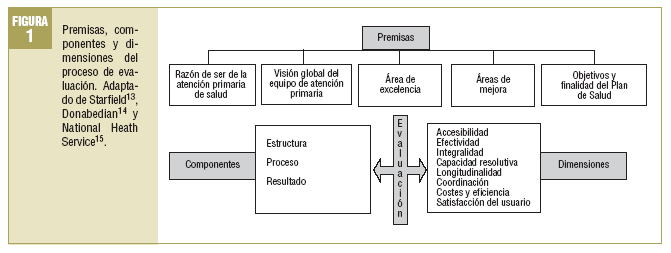
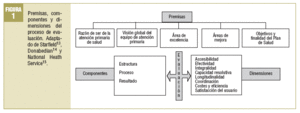
2. El marco conceptual de la evaluación integra las propuestas desarrolladas por Avedis Donabedian, Barbara Starfield, el Nacional Health Service13-15 y diferentes experiencias de nuestro entorno. En la figura 1 se sintetizan las premisas, los componentes y las dimensiones que lo configuran.
3. Los contenidos metodológicos mínimos para comparar los EAP son: el EAP es la unidad de análisis, los indicadores se operativizan a través de una ficha técnica, la población atendida es el denominador de primera elección, y el de segunda, la población identificada por el registro central de asegurados. Los indicadores, siempre que sea adecuado, se ajustan por edad. La puntuación sintética, que da una visión global del EAP, se elabora a partir de las dimensiones ponderadas.
Resultado de la fase de priorización
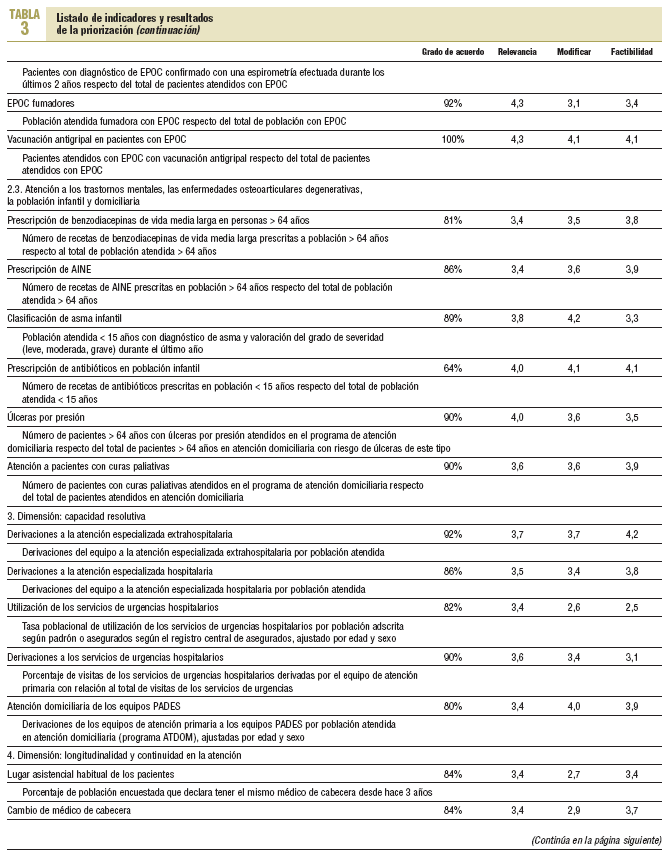
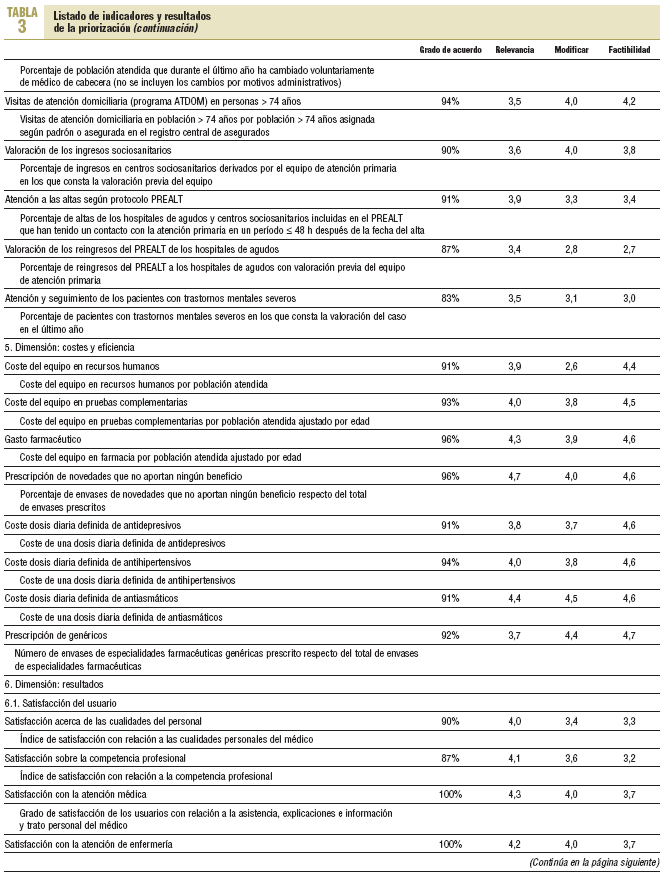
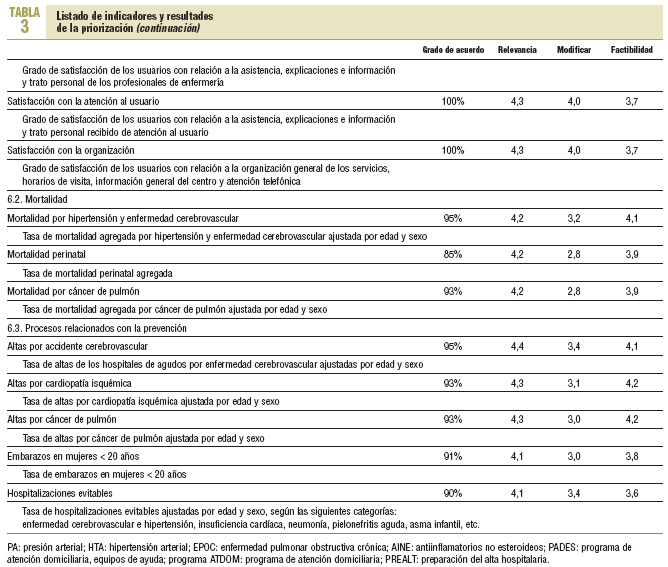
Del total de consultantes participaron 69, es decir, el 46,3%. El 59,4% (n = 41) pertenecía al ámbito asistencial. En la tabla 3 se presenta el listado de indicadores por dimensión según el resultado de la priorización.
Se propusieron 57 indicadores distribuidos en 6 dimensiones: accesibilidad, efectividad e integralidad, capacidad resolutiva, longitudinalidad y continuidad de la atención, costes y eficiencia, y resultados. En 43 indicadores se obtuvo el consenso de más del 90% de los consultores en el grado de acuerdo para formar parte del proceso de comparación de los EAP.
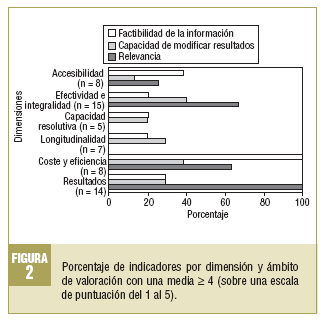
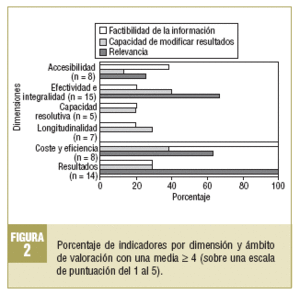
El volumen de indicadores que obtuvieron un valor medio > 4, en una escala de 5, en los 3 ámbitos valorados fue: en relevancia 31 indicadores, en factibilidad de la información 20, y en capacidad de la atención primaria de modificar, 15. Se identifican 9 indicadores que obtienen este valor medio en relevancia y en capacidad de la atención primaria para modificar resultados: 4 en la dimensión de efectividad, 4 en resultados y 1 en la relación coste-eficiencia. En la figura 2 se expone el porcentaje de indicadores por dimensión y ámbito de valoración, con una media >= 4.
Discusión
La metodología utilizada, que combina una fase de consenso mediante reuniones de grupos focales y una fase de priorización a través de una encuesta, nos ha permitido desarrollar con rapidez una propuesta para la evaluación de los EAP de Barcelona, que supone un cambio cualitativo e innovador en el ámbito estratégico, conceptual y metodológico16. Además, ha permitido que un número importante de profesionales asistenciales, de la gestión y la planificación de la APS de nuestro entorno se implicase en el proyecto y participara en su diseño17.
Los resultados obtenidos muestran algunos aspectos que consideramos necesario destacar. Por una parte, la implicación de los profesionales y los gestores como un elemento clave, lo que es visto por los miembros del GA como «el gran reto del proceso de la evaluación». Éste es un aspecto sobre el que se tendrán que desarrollar estrategias efectivas orientadas a la diseminación de la información y a mantener la participación continua de los profesionales en la fase de desarrollo y perfeccionamiento18,19.
Por otra parte, las políticas de mejora y la evaluación de los resultados obtenidos no son patrimonio exclusivo de los servicios sanitarios, ya que rendir cuentas a la sociedad de los resultados de la prestación de servicios se ha convertido en una parte inexcusable de la gestión y planificación20,21.
Finalmente, la evaluación no constituye un punto final, sino que es un instrumento para generar acciones de mejora o cambio21-24. En este sentido, se consideró que toda esta dinámica de consenso era fundamental para el desarrollo de una política de BM y para que ésta fuese aceptada y potenciada por los proveedores.
La publicación de los resultados de los servicios sanitarios como una dinámica de gestión de la calidad y el BM está ampliamente difundida en países como Estados Unidos, Canadá, Australia y Reino Unido25,26 y no exenta de polémica27,28. En nuestro ámbito, que sepamos, sólo tiene precedente en el ámbito hospitalario a través del análisis que desde el año 2000 lleva a cabo una consultora con la participación voluntaria de numerosos centros hospitalarios españoles11.
Las dimensiones de evaluación que se han descrito proporcionan una visión global del EAP, ya que incorporan los principios básicos de la APS y del sistema sanitario13-15. A la vez, facilitan la identificación de ámbitos de mejora a través de la comparación con otros EAP. Los indicadores propuestos no difieren de los que se utilizan en otros entornos, ya que el trabajo del grupo asesor estaba sustentado en la experiencia y la revisión bibliográfica1,7,29,30.
La fase de priorización nos ha facilitado un listado de 57 indicadores valorados cuantitativamente por líderes de opinión y profesionales asistenciales, con un alto grado de consenso en 43. Constituye un referente que permite priorizar los indicadores de evaluación y dirigir los esfuerzos de registro y recogida de información sobre aspectos en los que hay un mayor grado de consenso. Las puntuaciones asignadas a los indicadores han sido altas, probablemente porque los consultores valoraron una propuesta que ya había sido trabajada de manera consensuada por el GA.
Asimismo, cabe destacar 2 limitaciones del estudio. La primera hace referencia a la selección de los participantes, donde falta mayor representatividad del colectivo de enfermería, trabajadores sociales y pediatría, lo que puede repercutir en los indicadores obtenidos y su valoración. La segunda limitación es que, del conjunto de opiniones y propuestas surgidas del GA, no todas llegaron a la fase final. Se recogieron las opiniones mayoritariamente consensuadas y las propuestas más aisladas no quedaron reflejadas.
A pesar de las limitaciones descritas, el proceso ha permitido, con la implicación de los profesionales22, establecer las bases para impulsar una política de BM en los EAP. No obstante, es necesario sopesar la eficiencia de este planteamiento para no caer en el extremo contrario, es decir, diseñar paquetes de indicadores simplemente por disponer de la información sin que ésta acabe siendo de utilidad para el objetivo planteado31. En este sentido, es necesario que los indicadores sean evaluados antes y después de ser utilizados para implementar acciones de mejora7,28. La metodología del BM identifica a los equipos que obtienen mejores resultados y detecta ámbitos de mejora, pero cada organización ha de analizar sus implicaciones y diseñar intervenciones, sean en el ámbito del modelo de práctica clínica, del seguimiento de criterios clínicos consensuados, de la fórmula organizativa o de los mecanismos de incentivación, entre otros.
Miembros del Grupo Asesor
Lurdes Alonso (EAP Universitat), Xavier Altimiras (Consorci Sanitari de Barcelona), Ester Amado (Servei d'Atenció Primària [SAP] Sant Martí), Gemma Amorós (SAP Sant Martí), Rosa Aragonés (EAP Gòtic), Estrella Barceló (SAP Sant Andreu), Jaume Benavent (Consorci d'Atenció Primària de Salut de l'Eixample), Ana Benavides (EAP Les Corts-Helios), Gladys Bendahan (SAP Eixample), Enriqueta Borràs (EAP Sanllehy), Manel Borrell (EAP Les Corts-Helios), Carles Brotons (EAP Sardenya), Glòria Brunet (EAP Via Roma), Ana Busqué (Regió Sanitària Centre), Josep Casajuana (SAP Ciutat Vella), Lluís Comalrena (EAP Carrer del Foc), Josep Costa (Gerència d'Àmbit d'Atenció Primària Barcelona Ciutat), Josep Maria Cots (Àmbit d'Atenció Primària Barcelona Ciutat), Esther Cucurull (SAP Sants-Montjuïc, Les Corts, Sarrià-Sant Gervasi), Toni Dedeu (EAP Roquetes), Maria Lluïsa de la Puente (Regió Sanitària Centre), José Luís del Val (SAP Sants-Montjuïc, Les Corts, Sarrià-Sant Gervasi), Josep Farrés (Consorci Sanitari de Barcelona), Sofia Ferré (Consorci Sanitari de Barcelona), Daniel Ferrer-Vidal (CAP Passeig de Maragall), Gonçal Foz (SAP Sant Martí), Francisco Godoy (EAP Poble Sec), Àlex Guarga (Consorci Sanitari de Barcelona), Pilar González (SAP Sants-Montjuïc, Les Corts, Sarrià-Sant Gervasi), Antoni Hidalgo (SAP Sant Andreu), Begoña Iglesias (SAP Ciutat Vella), Agnès Llatas (SAP Sant Andreu), Marcel·la Miró (Consorci Sanitari de Barcelona), Àngels Ondiviela (SAP Ciutat Vella), Maribel Pasarín (Agència de Salut Pública de Barcelona), Anna Càrol Pérez (Consorci Sanitari de Barcelona), Josep M. Picas (PAMEM), Aina Plaza (Consorci Sanitari de Barcelona), Eriqueta Pujol (SAP Sant Martí), Soledad Romea (Àmbit d'Atenció Primària Barcelona Ciutat), Mercè Roura (SAP Gràcia, Horta-Guinardó), Ignasi Saenz (EAP Sardenya), Anna Salvadó (SAP Sant Martí), Susanna Sans (Programa Cronicat. Hospital de la Santa Creu i Sant Pau), Laura Sampietro-Colom (Centre Corporatiu ICS), Josep Lluís Segú (EAP Barceloneta), Andreu Segura (EAP Barceloneta), Jaume Sellarès (EAP Sardenya), Pere Subirana (EAP Prosperitat, Río de Janeiro), Jordi Tost (EAP Pg. de Sant Joan), Dolors Vega (SAP Eixample), Carme Vidal (SAP Gràcia, Horta-Guinardó), Joan R. Villallbí (Agència de Salut Pública de Barcelona), Corinne Zara (Consorci Sanitari de Barcelona).