Clásicamente el diagnóstico de hipertensión arterial se basaba en tomas de presión arterial realizadas preferentemente en la consulta, y esto constituía el «gold standard» en la práctica médica1.
En el año 2011 la guía de práctica clínica NICE sobre hipertensión2 preconizaba por primera vez la utilización de la monitorización ambulatoria de la presión arterial (MAPA) como método preferente para el diagnóstico, o la automonitorización de la presión arterial en el domicilio del paciente (AMPA) si no existía disponibilidad de MAPA. Esta recomendación se ha visto refrendada en recientes guías3 y recomendaciones preventivas4,5. Estas normativas basadas en la evidencia no garantizan, sin embargo, la necesaria aplicabilidad práctica1–5. Como aconseja la clasificación de la evidencia GRADE6, han de ser tenidas en cuenta otras consideraciones, como la magnitud del efecto, el análisis de los costes o la propia disponibilidad de los recursos necesarios.
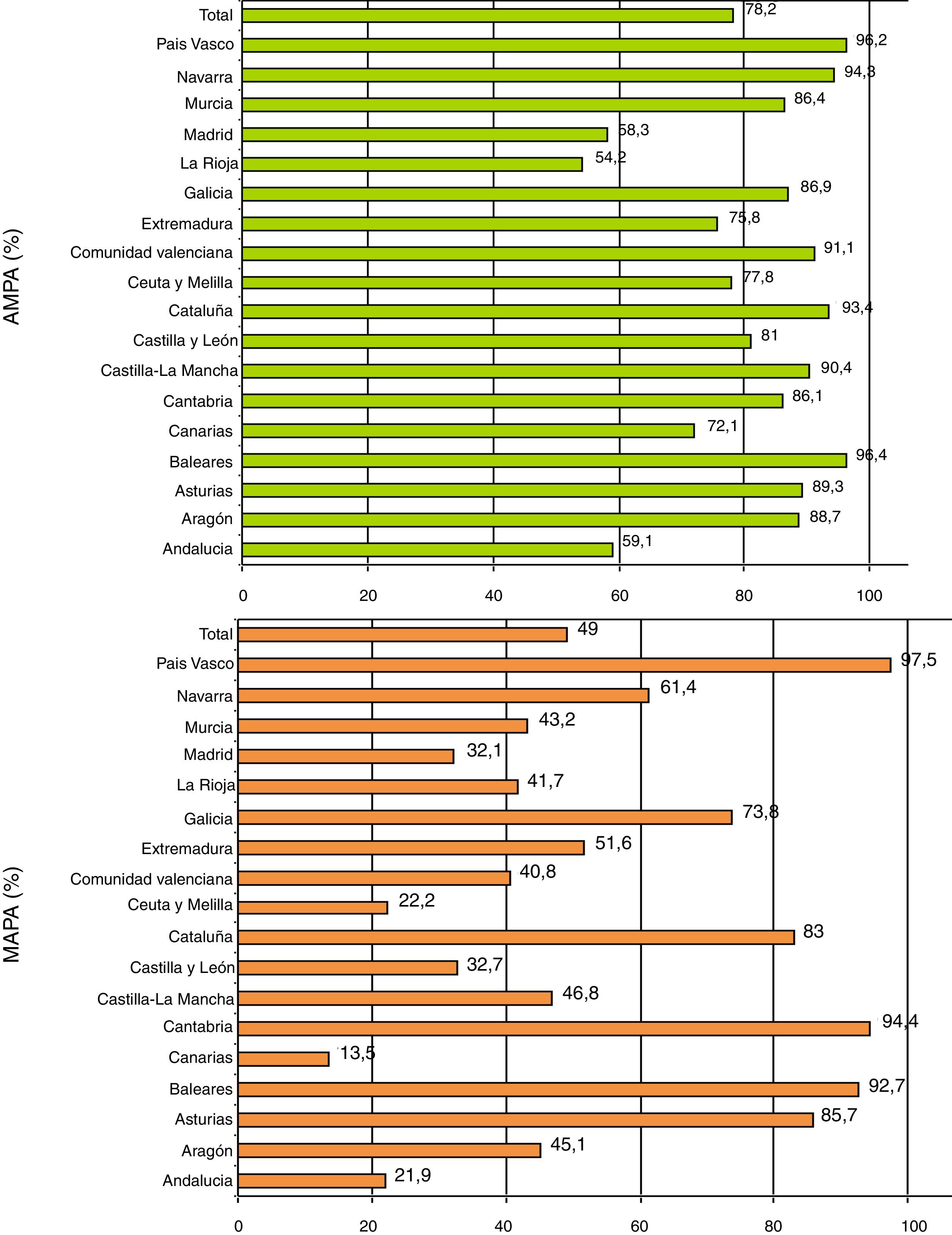
Los pocos trabajos que han analizado la disponibilidad de MAPA o AMPA en la práctica clínica son estudios locales o regionales, ninguno de ellos llevado a cabo en España7,8. Recientemente, nuestro grupo de investigación ha publicado los resultados de una encuesta entre médicos de atención primaria de España con el objetivo de conocer la disponibilidad y el conocimiento de las técnicas diagnósticas en hipertensión9. Hemos detectado una aceptable disponibilidad de AMPA (casi un 80%) y una insuficiente disponibilidad en los centros de salud para realizar MAPA (50%), pero además, nos causó sorpresa observar la enorme variabilidad existente entre comunidades autónomas en la disponibilidad de AMPA y MAPA, siendo especialmente llamativa esta última (fig. 1). La disponibilidad de AMPA oscilaba desde un 50-60% en Andalucía, Madrid y La Rioja a más de un 90% en al menos 6 comunidades, pero lo más alarmante es el dato de disponibilidad de MAPA, que variaba desde menos de la cuarta parte en Canarias, Andalucía y Ceuta-Melilla a más del 90% en Cantabria, País Vasco o Baleares.
Si consideramos los datos de forma global, sería posible seguir las recomendaciones de un diagnóstico y seguimiento de la hipertensión con AMPA, con la excepción de algunas comunidades, pero muy improbable realizarlo con MAPA de forma satisfactoria. Ello ocurre a pesar de constituir la MAPA el método de elección para confirmar el diagnóstico de hipertensión recomendado por todas las sociedades científicas, incluida la semFYC4, aspecto reconocido por muchos de los propios médicos encuestados.
Además, aunque el 50% de los médicos de familia informó de la posibilidad de acceder a una MAPA, solo la mitad de ellos admitía poder realizar esta técnica a todos los sujetos con presión arterial alta en la consulta para confirmar un diagnóstico de hipertensión. Por tanto, solo un 25% de los médicos de familia podrían realizar MAPA para confirmar un diagnóstico de hipertensión en el contexto actual.
Por último, profundizando en las diferencias geográficas, resultados aún no publicados de nuestro estudio muestran que en una misma comunidad autónoma existe una importante heterogeneidad sobre la disponibilidad de AMPA y MAPA, también interprovincial o incluso interdistritos.
España se caracteriza política, territorial y económicamente por una estructura semifederal descentralizada donde cada región tiene autonomía casi plena en el presupuesto sanitario, así como capacidad para la planificación sanitaria y la distribución de sus recursos. En un informe del Ministerio de Sanidad del año 201510 se constata que el gasto sanitario público variaba del 3,9% del PIB en la Comunidad de Madrid al 9,5% en Extremadura, siendo la media nacional del 5,7%, con importante variabilidad igualmente en el gasto por habitante (situándose aquí Andalucía como la comunidad más desfavorecida y el País Vasco como la que más presupuesto destina). Además, la tasa de variación interanual del gasto sanitario público entre los años 2014 y 2015 osciló entre menos de un 3% en Aragón, Cantabria y País Vasco a un 13,2% en Castilla y León, con diferencias también apreciables en otros aspectos, como el gasto en farmacia o el gasto en nóminas de personal sanitario11.
En resumen, el mapa geográfico de diferencias en disponibilidad de MAPA y AMPA entre regiones en España refleja no solo el tamaño de la inequidad, sino el potencial de mejora: aquellas comunidades autónomas con peores datos podrían (y deberían) alcanzar, al menos, el nivel de las que están mejor.
La equidad no está reñida necesariamente con la eficiencia. El uso de la MAPA produce un mejor diagnóstico de hipertensión y reduce el número de pacientes en tratamiento farmacológico en comparación con la medición de la presión arterial solo en la consulta12, y es más coste-efectivo que esta y que la AMPA13. Además, el uso de la tecnología disponible no está siendo rentabilizada.
Por ello, desde la semFYC, y como miembros de sus grupos de trabajo del PAPPS, queremos llamar la atención de las autoridades sanitarias de nuestro país, y sobre todo de las comunidades autónomas con menor disponibilidad de estas técnicas diagnósticas, independientemente de quién gobierne las mismas, para intentar reducir las diferencias halladas entre estas, que se traducen en términos de inequidades e ineficiencias de salud en la población atendida.
La encuesta MAMPA9 nos aporta algunas claves para cambiar la situación comentada en todas las comunidades en general. Para incrementar la disponibilidad de estas tecnologías (especialmente la MAPA) es necesario un incremento de los recursos, aumentar y rentabilizar más el uso de los aparatos ya disponibles y mejorar la formación de los médicos de familia al respecto. Afortunadamente, el precio de estos aparatos es mucho menor que hace años, y con un adiestramiento mínimo de los profesionales el tiempo requerido para esta prestación es de tan solo unos pocos minutos. Por ello, nos atrevemos a pedir a nuestros compañeros de atención primaria este llevadero «sobreesfuerzo», que se tornaría en eficiente y reconfortante al comprobar sus resultados, siempre contando con que se disponga de los medios necesarios.
Para finalizar, un destello de esperanza: algunas comunidades autónomas están realizando esfuerzos para intentar dotar de MAPA a los centros de atención primaria. El ejemplo de la Comunidad de Madrid14 (no hemos podido constatar datos de otras comunidades) marca un camino prometedor, que esperamos sea continuado por el resto de las regiones deficitarias.
Grupo colaborativo estudio MAMPA: Carlos Brotons Cuixart, Emilio I. García Criado, Pilar Martín-Carrillo, María Martín-Rabadán Muro, M. Isabel Egocheaga Cabello, Antoni Maiques Galán, Cristina Bellido Moyano, Carlos Moreno de Juan, Enrique Rodríguez Guerrero y Raquel Arias Vega.