Mujer de 45 años que consulta por dolor del pie derecho de 5 años de evolución. En la exploración se observa: hallux valgus con eritema e hiperqueratosis medial, segundo dedo en garra con hiperqueratosis a nivel de la cabeza del segundo metatarsiano (M), y llama la atención el dolor en región volar entre el M2 y M3, en la cabeza M2, y cajón anterior de la segunda metatarso falángica (MTF).
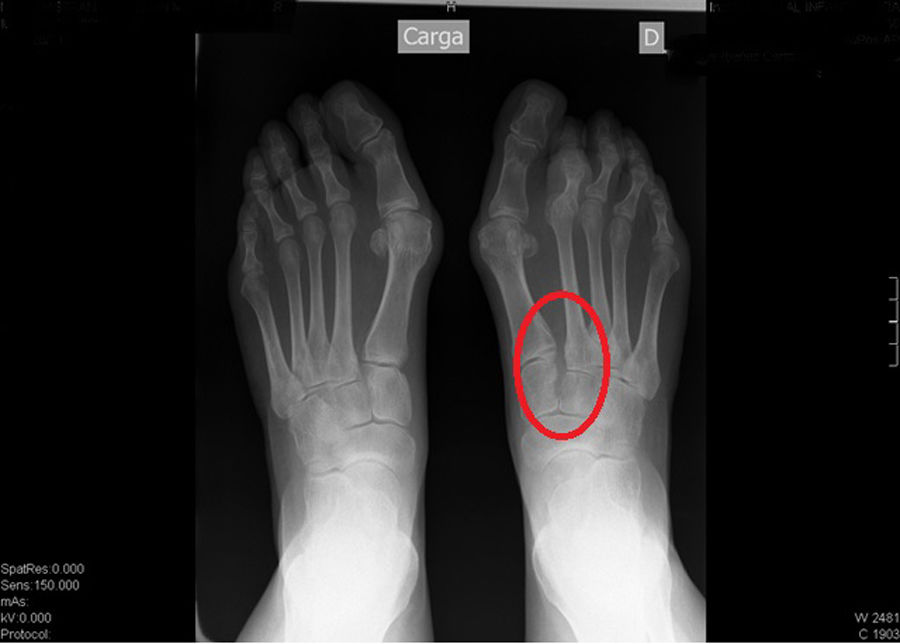
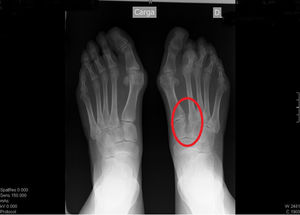
En la radiografía se observa: Hallux valgus leve, index minus, luxación de 2.° MTF y apertura del espacio de Lisfranc (fig. 1).
Rehistoriada la paciente, refiere traumatismo en flexión forzada del pie hacía 4 meses, con hematoma en la planta del pie.
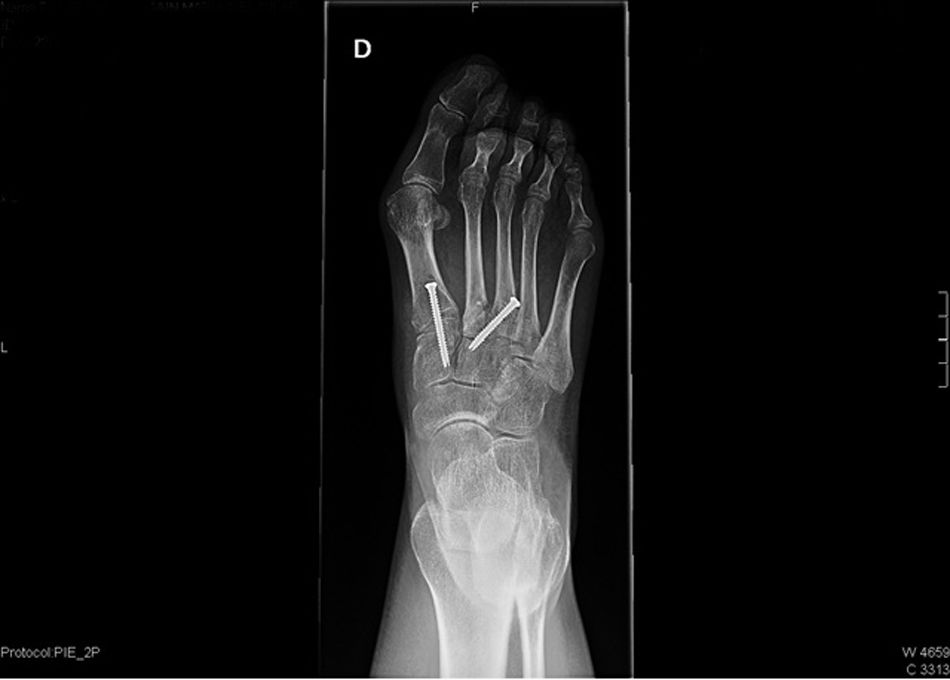
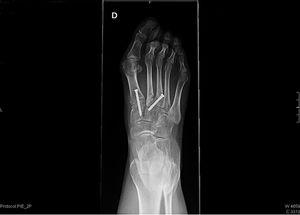
Se deriva a traumatología donde recomiendan tratamiento quirúrgico: ligamentoplastia de elección, y como alternativa artrodesis (fig. 2).
La articulación de Lisfranc o tarsometatarsiana (TMT) descrita por Jacques Lisfranc a principios del siglo XIX, está formada por la hilera distal de los huesos del tarso (3 cuñas y el cuboides) y por las bases de los 5 metatarsianos, que junto a las inserciones ligamentosas, y su configuración ósea en arco romano estabilizan la articulación1,2. Funcionalmente permite la pronosupinación del antepié3.
Característicamente el M2 está encajado entre las 3 cuñas, el M1 y el M3, y es menos móvil que el resto de las articulaciones2. No existe conexión ligamentosa entre el M1 y el M2 como en el resto de los metatarsianos, y es el ligamento de Lisfranc, que se origina en la superficie lateral de la cuña medial y se inserta en de la base del segundo metatarsiano el que da estabilidad a la articulación4.
Las fracturas-luxaciones de esta región son raras. Su incidencia es de 1:60.000 personas o 1:5.500 fracturas, en aumento debido a la práctica de deportes de riesgo y a los accidentes de tráfico1,6. Son más frecuentes en varones (2:1) y en adultos3,4.
En el diagnóstico es importante orientar el mecanismo que origina la lesión, que puede ser: directo (traumatismos de alta energía sobre el dorso del pie), o más frecuentemente indirecto (accidentes o traumatismos de baja energía en los que se produce carga axial del pie en flexión plantar (antepié fijo) con movimientos de rotaciones forzada (pronación o supinación de retropié)4,5.
El diagnóstico es sencillo en las lesiones de alta energía, pero en lesiones de baja energía es importante mantener un alto grado de sospecha si el paciente presenta: tumefacción, dolor en la región TMT (en carga o con los movimientos de pronación, abducción de antepié y flexión dorsoplantar de M1), y presencia de equimosis plantar (signo importante de lesión de Lisfranc), ensanchamiento o aplanamiento del pie, pues un importante porcentaje de lesiones pasan desapercibidas en las imágenes radiográficas iniciales1–4.
La exploración radiológica inicial debe incluir proyección anteroposterior, lateral y oblicua a 30°, aunque lo ideal es hacer radiografías con el pie en carga4. Debemos valorar: alineación de los metatarsianos con los huesos del tarso, la existencia de diástasis entre las bases de los metatarsianos o las cuñas (más de 2mm se considera signos de inestabilidad), la existencia de avulsión ósea o del ligamento de Lisfranc en la base del segundo metatarsiano (signo del fragmento), o aplanamiento del arco longitudinal2,4.
La tomografía es más sensible que las radiografías para la detección de desplazamientos menores2,4.
El tratamiento siempre será quirúrgico, y el objetivo es reparar lo antes posible la lesión y lograr un apoyo estable y no doloroso1,5.
Como complicaciones precoces encontramos: infección, necrosis cutánea, tromboembolismo pulmonar, trombosis venosa, desplazamiento de la reparación, lesión neurovascular, síndrome compartimental,..; y tardías: artrosis TMT, enfermedad de Sudeck, osteomielitis crónica, retraso de la consolidación, aflojamiento de material implantado, dolor crónico,…4–6.