Introducción
La sociedad actual es muy sensible a los problemas éticos que afectan al final de la vida. No sólo preocupa cómo vivir, sino también cómo morir, y no cabe duda de que el modo de morir cuestiona diariamente el mundo de los valores1.
Para atender a los enfermos terminales y sus familias se están desarrollando en España2, tanto en instituciones como en domicilios, distintos programas de cuidados paliativos (CP) que atienden a más de 25.000 pacientes nuevos por año, de los que 20.000 han padecido una enfermedad oncológica en situación terminal. Esto significa que el 25% de las personas que mueren de cáncer cada año en España está siendo cuidado en los programas específicos de CP3.
Por otro lado, la bibliografía especializada4-7 y la práctica clínica nos hablan tanto de la aparición constante de problemas éticos en la atención al enfermo terminal y a sus familias como de las dificultades en detectarlos, categorizarlos y abordarlos. Detectar estos problemas no puede ser algo dejado al mero «olfato moral»8, sino que necesita un abordaje metodológico debidamente fundamentado9 de los distintos escenarios y conflictos que aparecen en la clínica. El desarrollo de esta metodología y de esta fundamentación, aunque sea a un nivel básico, entendemos que sólo es posible de conseguir a base de un proceso formativo específico10 de corte teórico y aplicado11,12.
En los últimos años se han hecho esfuerzos en nuestro medio para identificar las necesidades de formación en bioética en el ámbito sanitario y, a partir de ahí, elaborar propuestas13,14, tanto para el pregrado como el posgrado y la formación continuada. Una vez implantadas estas propuestas, resulta de gran interés medir su efectividad.
El objetivo de este trabajo es estudiar la concordancia en el número de problemas éticos identificados que aparecen en la atención a enfermos en situación terminal, entre los miembros de un equipo de soporte de atención domiciliaria (ESAD)15 y un grupo de expertos en bioética, antes y después de un curso de bioética y de la implantación de una checklist, con el objeto de medir la efectividad de esta intervención.
Material y método
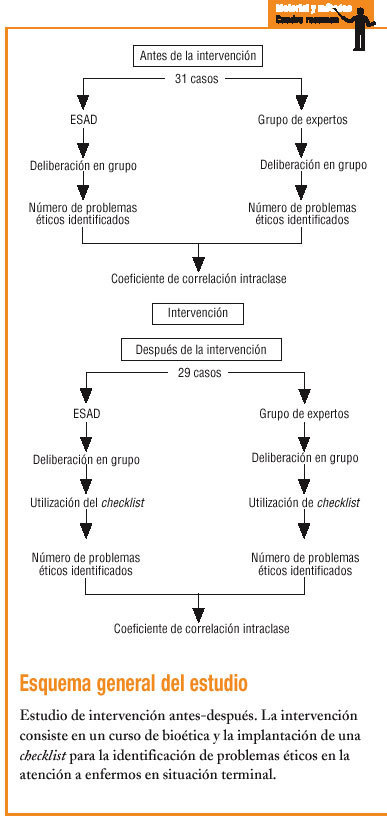
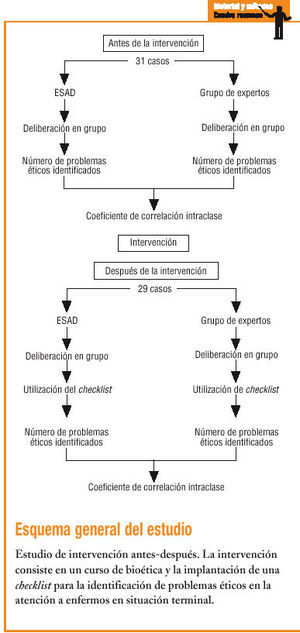
Se trata de un estudio de intervención antes-después.
La población de estudio está constituida por todos los pacientes atendidos por el ESAD con criterios diagnósticos de enfermo terminal16. Se incluyó a todos los pacientes que cumplían criterios de inclusión durante el período de estudio (noviembre de 2001 a junio de 2002).
El ESAD del Área 7 de Atención Primaria está constituido por 2 médicos, 2 enfermeras, un psicólogo, un auxiliar de enfermería y un auxiliar administrativo. Uno de los grupos de investigadores estaba formado por todos los profesionales del ESAD, excepto el psicólogo, que tiene formación especializada en bioética. El otro grupo, de expertos en bioética, estaba integrado por 3 médicos con formación de máster en bioética, 2 de ellos con experiencia clínica actual, uno en cardiología y otro en CP.
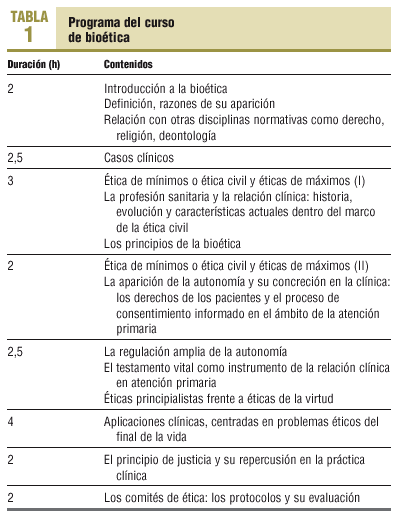
La intervención consistió en un curso de formación continuada básica en bioética de 20 h de duración y la implantación de una checklist. El curso fue diseñado teniendo en cuenta la propuesta formativa de la Asociación de Bioética Fundamental y Clínica, en su documento «La educación en bioética de los profesionales sanitarios en España: una propuesta organizativa»17. Los contenidos de este curso se presentan en la tabla 1. Al finalizar el curso de formación, los investigadores consensuaron un modelo de checklist con distintas categorías (tabla 2) para su utilización en la segunda parte de la investigación. El desglose de los problemas de cada categoría se presenta en el anexo (material adicional en Internet).
Las variables estudiadas fueron: edad, sexo, enfermedad de base, número de problemas éticos identificados al analizar el caso a partir de la información recogida en la historia clínica y de la deliberación en grupo.
Antes de la intervención, una vez fallecido el paciente, ambos grupos, el ESAD y el grupo de expertos, a partir de la información recogida en la historia clínica y tras la posterior deliberación en grupo, identificaron por separado los problemas éticos.
Después de la intervención, ambos grupos, a partir de la información recogida en la historia clínica, de la utilización de la checklist y de deliberar en grupo, identificaron problemas éticos en un grupo de casos diferentes.
El análisis estadístico se realizó con el programa SPSS. Se calcularon las medias y la desviación estándar de los problemas identificados en ambos grupos antes y después de la intervención. Para medir la concordancia en el número de problemas éticos identificados por los dos grupos de observadores, se calculó el coeficiente de correlación intraclase (CCI).
Resultados
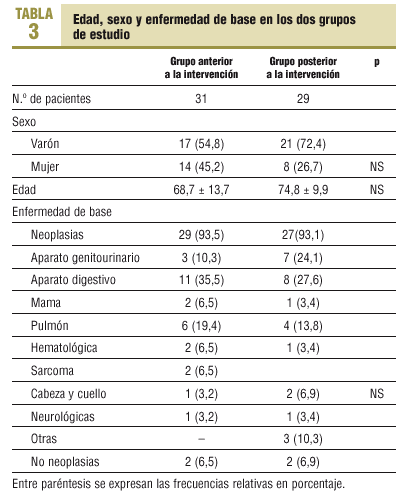
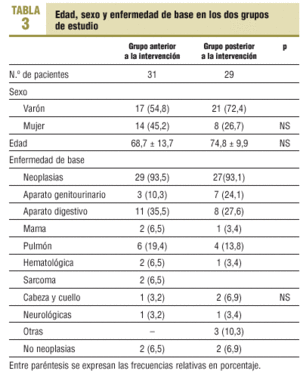
Se estudió un total de 31 casos antes de la intervención, y 29 después. Todos los pacientes captados en el período de estudio fueron incluidos, sin que se registrara ninguna pérdida. En la tabla 3 se presentan la edad, el sexo y la enfermedad de base de ambos grupos, sin que se observen diferencias estadísticamente significativas entre ellos.
El número total de problemas éticos identificados antes de la intervención fue de 85 por el grupo investigador del ESAD y de 366 por el grupo investigador de expertos en bioética. Después de la intervención, estas citas fueron de 170 y 309, respectivamente (tabla 4).
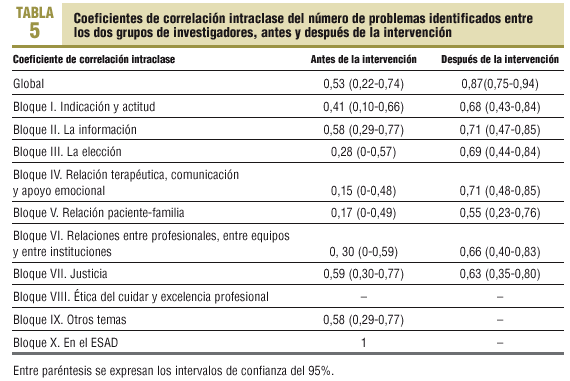
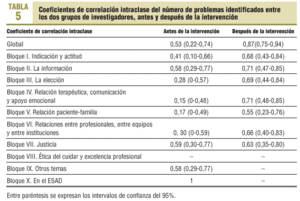
En cuanto a los CCI del número de problemas identificados entre los 2 grupos de investigadores, antes de la intervención es de 0,53 (intervalo de confianza [IC] del 95%, 0,22-0,74) y después de la intervención, de 0,87 (IC del 95%, 0,75-0,94), diferencia que es estadísticamente significativa (tabla 5).
En el bloque IV, referente a «Relación terapéutica, comunicación y apoyo emocional», se encuentran también diferencias estadísticamente significativas entre los CCI antes y después de la intervención.
Discusión
Una posible limitación de este estudio es el reducido tamaño de la muestra. No obstante, se han detectado diferencias estadísticamente significativas en el grado de concordancia y en el número de problemas éticos identificados antes y después de la intervención, lo que nos hace pensar que esta diferencia existe en la población. No conocemos estudios similares en nuestro entorno que nos permitan comparar los resultados.
Antes de la intervención, el número de problemas éticos identificados por el grupo investigador del ESAD fue muy pequeño, 4,4 veces menor que los problemas identificados por el grupo de expertos (promedio de 2,7 frente a 11,8. Tras la intervención, los problemas éticos identificados por el grupo del ESAD aumentaron notablemente, acercándose a los del grupo de expertos (promedio de 5,9 frente a 10,7).
A su vez, la concordancia en el número de problemas éticos identificados en los casos estudiados antes de la intervención entre los dos grupos es moderada (0,53), y después de la intervención es alta (0,87), diferencia que es estadísticamente significativa.
Aunque la capacidad para identificar problemas y la concordancia entre ambos grupos de investigadores es un hecho muy influido por razones personales y con limitaciones en su extrapolación a otros profesionales, ambos hechos nos orientan a que el curso de formación y la implantación de una checklist aumentan la sensibilidad y capacidad para identificar problemas éticos que aparecen en la práctica clínica habitual.
Llama especialmente la atención que después de la intervención aumenta enormemente la concordancia entre el ESAD y el grupo de expertos a la hora de identificar problemas éticos vinculados con «relación terapéutica, comunicación y apoyo emocional», lo que es debido a un incremento importante de la capacidad del ESAD para identificar este tipo de problemas éticos, de por sí tan relevantes18.
Desde el punto de vista cualitativo, también aparecieron cuestiones a reseñar:
En la valoración preintervención muy pocas veces el ESAD consignó la ausencia de directivas anticipadas como posible problema ético (lo que hoy día se denomina, en la reciente Ley de Autonomía del Paciente19, «instrucciones previas»), lo que sí apareció posteriormente.
Tampoco se asociaba como problemática la «valoración externa de la calidad de vida», ni se vinculaba, cuando aparecía, con el paternalismo.
Del mismo modo, no se asignaba la categoría de «problema» a la ausencia de una valoración de duelo, cuando su uso y aprendizaje deberían formar parte de las tareas habituales en un funcionamiento típico de CP, ante los riesgos de aparición de duelo complicado o patológico.
Con respecto a la información, llama la atención que en muchos casos, la ausencia de información pronóstica era relatada como una dificultad técnica, pero no como un problema ético.
Otro dato curioso se encuentra en una cierta tendencia a lo que se denomina «realismo moral», mecanismo conceptual por el que se da como bueno lo que existe. Es el caso de la información a la familia, que se suele proporcionar sin consentimiento explícito del paciente al asumir prácticamente en todos los casos que el consentimiento es presunto, lo cual es problemático desde el punto de vista ético.
En cuanto a la experiencia de sufrimiento, el equipo ESAD era consciente de la enorme importancia de abordar el sufrimiento humano, pero no veía al principio que su no abordaje podría valorarse como problema ético20.
Finalmente, las principales conclusiones y puntos de reflexión y debate son los siguientes:
1. La formación en bioética, apoyada en herramientas prácticas como la checklist, facilita a los profesionales no expertos en bioética la detección de los problemas, lo que a priori puede ser un paso para incrementar la calidad de los cuidados.
2. La checklist se ha ideado como herramienta formativa que, sobre todo por su amplitud, no tiene utilidad clínica. No obstante, parece un medio muy apropiado para sensibilizar sobre los problemas no necesariamente graves llamativos, pero sí importantes para la calidad de vida de los pacientes familiares y para el respeto a sus derechos.
3. Aunque no es un resultado directo del estudio, los investigadores han afirmado que la propia deliberación grupal les ha ayudado a considerar algunas situaciones como problemáticas desde el punto de vista ético y ha promovido una mayor sensibilización ante dichos problemas.
4. Este tipo de mediaciones facilitan una mayor sensibilización a la hora de valorar la responsabilidad moral que supone no manejar adecuadamente variables tan importantes como pueden ser la comunicación de malas noticias o el apoyo emocional en situaciones tan límite como las que encontramos en CP.
5. Como futura línea de investigación, nos parece sugerente la posibilidad de estudiar la validez externa del instrumento, comprobando su efectividad en poblaciones diferentes de la nuestra, de cara a contar con un instrumento de ayuda para profesionales sin formación específica en bioética.
Agradecimiento
Nuestro agradecimiento a Javier Júdez, Manuel de los Reyes y Azucena Couceiro por su participación en el estudio como grupo de expertos y el enorme interés mostrado.