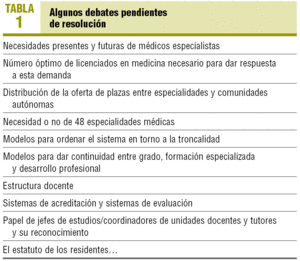
El sistema de formación especializada mediante residencia ha tenido un gran impacto no sólo formativo, sino que se ha constituido en un auténtico motor de cambio y mejora del sistema sanitario, tanto en el ámbito hospitalario como en atención primaria. Pero, como todo sistema dinámico, precisa reajustes (tabla 1), que son motivo, en el momento actual, de discusión y debate. Uno de ellos ha disparado las alarmas y es el examen MIR, las plazas vacantes y el bajo nivel de puntuación que permite el acceso al sistema1.
El acceso al sistema MIR mediante una prueba única centralizada ha significado una homogeneización en el acceso y la igualdad de oportunidades, pero en los últimos años es innegable que ha pasado de ser altamente selectivo, con un marcado grado de dificultad, a meramente distributivo. Ante esto, hay una serie de circunstancias que deben ser analizadas:
1. La oferta de plazas supera la demanda (tabla 2).
2. El porcentaje de renuncias es muy elevado: el hecho de poder presentarse de forma reiterada y la facilidad para obtener plaza dispara el porcentaje de renuncias que, a su vez, genera problemas organizativos en las unidades docentes y distorsiona las tutorizaciones.
3. El nivel de puntuación para el acceso ha descendido de forma preocupante: debido a las numerosas renuncias, la última plaza de medicina familiar y comunitaria (MFyC) llega a números inusualmente altos y ha pasado de 4.291 en 1999 a 7.135 en 2004. El punto de corte va descendiendo y se ha optado a esta plaza con sólo 28 puntos.
4. La MFyC no se elige con buenos números: sigue siendo igual o más difícil optar por las primeras plazas y, aunque el programa formativo de MFyC ha mejorado y oferta 4 años, los candidatos con muy buenos números no se han planteado la MFyC en la convocatoria 2005. Se sigue observando una distribución bimodal en la opción a MFyC. Los candidatos que optan por MFyC con mejores números proceden de facultades en las que hay mayor presencia de MFyC en el grado.
5. La oferta de plazas responde a pocos criterios de planificación prospectiva: el Ministerio de Sanidad y Consumo, tras escuchar al Ministerio de Educación y Ciencia, las comunidades autónomas y las comisiones nacionales de las especialidades, y a través de la Comisión de Recursos Humanos del Sistema Nacional de Salud, determina la oferta de plazas MIR. Los criterios que en general utilizan las comunidades autónomas son sus propias necesidades históricas y del momento y su oferta formativa; por su parte, las comisiones nacionales utilizan en algunos casos intereses de sector, sin demasiada perspectiva planificadora y de Estado desde el Ministerio.
Si bien en algunos meses del año es frecuente oír que se necesitan médicos de familia, no es menos cierto que éstos no se «fidelizan» y que en muchas comunidades autónomas el empleo es precario. Podemos estar de acuerdo con que se puedan necesitar más médicos en algunas comunidades autónomas, pero no para paliar defectos de planificación, sino para mejorar la proporción médico de familia/población y acercarnos a ese 50% de médicos de familia en relación con el total de médicos.
Ante todo esto, la propuesta es la siguiente:
1. En relación con el sistema y de forma prioritaria:
Evaluar las necesidades a corto, medio y largo plazo de especialistas en España teniendo en cuenta los criterios demográficos prospectivos, tanto de población como de profesionales, los criterios sanitarios (las necesidades sanitarias, la oferta de servicios y la demanda: en atención primaria se han incrementado en 40 millones las consultas en 10 años) y los criterios de organización de servicios, para ajustar la oferta de plazas y el número de estudiantes que accede a las facultades.
El sistema sanitario debe fidelizar a nuestros especialistas con entornos laborales adecuados. La «fuga de cerebros» nunca ha sido un indicador de calidad.
2. En relación con la prueba: desarrollar y aplicar la Ley de Ordenación de Profesiones Sanitarias de 2003 (LOPS)2:
Mantener el sistema de acceso mediante una prueba única nacional (artículo 22).
Modificar el formato actual de la prueba por una prueba o un conjunto de pruebas que evalúen conocimientos teóricos y prácticos, así como las habilidades clínicas y comunicativas (artículo 22.2), con contenidos orientados a los perfiles más demandados por el propio sistema; en definitiva, incrementar de forma considerable la presencia de las competencias de MFyC en esta prueba. Deberá decidirse si la prueba se hace por troncos o es común, y se debe decidir el sistema de acceso a la especialidad tras los 2 años troncales.
Regular el acceso: «los especialistas en ciencias de la salud con al menos 5 años de ejercicio profesional podrán obtener un nuevo título de especialista en especialidad del mismo tronco» (artículo 23).
Limitar las renuncias y su posterior acceso a otra especialidad a casos contemplados por Ley.
Establecer un punto de corte mínimo en la prueba de acceso que garantice unos mínimos de suficiencia en la formación previa.
3. En relación con el modelo formativo:
Introducir la troncalidad siguiendo la LOPS (artículo 19.2) y lo aconsejado por la Unión Europea de Médicos Especialistas3. Por su propia esencia, la MFyC debe tener un peso considerable en la troncalidad, sobre todo para las especialidades que formen parte del mismo tronco.
Establecer puentes de capacitación entre especialidades del mismo tronco, mediante un tiempo formativo teórico y práctico y una prueba de competencia final. La existencia de estos puentes de capacitación permitiría la movilidad interna en el sistema y favorecería la motivación de los profesionales, sus expectativas y su desarrollo profesional.
Prestigiar la MFyC no sólo como un objetivo de sociedad científica, sino como un objetivo del propio sistema sanitario y educativo por la repercusión que sobre ambos ha demostrado la medicina de familia. Su presencia clara y en igualdad en relación con otras disciplinas en el grado y su presencia en los troncos sería una primera actividad indispensable para la consecución de este objetivo.
Pero es preciso no sólo abordar este aspecto, sino dar una respuesta global y planificada de todo el sistema formativo y en todas sus etapas. Son muchos los avances que ha permitido el MIR, y son muchos más los que puede llegar a proporcionar.