Introducción
La mortalidad por cardiopatía isquémica (CI) representó en 1999 en nuestro país 102,74 muertes por 100.000 habitantes y sigue representando la tercera causa de muerte en mujeres y desde 1989 la primera causa en varones1,2.
En 1985 el diagnóstico de infarto agudo de miocardio (IAM) representaba casi el doble que el de angina inestable (AI). Desde 1991 la AI no sólo ha igualado al IAM sino que su incidencia es mayor2-5. Estos cambios guardan relación, entre otros, con la introducción de tratamientos e intervenciones precoces más eficaces que evitan que se desarrolle un infarto completo6-9. La AI presenta una mortalidad de hasta el 5% durante el primer mes10, desarrollando un IAM hasta el 15% de los pacientes, además el riesgo de presentar un episodio coronario es mayor en los pacientes que lo han sufrido anteriormente11-13.
Para disminuir la mortalidad desde el ámbito de la atención primaria (AP) en los pacientes diagnosticados de CI consideramos prioritario corregir los factores de riesgo cardiovasculares utilizando aquellos fármacos que han demostrado aumentar la supervivencia en estos pacientes14-16, así como trasladar al área de urgencias hospitalarias-unidad coronaria de forma rápida y en condiciones ideales (disponer de desfibrilador en todos los centros y consultorios, tanto urbanos como rurales y generalmente en cualquier centro sanitario donde se atienden urgencias)17 al paciente con sospecha de angina de esfuerzo que no cede con la tercera nitroglicerina, IAM, angina de reposo, angina prolongada o cualquier otro tipo de AI18-20. La rapidez en el traslado pasa por un reconocimiento precoz de los síntomas de alarma por parte del paciente y por su premura para solicitar ayuda médica, para lo que es fundamental la educación sanitaria de estos pacientes, siendo considerada recomendación de clase IIA para la guía ACC/AHA19 y recomendación básica para la Task Force de la Sociedad Europea de Cardiología21. Sin embargo, otras actividades educativas dirigidas a la población general no han demostrado ser eficaces, por lo que son consideradas de clase III por la Sociedad Española de Cardiología (SEC)22,23.
La derivación precoz permite tratar con fármacos fibrinolíticos y reducir significativamente la mortalidad por IAM con onda Q entre el 18% y el 48%, y mejorar la expectativa de vida de estos pacientes24-27. El retraso en la administración de estos fármacos es el principal factor que limita su beneficio terapéutico25,27,28 y además supone su principal exclusión29,30. Ante estos hechos nos planteamos el presente estudio con los siguientes objetivos:
1. Conocer el grado de información que poseen los pacientes diagnosticados de angina estable (AE), AI o infarto con angina ante un dolor torácico isquémico y el modo de actuación de éstos ante distintas situaciones (esfuerzo, reposo, dolor de más de 20 min de duración o agravamiento de la angina de esfuerzo).
2. Cuantificar el grado de conocimiento de los pacientes diagnosticados de CI sobre el uso de la nitroglicerina sublingual (NTGSL), fármaco de elección en la angina de esfuerzo.
3. Conocer la fuente de dicha información.
Material y métodos
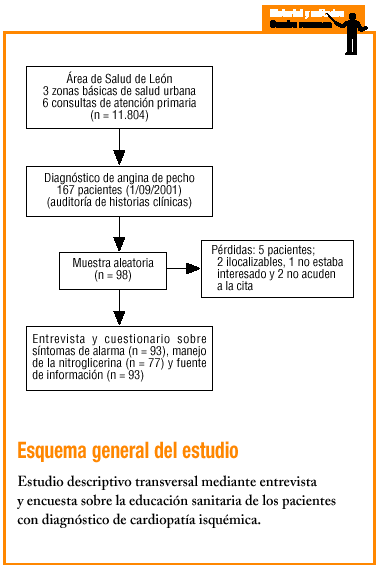
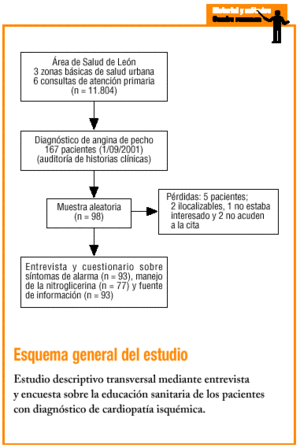
El estudio se realizó en seis consultas pertenecientes a tres zonas básicas de salud urbanas del área de León (septiembre-diciembre de 2001), abarcando 11.804 pacientes mayores de 14 años. Mediante revisión de historias clínicas 167 pacientes tenían diagnóstico de angina de pecho, 98 de los cuales fueron seleccionados mediante muestreo aleatorio. Se les explicó telefónicamente el objetivo del estudio, asignándoles día y hora, recordándoselo con una nueva llamada 4 días antes de la cita, con el objetivo de perder el menor número de ellos.
Se trata de un estudio descriptivo transversal, mediante entrevista personal y aplicación de cuestionario de elaboración propia administrado por el entrevistador. Entre las respuestas, una reflejaba las indicaciones recomendadas por la SEC31. El cuestionario consta de preguntas dicotómicas y de elección múltiple, incluyendo la pregunta «¿qué otra cosa haría usted?» en cinco de ellas, con la idea de hacer más abierto el cuestionario ante respuestas no previsibles (tabla 1).
Se recogieron las siguientes variables: edad, sexo, diagnóstico de CI (AE, AI, IAM) y la toma de NTGSL o no en los dos últimos años (suponíamos que había diferencia de buen uso entre los que la utilizan a menudo y los que hace tiempo que no la usan).
Se valoraban distintas actuaciones del paciente ante diferentes situaciones: angina de esfuerzo, dolor isquémico en reposo, dolor torácico de perfil isquémico de más de 20 min de duración, empeoramiento de la AE previa en el último mes (angina de esfuerzo progresiva) sólo en los pacientes con diagnóstico de angina de esfuerzo: aumento en la duración, frecuencia o intensidad de los episodios, disminución del nivel de esfuerzo que los precipita o peor respuesta a la terapéutica, además del grado de conocimiento que tienen los pacientes, la diferencia que existe entre una angina de esfuerzo y otra de reposo y la distinta actuación ante ésta. El cuestionario también valoraba el uso de la NTGSL ante una crisis (tabla 2). Se recogía la fuente de dicha información (médico de AP o cardiólogo).
La contestación correcta a las tres primeras preguntas sobre el uso de la NTGSL determinaba los pacientes que hacían un buen uso de ésta.
El cuestionario fue llevado a cabo por dos personas entrenadas y previamente se realizó una prueba piloto.
El análisis de los datos se realizó con el programa SPSS v10.1. Los resultados se expresan en forma de medias ± desviación estándar y porcentajes con sus respectivos IC del 95%). Para el análisis de la significación estadística el valor fijado es una p < 0,05, utilizado la prueba de la chi cuadrado para variables apareadas cualitativas.
Resultados
Se revisaron 11.804 historias clínicas. El cuestionario fue realizado por 93 pacientes, el 94,8% de los seleccionados (dos no pudieron localizarse, uno no estaba interesado y dos no acudieron a la cita).
De estos pacientes 57 eran varones (61,2%) y 36 eran mujeres (38,8%), con una edad media de 71 ± 19 años. Cincuenta y nueve de ellos presentaban diagnóstico de angina (39 de esfuerzo, 4 de reposo, 16 mixta). Treinta y cuatro presentaban diagnóstico de infarto con angina (en 19 pacientes era de esfuerzo).
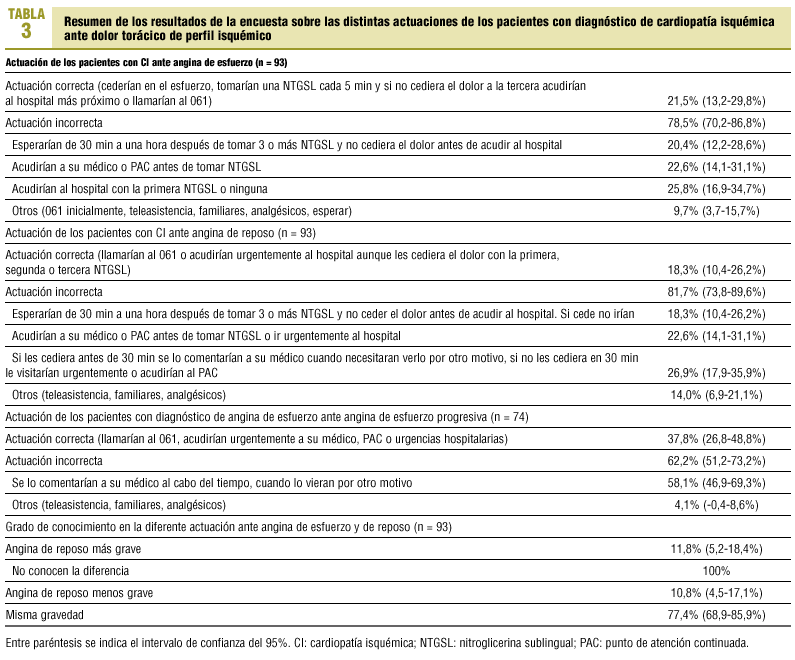
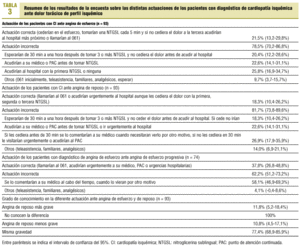
La distinta actuación de los pacientes ante una angina de esfuerzo, angina de reposo y angina de esfuerzo progresiva y el grado de conocimiento que poseen al valorar las diferencias entre angina de esfuerzo y de reposo aparecen en la tabla 3.
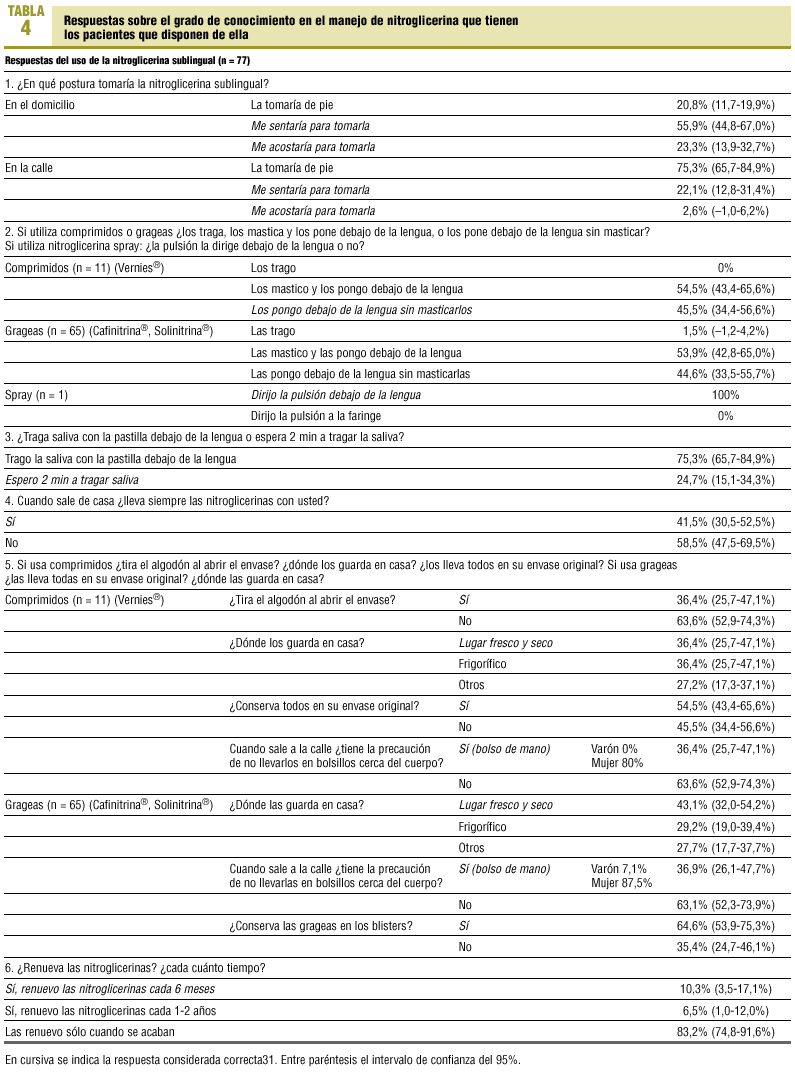
Dieciséis pacientes no disponen de NTGSL (17,2%, IC del 95%: 9,524,9%); 32 pacientes disponen de ella pero no la han tomado en los dos últimos años (34,4%, IC del 95%: 24,744,1%) y 45 (48,4%, IC del 95%: 38,258,6%) sí la han tomado en los dos últimos años.
Ante una crisis de angina de esfuerzo, 42 de los 77 pacientes (54,5%, IC del 95%: 43,465,6%) que disponen de NTGSL ceden en su esfuerzo y la toman. Acuden al hospital urgentemente tras tomar 3 NTGSL, una cada 5 min, y no ceder con la tercera 20 de estos pacientes (26%, IC del 95%: 16,235,8%). El 77,4% (IC del 95%: 68,186,7%) de estos pacientes tendrían una actuación incorrecta ante una angina de esfuerzo. De los 74 pacientes que tienen angina de esfuerzo contestan correctamente el 32% (IC del 95%: 21,442,6%).
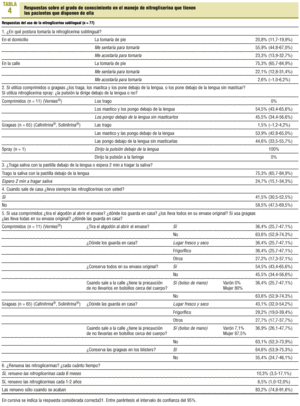
El grado de conocimiento que tienen los 77 pacientes que disponen de NTGSL sobre su manejo aparece en la tabla 4. Quince pacientes conocen la utilización de la NTGSL ante una crisis de angina de esfuerzo (16,1%, IC del 95%: 7,924,3%). No se encontraron diferencias estadísticamente significativas sobre el correcto uso de la NTGSL entre el grupo que la usó en los dos últimos años (58,4%, IC del 95%: 47,469,4%) y el que no (41,6%, IC del 95%: 30,6-52,6%), tampoco en el correcto manejo del fármaco y la actuación ante angina de esfuerzo, según la fuente de información (AP o especializada), pero sí en un mejor uso de los pacientes infartados frente a los pacientes anginosos sin IAM (p = 0,003).
De los 93 encuestados, 21 (22,6%, IC del 95%: 14,1-31,1%) fueron informados en parte o en su totalidad del manejo de la NTGSL ante una angina de esfuerzo por el médico de AP, 38 (40,9%, IC del 95%: 30,9-50,9%) lo fueron por el cardiólogo, 24 (25,8%, IC del 95%: 16,9-34,7%) por ambos y 10 (10,8%, IC del 95%: 4,5-17,1%) no recibieron ningún tipo de información al respecto.
Ninguno de los 93 pacientes recibió información por parte de ningún médico de qué actuación seguir ante una angina de reposo ni ante una angina de esfuerzo progresivo.
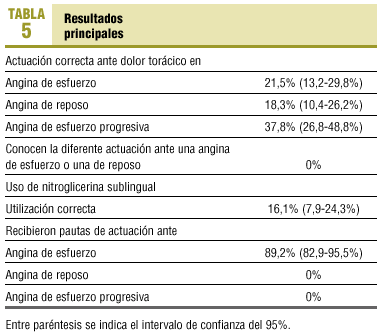
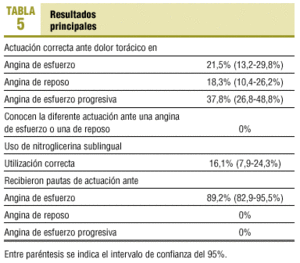
En la tabla 5 se muestran los resultados principales del estudio.
Discusión
Entre las limitaciones del estudio, además de ser un cuestionario de elaboración propia, se encuentra el que se ha llevado a cabo sólo en el área urbana de León, lo que impide la extrapolación de los resultados al medio rural, especialmente en la actuación ante una probable angina de reposo, donde los pacientes suelen acudir a su médico o punto de atención continuada (PAC) antes de acudir al hospital30. Tampoco podemos comparar nuestros resultados con otros medios urbanos al no disponer de bibliografía donde se evalúe este mismo tema.
Es preocupante que sólo el 21,5% de los encuestados conozca el momento en que deben acudir a urgencias hospitalarias ante una crisis de esfuerzo y el 18,3% conozca la actuación correcta ante una angina de reposo.
En nuestro estudio acudirían directamente al hospital ante una angina de esfuerzo que no cede con la tercera NTGSL el 41,9% de los pacientes (pacientes con dolor de 20-30 o más minutos de duración y, por tanto, con sospecha clínica de IAM), resultados similares aporta el grupo ARIAM, donde el 48,5% de los pacientes con IAM o AI acuden directamente al hospital, sin pasar por médico o PAC. El 22,6% de nuestros pacientes acudiría primero a su médico o PAC, mientras que el grupo ARIAM ofrece cifras del 33%32.
Aunque no sea el propósito de nuestro trabajo, en comparación con estudios en los que se analizan los factores que influyen en el retraso de la demanda asistencial por parte de los pacientes con dolor torácico de perfil isquémico33,34, no hemos encontrado diferencias significativas entre sexos en la actitud que se ha de seguir entre una angina de esfuerzo, de reposo o de esfuerzo progresivo, y hemos constatado una actitud correcta en el 41,2% de los pacientes con IAM ante angina de reposo en contra del 5,1% de los pacientes con angina sin IAM, siendo esta diferencia significativa (p < 0,05).
Los estudios anteriormente señalados muestran que el retraso en la demanda de asistencia médica es mayor en las mujeres (OR: 1,25), en los diabéticos (OR: 1,11) y aquellos que padecen angina (OR: 1,32), mientras que es menor en aquellos que han sufrido un IAM (OR: 0,82)34.
Son pocos los encuestados que utilizan adecuadamente la NTGSL: sólo una minoría la renuevan cada 6 meses, tiempo de renovación recomendado por la SEC31, y sólo una tercera parte llevan consigo la NTGSL cuando salen de casa, a pesar de ser el tratamiento de elección en la angina de esfuerzo. Sólo mastican las grageas de cubierta entérica (presentación más usada) la mitad de los sujetos que la usan, cuando es necesario realizarlo para su más rápida absorción. Sólo un paciente utiliza la NTGSL en forma de spray, aspecto especialmente importante ya que no necesita masticarla y la ansiedad del momento o la ausencia de piezas dentarias dificulta romper la pastilla con los dientes. Ante el diagnóstico de un síndrome coronario agudo, sólo en el 53,1-66,5% de los casos en que es atendido por un médico se le administra NTGSL, siendo evidentes las oportunidades de mejora en este sentido32.
Sólo dos pacientes (2,2%) llamarían al 061 si tuvieran dolor torácico isquémico con esfuerzo, a pesar de ser un servicio ampliamente conocido por la población, y siempre antes de tomar la primera NTGSL, por tanto incorrectamente. El grupo ARIAM muestra que el 9,2% de los pacientes con IAM o AI acuden al 061 o equivalente32.
Nos llama la atención que desde el marco idóneo para impartir educación sanitaria que representa la AP, menos de la mitad de los encuestados recibieron información por parte del médico de AP de la actuación ante una crisis de angina de esfuerzo y el correcto uso de la NTGSL, y ninguno de los encuestados recibió consejo de ningún médico (primaria o especializada) sobre qué hacer ante una presumible angina de reposo o ante un empeoramiento de la angina de esfuerzo en el último mes, lo que nos hace pensar que esta actividad de educación sanitaria debe ser ampliada y mantenida con respecto al personal sanitario, como recoge el National Heart Attack Alert Program17.
En conclusión, y a pesar de las limitaciones reconocidas, debemos mejorar la educación sanitaria de los cardiópatas17, recordándoles los síntomas de alarma, el modo de actuar ante éstos y el buen uso de la NTGSL22,35,36.
Sería interesante la implantación de programas de educación sanitaria a pacientes con CI dentro del ámbito de la AP y reevaluar la situación tras un período de desarrollo de éstos, lo que seguramente redundará en una mayor supervivencia y calidad de vida de nuestros cardiópatas, así como en la mejor optimización de los recursos sanitarios.
Porque ¿de qué sirven los más novedosos y efectivos tratamientos hospitalarios si nuestros pacientes no saben reconocer los síntomas de alarma con la prontitud necesaria para obtener el máximo beneficio de ellos?