Introducción
La hipertensión arterial (HTA) es uno de los factores de riesgo cardiovascular (FRCV) con una prevalencia más elevada.
El inadecuado control de la presión arterial, junto con la presencia de FRCV asociados, incrementa la morbimortalidad cardiovascular1-3. Las distintas directrices4-9 de consenso sobre el control de la HTA coinciden en la necesidad de reducir los límites de la presión arterial.
En los últimos años, coincidiendo con la reforma de la atención primaria, el control principal y seguimiento del paciente hipertenso se realiza en las consultas de atención primaria, así como la aplicación de los protocolos clínicos10,11 y el tratamiento.
En el ámbito poblacional, diversos trabajos han observado un incremento en el control de la HTA en nuestro medio12,13 respecto a lo referido en estudios previos14,15, pero aun así los porcentajes son susceptibles de mejora. Los objetivos de control fijados cada vez en valores más bajos, y en afecciones o condiciones concomitantes en el mismo paciente, como la edad avanzada, pueden explicar la dificultad para controlar la HTA. El incumplimiento terapéutico por parte del paciente es una dificultad añadida y, al parecer, la actitud del médico es, en bastantes ocasiones, muy conservadora. El objetivo del estudio es valorar la actitud de los médicos de atención primaria ante el mal control reiterado de la HTA, así como evaluar los factores relacionados con este hecho, y conocer los regímenes terapéuticos más utilizados en este nivel asistencial.
Métodos
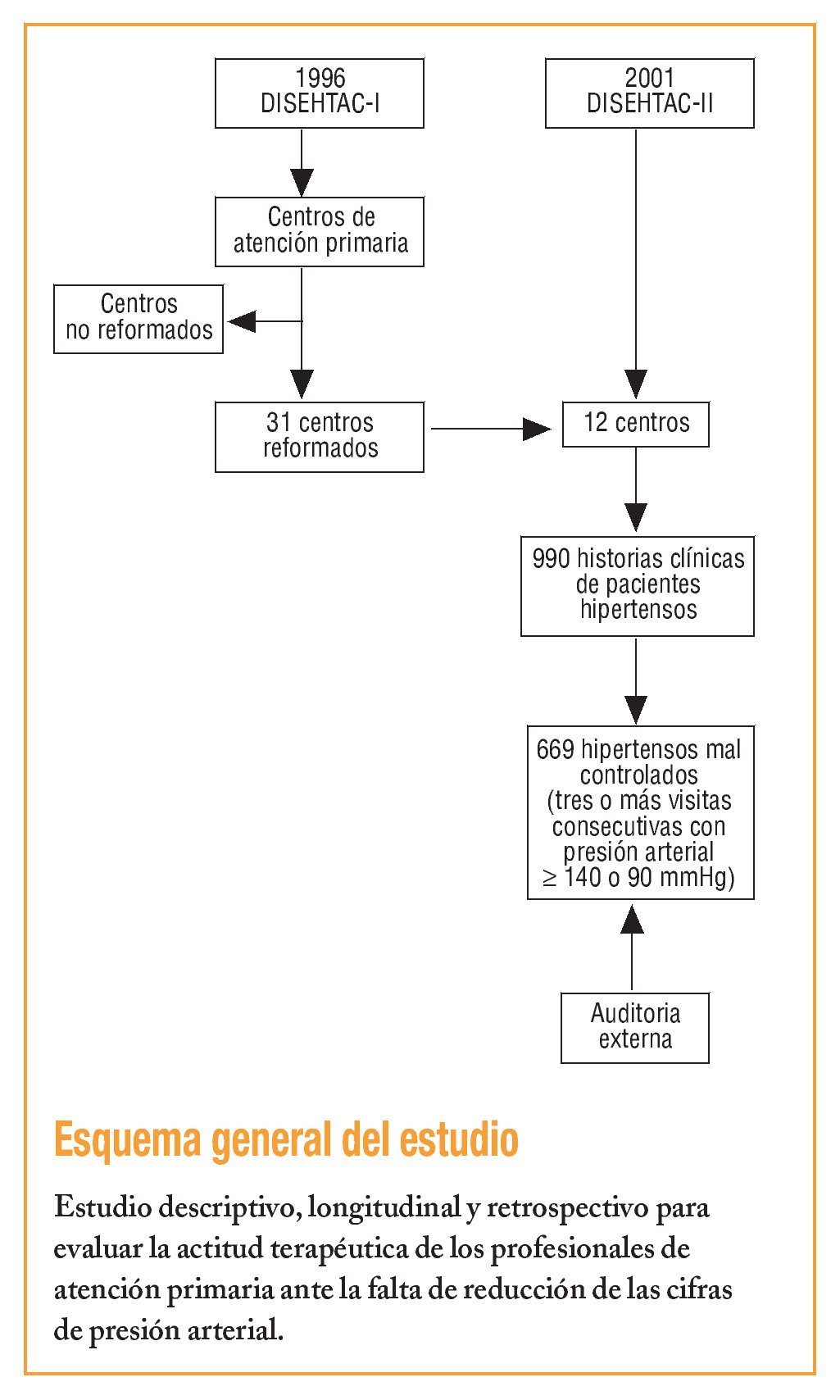
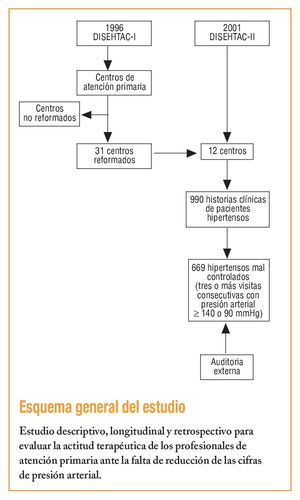
Se trata de un estudio transversal, descriptivo y multicéntrico que incluyó a 12 centros de salud de Catalunya, escogidos de forma aleatoria de los 31 iniciales incluidos en el estudio DISEHTAC (1996)16.
El tamaño de la muestra fue calculado para un intervalo de confianza (IC) del 95%, una precisión estadística del 3% y una prevalencia media de la HTA en la población atendida del 12%. Se escogió el mismo número de historias clínicas (HCAP) que se habían elegido en el primer estudio, y un 25% más para prevenir posibles pérdidas. Estas HCAP fueron escogidas mediante un muestreo sistemático realizado momentos antes de empezar la auditoría. Se obtuvo una muestra final de 990 HCAP. Se incluyó sólo a los pacientes hipertensos de 18 años o más atendidos en las consultas, como mínimo una vez, durante el año 2001. Anteriormente se había realizado una prueba piloto a la auditoría definitiva para entrenamiento del personal auditor, que era ajeno por completo a los centros auditados. El período de evaluación estuvo comprendido entre el 1 de enero y el 31 de diciembre de 2001.
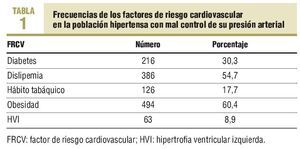
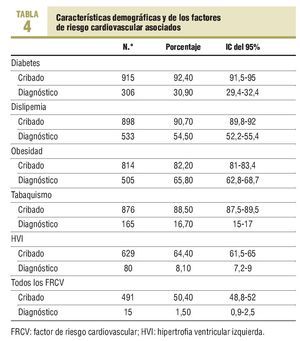
Se recogieron las siguientes variables: edad, sexo, fecha de diagnóstico de la HTA, número de mediciones de presión arterial efectuadas para llegar al diagnóstico y existencia de sus medias (PAM), diagnóstico correcto o no de la HTA, valores de todas las mediciones de presión arterial: presión arterial sistólica (PAS) y presión arterial diastólica (PAD) efectuadas durante el año 2001, existencia de alguna medición de presión arterial en los últimos 6 meses; cribado y diagnóstico de los FRCV: diabetes, dislipemia, tabaquismo, obesidad e hipertrofia ventricular izquierda (HVI), y cálculo del riesgo cardiovascular; constancia en la HCAP de modificación del estilo de vida (MEV) y pautas farmacológicas antihipertensivas; cifras de mal control de presión arterial reiteradas (dos o más visitas consecutivas en las que se detectaron cifras de presión arterial 3 139/89 mmHg) y actitud tomada por el médico (aumento/sustitución/combinación de los fármacos, o sin modificación). Los indicadores de evaluación siguen la normativa de la guía de HTA para la atención primaria11 y los diferentes organismos6,7,17,18.
Se obtuvieron medias y desviaciones estándar (DE) (variables cuantitativas) y porcentajes para las variables cualitativas. Se calcularon los IC del 95% de las proporciones estimadas. Se utilizó una prueba de la t de Student para la comparación de medias para las variables cuantitativas y la prueba de la c2 para las variables cualitativas. Se consideró que había diferencias estadísticamente significativas cuando el valor de p era £ 0,05. Se utilizó el paquete estadístico SPSS 10.1.
Resultados
Del total de los 990 hipertensos, 669 (67,6%) presentaron presiones arteriales reiteradamente mal controladas. De éstos, un 59,2% eran mujeres, con una media ± desviación estándar de edad de 66,1 ± 13,2 años. La PAS media fue de 152,1 ± 12,5 mmHg y la PAD media fue de 87,1 ± 12,1 mmHg.
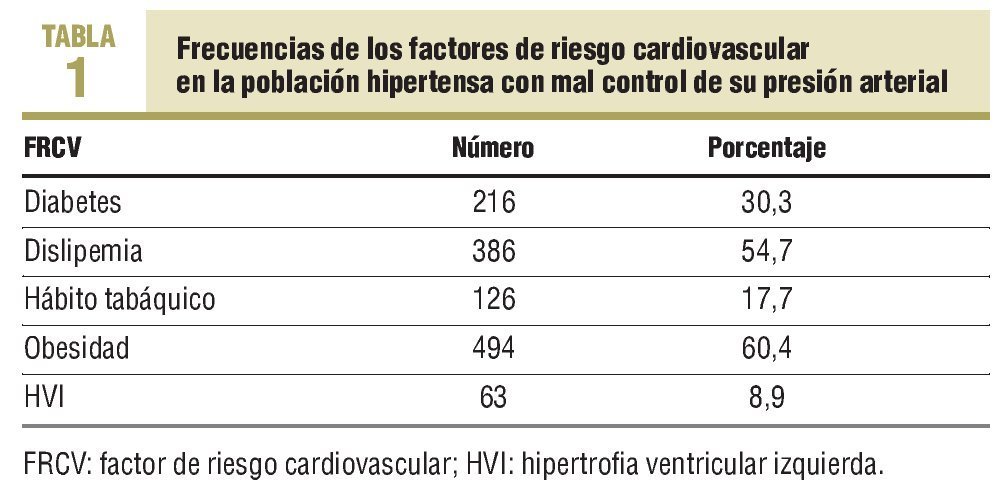
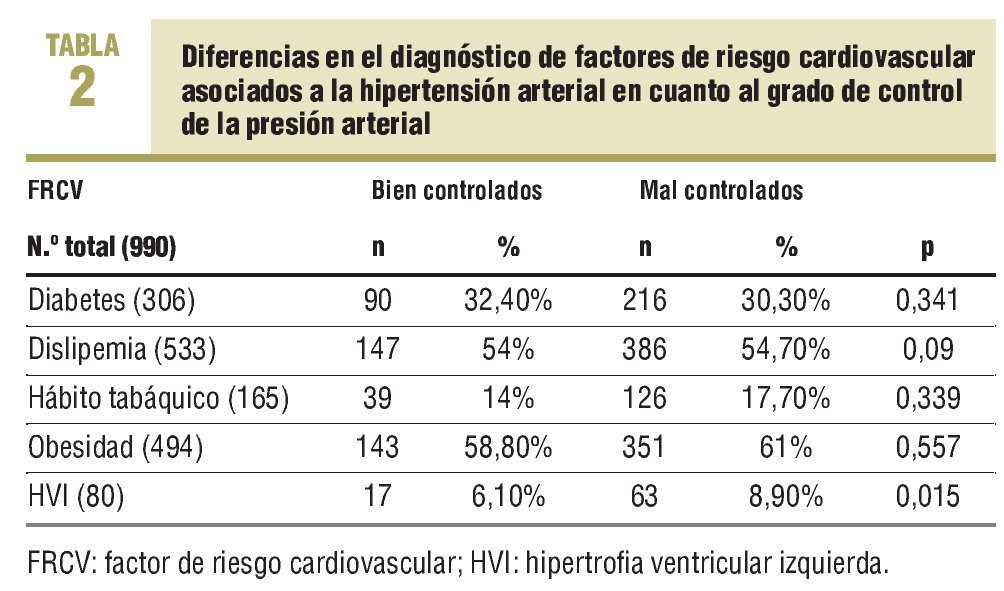
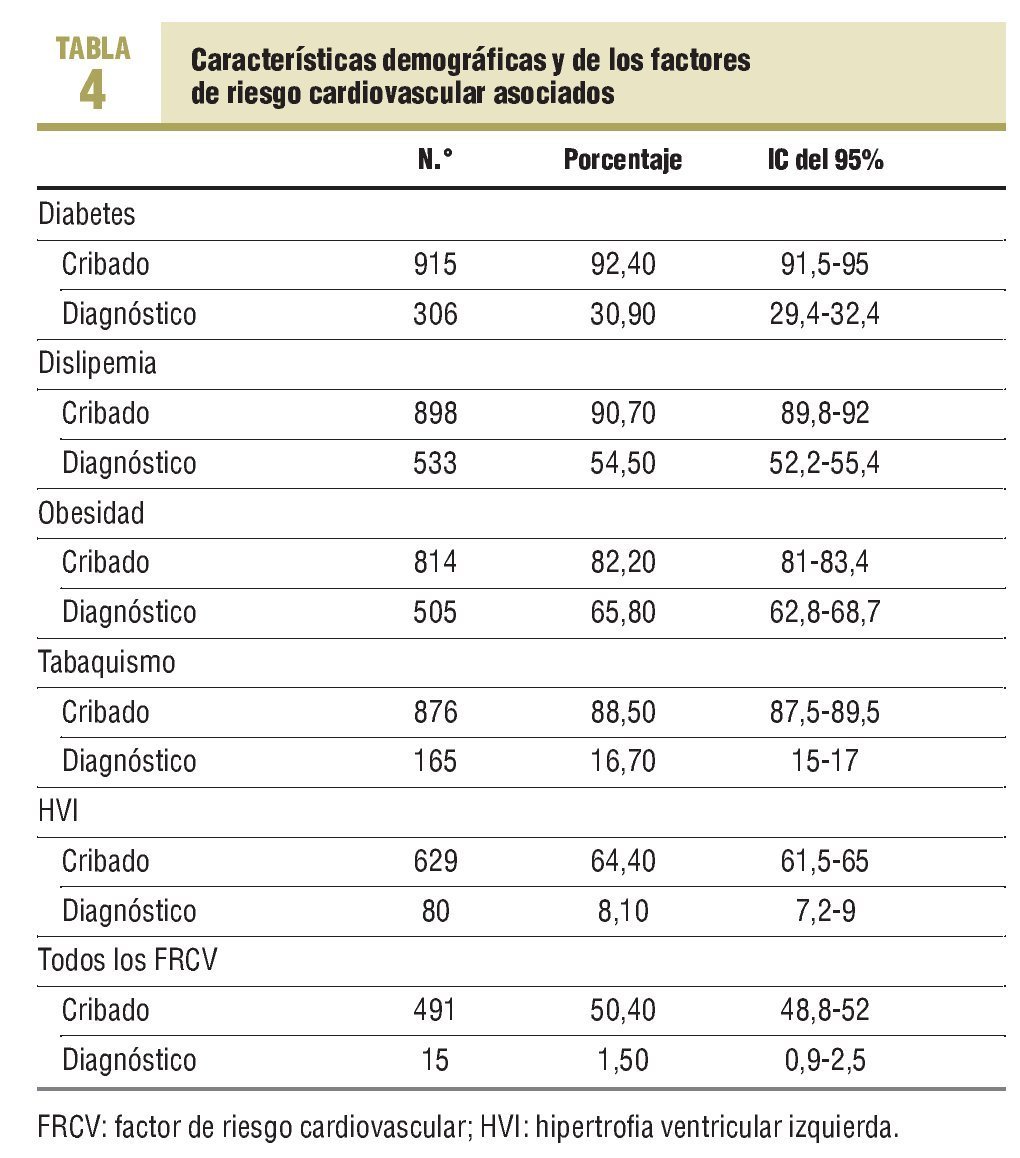
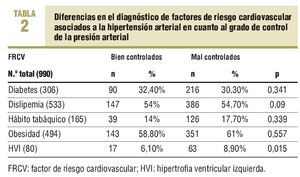
Entre los hipertensos con mal control, un 30,3% también eran diabéticos. En la tabla 1 se observa la frecuencia de FRCV en los pacientes con mal control arterial. Destaca la presencia de más casos con HVI en los pacientes con mal control de su presión arterial (p < 0,015), sin que se hayan detectado diferencias estadísticamente significativas en el resto de FRCV (tabla 2). No se observó ninguna variable relacionada directamente con esta falta de control.
De entre todos los hipertensos, un 15,4% seguía única y exclusivamente modificaciones del estilo de vida. Los cambios del estilo vida se aconsejaron al 73,2% de todos los pacientes. De los tratados farmacológicamente, el 40,8% recibía monoterapia, el 31,3%, 2 antihipertensivos, y el 12,5%, 3 fármacos para controlar su HTA.
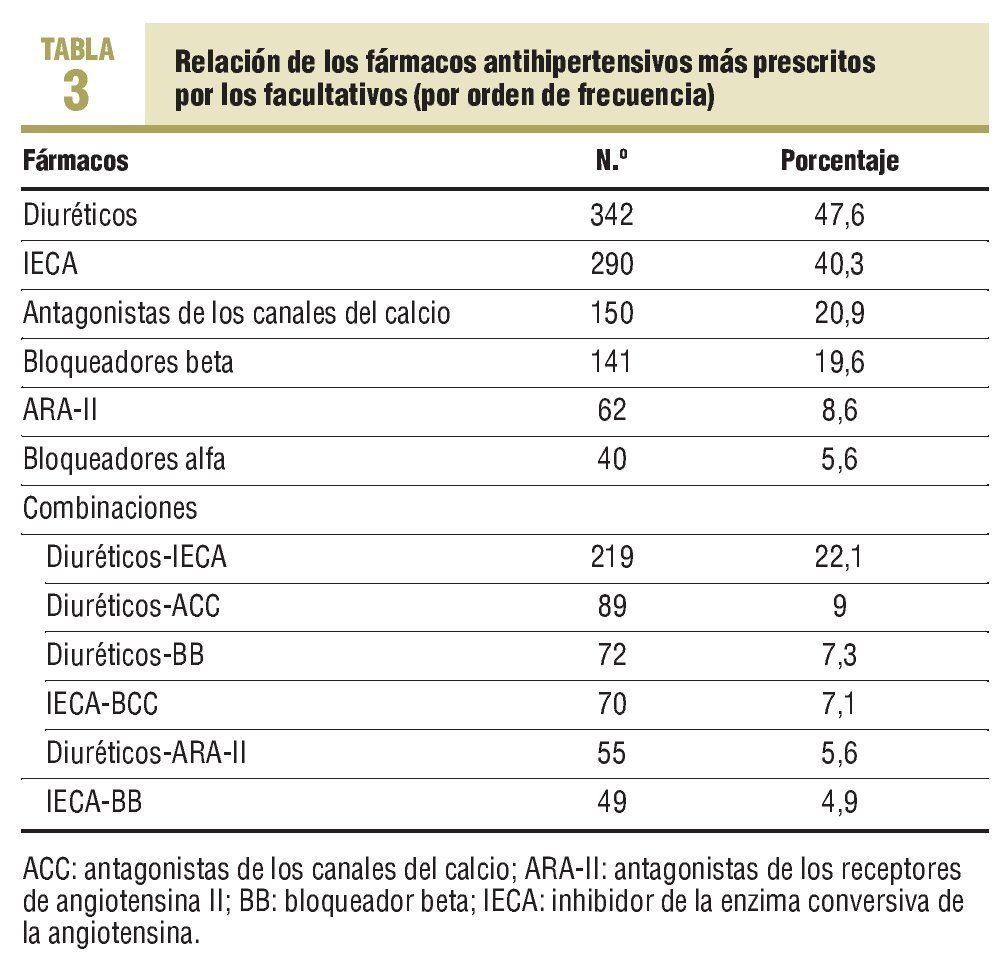
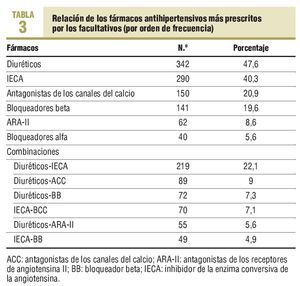
Los grupos farmacológicos y sus asociaciones se distribuyeron como se expone en la tabla 3.
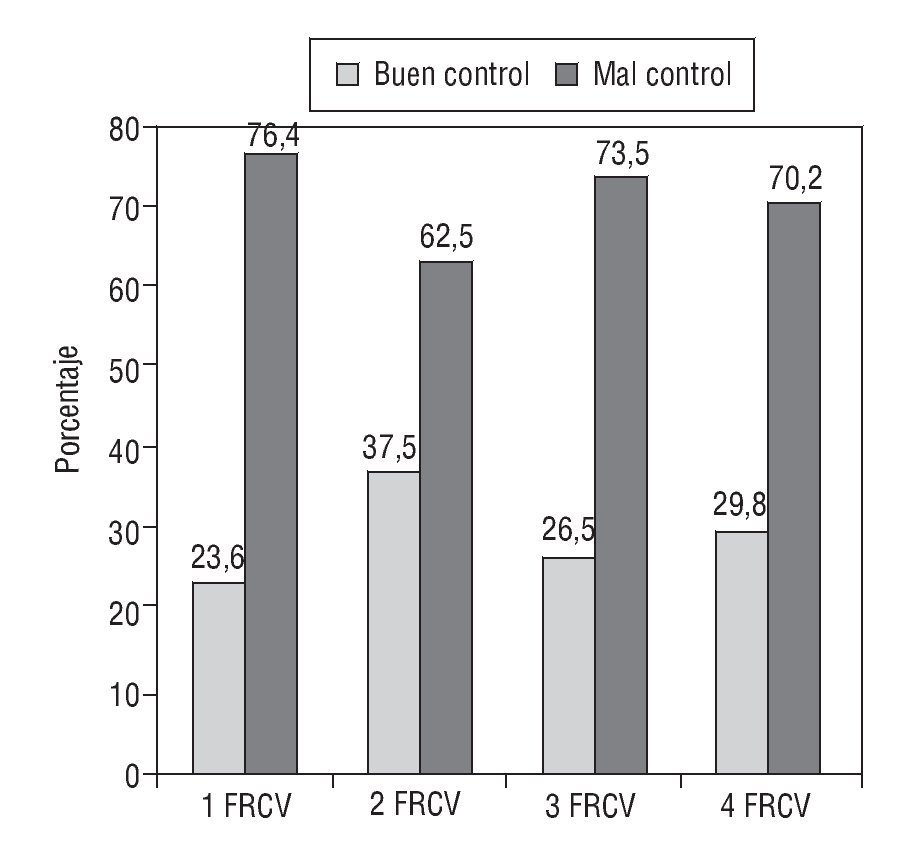
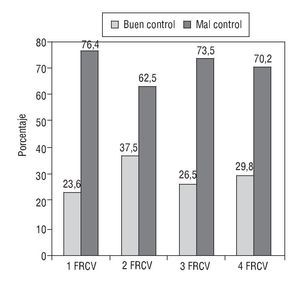
En la figura 1 se relaciona la presencia de FRCV con el grado de control de la presión arterial. El cribado y la prevalencia de los FRCV asociados y de las variables demográficas se exponen en la tabla 4.
FIGURA 1 Descripción del grado de control en función del número de factores de riesgo cardiovascular (FRCV).
El 60,2% de los hipertensos mal controlados con 3 3 FRCV recibían dos o más fármacos para controlar su HTA.
Ante cifras de presión arterial repetidamente elevadas, el médico realizó alguna modificación terapéutica en el 76,8% de los casos y adoptó una actitud expectante en el 23,2% restante. Esta actitud expectante se observó con mayor frecuencia entre los mayores de 65 años (p < 0,0001) y entre los pacientes que presentaban HTA de grado I (PAS, 140-149 mmHg/PAD, 90-99 mmHg) (p < 0,0001). Con el análisis multivariado se observó que entre los pacientes que presentaban una PAS media comprendida entre 140 y 149 mmHg o una PAD media entre 90 y 99 mmHg, la actitud expectante se producía 1,5 y 3,3 veces más, respectivamente, que en los que presentaban valores más elevados, aunque este dato no era estadísticamente significativo (PAS media, odds ratio [OR] = 1,5; IC del 95%, 0,39-5,73; PAD media, OR = 3,3; IC del 95%, 0,81-13,44). No se observó relación alguna con la edad.
En el global de los hipertensos con mal control y con más de 3 FRCV, se tuvo una conducta expectante en el 44,4% de los casos, frente a una actitud de cambio en el 50,7% de los hipertensos con menos de 4 FRCV, aunque estas diferencias no tuvieron una significación estadística.
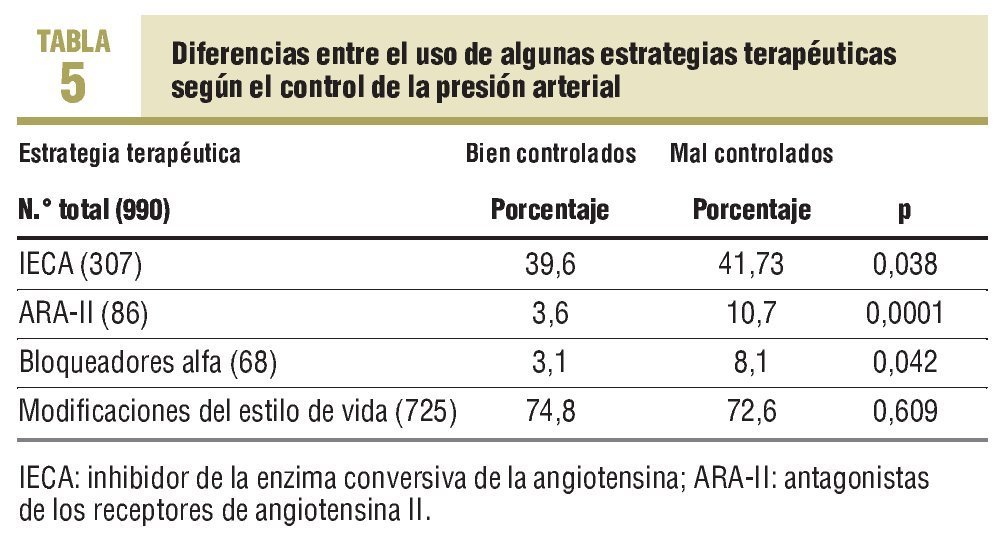
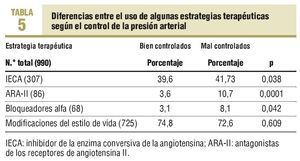
En cuanto a los cambios realizados en el tratamiento, se aumentó la dosis farmacológica en un 25,4% de los casos (IC del 95%, 0,19-0,31), en un 25% de los casos (IC del 95%, 0,19-0,30) se sustituyó el antihipertensivo por otro de una clase diferente, y en el 49,6% de los casos (IC del 95%, 0,43-0,56) se usó una combinación de fármacos hipotensores. Los más prescritos en este subgrupo de hipertensos fueron: diuréticos, con un 48,7% (n = 347), inhibidores de la enzima conversiva de la angiotensina (IECA), con un 41,7% (n = 297), antagonistas del calcio, con un 21,5% (n = 153), bloqueadores beta, con un 17,1% (n = 122), antagonistas de los receptores de la angiotensina (ARA-II), con un 10,7% (n = 76) y bloqueadores alfa, con un 8,1% (n = 58). Las diferencias entre el uso de algunas estrategias terapéuticas varían según el control de la presión arterial, como se observa en la tabla 5.
Discusión
Las estrategias actuales4,5,8 en la HTA enfatizan las intervenciones para contribuir en la reducción global del riesgo cardiovascular de los pacientes hipertensos, en especial si tienen asociados otros FRCV o enfermedad vascular, y en buscar una reducción óptima de la presión arterial.
Los resultados del estudio DISEHTAC II demuestran un buen control de la presión arterial en el 32,4% de los hipertensos, cifras que revelan una mejoría respecto a los anteriormente obtenidos en el DISEHTAC I, y son sensiblemente superiores a los descritos por Hyman19 (24%), y similares al 36,1% referido en el estudio PRESCAP 200220, al 32,3% del estudio de Seculi21 o al 33% de Pratik, aunque aún están lejos del objetivo que marcan las últimas recomendaciones del JNC VII (50%)4.
Históricamente, el bajo control de la presión arterial se había atribuido a la falta de eficacia o de accesibilidad del sistema sanitario, o a ambos factores. Por ello, la práctica del médico sobre el tratamiento de la HTA puede afectar al grado de control de la presión arterial. Sorprendentemente, en algunos estudios realizados también en atención primaria como el Controlpres 200322, la detección de actitudes permisivas ante hipertensos no controlados alcanzaba el 84,6%, mientras que, como se observa en nuestro estudio, sólo el 23,2% de los facultativos no adoptó medida alguna. De acuerdo con los resultados obtenidos también por Hyman19,23, la falta de acción se observa sobre todo ante elevaciones medias de la PAS comprendidas entre 140 y 150 mmHg y en edades > 65 años. Esto se podría explicar por una renuncia del médico a la prescripción de más fármacos ante cifras próximas a la normalidad, o bien por no creer en la aplicación de un tratamiento más agresivo en edades extremas de la vida con los inconvenientes que ello conlleva, a pesar de que los últimos consensos siguen recomendando los mismos principios que para la población general hipertensa, como se comunicó en los estudios SHEP24 y SCOPE25, en los que la reducción de la presión arterial en pacientes ancianos aporta beneficios en cuanto a la menor incidencia de episodios vasculares. La PAS es la que cuesta más controlar, como se demuestra en múltiples estudios referidos en la literatura médica20,22.
Aun así, en casi el 70% restante sí se realizó algún cambio en el tratamiento, con una tendencia cada vez más acusada a utilizar la combinación de grupos más que a su cambio o sustitución, a diferencia de los resultados obtenidos por los diversos estudios. Por ejemplo, Coca et al13,22 observaron que sólo en el 12% de los casos se realizaba alguna modificación, y la sustitución es la actitud más frecuente. Alrededor de un 15% de los pacientes no recibía ningún tratamiento hipotensor, un resultado muy superior al observado en los estudios Controlpres 200113 (3%) y Controlpres 200322 (2%), aunque quizás estas diferencias podrían explicarse por la utilización de diferentes metodologías. El porcentaje de pacientes que no está siendo tratado con ningún fármaco disminuye a medida que aumenta la presencia de más FRCV asociados con su HTA. En cuanto a los hipertensos que reciben tratamiento farmacológico, son más del 80%, lo que contrasta con otros resultados muy inferiores19.
Los diuréticos son los fármacos recomendados como de primera línea en el tratamiento de la HTA4,26 y los profesionales participantes se ajustan a estas directrices; son el grupo farmacológico más utilizado, a diferencia de otros trabajos13,22,23, en los que los más prescritos fueron IECA y ARA-II, quedando los diuréticos por debajo de estos 2 grupos. El uso de IECA, ARA-II y bloqueadores alfa aumenta a medida que los pacientes presentan un peor control; resulta lógico, para conseguir un control óptimo, utilizar más grupos de antihipertensivos en combinación. Cuando la presión arterial es > 20/10 mmHg respecto a los valores establecidos, debe plantearse iniciar el tratamiento con 2 fármacos4. En nuestra muestra, el 50,8% de los pacientes recibían tratamiento con, como mínimo, 2 fármacos hipotensores, y la combinación más frecuente era IECA-diuréticos; en otros estudios22, ARA-II-diuréticos es la que ocupa el primer lugar. El grupo de pacientes con tres o más FRCV estaban tratados con, al menos, 3 hipotensores, a pesar de que no siempre se consigue un buen control de sus cifras de presión.
Una de las limitaciones de este estudio, al ser de tipo observacional, es que no puede asegurarse una inferencia casuística; además, debe tenerse en cuenta que al ser un antesdespués, ya ha habido previamente una intervención, con lo cual, los resultados (más óptimos respecto a otros estudios) podrían estar sobrevalorados.
A partir de los resultados obtenidos se puede afirmar que la actitud del médico de atención primaria es más activa. En la mayoría de los pacientes hipertensos y ante una insuficiente reducción de las cifras de presión arterial se procede a adoptar una modificación terapéutica, y ésta, en la mayoría de los casos, es la asociación de fármacos hipotensores.
Lo conocido sobre el tema
•La hipertensión arterial es un factor de riesgo cardiovascular de alta prevalencia y con un nivel de control bajo.
•Están bien establecidas las dificultades existentes relacionadas con este bajo control.
•La tendencia general es a ser bastante conservador en su tratamiento, y son escasas las modificaciones terapéuticas realizadas, pese a que existan reiterados controles deficientes.
Qué aporta este estudio
•A pesar de la tendencia general a la conducta expectante, se tiende a mejorar en los cambios terapéuticos.
•Los factores más relacionados con la falta de cambios en la medicación son la edad de los pacientes y las cifras de presión arterial en el límite de la normalidad.
•Cuando se realizan cambios en este tratamiento, la actitud más frecuente es la asociación de fármacos.
El trabajo contó con la esponsorización, para la realización del trabajo de campo, del grupo Vita.
Correspondencia: S. Pérez Zamora.
Rambla Guipúzcoa, 79, 10-1. 08020 Barcelona. España.
Correo electrónico: 32696spz@comb.es
Manuscrito recibido el 3-6-2005.
Manuscrito aceptado para su publicación el 18-2-2008.