Hemos leído el interesante trabajo de Ramos-Morcillo et al., publicado recientemente en su revista, sobre las actividades preventivas en atención primaria1, donde analizan la actitud de los médicos y enfermeras del sistema sanitario público andaluz ante las intervenciones preventivas y de promoción de la salud (PPS), y estudian su relación con distintas variables sociolaborales y con las competencias autodeclaradas en materia preventiva.
Los autores encuentran que los profesionales encuestados, en general, consideran importantes las actividades PPS y tienen una actitud favorable hacia ellas. También perciben la existencia de barreras y obstáculos para la realización de las intervenciones preventivas y una moderada necesidad de mejorarlas, detectando oportunidades para ello1.
Recientemente hemos publicado un trabajo, también centrado en las actividades PPS2, donde se recogían, entre otros aspectos, la posible relación de los estilos de vida de una muestra representativa de los médicos de atención primaria de Mallorca (n=185) y su influencia en la práctica de actividades PPS efectuadas a sus pacientes. Este aspecto, que no ha sido objeto de estudio en el trabajo de Ramos-Morcillo et al.1, consideramos que tiene un alto interés por sus repercusiones potenciales sobre la salud de los pacientes, y puede complementar la comprensión de las actuaciones preventivas de los profesionales de atención primaria.
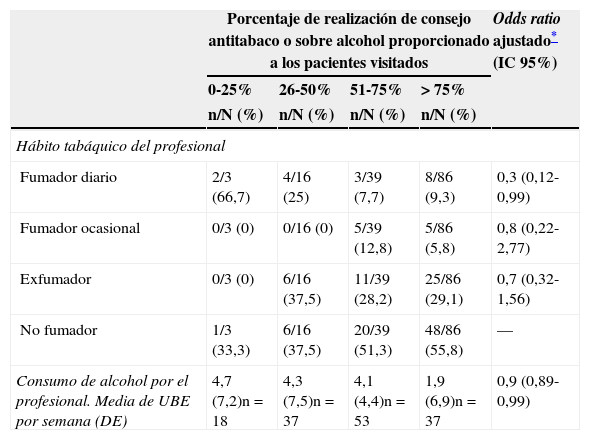
En nuestro trabajo2, los médicos de familia que fumaban o que consumían alcohol efectuaban menos actividades preventivas sobre el tabaquismo e intervenían menos sobre el consumo de alcohol de sus pacientes (p<0,05) (tabla 1), hecho confirmado por otros autores3. Es más, la influencia de los hábitos de vida de los profesionales sobre las tareas preventivas que aconsejan a sus pacientes también se ha demostrado de forma clara y consistente para otros factores de riesgo distintos del tabaco y del alcohol4,5.
Asociación entre hábito tabáquico y consumo de alcohol del profesional, y actividades preventivas sobre tabaquismo y sobre alcohol realizadas a los pacientesa
| Porcentaje de realización de consejo antitabaco o sobre alcohol proporcionado a los pacientes visitados | Odds ratio ajustado* (IC 95%) | ||||
|---|---|---|---|---|---|
| 0-25% | 26-50% | 51-75% | >75% | ||
| n/N (%) | n/N (%) | n/N (%) | n/N (%) | ||
| Hábito tabáquico del profesional | |||||
| Fumador diario | 2/3 (66,7) | 4/16 (25) | 3/39 (7,7) | 8/86 (9,3) | 0,3 (0,12-0,99) |
| Fumador ocasional | 0/3 (0) | 0/16 (0) | 5/39 (12,8) | 5/86 (5,8) | 0,8 (0,22-2,77) |
| Exfumador | 0/3 (0) | 6/16 (37,5) | 11/39 (28,2) | 25/86 (29,1) | 0,7 (0,32-1,56) |
| No fumador | 1/3 (33,3) | 6/16 (37,5) | 20/39 (51,3) | 48/86 (55,8) | — |
| Consumo de alcohol por el profesional. Media de UBE por semana (DE) | 4,7 (7,2)n=18 | 4,3 (7,5)n=37 | 4,1 (4,4)n=53 | 1,9 (6,9)n=37 | 0,9 (0,89-0,99) |
DE: desviación estándar; IC: intervalo de confianza; UBE: unidades de bebida estándar.
En este sentido, existe evidencia empírica de que los hábitos de salud y los estilos de vida de los médicos, junto a sus creencias y nivel de conocimientos, representan un papel esencial a la hora de aconsejar a sus pacientes sobre conductas de riesgo, como comentan Ramos-Morcillo et al. en su artículo1. Además, estos profesionales constituyen un referente y modelo para las personas con quienes interaccionan6. Así, el estudio de los hábitos cotidianos de los médicos cobra importancia no solo por las implicaciones para su propia salud, sino también por su gran influencia sobre la salud de sus pacientes4. Este fenómeno es trascendente ya que el profesional de la salud consumidor de tabaco o alcohol no estará en la situación ideal para movilizar cambios de conducta en sus pacientes5.
Teniendo en cuenta que las actitudes de los profesionales sanitarios de atención primaria son uno de los factores determinantes que pueden facilitar u obstaculizar la realización de actividades PPS, coincidimos con Ramos-Morcillo et al.1, cuando concluyen que se debe trabajar en las actitudes de los profesionales orientadas al mantenimiento y mejora de las actividades PPS, y que las organizaciones sanitarias deberían implementar intervenciones adaptadas a los distintos perfiles profesionales. Sería oportuno añadir a estas conclusiones, la conveniencia de no olvidar los hábitos de vida del médico, ya que pueden condicionar de forma trascendente sus intervenciones preventivas. Sería conveniente diseñar programas específicos orientados a la modificación de los comportamientos de riesgo de la población médica, no solo por los beneficios sobre su propia salud, sino también por la repercusión sobre la salud de sus pacientes.