Introducción
La comunicación clínica representa hoy día uno de los aspectos fundamentales de la atención médica y no sólo en el ámbito de la atención primaria sino en cualquier rama clínica. Supone precisamente el método a través del cual dicha atención se produce y son ya muchos los estudios bien diseñados que muestran que una comunicación clínica efectiva afecta de forma positiva al proceso diagnóstico-terapéutico1. Para conseguir y mantener una comunicación clínica eficaz, los médicos deben dominar una serie de habilidades, tener unos conocimientos específicos y presentar unas actitudes bien definidas2. Las habilidades comunicacionales son específicas, observables y pueden evaluarse3,4. Actualmente la comunicación clínica constituye una parte importante de los currículos de medicina, tanto en pregrado como en posgrado5,6. En España el «Programa Nacional de la Especialidad de Medicina de Familia»7 incluye la formación en entrevista clínica como una tarea educativa que debe desarrollarse en la formación de estos médicos; sin embargo, esta recomendación resulta genérica e insuficientemente sistematizada, de modo que su aplicación ha resultado muy dispar. En el pregrado dicha formación, donde existe, es meramente testimonial. Por lo tanto, dados la importancia clínica y el carácter incipiente en materia docente en el que se encuentra esta importante área en nuestro país, un paso previo al diseño de programas específicos de formación lo constituye el conocer cuál es el grado de dominio que nuestros estudiantes, residentes o médicos tienen de las habilidades de comunicación básicas y que actitudes presentan realmente en el proceso de la consulta. En el momento presente no disponemos de una información de este tipo que sea fiable y generalizable. Así, el objetivo del presente trabajo es conocer precisamente cómo evolucionan en su comportamiento (actitudes y uso de habilidades y tareas relacionales) los residentes de medicina de familia a lo largo de su tercer año de residencia.
Material y métodos
Diseño y población de estudio
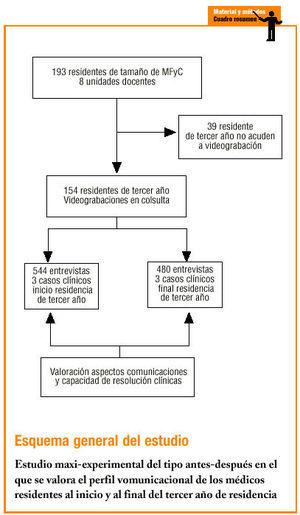
Estudio cuasi-experimental del tipo antes-después. La población de estudio incluyó a los residentes de tercer año (RR) de 8 UUDD del país: Córdoba, Vizcaya, Cantabria, Jaén, Sevilla, Málaga, Asturias y Orense (n = 379). Se estimó que sería necesario estudiar a 186 sujetos, teniendo en consideración los siguientes criterios: tomando como referencia el porcentaje de respuestas correctas con el cuestionario que utilizamos para medir los conocimientos, actitudes y habilidades comunicacionales (GATHA-RES); se estimó que este sería de un 30% al comienzo del tercer año (antes) y un 50% al finalizarlo (después), por lo que la magnitud de la diferencia a detectar era de un 20%. Se asumió un error alfa del 5%, un error beta del 20%, una hipótesis bilateral, una razón 1:1 y un 10% de pérdidas. Mediante muestreo aleatorio estratificado por UUDD, de los RR que cumplían los criterios de inclusión se seleccionó un total de 193 sujetos. Se excluyeron 23 RR, principalmente porque no dieron su consentimiento para participar en el estudio o por estar de baja laboral durante un período de tiempo prolongado.
Escenarios clínicos
Los RR afrontaron 6 casos clínicos (A, B y C), que se desarrollaron en forma de 3 encuentros clínicos al comenzar el residente su tercer año de formación y otros tres en el último mes de aquél. Los escenarios clínicos los diseñó un grupo de trabajo ad hoc compuesto por médicos de familia y expertos en la valoración de competencias clínicas. Estos casos estaban apareados 2 a 2, es decir, aunque con contenidos clínicos diferentes, tenían características similares en cuanto a su complejidad. Así, el caso A correspondía a un problema biomédico en una persona de 65 años sin ningún tipo de dificultad añadida en el ámbito de lo psicosocial y relacional. En la situación «pre» (antes) correspondía a una reagudización leve de asma y en la «post» (después) a una diarrea. El caso B representaba una manifestación orgánica: somatización (cefalea/lumbalgia) de un problema psicosocial (estrés por posible traslado/estres familiar por comienzo de su trabajo) en el que una paciente de 30 años expresaba su expectativa (realización de una TAC/derivación a especialista) para precipitar una negociación. El caso C correspondía a una mujer de 45 años con un problema orgánico (gonartralgia inflamatoria/dolor abdominal), con miedos específicos (invalidez/cáncer) y emoción intensa (muerte de su madre/mastectomizada por cáncer), en el que también se hacía una demanda específica (derivación/analítica) que obligara a precipitar una negociación. Los casos fueron representados por pacientes estandarizados a los que se les entrenó siguiendo unas directrices preestablecidas y consensuadas por el equipo responsable. Durante las grabaciones se realizaron controles para valorar el grado de adecuación o desviación del papel interpretado por cada actor. Igualmente el responsable de esta sección valoró un grupo de entrevistas de cada uno de los actores durante el período de grabaciones que permitió una mayor homogenización. Todos los encuentros médico-paciente se grabaron en vídeo. Los RR sabían que eran pacientes estandarizados y se les pidió que actuasen como si se tratara de una consulta real. El tiempo máximo del que dispusieron fue de 10 minutos por cada encuentro.
Variables del estudio y fuentes de información
Durante el período los RR realizaron las actividades formativas y asistenciales que marca el Programa Nacional de la Especialidad, con las adaptaciones locales propias y que se caracteriza principalmente por su labor asistencial a tiempo completo en el centro de salud tutorizados por un médico de familia.
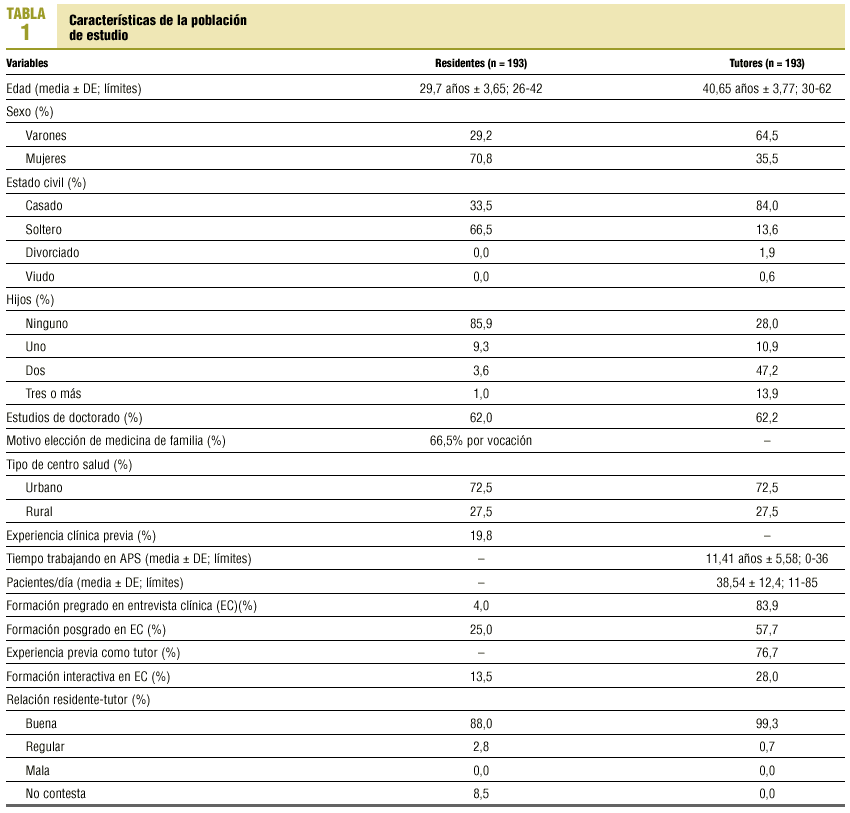
Mediante cuestionarios autocumplimentados se recogió información sobre las características de cada UD, de los tutores y sus RR. También se determinó el tiempo empleado en llevar a cabo las entrevistas.
Instrumento de valoración de las entrevistas
El instrumento de medida utilizado fue el cuestionario GATHA-RES (anexo 1). Se trata de una herramienta diseñada y desarrollada en nuestro país para evaluar el perfil comunicacional del médico residente. Este cuestionario está estructurado en tres ejes o dimensiones: a) actitudes; b) tareas, y c) habilidades y ha sido objeto de un proceso de validación y fiabilidad previo, para el que se partió de un cuestionario original denominado GATHA BASE de 47 ítems y que tenía una validez de consenso realizada por expertos en comunicación (Grupo Comunicación y Salud). El proceso de validación seguido para conseguir un cuestionario adecuado para la población diana (residentes) en la que se quería utilizar consistió en una valoración de su consistencia interna y fiabilidad interobservador8, seguido de una valoración de su validez de contenido y fiabilidad intraobservador9. Se obtuvo un cuestionario de 27 ítems con un alfa de Cronbach de 0,8 y una fiabilidad interobservador para cada ítem medida por el índice kappa de entre 0,41 y 0,95 y un coeficiente de correlación intraclase (CCI) de 0,97. La validez de contenido se realizó mediante un análisis factorial que reveló una estructura con 9 factores que explicaba el 62% de la variancia. Para la fiabilidad intraobservador se usaron 47 entrevistas del propio trabajo, camufladas entre otras grabaciones de vídeo que se remitieron a la evaluadora en 4 envíos mensuales durante los 4 meses que duró el proceso de valoración de éstas. La concordancia intraobservador fue elevada, obteniéndose los siguientes resultados: primer mes: kappa > 0,63 y < 1, CCI: 0,94; cuarto mes: kappa: > 0,8 y < 1, CCI: 0,95.
Todas las entrevistas las evaluó una observadora «ciega» a la situación pre-post de los RR. Esta valoradora fue previamente entrenada en el uso del cuestionario GATHA-RES, realizándose una evaluación de su fiabilidad inter e intraobservador (antes comentada).
Para el presente estudio la puntuación máxima que se podía obtener variaba en función de cada caso. En el caso A la puntuación real máxima que se podía conseguir era de 23 puntos, ya que los ítems 9, 25, 26 y 27 no procedían. En el caso B la puntuación máxima era de 26 puntos: el ítem 27 no procedía y los ítems 6 y el 12 era positivo para todos los casos. En el caso C la puntuación máxima que podía alcanzarse era la del cuestionario en su totalidad (27 puntos).
Análisis estadístico
La codificación y procesamiento de los datos la realizaron con el programa Access (Microsoft Office) 2 personas de manera independiente, bajo la supervisión del investigador encargado del análisis estadístico, que llevó a cabo controles internos consistentes en el muestreo sistemático de 1 de cada 10 cuestionarios y la comprobación de su veracidad. El análisis estadístico consistió en un estudio descriptivo de las variables con cálculo de los intervalos de confianza para el 95% de seguridad (IC del 95%) en los principales estimadores, bivariado (test de McNemar o prueba exacta de Fisher para la comparación del porcentaje de respuestas obtenidas en cada ítem del cuestionario antes y después del período de estudio, t de Student para la comparación de datos apareados puntuaciones totales medias con el GATHA-RES antes y después, coeficiente de correlación de Pearson para comprobar el grado de correlación entre las puntuaciones obtenidas antes y después del estudio y ANOVA de una vía para comprobar la relación entre el tiempo utilizado en llevar a cabo las entrevistas y la puntuación con el GATHA-RES) y multivariado (regresión lineal múltiple; método enter), éste con el objeto de identificar aquellas variables independientes relacionadas con la puntuación promedio de las 3 entrevistas obtenida con el GATHA-RES al finalizar su período de residencia (situación post). Se consideró un nivel de p < 0,05 y todos los contrastes fueron bilaterales. El paquete estadístico utilizado fue el SPSS
Resultados
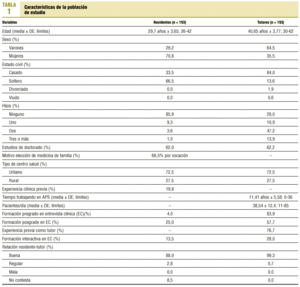
En la tabla 1 se detallan las principales características de la población de RR de medicina de familia estudiada, así como de sus tutores y de las UUDD.
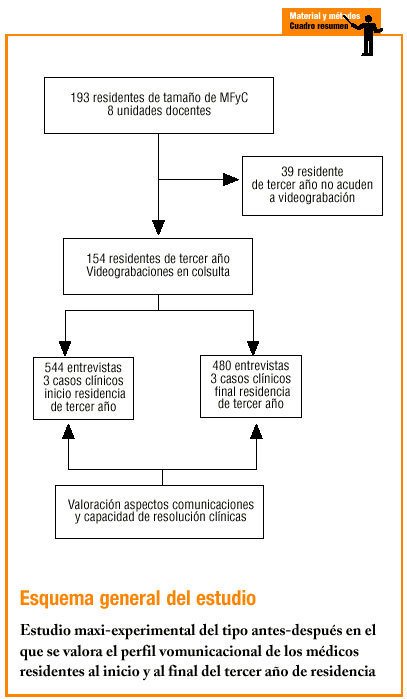
De los 193 RR que comenzaron el estudio lo completaron 154 (tasa de pérdidas, 20%). Estas pérdidas se produjeron por distintas causas (traslados, enfermedad, problemas técnicos con la grabación, etc.), pero la principal fue la no asistencia de los RR a las grabaciones.
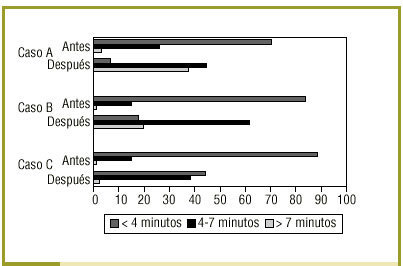
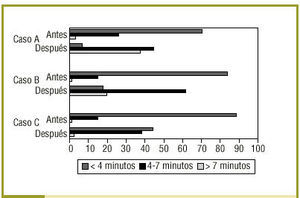
Se evaluó un total de 1.024 encuentros clínicos (544 antes y 480 después), ya que 17 se perdieron por problemas técnicos. La figura 1 recoge los tiempos empleados por los RR en realizar las entrevistas. Se observa una disminución significativa del tiempo dedicado a llevar a cabo los 3 casos, al comparar la situación antes y después del estudio.
Figura 1:Tiempo medio empleado por los RR en cada caso antes y después.
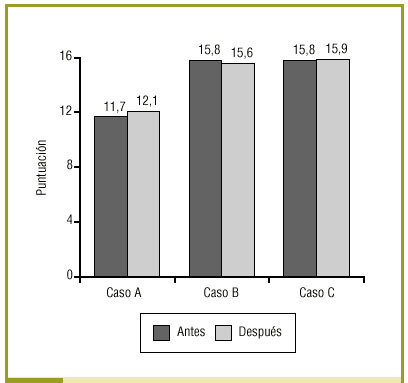
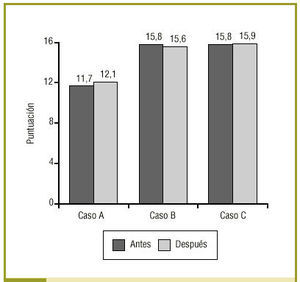
La figura 2 muestra las puntuaciones obtenidas globalmente por todos los RR en cada caso al comienzo y al final del tercer año. Se aprecia que las diferencias son mínimas y estadísticamente no significativas. Las puntuaciones medias oscilaron entre 11,66 puntos con el caso A inicial (límites: 6-17 puntos; DT: 1,98; IC del 95%, 11,38-12,06) y 15,90 puntos del caso C final (límites, 8-22; DT, 2,84; IC del 95%, 15,46-16,45). Existe una relación directamente proporcional entre el tiempo utilizado en hacer las entrevistas y las puntuaciones medias obtenidas en cada uno de los casos (p < 0,05).
Figura 2:Puntuaciones medias obtenidas por los RR con el cuestionario GATHA-RES para cada caso al comienzo y al final del estudio.
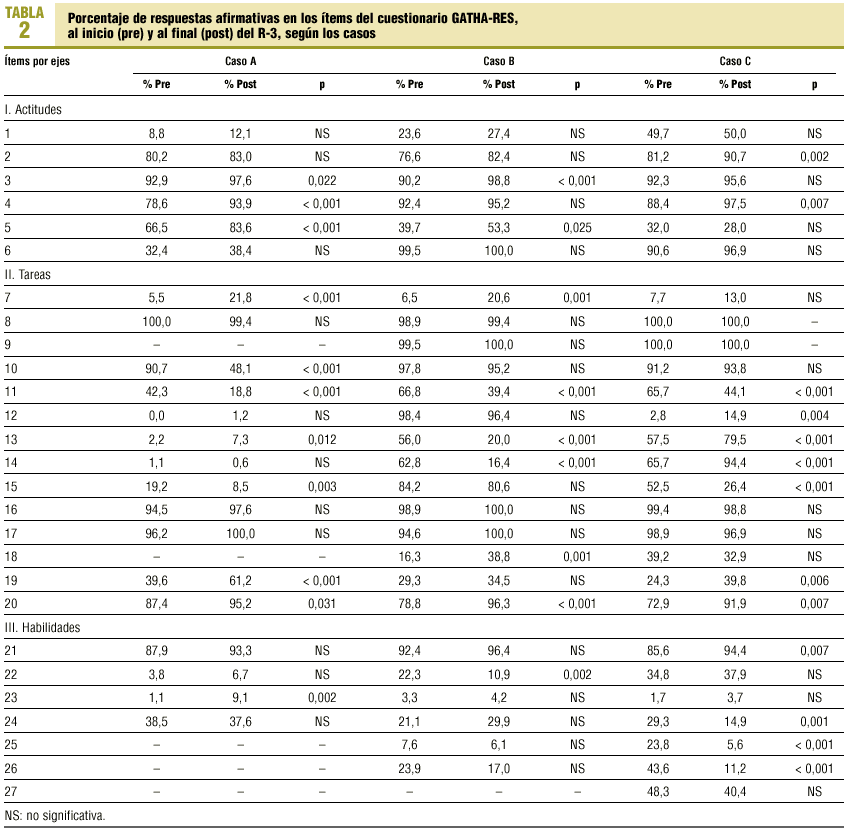
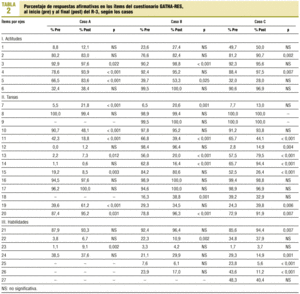
En la tabla 2 se detallan los resultados obtenidos por los RR en cada uno de los ítems de las 3 áreas o ejes en que se divide el cuestionario GATHA-RES, en las situaciones de antes y después. En el caso A se observan ganancias estadísticamente significativas en aspectos relacionados con la seguridad (ítem 3), prestar más atención (ítem 4) y aspectos formales y de organización de la consulta (ítems 5, 7, 19 y 20). Al final se valoran peor los aspectos sociofamiliares (ítem 15) o el impacto del síntoma en la vida diaria (ítem 11). En el caso B, pueden observarse bajas tasas de cumplimiento con, además, empeoramiento al final principalmente en los aspectos relacionados con la exploración del impacto que el proceso tiene en la vida de la paciente (ítem 11), del estado de ánimo (ítem 13), de los AVE (ítem 14) y en menor medida, del entorno sociofamiliar (ítem 15), señalamientos (ítem 22) e incluso en los ítems de negociación (25 y 26). También aquí se mejora en aspectos relacionados con la formalidad (20) y la organización (7 y en menor medida 19). Finalmente, con el caso C se observa una similitud en las puntuaciones obtenidas entre el antes y el después que de nuevo traduce mejorías en los ítems que reflejan formalidades y organización de la consulta (ítems 7, 19 y 20) que compensan las pérdidas que se producen en los ítems más importantes y resolutivos como la exploración del ámbito psíquico (ítem 13) y sociofamiliar (ítem 15), el impacto en la vida del paciente (ítem 11) y los aspectos de negociación de agenda y plan (ítems 25 y 26).
Se aprecian unos coeficientes de correlación entre las puntuaciones del comienzo y del final del estudio estadísticamente significativos (p < 0,05), aunque con una fuerza de correlación baja en todos los casos (caso A, 0,230; caso B, 0,242; caso C, 0,278; casos A + B + C, 0,3599).
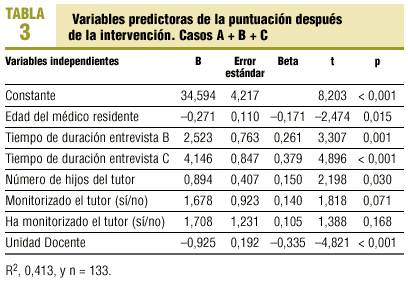
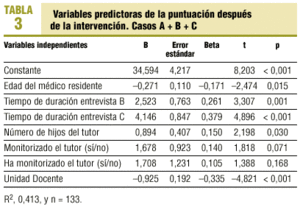
El análisis de regresión lineal múltiple del conjunto de los 3 casos (tabla 3) revela que las variables que mejor predicen el perfil comunicacional de los R-3 resultaron ser la edad (a mayor edad peor puntuación), el tiempo de duración de la entrevista (a más tiempo mejor puntuación), la formación del tutor en entrevista clínica y la UD.
Discusión
Este trabajo representa uno de los primeros intentos realizados en nuestro país para conocer aspectos de la comunicación clínica que desarrollan los médicos en general y residentes en particular en los encuentros clínicos. Este conocimiento previo es esencial para planificar y modificar, si viene al caso, los programas educativos, en función de datos empíricos reales y no basándose en meras suposiciones. El número de RR incluidos en el estudio es uno de los más numerosos, al igual que el número de centros que han participado, por lo que creemos que la consistencia de los resultados es elevada. Los resultados obtenidos, sin embargo, son globalmente negativos y están en línea con los comunicados por Torío y García en RR y médicos10. Estos autores, en el único estudio que conocemos que valora mediante grabaciones en vídeo el estilo de consulta de los médicos en nuestro país, constatan que éste es muy directivo sin que se pueda hablar de un estilo abierto y centrado en el paciente. Los RR mejoran las habilidades que se relacionan con los aspectos formales y de organización de la consulta en los 3 casos y sobre todo tras un año de trabajo en atención primaria (AP) acortan considerablemente la duración de las consultas. Este acortamiento se acompaña de mejorías muy discretas en el caso biomédico, por lo que aquí se podría admitir que en este tipo de consultas alcanzarían cierto grado de efectividad. No ocurre igual en los otros 2 casos, donde globalmente empeoran: no entran a valorar aspectos psicosociales claves y no emplean habilidades comunicacionales de gran importancia para establecer no sólo una relación eficaz sino para ser efectivos clínicamente con estos pacientes1.
Aunque no creemos que influyan sustancialmente en los resultados, la interpretación de éstos puede matizarse a la luz de una serie de limitaciones derivadas principalmente de aspectos metodológicos que conviene, sin embargo, apuntar. Así, por lo que se refiere al instrumento de medida, la naturaleza de la escala empleada, del tipo checklist, permite conocer sólo si una conducta o tarea específica se ha realizado durante la interacción, pero no en qué grado ésta se lleva a cabo, para lo que son mejores las escalas tipo Likert, o el análisis interacional11. Aspectos como los relacionados con la exploración del síntoma o con la información al paciente, aunque en la validación del cuestionario resultaron ser discriminativos8, no lo han sido aquí, por lo que no es posible valorar estas áreas. Otro aspecto importante es que este cuestionario no recoge el tipo de preguntas que hace el médico, es decir si éstas son abiertas, cerradas o dirigidas u otro tipo de facilitaciones narrativas12-16, ni tampoco quién domina la charla mediante un control del tiempo, o las sonrisas y otras características de charla social, aspectos todos ellos que se han relacionado con la calidad de la comunicación clínica12,15. Igualmente, no sabemos cuándo se producen en el curso de una entrevista las manifestaciones de empatía y comprensión, si son realmente en los momentos más apropiados ante lo que se ha llamado oportunidades empáticas17 o no. Finalmente, al analizar sólo comunicación clínica independientemente del diagnóstico, si aquélla es pobre no podemos descartar que los RR se hayan centrado en otros aspectos del proceso clínico. En este sentido, la experiencia con exámenes de competencias clínicas18 ha puesto de manifiesto cómo los clínicos con más experiencia puntuaban más bajo; creemos, sin embargo, que esto no es aplicable a residentes con una experiencia muy limitada.
A pesar de todo esto, el instrumento nos ofrece una información valiosa. En los papeles de los pacientes de los casos B y C existían numerosas claves que ofrecía el paciente y que eran invitaciones potenciales a explorar la agenda de éstos y así poder desarrollar habilidades y tareas tanto para construir una relación como para realizar una exploración psicosocial adecuada. A juzgar por los resultados, estas oportunidades no han sido aprovechadas. Por otra parte, este cuestionario ya ha demostrado tener validez de tipo discriminativo9,19, lo que apoyaría la validez de los resultados que aquí presentamos.
Otras limitaciones podrían estar en el diseño de los casos y en el hecho de que se trabajase con pacientes estandarizados, como ya hemos comentado antes. En primer lugar, no atender a pacientes auténticos y en las condiciones reales de consulta ha podido influir en los resultados. Sin embargo, las condiciones experimentales presentaban por otra parte características que a priori favorecían realizar entrevistas de forma adecuada; las más importantes quizás sean la existencia de un tiempo mayor que el habitualmente disponible y que el residente se encontrase a salvo de la presión de tomar decisiones que afecten realmente a personas. Ambas condiciones han sido utilizadas por nosotros mismos19 y por otros investigadores y han demostrado su utilidad12,13,15,20-23. Los desafíos clínicos, aunque de diferente complejidad, reflejaban casos reales de la práctica clínica en AP; sin embargo, se puede argumentar que un caso de cefalea produce generalmente más ansiedad en un médico en formación que una lumbalgia. Es posible que los RR, en el caso B, se preocupasen de hacer una exploración física más exhaustiva en la cefalea (caso B previo), empleando más tiempo, lo que pudo influir en la disminución del tiempo que se observó en la lumbalgia del final (caso B post), pero esto, sin embargo, no justifica la no consideración de factores psicosociales asociados dignos de ser explorados en una lumbalgia igual que en una cefalea.
Es importante considerar también el hecho de que las variaciones en las puntuaciones obtenidas globalmente sean muy escasas. Teniendo en cuenta que lo que hacemos es transformar una valoración cualitativa en una cuantitativa, estas diferencias son realmente parcas, y aunque creemos que esto tiene en sí mismo poco valor, sí consideramos que lo tiene el que hayan empeorado en el cumplimiento de determinados ítems y el que tras un año de formación MIR práctica en su lugar habitual de trabajo no se hayan detectado importantes modificaciones en el sentido positivo. Un aspecto no medido, y que hubiera sido de interés conocer, es la impresión subjetiva de los pacientes respecto al estilo de entrevista y su satisfacción. Recientemente se ha resaltado como esta percepción del paciente sobre el encuentro se correlaciona mejor con los resultados de salud que la valoración de la entrevista por un observador24. Por lo que respecta a la evaluación del impacto de una medida educativa, aunque se suele reflejar bien en el grado de satisfacción de los pacientes12,15,25,26, es más difícil comprobar con los instrumentos disponibles el cambio en las conductas y habilidades de los médicos o su repercusión en los pacientes27. Sin embargo comenzamos a disponer de estudios que, con diseños adecuados, han conseguido evidenciar modificaciones positivas, con médicos en ejercicio23,26,28,29 y con RR12,15,30,31. Con estudiantes los estudios se refieren a la influencia de determinadas técnicas sobre habilidades comunicacionales básicas20,22,32-34.
Es preocupante que los RR no entren a explorar los aspectos psicosociales de la dolencia cuando la naturaleza de ésta se halla relacionada con aquéllos y se trata de problemas frecuentes en el ámbito de sus presentes y futuras responsabilidades clínicas. También lo es que, además, no utilicen ciertas habilidades comunicacionales cuya efectividad ha sido demostrada1, y que no entren en una negociación que al menos trate de evaluar las causas de una demanda por parte del paciente «improcedente» o al menos «chocante». A juzgar por las evidencias existentes, todo esto va a tener una repercusión en la eficacia para detectar y resolver los problemas clínicos y disminuye la calidad de la relación médico-paciente. Una mala relación entre el médico y el paciente se ha visto que influye negativamente en las tareas clínicas3,4,35, en un aumento de las denuncias por mala práctica36 y en un uso inadecuado de los recursos por parte del paciente37 y del médico24. Esto no atañe tangencialmente a la especialidad sino a su núcleo: una especialidad que en función de sus características (continuidad, atención personalizada, familiar, puerta de entrada al sistema, tipo de problemas de salud atendidos) tiene como tecnología base la comunicación clínica. Si a la vez que empeoran su actuación, los RR reducen el tiempo del que disponen para realizarla, y si todo esto se produce precisamente durante su estancia en los centros de salud en el último año de su formación, la situación merece un detenido análisis del que seguramente aquí se nos escapen muchos de los factores implicados.
Uno de los hallazgos más interesantes de este trabajo es la prioridad que los RR parecen dar a la gestión del tiempo. Asumen una inherente falta de tiempo y es ahí donde se centran, llegando a «mejorarlo» al final del período. Esta sensación de falta de tiempo y sobrecarga asistencial es una de las mayores preocupaciones de los médicos españoles de AP38, y creemos que es uno de los mensajes que los tutores transmiten y que no es otra cosa que la consecuencia lógica y perversa de la masificación de las consultas y sobrecarga asistencial que se está viviendo en la AP. Dado que la calidad de la actuación se encuentra relacionada con el empleo de más tiempo, es revelador cómo esta preocupación puede llegar a crear hábitos de práctica clínica nocivos.
La motivación de los RR hacia estos temas es otro factor que ha podido influir en los resultados. La organización sanitaria y el sistema de provisión de plazas es el que delimita de una manera importante el «currículo oculto». En nuestro país y en AP el sistema exige una serie de habilidades y conocimientos por encima de otros; aun el sistema de provisión de plazas es en su mayoría por exámenes de elección múltiple o similares en los que se valora sobre todo conocimientos y donde las habilidades comunicacionales y los estilos de atención no cuentan apenas. Tampoco el sistema premia o penaliza a los profesionales que no saben cómo atender las necesidades personales de los pacientes, algo que está mucho más regulado en sistemas de salud con predominio privado o en los públicos, en los que el pago capitativo y la libre elección de médico es una parte más importante. Esto condiciona las prioridades y las actitudes de nuestros RR especialmente en el último año de su residencia, cuando están mirando prioritariamente sus opciones laborales. Finalmente, otra explicación puede encontrarse en el hecho de que el sistema MIR obligue a realizar medicina familiar a una plétora de posgraduados que no tienen el más mínimo interés en hacerlo.
Por otro lado, tanto los RR más jóvenes como los estudiantes parecen ser más concienzudos en temas de comunicación que los que están a punto de finalizar y también parece que son más sensibles a estos temas, a juzgar por los resultados de las investigaciones realizadas39 y por los obtenidos en este trabajo al observarse una correlación negativa entre la actuación y la edad. En el período de formación posgraduada parece importante incluir este tipo de formación ya desde el primer año4 y, como dice Smith15, ofrecerles primero una formación básica en los aspectos clave de la especialidad, entre los que se encuentra la comunicación clínica. Aunque lo más adecuado sería tener programas de formación estructurados desde los primeros años del pregrado, como ocurre en otros países4,6,40.
Los RR llegan al centro de salud con una formación previa (de la facultad y la residencia) que es hospitalocentrista y centrada en la enfermedad, paternalista y directiva que, paradójicamente, aún les permite realizar actuaciones más centradas en los pacientes que tras un año en contacto con lo que teóricamente debería de ser una formación y una práctica más con esta orientación. La razón de esto creemos puede deberse a que los RR, al comienzo de su rotación por el centro de salud, no controlan aún el contexto en el que se ejerce este tipo de medicina; en el momento en que lo hacen y dejan de tener «miedo» a estas consultas actúan de la forma que han aprendido en el hospital pero también en sus centros de salud. Efectivamente se ha visto que la mayoría de los médicos de familia presentan un estilo de atención centrada en la enfermedad10. El sentido de lo que es importante se desarrolla, entre otras cosas, mediante la imitación de modelos41; nosotros hemos comunicado la mayor influencia del tutor sobre cualquier otra variable para la formación del residente en estos temas42. Un análisis de las dificultades que existen para que el tutor de AP transmita los mensajes adecuados escapa al propósito de esta discusión.
Finalmente, un aspecto positivo que revela el trabajo es que, a juzgar por la concordancia obtenida en las puntuaciones, no parece que los RR mantengan sus estilos de consulta a lo largo del tercer año, es decir los que puntúan más alto o más bajo (los que se centran más o menos en el paciente) al principio no necesariamente lo hacen así al final. Esto sugiere, como decíamos, que aun en este estadio de su aprendizaje no poseen estilos de consulta rígidos, lo que teóricamente les haría susceptibles a factores externos que puedan inducir cambios positivos. También apoya este argumento el hecho de que la edad se encontrase relacionada inversamente con la mejora de la actuación, por lo que la capacidad para producir cambios en la conducta en este sentido sería potencialmente mayor en estadios tempranos de la formación. De la misma forma, la influencia del tutor en estos dominios queda resaltada por el hecho de que sean los RR cuyos tutores están más sensibilizados y formados en estos temas los que realicen mejores actuaciones. Esto y lo anterior deberían orientar las estrategias educativas futuras.
En conclusión, los RR aprenden a acortar el tiempo de consulta a costa de empeorar en sus habilidades de comunicación básicas para la realización de una correcta asistencia a los problemas de salud de sus pacientes, como son las relacionadas con la exploración de los aspectos personales y contextuales de la dolencia, así como las de negociación. Las variables que mejor predicen buenos perfiles comunicacionales en los RR fueron la edad (inversamente), la duración de la entrevista y la formación del tutor en entrevista clínica. Estos resultados pueden ser extrapolables a otros médicos residentes de otras especialidades clínicas y sugieren la necesidad de cambios sustanciales en la formación de los médicos residentes de medicina de familia en España.
Agradecimientos
A GSK España por su colaboración en este proyecto. Al Dr. José M. Martínez Carretero y al Institut d'Estudis de la Salut (IES) por sus facilidades y colaboración en el trabajo con los pacientes estandarizados. Al Dr. Emilio Sánchez Cantalejo, de la Escuela Andaluza de Salud Pública, por sus comentarios sobre el método estadístico. A los Dres. Rafael Llamas, Inmaculada Jaramillo y Raquel Portillo de la Unidad Docente de Medicina de Familia de Córdoba por su colaboración en la gestión de los datos. A todos los residentes de medicina de familia de tercer año de la promoción 1996-1999 de nuestras unidades docentes por su participación.
Este proyecto ha sido financiado por el FISS (Expte. 1.244/98) y el SAS (Expte. 113/98). Correspondencia: Roger Ruiz Moral. Coordinador de la Unidad Docente de Medicina de Familia. C/ Dr. Blanco Soler, 4. 14004 Córdoba. Correo electrónico: rruizm@papps.org Manuscrito aceptado para su publicación el 8-X-2001.