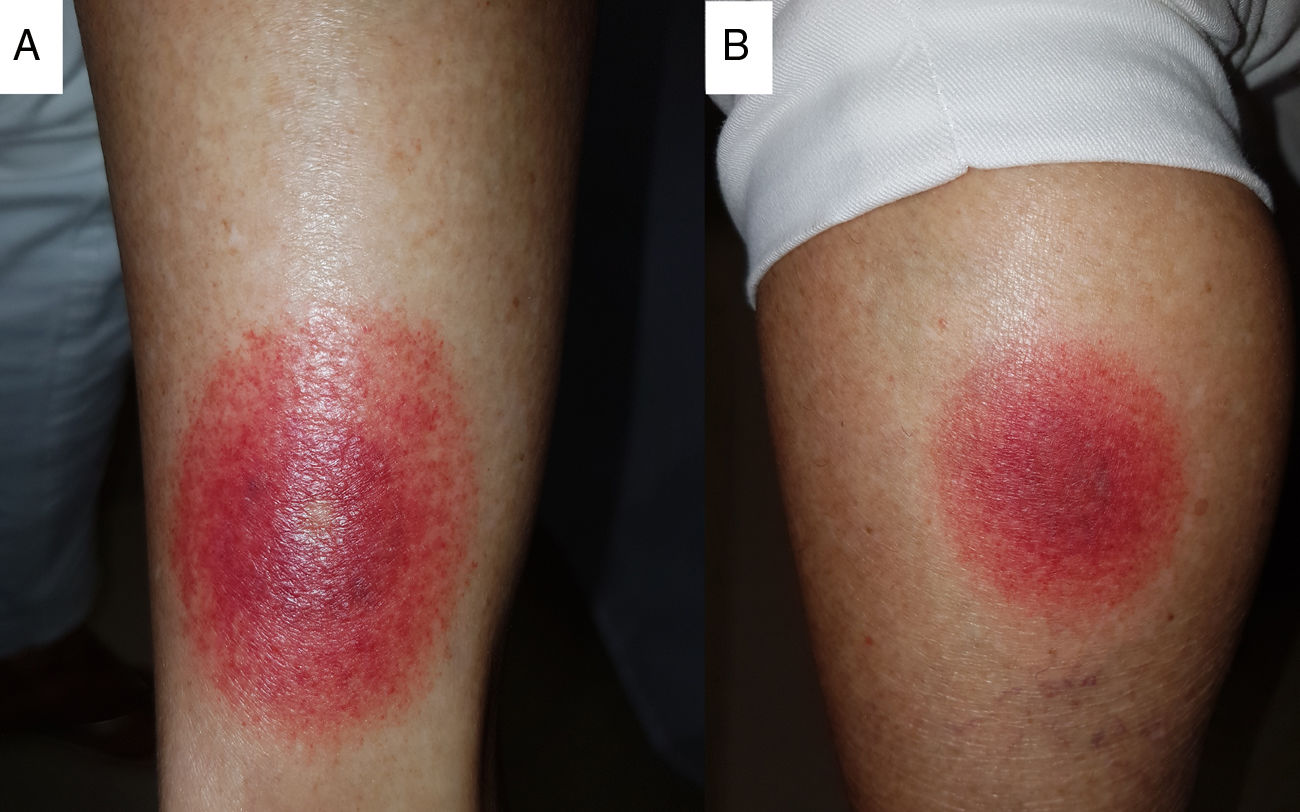
Paciente de 74 años sin alergias medicamentosas conocidas ni antecedentes de interés, que consulta en atención primaria por la aparición de 2 lesiones pruriginosas maculares eritematosas, bien definidas, con centro violáceo, de apenas horas de evolución. Una de ellas se ubica en la cara lateral del tercio superior de la pierna izquierda y la otra en la cara posterolateral del tercio inferior de la pierna derecha (fig. 1). Como dato de interés, refiere realizar tratamiento con 60mg diarios de etoricoxib desde hace 4 días por gonalgia mecánica. Niega traumatismo previo o picadura de insecto en relación con las lesiones.
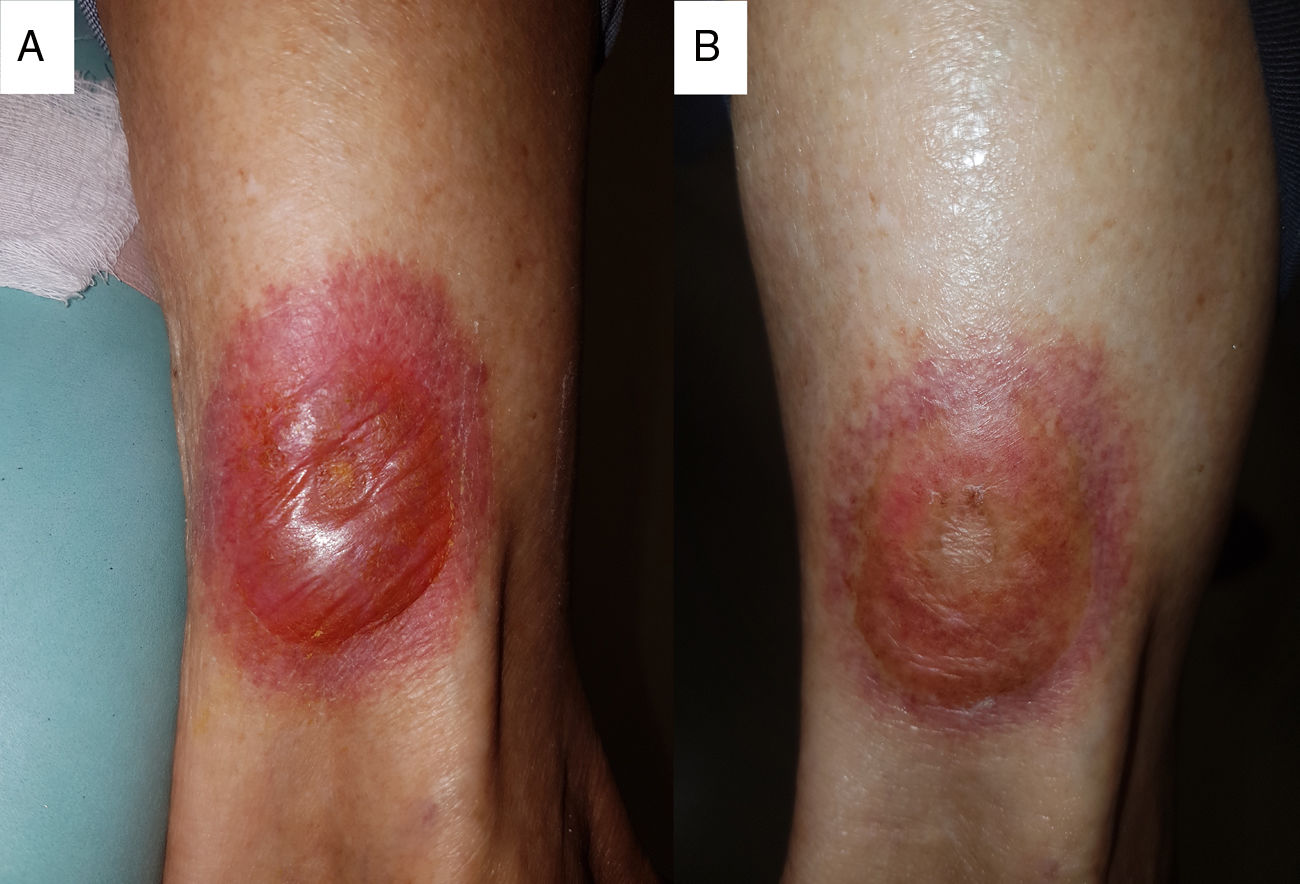
La paciente es citada 5 días después para revisión, y las lesiones han evolucionado a 2 placas edematosas con ampolla central de contenido serohemorrágico (fig. 2A). Ante la sospecha diagnóstica de exantema fijo medicamentoso (EFM) se suspende el tratamiento con etoricoxib y se inicia tratamiento con 20mg/día de bilastina y clobetasol tópico al 0,05%/2 veces/día. Además, se realiza derivación a consultas externas de dermatología.
La paciente experimenta mejoría clínica progresiva (fig. 2B), quedando de forma residual, a nivel de las lesiones, un área hiperpigmentada. En dermatología se mantiene la sospecha diagnóstica y se deriva a la paciente al servicio de alergología donde se le realizan pruebas epicutáneas y de provocación oral con etoricoxib (teniendo esta última un resultado positivo). Así, se concluyó la contraindicación de los inhibidores selectivos de la ciclooxigenasa 2, siendo recomendable evitar el empleo de fármacos relacionados químicamente con etoricoxib (biperideno y milrinona), salvo objetivación previa de tolerancia a los mismos.
El 5% de las consultas médicas en atención primaria se deben a efectos adversos precipitados por fármacos, y en el 0,3% de estas aparece una reacción cutánea1. El EFM constituye el 25% de las dermatosis medicamentosas y es 2 veces más frecuente en mujeres2. Su etiopatogenia se desconoce, aunque parece que están implicados tanto factores autoinmunes como genéticos3,4. Tres de cada 4 casos se observan en población de entre 11 y 40 años de edad (predomina en adultos jóvenes)2,3. No existe afectación sistémica, y el diagnóstico es fundamentalmente clínico (aunque pueden emplearse, para apoyar el diagnóstico, pruebas de provocación o la biopsia cutánea)1,4. Las pruebas de provocación por contacto aplicando el fármaco en áreas con lesiones previas1,3 son más seguras1, pero solo son positivas en un 30% de los casos, teniendo menor sensibilidad que las pruebas orales3.
La secuencia evolutiva descrita en las lesiones es la forma de presentación típica del EFM1–5: máculas redondas u ovales de coloración rojiza o violácea, placas edematosas con vesículas y ampollas serohemorrágicas y, finalmente, hiperpigmentación residual (que puede persistir durante meses o años). Las ampollas pueden romperse, generando erosiones dolorosas (especialmente en mucosas) y, previamente a la hiperpigmentación, pueden aparecer costras y descamación superficial3.
Característicamente, si tiene lugar una recurrencia, las lesiones aparecen siempre en la misma localización4. El primer brote suele tener lugar varios días después de la toma del fármaco, mientras que con las tomas sucesivas el tiempo suele acortarse, siendo la media de 2 días4.
El diagnóstico diferencial en caso de lesión única se establece fundamentalmente con picaduras de insecto (incluyendo la picadura de araña Loxosceles)1,4; sí existe afectación mucosa con infecciones herpéticas, aftas y eritema polimorfo1,3,4; en afectaciones periungueales con paroniquia1,4 y en afectaciones múltiples con el síndrome de Stevens-Johnson, eritema polimorfo y necrólisis epidérmica tóxica3,4.
El EFM no precisa tratamiento específico4. Se realiza tratamiento sintomático, y lo más importante es la retirada del agente desencadenante (habitualmente un fármaco)1–5.