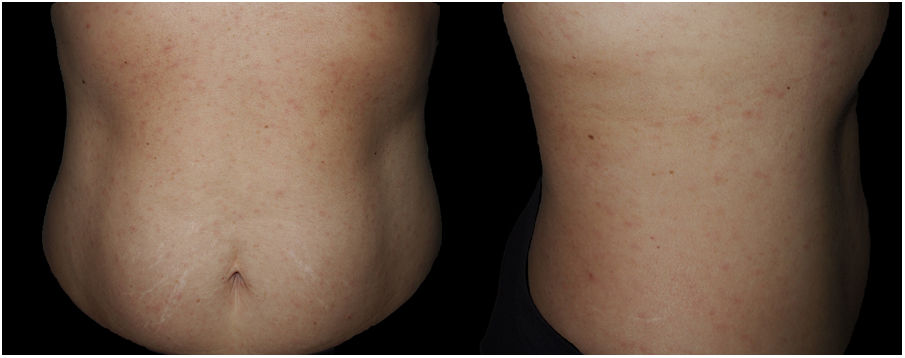
Mujer cisgénero heterosexual que acudió para evaluación de lesiones en tronco de reciente aparición, asintomáticas. Se observaba un exantema maculopapular eritematoso no confluente ni descamativo en tronco, abdomen y ambos flancos (fig. 1), sin lesiones palmoplantares, orales ni genitales.
Preguntada por la historia sexual, refería relaciones con 4 parejas diferentes en los últimos meses. La habitual, un varón cisgénero heterosexual, con el que mantenía relaciones sexuales frecuentes sin preservativo. Las otras, esporádicas, fueron un varón cisgénero bisexual (coito vaginal y oral sin preservativo) y otros 2 varones cisgénero heterosexuales (coito vaginal con preservativo y oral sin preservativo).
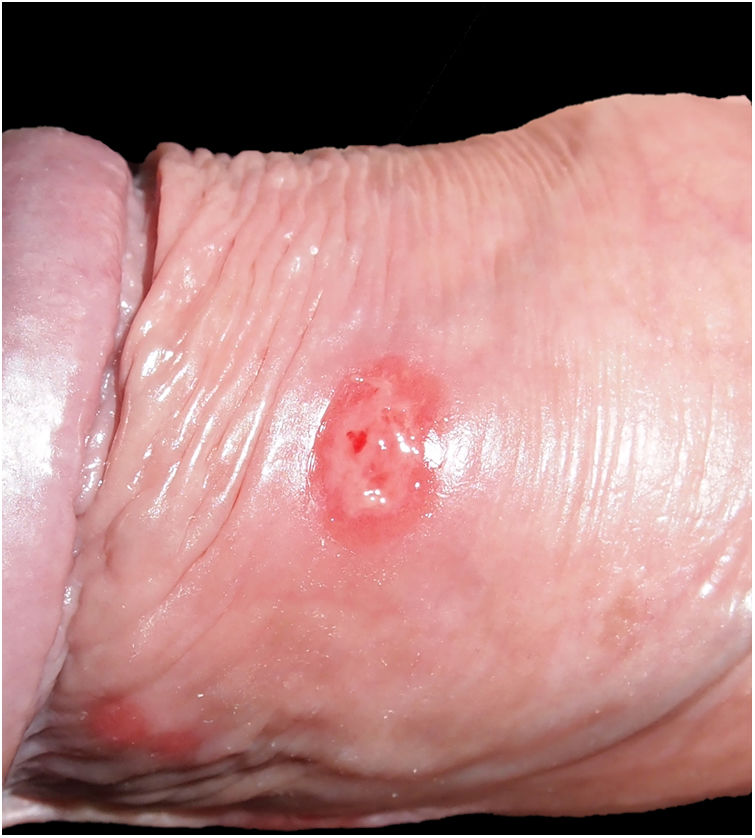
El mismo día, se atendió a la pareja habitual. Este varón de 50 años presentaba una úlcera de base indurada y no dolorosa en cuerpo de pene, de 1cm de diámetro (fig. 2), de una semana de evolución, sin adenomegalias locorregionales evidentes.
Ante la alta sospecha diagnóstica de sífilis secundaria del caso índice y primaria de su pareja, se pautaron sendas dosis únicas de bencilpenicilina G benzatina 2,4 millones de unidades internacionales por vía intramuscular.
Se solicitaron pruebas de estudio de infecciones de transmisión sexual (ITS): serologías de virus de inmunodeficiencia humana y sífilis (prueba de detección de IgG/IgM frente a Treponema pallidum y determinación de títulos de reagina plasmática rápida [RPR]) y pruebas de reacción en cadena de la polimerasa para la detección de Neisseria gonorrhoeae y Chlamydia trachomatis en las localizaciones expuestas durante las relaciones sexuales, con los siguientes resultados:
- •
Caso índice: sífilis total IgG/M+, RPR+ 1/16. Resto de pruebas negativas.
- •
Pareja habitual: sífilis total IgG/M+, IgM+, RPR−. Resto de pruebas negativas.
Se recomendó a ambos pacientes que avisasen a los contactos sexuales que hubiesen tenido en los últimos 3 meses. El estudio de contactos de las otras 3 parejas de la paciente femenina y de 2 de su pareja habitual permitió la identificación de un caso de sífilis latente precoz en la pareja bisexual del caso índice, realizado por su médico de familia y tratado con dosis única de bencilpenicilina G benzatina. El resto refirió pruebas de despistaje de sífilis negativas.
El período de incubación de la sífilis es de 9 a 90 días, aunque lo habitual es un mes. La sífilis primaria se manifiesta como una úlcera indolora (raramente múltiple), indurada, bien delimitada, que suele acompañarse de una adenopatía unilateral. Esta lesión se resuelve (con o sin tratamiento) en 2-6 semanas. El chancro puede pasar inadvertido y es el punto de inoculación de la infección. La sífilis secundaria se produce por diseminación hematógena, 1-3 meses tras la sífilis primaria si esta no se trata. Se presenta como un tenue exantema maculopapular, más marcado en tronco, y con frecuencia con astenia, febrícula y malestar general. Es prácticamente indistinguible de múltiples exantemas víricos. Para orientar adecuadamente el diagnóstico, resultan claves la anamnesis y la exploración de palmas y plantas, pues su afectación es muy característica, aunque no sistemática, y poco frecuente en otras dermatosis en adultos1.
Cabe destacar la importancia de considerar la sífilis en el diagnóstico diferencial de exantemas y úlceras (tanto genitales como extragenitales), máxime teniendo en cuenta el aumento de su incidencia en España2 y en el mundo1. Es fundamental incluir preguntas sobre la historia sexual del paciente en la anamnesis dirigida. También es de suma importancia la trazabilidad de los contactos del caso índice de cara a controlar la cadena de transmisión tanto de esta infección como del resto de ITS1,3. En este sentido, la atención primaria tiene un papel esencial en su detección, prevención y seguimiento por la gran accesibilidad de este recurso y la facilidad para establecer una relación médico-paciente que ayude a la educación sanitaria.
Responsabilidades éticasArtículo con la presentación de fotografías 2 casos clínicos. Ambos pacientes firmaron el consentimiento explícito para la comunicación y potencial publicación de las imágenes con fines docentes/científicos.
FinanciaciónNo ha sido precisa financiación para la elaboración de este artículo.