El diagnóstico de la enfermedad tromboembólica, y dentro de ella el tromboembolismo pulmonar (TEP), supone uno de los retos más difíciles para el médico debido a la falta de sensibilidad y especificidad de los signos y síntomas. La embolia pulmonar es la tercera causa de muerte cardiovascular tras el ictus y la cardiopatía isquémica1. Aproximadamente el 90% de las muertes ocurre en pacientes no tratados porque no se los ha diagnosticado, mientras que su tratamiento temprano reduce la mortalidad del 30% al 5–8%2. En series necrópsicas se ha llegado a alcanzar una prevalencia de hasta el 14%3. La incidencia es muy variable; se han comunicado cifras de entre 0,6–1,8 casos por 1.000 personas-año, y se ha observado una dependencia acusada de la edad, y se estima que por cada década su incidencia se dobla, hasta alcanzar cerca del 11% a los 80 años4,5. La incidencia entre pacientes hospitalizados puede resultar hasta 100 veces mayor que la de los pacientes ambulatorios2.
Con el objetivo de conocer los factores desencadenantes de un episodio de TEP en los pacientes, hemos realizado un estudio observacional, en el que se han seleccionado todos los pacientes que han tenido un TEP, registrados entre enero de 2000 y diciembre de 2008 en 2 centros de salud en Logroño, que atienden a una población de 11.700 y 26.500 pacientes, respectivamente. Se han excluido fallecimientos o pacientes desplazados. Se seleccionaron como variables los factores de riesgo para enfermedad tromboembólica venosa propuestos por la guía Pretemed 20076: a) factores constitucionales: edad, embarazo, puerperio, trombofilia, sexo; b) hábitos y estilos de vida: encamamiento >4días, hábito tabáquico, sedentarismo; c) fármacos e intervenciones: anticonceptivos, marcapasos, tratamiento hormonal sustitutivo; d) circunstancias clínicas agudas: accidente cerebrovascular, infarto agudo de miocardio, TEP, enfermedad tromboembólica venosa, insuficiencia cardíaca, traumatismo de miembro inferior sin cirugía, trombosis venosa profunda (TVP), y e) circunstancias clínicas crónicas: diabetes mellitus, EPOC descompensada, dislipidemia, obesidad, neoplasia, síndrome nefrótico, enfermedad inflamatoria intestinal. Además, se registró si los pacientes recibieron tratamiento profiláctico con heparinas de bajo peso molecular (HBPM) y dónde se realizó el seguimiento del paciente. La información se extrajo del programa OMI-AP y de las historias clínicas. El análisis estadístico se realizó con el programa G-stat 2.0.
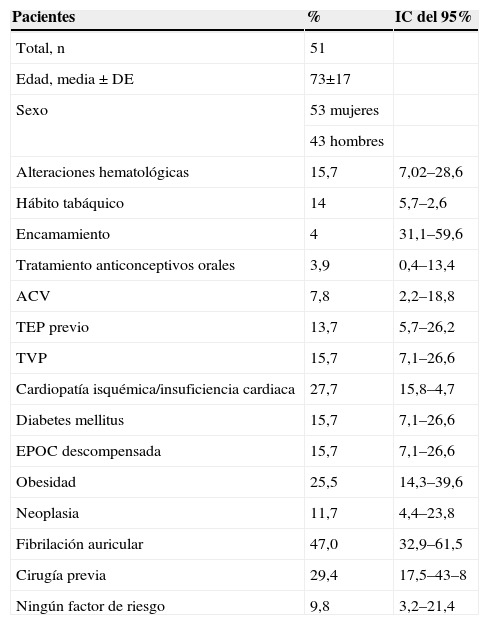
Se obtuvieron 51 pacientes. Se excluyeron 26 pacientes por fallecimiento. La edad media fue de 73±17 años (rango mínimo: 28 años, rango máximo: 99 años), y el 53,0% fueron mujeres. Las frecuencias de las variables aparecen en la tabla 1 seis pacientes tuvieron 2 episodios de TEP el mismo año, de los que 5 presentaban trastornos de la coagulación. Dos pacientes tomaban anticonceptivos orales. Las asociaciones más frecuentes de factores fueron: a) IC+antecedentes de cirugía; b) fibrilación auricular (FA)+antecedentes de cirugía; c) IC+FA; d) IC+reagudización de EPOC, y e) FA+TVP. Todos los pacientes que tuvieron un episodio de TVP y presentaron algún episodio quirúrgico recibieron tratamiento con HBPM. Los pacientes que tenían FA estaban en tratamiento con acenocumarol (80%) o antiagregación (20%). De los pacientes con descompensación de EPOC asociada a insuficiencia cardíaca, ninguno recibió tratamiento profiláctico con HBPM. El seguimiento se llevó a cabo fundamentalmente en los servicios de atención especializada durante el primer año.
Factores de riesgo para enfermedad tromboembólica venosa
| Pacientes | % | IC del 95% |
| Total, n | 51 | |
| Edad, media±DE | 73±17 | |
| Sexo | 53 mujeres | |
| 43 hombres | ||
| Alteraciones hematológicas | 15,7 | 7,02–28,6 |
| Hábito tabáquico | 14 | 5,7–2,6 |
| Encamamiento | 4 | 31,1–59,6 |
| Tratamiento anticonceptivos orales | 3,9 | 0,4–13,4 |
| ACV | 7,8 | 2,2–18,8 |
| TEP previo | 13,7 | 5,7–26,2 |
| TVP | 15,7 | 7,1–26,6 |
| Cardiopatía isquémica/insuficiencia cardiaca | 27,7 | 15,8–4,7 |
| Diabetes mellitus | 15,7 | 7,1–26,6 |
| EPOC descompensada | 15,7 | 7,1–26,6 |
| Obesidad | 25,5 | 14,3–39,6 |
| Neoplasia | 11,7 | 4,4–23,8 |
| Fibrilación auricular | 47,0 | 32,9–61,5 |
| Cirugía previa | 29,4 | 17,5–43–8 |
| Ningún factor de riesgo | 9,8 | 3,2–21,4 |
ACV: accidente cerebrovascular; DE: desviación estándar; EPOC: enfermedad pulmonar obstructiva crónica; IC: intervalo de confianza; TEP: tromboembolismo pulmonar; TVP: trombosis venosa profunda.
A pesar de que la muestra de pacientes es escasa, los factores predisponentes más frecuentes son la insuficiencia cardíaca, la fibrilación auricular, los antecedentes quirúrgicos, la TVP y la EPOC. Identificar un episodio de TEP puede resultar difícil debido a que los signos y síntomas tienen una sensibilidad y especificidad bajas, un 25 y un 35%, respectivamente.
El médico de familia tiene un papel importante en la prevención de episodios de TEP, fundamentalmente de causa médica, ya que en muchos casos el paciente es anciano (principal factor de riesgo) y se le atiende en su domicilio. Para esto, dispone de las recomendaciones de expertos6, en las que se valoran los procesos médicos, los diferentes tratamientos y los factores de riesgo asociados y, mediante la estimación del riesgo individual, puede instaurar las medidas más adecuadas en cada caso: medidas físicas, como la movilización precoz o la flexoextensión de las extremidades inferiores mientras esté el paciente encamado, tratamiento con HBPM o ambas.