Las amputaciones causan gran impacto a nivel físico, emocional, familiar y social. La pérdida de una extremidad es similar al dolor provocado por la muerte de un familiar, apareciendo un proceso de duelo1. Todo ello repercute en la salud psicológica, especialmente en los primeros 2 años, con un alto porcentaje de ansiedad y depresión2.
De etiología diversa, las amputaciones vasculares son las más frecuentes, especialmente en la edad avanzada.
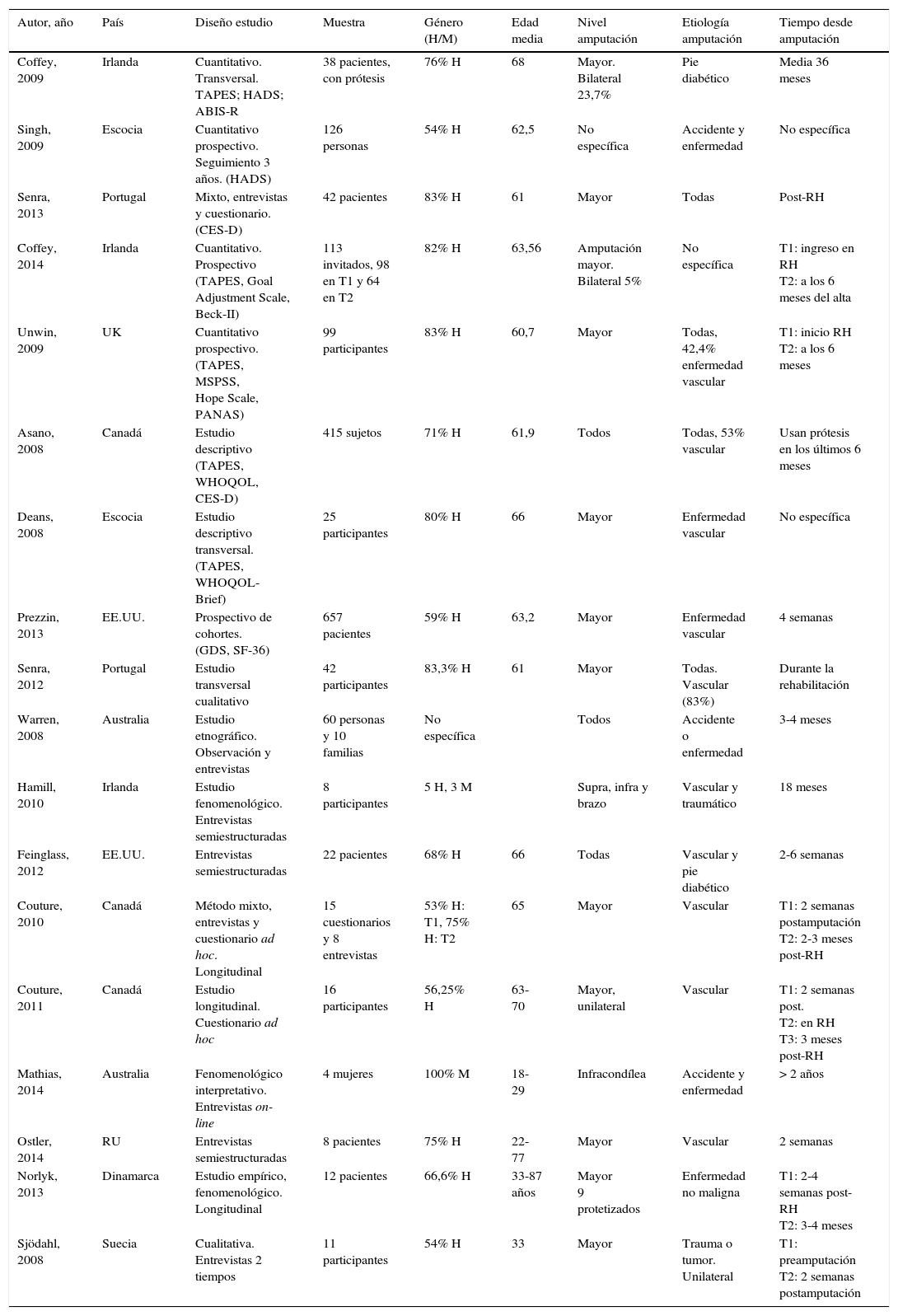
El objetivo de nuestro estudio fue mostrar la evidencia sobre los aspectos psicológicos y sociales en el amputado, y aportar conocimientos suficientes que permitan mejorar la práctica clínica dirigida a esta población. Para ello se realizó una búsqueda sistemática de artículos indexados en Scopus y Web of Science, sobre las experiencias y el impacto psicosocial en las personas amputadas. Publicados entre 2007 y 2014. De 71 artículos revisados a texto completo se seleccionaron 18 artículos de diferentes países, con distintas metodologías (tabla 1). Previo a su selección cada artículo fue evaluado siguiendo el programa de lectura crítica CASPe3.
Diseño metodológico de los estudios seleccionados
| Autor, año | País | Diseño estudio | Muestra | Género (H/M) | Edad media | Nivel amputación | Etiología amputación | Tiempo desde amputación |
|---|---|---|---|---|---|---|---|---|
| Coffey, 2009 | Irlanda | Cuantitativo. Transversal. TAPES; HADS; ABIS-R | 38 pacientes, con prótesis | 76% H | 68 | Mayor. Bilateral 23,7% | Pie diabético | Media 36 meses |
| Singh, 2009 | Escocia | Cuantitativo prospectivo. Seguimiento 3 años. (HADS) | 126 personas | 54% H | 62,5 | No específica | Accidente y enfermedad | No específica |
| Senra, 2013 | Portugal | Mixto, entrevistas y cuestionario. (CES-D) | 42 pacientes | 83% H | 61 | Mayor | Todas | Post-RH |
| Coffey, 2014 | Irlanda | Cuantitativo. Prospectivo (TAPES, Goal Adjustment Scale, Beck-II) | 113 invitados, 98 en T1 y 64 en T2 | 82% H | 63,56 | Amputación mayor. Bilateral 5% | No específica | T1: ingreso en RH T2: a los 6 meses del alta |
| Unwin, 2009 | UK | Cuantitativo prospectivo. (TAPES, MSPSS, Hope Scale, PANAS) | 99 participantes | 83% H | 60,7 | Mayor | Todas, 42,4% enfermedad vascular | T1: inicio RH T2: a los 6 meses |
| Asano, 2008 | Canadá | Estudio descriptivo (TAPES, WHOQOL, CES-D) | 415 sujetos | 71% H | 61,9 | Todos | Todas, 53% vascular | Usan prótesis en los últimos 6 meses |
| Deans, 2008 | Escocia | Estudio descriptivo transversal. (TAPES, WHOQOL-Brief) | 25 participantes | 80% H | 66 | Mayor | Enfermedad vascular | No específica |
| Prezzin, 2013 | EE.UU. | Prospectivo de cohortes. (GDS, SF-36) | 657 pacientes | 59% H | 63,2 | Mayor | Enfermedad vascular | 4 semanas |
| Senra, 2012 | Portugal | Estudio transversal cualitativo | 42 participantes | 83,3% H | 61 | Mayor | Todas. Vascular (83%) | Durante la rehabilitación |
| Warren, 2008 | Australia | Estudio etnográfico. Observación y entrevistas | 60 personas y 10 familias | No específica | Todos | Accidente o enfermedad | 3-4 meses | |
| Hamill, 2010 | Irlanda | Estudio fenomenológico. Entrevistas semiestructuradas | 8 participantes | 5 H, 3 M | Supra, infra y brazo | Vascular y traumático | 18 meses | |
| Feinglass, 2012 | EE.UU. | Entrevistas semiestructuradas | 22 pacientes | 68% H | 66 | Todas | Vascular y pie diabético | 2-6 semanas |
| Couture, 2010 | Canadá | Método mixto, entrevistas y cuestionario ad hoc. Longitudinal | 15 cuestionarios y 8 entrevistas | 53% H: T1, 75% H: T2 | 65 | Mayor | Vascular | T1: 2 semanas postamputación T2: 2-3 meses post-RH |
| Couture, 2011 | Canadá | Estudio longitudinal. Cuestionario ad hoc | 16 participantes | 56,25% H | 63-70 | Mayor, unilateral | Vascular | T1: 2 semanas post. T2: en RH T3: 3 meses post-RH |
| Mathias, 2014 | Australia | Fenomenológico interpretativo. Entrevistas on-line | 4 mujeres | 100% M | 18-29 | Infracondílea | Accidente y enfermedad | > 2 años |
| Ostler, 2014 | RU | Entrevistas semiestructuradas | 8 pacientes | 75% H | 22-77 | Mayor | Vascular | 2 semanas |
| Norlyk, 2013 | Dinamarca | Estudio empírico, fenomenológico. Longitudinal | 12 pacientes | 66,6% H | 33-87 años | Mayor 9 protetizados | Enfermedad no maligna | T1: 2-4 semanas post-RH T2: 3-4 meses |
| Sjödahl, 2008 | Suecia | Cualitativa. Entrevistas 2 tiempos | 11 participantes | 54% H | 33 | Mayor | Trauma o tumor. Unilateral | T1: preamputación T2: 2 semanas postamputación |
RH: centro de rehabilitación.
Tras la amputación aparecen sentimientos de tristeza, sorpresa, no aceptación de la situación, ira y pensamientos suicidas4. El cambio en la imagen corporal es vivido como un estigma y una pérdida de independencia, lo que genera sentimientos de inferioridad, negativismo ante su vida, y sus roles social y profesional. También se aprecia un descenso en la calidad de vida percibida, en comparación con la población general. Se presentan tasas de depresión y ansiedad en porcentajes superiores a la población general, entre el 18-31%5; cuyos factores predisponentes son la falta de autonomía, la discapacidad, la dificultad en la adaptación a las limitaciones, la alteración de la imagen corporal y la falta de apoyo social2.
La adaptación a su nueva identidad exige tomar conciencia de uno mismo y de los nuevos retos. Esta adaptación psicosocial comienza al conocer la posibilidad de ser amputado. Describen sentimientos de impotencia, al percibir una pérdida de control de su situación de salud, donde una úlcera o isquemia causan la amputación. En los pacientes de mayor edad, la comorbilidad presente genera discapacidades físicas y psicológicas sobreañadidas. No obstante, algunos amputados viven esta situación como una liberación del dolor invalidante presente antes de la cirugía.
Las estrategias de afrontamiento presentadas son la actitud positiva, la determinación firme de querer superar las dificultades, el apoyo familiar, social y profesional, que les permitirán alcanzar la «normalidad». Observando que esta normalidad estará marcada por la discapacidad. Otro punto valioso es el apoyo recibido por otros amputados, que aportan la voz de la experiencia, el reflejo de lo esperado. En estos estudios, no se menciona el asociacionismo como elemento de apoyo social, que sí se encuentra presente en nuestro país.
Los pacientes buscan información en los profesionales y en las experiencias de otros amputados. Describen que los profesionales se orientan hacia la discapacidad física, el dolor y la depresión como enfermedad dejando un vacío en la atención emocional. La jerga especializada dificulta la comunicación y la posibilidad de decisión del paciente. Los gestos de empatía y soporte emocional son mejor valorados que los conocimientos técnicos de los profesionales.
Los estudios coinciden en señalar que el papel del profesional de la salud es crucial en las áreas funcional y psicológica, donde la información sobre los acontecimientos futuros y la estimulación hacia metas alcanzables favorecen la adaptación y afrontamiento de la nueva situación2,6.
Los pacientes reclaman de los profesionales que los atienden mayor empatía y formación psicosocial, por ello, tener al alcance estudios que muestren estos sentimientos y experiencias favorece la creación de programas de salud adaptados a esta población.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.