Determinar los factores de riesgo cardiovascular (FRCV), estratificar el riesgo cardiovascular (RCV) y analizar la relación entre RCV y calidad de vida en pacientes con trastorno mental severo (TMS).
DiseñoEstudio descriptivo transversal.
EmplazamientoServicio de Salud Mental, Consorcio Hospitalario de Vic (Barcelona).
ParticipantesPacientes con TMS mayores de 18 años.
Mediciones principalesSe recogieron variables sociodemográficas, hábitos tóxicos, enfermedades previas, antecedentes familiares de enfermedad cardiovascular prematura, diagnósticos psiquiátricos, y parámetros físicos y analíticos. El RCV se determinó por las escalas SCORE y REGICOR. La calidad de vida se midió con los cuestionarios Euro-QOL y Sevilla.
ResultadosSe incluyeron 137 pacientes con TMS, 64,9% mujeres, edad media de 51,1 años (DE: 12,9). Distribución de los FRCV mayores: 40,1% tabaquismo, 37,9% hipertensión arterial, 56,2% dislipidemia y 11,1% diabetes. Un 37,9% cumplían criterios de obesidad y el 48,4% de síndrome metabólico. La media de FRCV mayores fue de 1,5 factores. El RCV fue alto en el 4,6% de la muestra según la SCORE y del 5,4% según REGICOR. Ni los pacientes que acumulaban más FRCV ni los que tenían RCV elevado presentaron puntuaciones peores en calidad de vida.
ConclusionesLos FRCV más prevalentes en los pacientes con TMS son el tabaquismo y la dislipidemia, con prevalencias que superan a la de los estudios de base poblacional. El subgrupo de trastornos depresivos presentó un RCV mayor y peores resultados en la calidad de vida. No se observó relación entre el RCV y la calidad de vida.
To determine the cardiovascular risk factors (CVRF), level of cardiovascular risk (CVR) and to analyse the relationship between CVR and quality of life in patients with severe mental illness (SMI).
Design of studyCross sectional study.
SettingMental Health Service, Consorci Hospitalari de Vic (Barcelona).
SubjectsPatients over 18 years diagnosed with SMI.
Main measurementsData was collected on, socio-demographic variables, toxic habits, previous pathologies, family history of premature cardiovascular disease, psychiatric diagnoses, physical parameters and laboratory findings. The CVR was determined by the SCORE and REGICOR scales. Quality of life was measured by Euro-QoL and Seville Questionnaires.
ResultsA total of 137 patients with SMI were included; 64.9% female, and a mean age 51.1 years (SD 12.9). Major CVRF distribution: 40.1% smoking, 37.9% hypertension, 56.2% dyslipidemia, and 11.1% diabetes. The criteria for obesity and metabolic syndrome were met by 37.9% and 48.4% of the patients, respectively. The average major CVRF was 1.5 factors. The CVR was high in 4.6% of the sample by SCORE and in 5.4% by REGICOR. Neither the patients who accumulated more CVRF or those with high CVR scores showed a worse quality of life.
ConclusionsThe most prevalent CVRF in patients with SMI are smoking and dyslipidemia, with a prevalence that exceeded population-based studies. The subgroup of depressive disorders showed a higher CVR and worse quality of life. No relationships were found between the CVR and the quality of life.
La prevalencia de factores de riesgo cardiovascular (FRCV)1 y el riesgo de morbimortalidad cardiovascular son más altos en los pacientes con trastorno mental severo (TMS) que en la población general2. Las enfermedades cardiovasculares son además la principal causa de muerte3.
El TMS engloba un conjunto de entidades de diferente naturaleza y nosología clínica con un criterio común de severidad y persistencia en el tiempo y con una tendencia al deterioro y a la alteración de las relaciones personales, familiares y sociales de la persona afectada4.
Los estudios con pacientes que presentan un trastorno bipolar y esquizofrenia indican que tienen un mayor riesgo de presentar FRCV5. En esquizofrénicos los más prevalentes son: tabaquismo (71%), hipercolesterolemia (66%), hipertrigliceridemia (26%), hipertensión arterial (HTA) (18%) y diabetes (5%)6. El síndrome metabólico también es más frecuente en esta población7. Además sufren más ansiedad8 y depresión en comparación con grupos de edad similares9.
Varios factores pueden ser los causantes de esta situación, entre los cuales algunas barreras para la atención sanitaria: baja adherencia terapéutica, conductas insanas, dificultades en la comunicación y pobreza10. En los TMS se añade, frecuentemente, una cierta negligencia en las actividades preventivas, que pueden conllevar a un infradiagnóstico y a unos peores niveles de control de los factores de riesgo11.
A todo ello se suma el efecto deletéreo de los psicofármacos. Los antipsicóticos tienen importantes efectos secundarios de tipo metabólico, los antidepresivos pueden inducir HTA secundaria y los antipsicóticos atípicos y los eutimizantes incrementar de forma significativa el peso.
Existen pocos estudios que evalúen los FRCV y el riesgo cardiovascular (RCV) en pacientes con TMS en conjunto3,12, y la mayoría se han ceñido a subgrupos concretos de esta entidad6,13,14. Por otro lado, si bien existen estudios en pacientes psiquiátricos que describen asociaciones entre género, edad, estado civil, nivel educacional y síntomas depresivos y ansiedad en relación con una peor calidad de vida15, no conocemos estudios que evalúen cómo influye el RCV sobre esta. El objetivo de este estudio es describir los diferentes FRCV, el RCV y la calidad de vida en pacientes con TMS y analizar si existe relación entre el riesgo y la calidad de vida entre los diferentes grupos de diagnósticos.
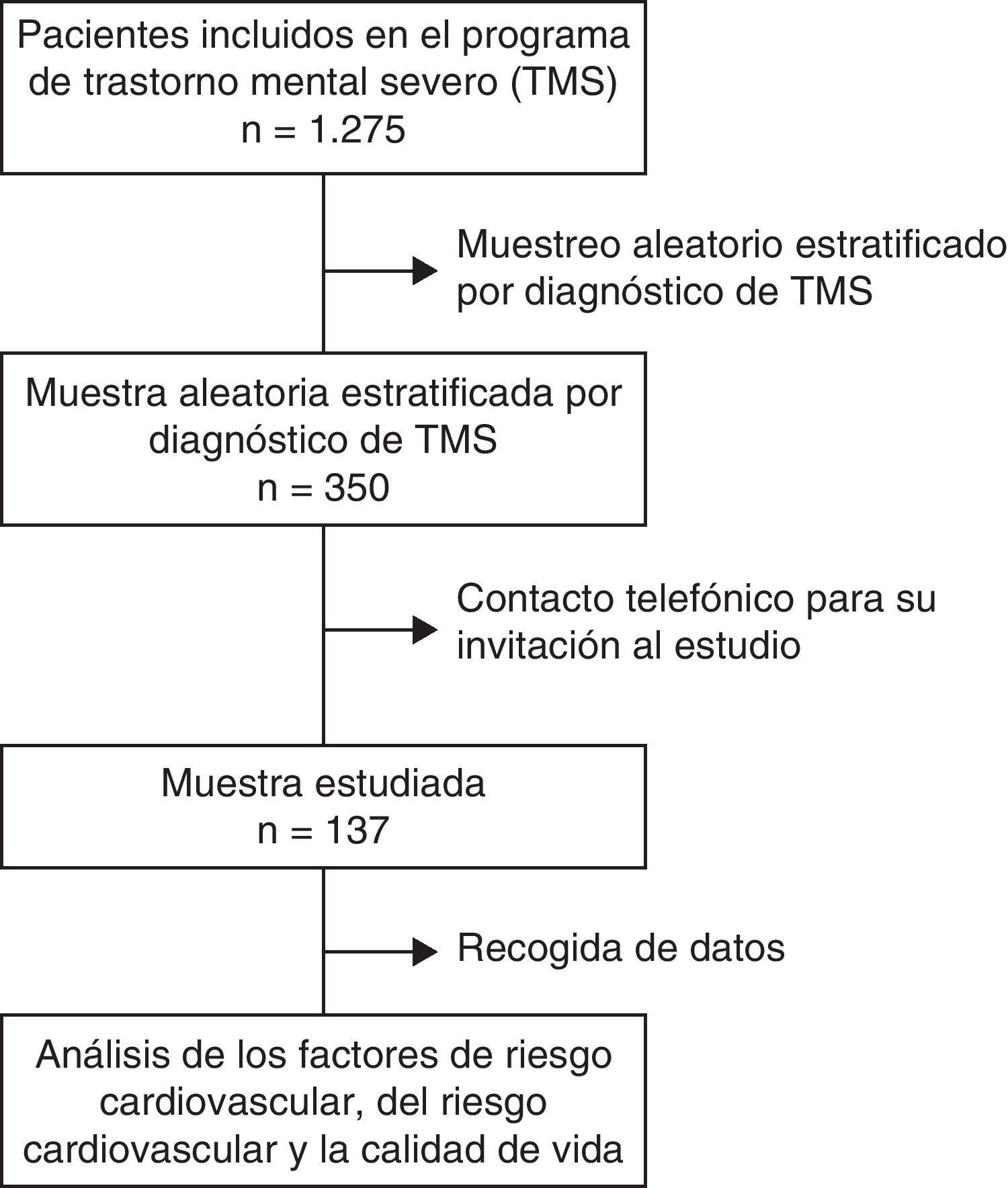
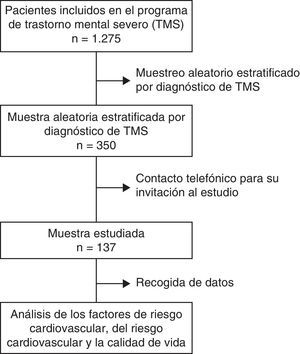
Material y métodosSe diseñó un estudio descriptivo transversal para el que se seleccionó una muestra representativa de los 1.275 pacientes del programa de atención a los TMS del centro de salud mental de la comarca de Osona, situado en la Cataluña central, de 153.499 habitantes (padrón continuo, 2010).
Los criterios de inclusión fueron personas de 18 y más años de edad que aceptaran participar y expresaran su consentimiento informado. Los criterios de exclusión fueron: insuficiencia renal, enfermedad hepática o endocrina avanzadas, trastorno metabólico que pudiera interferir en la realización del estudio y pacientes en una fase aguda de su enfermedad psiquiátrica.
El tamaño de la muestra se calculó con el programa Ene3.0 (www.biometria.es) para detectar una prevalencia mínima de RCV del 5%12 con una precisión del 3%. A partir de la población de 1.275 sujetos con TMS se fijó una muestra mínima de 129 sujetos. En previsión de la no participación en el estudio y a las exclusiones, se seleccionaron aleatoriamente, estratificados por cada subtipo diagnóstico, hasta 350 sujetos a los que se invitó telefónicamente. Finalmente, se incluyó a los 137 individuos que aceptaron participar (tasa de respuesta del 40%).
El protocolo del estudio fue aprobado por el comité de ética e investigación clínica del hospital y se respetó la confidencialidad en la recogida de los datos según las leyes vigentes. A todos los pacientes incluidos se les informó verbalmente sobre el propósito del estudio y se les entregó una hoja informativa. Todos ellos firmaron el consentimiento informado.
Dos enfermeras, específicamente formadas, se encargaron de la recogida y registro de los datos en un cuaderno de recogida que incluía datos demográficos, hábitos tóxicos (tabaco y alcohol), enfermedades actuales (HTA, diabetes, dislipidemia, episodios cardiovasculares previos y lesiones orgánicas conocidas) y la historia familiar de enfermedad prematura de episodios cardiovasculares (< 55 años en hombres y < 65 en mujeres). Se agruparon los diagnósticos psiquiátricos en 5 categorías: esquizofrenia y otras psicosis, trastorno bipolar, trastornos depresivos, trastornos de ansiedad y trastornos de personalidad. Se obtuvo la información de las enfermedades concurrentes y de los tratamientos habituales del paciente.
Las entrevistadoras obtenían el valor de los parámetros físicos como peso, talla, presión arterial y perímetro abdominal. A no ser que en la historia clínica constara una analítica general completa realizada en el año previo, se solicitaba una, registrando la glucemia basal, hemoglobina glucosilada, hiperuricemia, creatinina, perfil lipídico (colesterol HDL, LDL y total), filtrado glomerular, microalbuminuria y creatinina en orina e índice albúmina-creatinina.
El ejercicio físico se consideró si realizaba una actividad superior a 120 min/semana y el sedentarismo se contabilizó como la suma de las horas que el paciente manifestaba que permanecía en cama, sentado o dormía durante 24 h. Y finalmente, los pacientes, con ayuda de las enfermeras, completaban 2 cuestionarios de calidad de vida, uno general, el Euro-QOL16 y otro más orientado a los pacientes con TMS, el Cuestionario Sevilla de Calidad de Vida17.
El trabajo de campo se inició en marzo del año 2010 y finalizó un año después. Todos los datos recogidos fueron escaneados, leídos, verificados y registrados en una base de datos mediante un proceso automatizado (Teleform® v 8.2) que permite identificar simultáneamente errores, valores perdidos e inconsistencias.
Se aplicaron los criterios de la Asociación Americana de Diabetes (2009) para establecer el diagnóstico de diabetes, para la obesidad el consenso de la Sociedad Española para el Estudio de la Obesidad (SEEDO 2007), para la HTA los de la guía de la Sociedad Europea de Hipertensión (2007) y para la dislipidemia, el perímetro abdominal alterado y el síndrome metabólico los del National Cholesterol Education Program (NCEP) y del Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) (2002).
El RCV fatal en 10 años de cada paciente se calculó con 2 tablas de riesgo: la calibración española de la Systematic Coronary Risk Evaluation (SCORE) y la tabla de Framingham calibrada para población catalana del Registre Gironí del COR (REGICOR). El RCV se consideró alto si era ≥ 5% con SCORE y ≥10% con REGICOR18.
El análisis estadístico se basó en la descripción de las variables recogidas y en el cálculo del RCV. Los valores de las variables cuantitativas se expresan con su media y su desviación estándar y las variables cualitativas, con el número de casos y su porcentaje. Para contrastar si la distribución de los valores de una variable cuantitativa seguía o no la distribución normal se empleó la prueba de Kolmogorov-Smirnov. El contraste entre variables cualitativas se realizó con la prueba de ji al cuadrado. El contraste entre variables cualitativas y cuantitativas, según se tratara de valores dicotómicos o policotómicos para las primeras y de distribuciones normales o no de sus valores para las segundas, se realizó con la prueba de la t de Student y con la prueba de Anova o con sus equivalentes no paramétricos, respectivamente, la prueba de Mann-Whitney y la prueba de Kruskall-Wallis. Se fijó la significación de los contrastes estadísticos en el 0,05. Los datos fueron analizados con el paquete estadístico SPSS v 18.0.
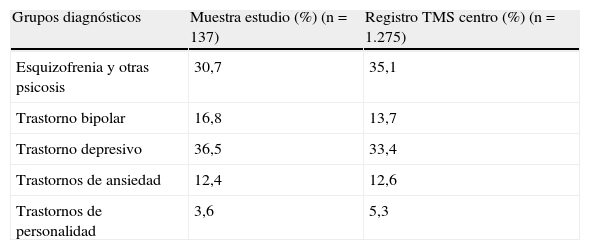
ResultadosSe incluyeron un total de 137 pacientes con TMS (un 10,8% de los incluidos en el programa de atención a los TMS), de los que un 64,9% fueron mujeres y con una edad media de 51,1 años (DE: 12,9). En la tabla 1 se presenta la distribución de los grupos diagnósticos en la muestra y en el registro de TMS de la institución.
Distribución de los grupos diagnósticos en la muestra y en el registro del programa de atención a los trastornos mentales severos
| Grupos diagnósticos | Muestra estudio (%) (n=137) | Registro TMS centro (%) (n=1.275) |
| Esquizofrenia y otras psicosis | 30,7 | 35,1 |
| Trastorno bipolar | 16,8 | 13,7 |
| Trastorno depresivo | 36,5 | 33,4 |
| Trastornos de ansiedad | 12,4 | 12,6 |
| Trastornos de personalidad | 3,6 | 5,3 |
Nota: Entre muestra y registro, ji al cuadrado, p=0,634.
TMS: trastorno mental severo.
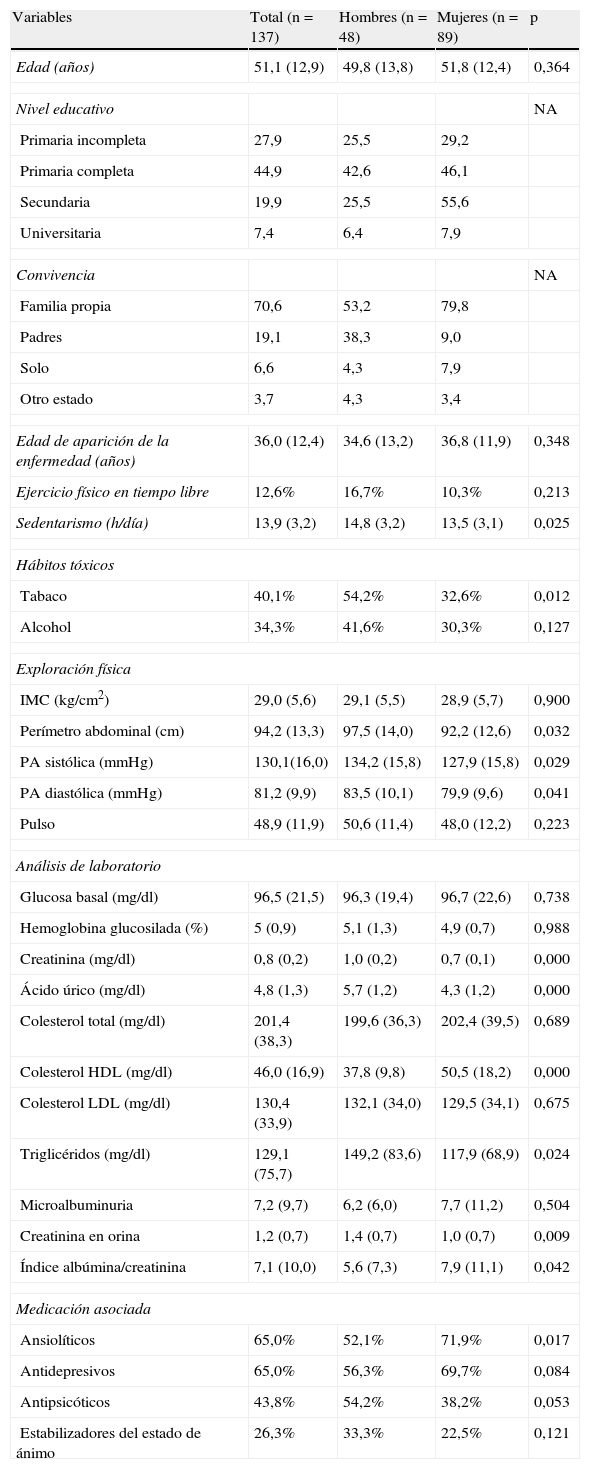
Al comparar las características basales según género (tabla 2), se observa que el sedentarismo, el hábito tabáquico, el perímetro abdominal, la presión arterial, la creatinina, el ácido úrico y los triglicéridos fueron mayores en hombres, mientras que los niveles de HDL y ansiolíticos fueron significativamente superiores en mujeres.
Características basales de la muestra según género
| Variables | Total (n=137) | Hombres (n=48) | Mujeres (n=89) | p |
| Edad (años) | 51,1 (12,9) | 49,8 (13,8) | 51,8 (12,4) | 0,364 |
| Nivel educativo | NA | |||
| Primaria incompleta | 27,9 | 25,5 | 29,2 | |
| Primaria completa | 44,9 | 42,6 | 46,1 | |
| Secundaria | 19,9 | 25,5 | 55,6 | |
| Universitaria | 7,4 | 6,4 | 7,9 | |
| Convivencia | NA | |||
| Familia propia | 70,6 | 53,2 | 79,8 | |
| Padres | 19,1 | 38,3 | 9,0 | |
| Solo | 6,6 | 4,3 | 7,9 | |
| Otro estado | 3,7 | 4,3 | 3,4 | |
| Edad de aparición de la enfermedad (años) | 36,0 (12,4) | 34,6 (13,2) | 36,8 (11,9) | 0,348 |
| Ejercicio físico en tiempo libre | 12,6% | 16,7% | 10,3% | 0,213 |
| Sedentarismo (h/día) | 13,9 (3,2) | 14,8 (3,2) | 13,5 (3,1) | 0,025 |
| Hábitos tóxicos | ||||
| Tabaco | 40,1% | 54,2% | 32,6% | 0,012 |
| Alcohol | 34,3% | 41,6% | 30,3% | 0,127 |
| Exploración física | ||||
| IMC (kg/cm2) | 29,0 (5,6) | 29,1 (5,5) | 28,9 (5,7) | 0,900 |
| Perímetro abdominal (cm) | 94,2 (13,3) | 97,5 (14,0) | 92,2 (12,6) | 0,032 |
| PA sistólica (mmHg) | 130,1(16,0) | 134,2 (15,8) | 127,9 (15,8) | 0,029 |
| PA diastólica (mmHg) | 81,2 (9,9) | 83,5 (10,1) | 79,9 (9,6) | 0,041 |
| Pulso | 48,9 (11,9) | 50,6 (11,4) | 48,0 (12,2) | 0,223 |
| Análisis de laboratorio | ||||
| Glucosa basal (mg/dl) | 96,5 (21,5) | 96,3 (19,4) | 96,7 (22,6) | 0,738 |
| Hemoglobina glucosilada (%) | 5 (0,9) | 5,1 (1,3) | 4,9 (0,7) | 0,988 |
| Creatinina (mg/dl) | 0,8 (0,2) | 1,0 (0,2) | 0,7 (0,1) | 0,000 |
| Ácido úrico (mg/dl) | 4,8 (1,3) | 5,7 (1,2) | 4,3 (1,2) | 0,000 |
| Colesterol total (mg/dl) | 201,4 (38,3) | 199,6 (36,3) | 202,4 (39,5) | 0,689 |
| Colesterol HDL (mg/dl) | 46,0 (16,9) | 37,8 (9,8) | 50,5 (18,2) | 0,000 |
| Colesterol LDL (mg/dl) | 130,4 (33,9) | 132,1 (34,0) | 129,5 (34,1) | 0,675 |
| Triglicéridos (mg/dl) | 129,1 (75,7) | 149,2 (83,6) | 117,9 (68,9) | 0,024 |
| Microalbuminuria | 7,2 (9,7) | 6,2 (6,0) | 7,7 (11,2) | 0,504 |
| Creatinina en orina | 1,2 (0,7) | 1,4 (0,7) | 1,0 (0,7) | 0,009 |
| Índice albúmina/creatinina | 7,1 (10,0) | 5,6 (7,3) | 7,9 (11,1) | 0,042 |
| Medicación asociada | ||||
| Ansiolíticos | 65,0% | 52,1% | 71,9% | 0,017 |
| Antidepresivos | 65,0% | 56,3% | 69,7% | 0,084 |
| Antipsicóticos | 43,8% | 54,2% | 38,2% | 0,053 |
| Estabilizadores del estado de ánimo | 26,3% | 33,3% | 22,5% | 0,121 |
Nota: Media más DE, a no ser que se exprese lo contrario.
IMC: índice de masa corporal; NA: no aplicable, no se cumple el número de casos esperados para el cálculo de ji al cuadrado.
La esquizofrenia y otros trastornos psicóticos y de personalidad se presentaron a edades más precoces (aproximadamente los 30 años), los trastornos bipolares y de ansiedad en una posición intermedia (los 35 años) y los depresivos más tardíamente (promedio de 42 años). Se observó una diferencia significativa entre la edad de inicio de la esquizofrenia y los trastornos depresivos (Anova, p<0,001, ajuste de Bonferroni).
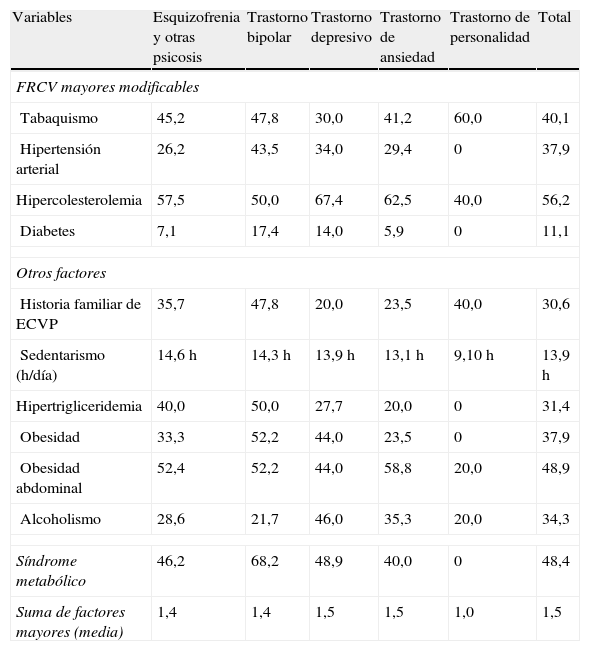
La distribución de los diferentes FRCV no mostró diferencias significativas entre los diferentes grupos diagnósticos (tabla 3).
Distribución de los factores de riesgo cardiovascular según grupo diagnóstico
| Variables | Esquizofrenia y otras psicosis | Trastorno bipolar | Trastorno depresivo | Trastorno de ansiedad | Trastorno de personalidad | Total |
| FRCV mayores modificables | ||||||
| Tabaquismo | 45,2 | 47,8 | 30,0 | 41,2 | 60,0 | 40,1 |
| Hipertensión arterial | 26,2 | 43,5 | 34,0 | 29,4 | 0 | 37,9 |
| Hipercolesterolemia | 57,5 | 50,0 | 67,4 | 62,5 | 40,0 | 56,2 |
| Diabetes | 7,1 | 17,4 | 14,0 | 5,9 | 0 | 11,1 |
| Otros factores | ||||||
| Historia familiar de ECVP | 35,7 | 47,8 | 20,0 | 23,5 | 40,0 | 30,6 |
| Sedentarismo (h/día) | 14,6h | 14,3h | 13,9h | 13,1h | 9,10h | 13,9h |
| Hipertrigliceridemia | 40,0 | 50,0 | 27,7 | 20,0 | 0 | 31,4 |
| Obesidad | 33,3 | 52,2 | 44,0 | 23,5 | 0 | 37,9 |
| Obesidad abdominal | 52,4 | 52,2 | 44,0 | 58,8 | 20,0 | 48,9 |
| Alcoholismo | 28,6 | 21,7 | 46,0 | 35,3 | 20,0 | 34,3 |
| Síndrome metabólico | 46,2 | 68,2 | 48,9 | 40,0 | 0 | 48,4 |
| Suma de factores mayores (media) | 1,4 | 1,4 | 1,5 | 1,5 | 1,0 | 1,5 |
Nota: Datos expresados en porcentaje a no ser que se indique lo contrario.
ECVP: enfermedad cardiovascular prematura; FRCV: factores de riesgo cardiovascular.
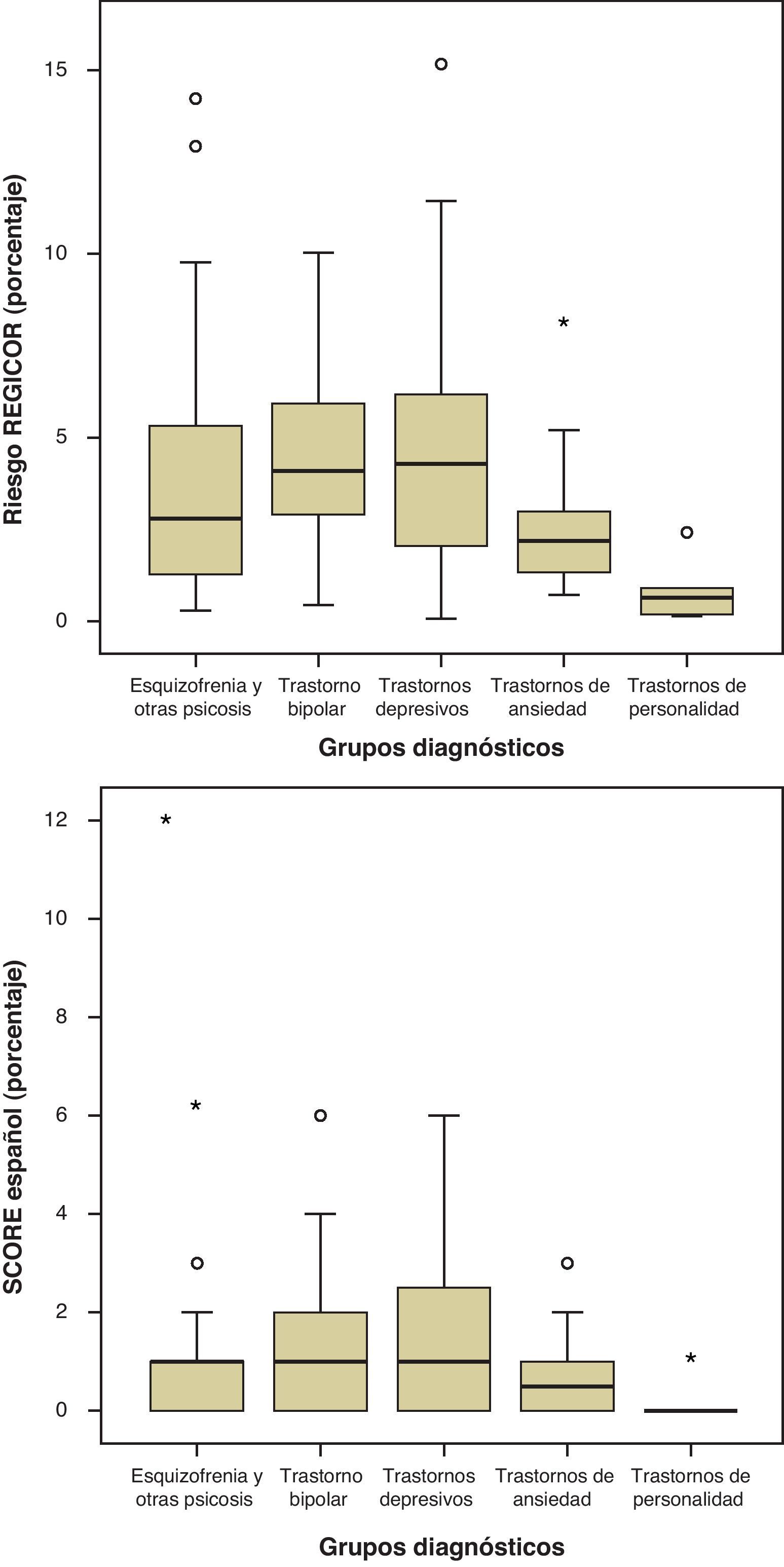
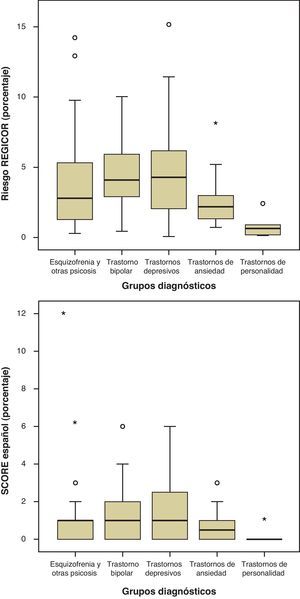
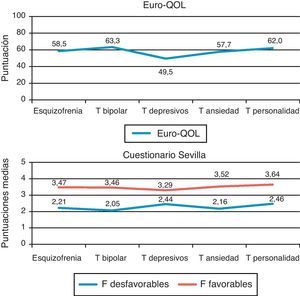
El RCV alto estuvo presente en el 4,6% (IC 0,95: 1,01-8,22) según SCORE y en el 5,4% (IC 0,95: 1,52-9,34) según REGICOR. No se encontraron diferencias significativas entre los grupos diagnósticos en el RCV determinado con SCORE. En cambio, el obtenido con REGICOR sí mostró diferencias estadísticamente significativas (Anova, p=0,013), siendo mayor en los trastornos depresivos en relación con los de personalidad (ajuste de Bonferroni, p=0,049) (fig. 1).
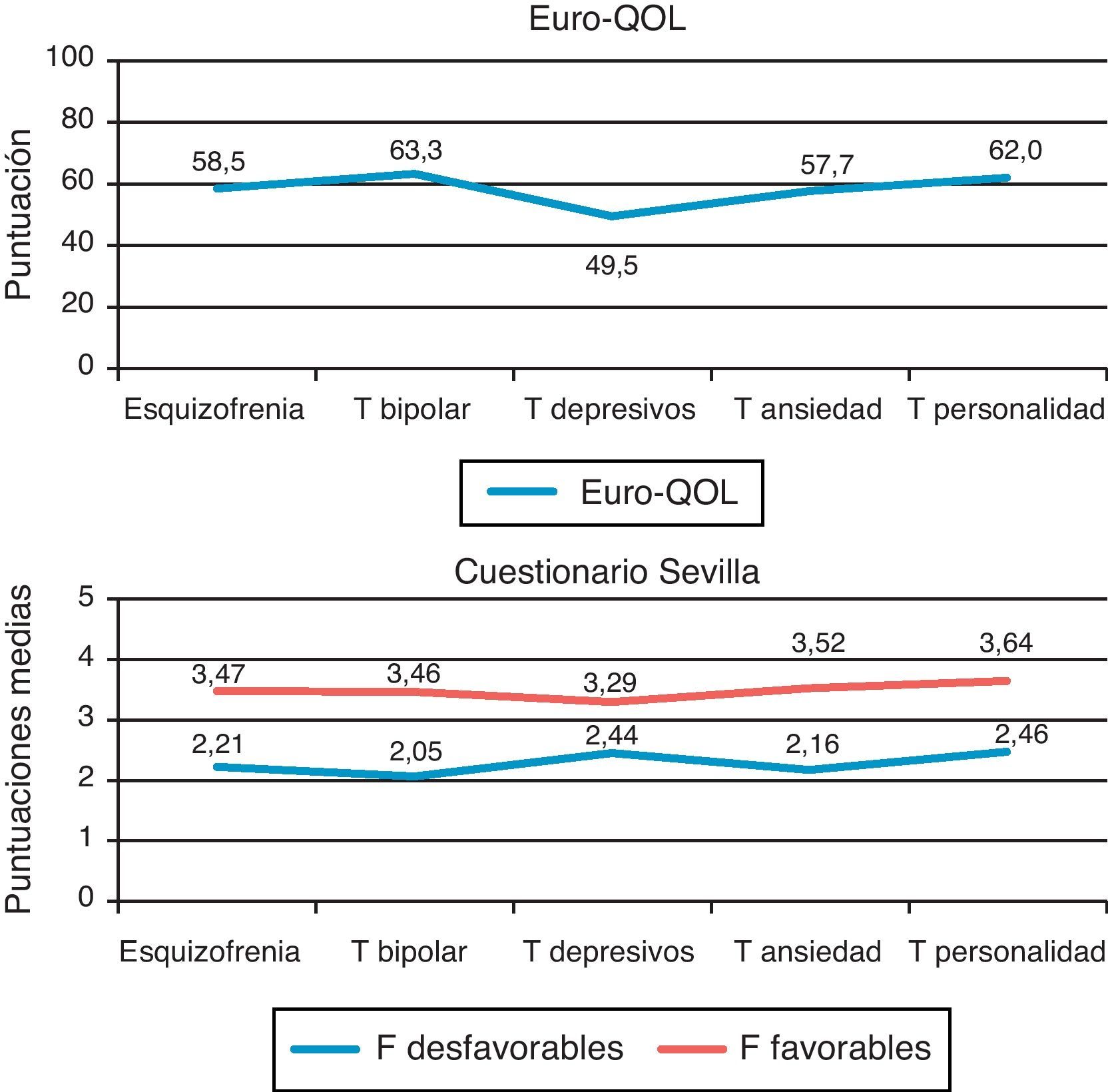
Se observaron diferencias significativas de calidad de vida general según los grupos diagnósticos (Kruskall-Wallis, p=0,041), probablemente debidas a la menor puntuación alcanzada por los sujetos con trastornos depresivos. Las dimensiones de factores favorables y desfavorables del Cuestionario Sevilla no fueron significativamente distintas entre los diagnósticos (fig. 2).
El contraste del número de factores mayores de RCV no se relaciona con la calidad de vida general (Euro-QOL) ni con las 2 dimensiones del Cuestionario Sevilla.
La comparación de los pacientes con RCV alto respecto al resto de sujetos indica que no existen diferencias entre las puntuaciones de ambos grupos en calidad de vida en los 2 cuestionarios.
El RCV valorado con REGICOR y con SCORE no siguió una asociación lineal con ninguna puntuación de calidad de vida con R2 inferiores a 0,25.
DiscusiónLa comparación de los FRCV mayores de nuestra muestra con los datos de una agregación de 11 estudios de base poblacional españoles19 permite observar una mayor prevalencia de tabaquismo (40 vs 27%) y dislipidemia (56 vs 41%), mientras que la diabetes y la HTA presentan prevalencias inferiores (11 vs 13% y 38 vs 43%, respectivamente). El síndrome metabólico se detectó en el 50%, con una prevalencia similar a la obtenida en pacientes no psiquiátricos seguidos ambulatoriamente20. Los diferentes grupos diagnósticos presentaron una frecuencia de FRCV semejante, aunque los bipolares presentaban más HTA y diabetes, los depresivos más hipercolesterolemia y los pacientes con trastornos de personalidad más tabaquismo. En otros estudios, cuando comparan FRCV entre bipolares y esquizofrénicos obtienen resultados parecidos en ambos21.
La asociación establecida entre sobrepeso/obesidad con los trastornos psiquiátricos se ve reflejada en los porcentajes de obesidad encontrados en este estudio22.
En las últimas décadas se va documentando una relación entre los trastornos del estado de ánimo y la ansiedad y las enfermedades cardiovasculares23. Los resultados de un metanálisis reciente indican que la depresión se asocia al desarrollo de enfermedades cardiovasculares24, por lo que algunos autores llegan a postular la depresión como un factor de riesgo más de enfermedad coronaria.
El RCV obtenido en nuestra muestra es prácticamente igual al de otros estudios, y se sitúa en una mediana del 4%, próxima a la mediana del 5% encontrada por otros autores12. El porcentaje de individuos con RCV alto, en torno al 5%, es muy próximo al obtenido en cohortes poblacionales25. En grupos de pacientes psiquiátricos los resultados de la literatura médica son dispares: mientras que un 6,5% de los esquizofrénicos presentan un RCV elevado6, este porcentaje alcanza el 59% en bipolares americanos26.
Existen pocos estudios que analicen la calidad de vida respecto a los FRCV. Resultados de una muestra de base poblacional brasileña, aún no publicados, muestran que los pacientes que acumulan FRCV presentan una peor calidad de vida. En nuestro caso los trastornos depresivos obtuvieron peores puntuaciones en RCV y en calidad de vida. Un estudio que agrupaba 16 trabajos y 3.936 pacientes mostró que las personas con trastorno del estado de ánimo también obtenían puntuaciones más desfavorables en calidad de vida respecto a pacientes con esquizofrenia27. Estos resultados se obtuvieron a pesar de incorporar pacientes depresivos sin descompensación de la enfermedad, en consonancia con las evidencias que apuntan una peor calidad de vida incluso tras la reducción de la severidad de los síntomas en estos pacientes28. Por consiguiente, en este grupo es más patente la necesidad de valorar la calidad de vida dentro de la monitorización clínica habitual.
La prevalencia más alta de algunos FRCV en los TMS indica la importancia de las actividades de prevención y promoción de la salud, dentro de la atención integral a este colectivo. Existen pruebas que confirman la eficacia de las intervenciones basadas en estilos de vida como la dieta o el ejercicio físico29. También es importante la lucha contra el tabaquismo dada su alta prevalencia en este grupo y las consecuencias de su consumo. Dada la organización de los servicios sanitarios en nuestro país, la recomendación más prudente sería que las unidades de salud mental realizaran la detección de los FRCV y, si obtuvieran resultados anormales, fuesen los médicos de familia los que se ocuparan de su control y seguimiento. La gran vulnerabilidad de este grupo de población precisa, más que nunca, que el modelo de atención biopsicosocial no sea una entelequia sino una realidad.
Nuestro estudio presenta las limitaciones propias de un diseño descriptivo transversal, que no permite establecer la secuencia temporal de los acontecimientos. La respuesta moderada en la selección puede haber introducido un sesgo a favor de los casos de menor riesgo. Sin embargo, al final de la selección se obtuvo una muestra representativa de la población TMS atendida y con una respuesta similar a la de otros estudios12. El presente trabajo tiene relevancia ya que es uno de los pocos que aborda los FRCV y el RCV en los TMS como grupo. A juzgar por los resultados del estudio, y en contra de lo que se podría esperar, los pacientes con TMS no presentan mayores porcentajes de RCV respecto a los estudios de base poblacional. Tampoco parece confirmarse la hipótesis de que el mayor RCV se asocia con una peor calidad de vida.
Las futuras investigaciones tienen que ir orientadas a valorar qué tipo de intervenciones son las más adecuadas en este grupo de población. Dado que las barreras en la atención han sido ya identificadas30, se impone la necesidad de pasar del plano teórico a la acción.
- •
La prevalencia de los factores de riesgo cardiovascular (FRCV) es más elevada en los pacientes con trastorno mental severo.
- •
Entre los factores que pueden ser causantes están las conductas insanas, las dificultades en la comunicación, el menor seguimiento de las actividades preventivas y el efecto deletéreo de los fármacos psicotrópicos.
- •
Existen algunas evidencias en la población general que indican que los pacientes que acumulan más FRCV presentan una peor calidad de vida.
- •
El riesgo cardiovascular de este grupo de población no es superior a los estudios poblacionales.
- •
El subgrupo de pacientes depresivos presentan un riesgo cardiovascular mayor y con peores resultados en calidad de vida.
- •
No se ha hallado una relación entre el riesgo cardiovascular y la calidad de vida.
Este estudio ha sido realizado con la ayuda de la X Beca a la investigación promovida por la fundación Acadèmia de Ciències Mèdiques i de la Salut de Catalunya i Balears (ACMCiB); la Agrupació de Ciències Mèdiques d’Osona (ACMO) y la vocalía de Osona de la Societat Catalana de Medicina Familiar i Comunitària (Camfic). Por el proyecto «Factores de riesgo cardiovascular y estratificación de riesgo cardiovascular en los pacientes con trastorno mental severo en la población de Osona. Estudio RISCA-TMS». Y con la ayuda del segundo premio de la 4.ª convocatoria de la Beca Fundació Caixa Manlleu en Ciències de la Salut (2010) por el proyecto «Adecuación y mejora del uso de fármacos destinados a la reducción del riesgo cardiovascular en enfermos con trastorno mental severo».
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a todos los profesionales de Osona Salut Mental y a todos equipos de atención primaria de la comarca de Osona su colaboración en el estudio. Asimismo a todo el equipo del grupo de Riesgo Cardiovascular en Trastorno Mental Severo (RISCA-TMS).
Formado por: Anna Bullón Chia, Pere Roura Poch, Daniel R. Jiménez Aranguren, Paco Arrufat Nebot, Mireia Zurita Badosa, Cristina Mauri Martin, Montse Serra Millas, Teresa Palau Canos, Núria Gordo i Serra, Judit Solà Munmany, Jacint Altimiras Roset, Josep Manel Santos López, Raquel Cecília Costa y Quintí Foguet Boreu.
Los componentes del grupo RISCA-TMS están relacionados en el anexo al final del artículo.