Analizar y comparar la epidemiologia de los incidentes de seguridad del paciente notificados en centros de atención primaria, antes y después del inicio de la pandemia COVID-19.
Diseño y emplazamientoEstudio descriptivo analítico comparando los incidentes notificados del 01-marzo-2019 al 28-febrero-2020, y del 01-marzo-2020 al 28-febrero-2021, realizados a través de la plataforma TPSC Cloud™ accesible desde la Intranet corporativa en 25 centros de atención primaria del distrito de Tarragona, Cataluña, España.
MedicionesRegistros obtenidos a partir de notificaciones voluntarias mediante formulario electrónico, estandarizado y anonimizado. Variables: centro sanitario, profesional, tipo de incidente, matriz de riesgo, factores causales, contribuyentes y evitabilidad. Análisis estadístico: Se realizó análisis descriptivo del total de notificaciones y otro específico de los eventos adversos, comparando ambos períodos.
ResultadosSe notificaron un total de 2.231 incidentes. Comparando ambos períodos, en el de pandemia se observó una reducción del número de incidentes notificados (solo representaron un 20% del total), pero en proporción se incrementó el porcentaje de notificaciones por parte de profesionales sanitarios y el de eventos adversos que requirieron observación. También aumentaron los factores causales relacionados con los cuidados y el diagnóstico, y disminuyeron los de medicación. Además, se observó un incremento de los factores contribuyentes relacionados con el profesional. La evitabilidad fue elevada (>95%) en ambos períodos.
ConclusionesDurante la pandemia, se han notificado un menor número de incidentes de seguridad del paciente, pero en proporción, más eventos adversos, siendo en su mayoría evitables. El propio profesional se convierte en el principal factor contribuyente.
To analyse and compare the epidemiology of patient safety incidents reported in Primary Health Care, before and after the start of the COVID-19 pandemic.
Design and settingAnalytical descriptive study comparing reported incidents from March 1st 2019 to February 28th 2020, and from March 1st 2020 to February 28th 2021, notified through the TPSC Cloud™ platform accessible from the Intranet corporative in 25 Primary Health Care centres from Tarragona district, in Catalonia (Spain).
MeasurementsData obtained from voluntary notifications, through electronic, standardized and anonymized forms. Variables: Centre, professional, incident type, risk matrix, causal factors and contributing factors, and avoidability. Statistical analysis: Every notification was included in descriptive analysis, and another one specifically for adverse events, comparing both periods.
Results2231 incidents were reported. Comparing both periods, during the pandemic a reduction in the number of reported incidents was observed (only represented 20% of the total). However, the percentage of reported notifications from health care professionals and adverse events that required observation were increased. Causal factors related to attendance and diagnosis were incremented whereas the causal factors related to medication were decreased. In addition, an increase in contributing factors related to the professional was observed. Avoidability was high (>95%) in both periods.
ConclusionsDuring the pandemic, fewer patient safety incidents have been reported, but proportionally more adverse events, most of which are preventable. The professional himself becomes the main contributing factor.
Fomentar la notificación de los incidentes en un entorno de confianza se considera una buena estrategia para mejorar la cultura de seguridad del paciente (SP) de cualquier organización1,2; poder analizarlos en profundidad (tipos, frecuencias, causas y efectos en los pacientes) resulta esencial para entender y detectar errores en los procesos de atención, y desarrollar intervenciones para prevenir recurrencias3.
Las circunstancias que pueden desempeñar un papel en el origen o la evolución del incidente de SP suelen definirse como factores contribuyentes y se diferencian entre aquellos relacionados con los profesionales, el paciente, el entorno laboral, la organización y factores externos4. Aunque los factores relacionados con el profesional suelen describirse como los más prevalentes5,6, en nuestro ámbito se ha comunicado que los relacionados con la organización y el entorno laboral también son relevantes en cuanto a la gravedad de daño resultante7.
La pandemia declarada por el nuevo coronavirus SARS-CoV-2 en marzo de 2020, obligó a los centros sanitarios a cambiar el modelo organizativo y asistencial, limitando la oferta de algunos servicios y modificando las dinámicas de trabajo. Siguiendo las recomendaciones de las autoridades sanitarias, se introdujeron cambios organizativos, se modificaron circuitos y flujos de pacientes, adaptando medidas para garantizar la seguridad de profesionales y pacientes8. A nivel asistencial, se potenció la actividad no presencial, se incorporaron nuevas funcionalidades en la estación clínica de trabajo y se potenció un nuevo modelo de relación bidireccional y asincrónico con el paciente. Ya se ha comunicado que debido a la epidemia de COVID-19 se han reducido significativamente los resultados de los indicadores de seguimiento y control de algunas enfermedades en atención primaria (AP)9. Pero, hasta donde se sabe, se desconoce de qué forma estos cambios han podido afectar la SP.
Así, el objetivo general del presente estudio fue analizar los incidentes de SP notificados en un ámbito de AP antes y después del inicio la pandemia COVID-19, para valorar si existen diferencias en su epidemiología.
Material y métodosDiseño y emplazamientoEstudio descriptivo analítico, comparando los incidentes de SP notificados del 1 de marzo de 2019 al 28 de febrero de 2020, y del 1 de marzo de 2020 al 28 de febrero de 2021, registrados en 25 centros de AP gestionados por el Institut Català de la Salut (ICS) del área sanitaria del Camp de Tarragona. Estos centros dan cobertura a una población de unos 320.000 habitantes con una plantilla de unos 1.245 profesionales organizados en equipos multidisciplinares, que ofrecen servicios de medicina de familia, pediatría, enfermería, odontología, fisioterapia, psicología y atención a la salud sexual y reproductiva.
Proceso de notificación de incidentes y sistema de recogida de datosEn Catalunya, según la estrategia de SP del Departament de Salut, los centros de AP deben mantener un sistema de notificación de incidentes como procedimiento de mejora de calidad y seguridad clínica10,11. El sistema utiliza una plataforma única de gestión de SP a través del software TPSC Cloud™. Se trata de un sistema de notificación centralizado y accesible desde cualquier centro sanitario (AP y hospitales), que permite la notificación y gestión de todo tipo de incidentes de SP12,13.
La Gerencia del Camp de Tarragona del ICS ofrece acceso a la plataforma desde el portal web corporativo (http://camptarragona.cpd2.grupics.intranet/), de tal manera que cualquier profesional que esté conectado puede notificar incidentes relacionados con la SP. Aunque los profesionales no están obligados a declarar incidentes con este sistema de notificación, tienen la recomendación de registrar cualquier situación que pudiera indicar un incidente de SP. Estos informes son confidenciales, no punitivos y se ingresan de forma voluntaria. Cada caso recibe un código de identificación que permite su seguimiento. Una vez cerrado el incidente, la información se almacena de forma anonimizada. El acceso al sistema de gestión está protegido mediante contraseña.
Taxonomía y definición de las variablesSegún la recomendación de la Organización Mundial de la Salud (OMS), se utiliza el término «incidente de seguridad» para referirse a cualquier suceso (o circunstancia), que ocasiona (o podría ocasionar) daño innecesario relacionado con la atención sanitaria prestada, y se reserva el término «evento adverso» para el incidente de seguridad que llega al paciente produciendo un daño que afecta negativamente su salud o calidad de vida4.
Los datos de los incidentes de SP se recogen a través de un formulario que consta de doce campos estructurados que permiten: 1) registrar la unidad asistencial y el grupo profesional del informador, 2) categorizar el tipo de incidente de seguridad, 3) recoger las consecuencias para el paciente y la organización, 4) ponderar la gravedad de los daños, 5) identificar los factores causales y contribuyentes, y 6) proponer medidas correctoras y/o acciones de mejora. Una descripción detallada del formulario informático con los campos, categorías y subcategorías que contiene se facilita como material suplementario (anexo A1).
A modo de resumen, todos los incidentes se categorizaron de forma simultánea según la clasificación propuesta por la OMS y el Modelo de Acreditación del Departament de Salut de la Generalitat de Catalunya (MADS). Según la OMS4, se clasificaron en: caídas y otros accidentes, comportamiento del paciente, dispositivos y equipos asistenciales, documentación analógica y digital, gestión clínica y procedimientos, gestión clínico-administrativa, infección asociada a la atención sanitaria, úlceras por presión graves de origen nosocomial, infraestructuras e instalaciones, y medicación. Según el MADS14, se distinguieron entre: atención urgente, continuidad asistencial, educación sanitaria, ética y derechos de los ciudadanos, gestión del material clínico, gestión de residuos, laboratorio, proceso asistencial, procedimientos administrativos, servicio de diagnóstico por la imagen, servicios generales, trabajo social, uso seguro del medicamento, vacunas y vigilancia, prevención y control de la infección.
La gravedad del incidente se clasificó utilizando las definiciones de la OMS propuestas para AP15: 1) circunstancia de seguridad notificable o con potencial de causar daño, pero se impidió por una intervención oportuna (near-miss); 2) incidente sin daño; 3) evento adverso con daño leve; 4) con daño moderado; 5) con daño severo, y 6) evento adverso extremo. Los factores causales se clasificaron según la propuesta del estudio APEAS16, separándolos en cinco categorías relacionadas con problemas de comunicación (12 subcategorías), gestión (5 subcategorías), cuidados (4 subcategorías), diagnóstico (4 subcategorías) y medicación (11 subcategorías). Los factores contribuyentes se clasificaron en cinco categorías relacionadas con el profesional, el paciente, la organización, entorno laboral y factores externos. La evitabilidad del incidente SP fue evaluada a criterio del profesional notificante como: potencialmente evitable, no evitable o dudosa.
Análisis estadísticoTodos los informes fueron exportados a una base de datos de tipo Excel® para su análisis con el paquete estadístico SPSS® versión 19.0 (IBM Corp, Armonk, NY, EE. UU.). No figuraron datos referentes a pacientes ni profesionales.
Se realizó un análisis descriptivo del total de notificaciones de SP y uno específico de los eventos adversos, utilizando distribuciones de frecuencias absolutas y relativas en tablas cruzadas. Se analizaron tipo y características de los incidentes, factores causales, contribuyentes y evitabilidad, comparando su distribución entre períodos (antes y después del inicio de la pandemia), primero de forma global (columnas) mediante la prueba de Chi-cuadrado de Pearson y después, individualmente para cada tipo o característica (filas) utilizando el test exacto de Fisher. Se aceptaron diferencias como estadísticamente significativas para un valor de p≤0,05.
ResultadosDurante el período que abarca el estudio (01-marzo-2019 al 28-febrero-2021) hubo un total de 2.231 notificaciones en el sistema de registro de incidentes de SP. En su mayoría se notificaron en el período pre-COVID-19 (del 01 de marzo de 2019 al 28 de febrero de 2020): 1.787 incidentes de SP (80,1%), frente a 444 (19,9%) del período de pandemia COVID-19 estudiado (del 1 de marzo de 2020 al 28 de febrero de 2021).
Tras el inicio de la pandemia, en comparación con el período pre-COVID-19, se observa un incremento del porcentaje de incidentes notificados por profesionales sanitarios, tanto enfermeras (46,8 vs. 36,5%; p<0,01) como médicos (34,9 vs. 29,9%; p=0,05), y una disminución por parte del personal administrativo (12,4 vs. 24,5%; p<0,01). Estas diferencias no resultaron significativas al considerar los eventos adversos: enfermeras (46,5 vs. 37,8%; p=0,10), médicos (45,6 vs. 47,9%; p=0,63) y administrativos (5,3 vs. 7,3%; p=0,47).
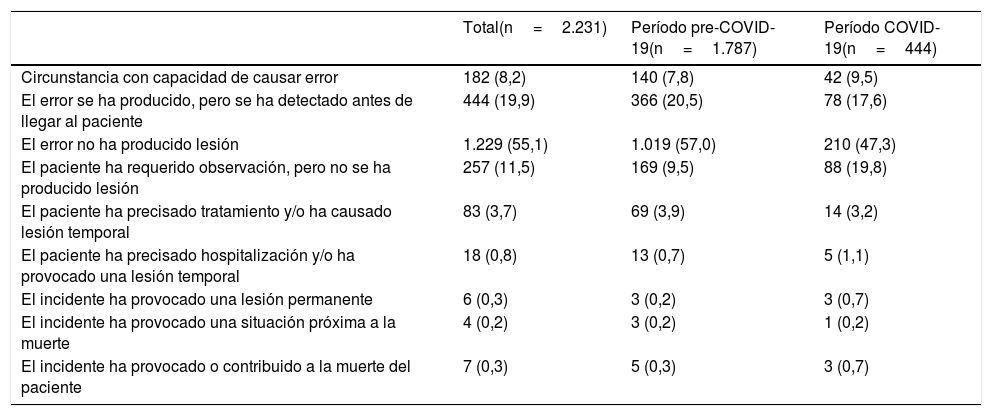
Gravedad de los incidentes notificadosAl comparar ambos periodos de forma global, se observaron diferencias significativas en la distribución de la gravedad de los incidentes notificados, que se concretaron en una disminución de los incidentes sin daño (47,3 vs. 57,0%; p<0,01) y un aumento de los eventos adversos que requieren observación (19,8 vs. 9,5%; p<0,01) tras el inicio de la pandemia. En la tabla 1 se muestran de forma detallada los resultados de los incidentes notificados según su gravedad.
Gravedad de los incidentes notificados en el sistema TPSC Cloud™
| Total(n=2.231) | Período pre-COVID-19(n=1.787) | Período COVID-19(n=444) | |
|---|---|---|---|
| Circunstancia con capacidad de causar error | 182 (8,2) | 140 (7,8) | 42 (9,5) |
| El error se ha producido, pero se ha detectado antes de llegar al paciente | 444 (19,9) | 366 (20,5) | 78 (17,6) |
| El error no ha producido lesión | 1.229 (55,1) | 1.019 (57,0) | 210 (47,3) |
| El paciente ha requerido observación, pero no se ha producido lesión | 257 (11,5) | 169 (9,5) | 88 (19,8) |
| El paciente ha precisado tratamiento y/o ha causado lesión temporal | 83 (3,7) | 69 (3,9) | 14 (3,2) |
| El paciente ha precisado hospitalización y/o ha provocado una lesión temporal | 18 (0,8) | 13 (0,7) | 5 (1,1) |
| El incidente ha provocado una lesión permanente | 6 (0,3) | 3 (0,2) | 3 (0,7) |
| El incidente ha provocado una situación próxima a la muerte | 4 (0,2) | 3 (0,2) | 1 (0,2) |
| El incidente ha provocado o contribuido a la muerte del paciente | 7 (0,3) | 5 (0,3) | 3 (0,7) |
Los datos se presentan como valor absoluto y porcentaje respecto a cada tipo de incidente notificado sobre el total, período pre-COVID-19 y COVID-19. Comparación de la distribución de incidentes notificados entre ambos períodos de estudio mediante la prueba de Chi-cuadrado (p<0,01).
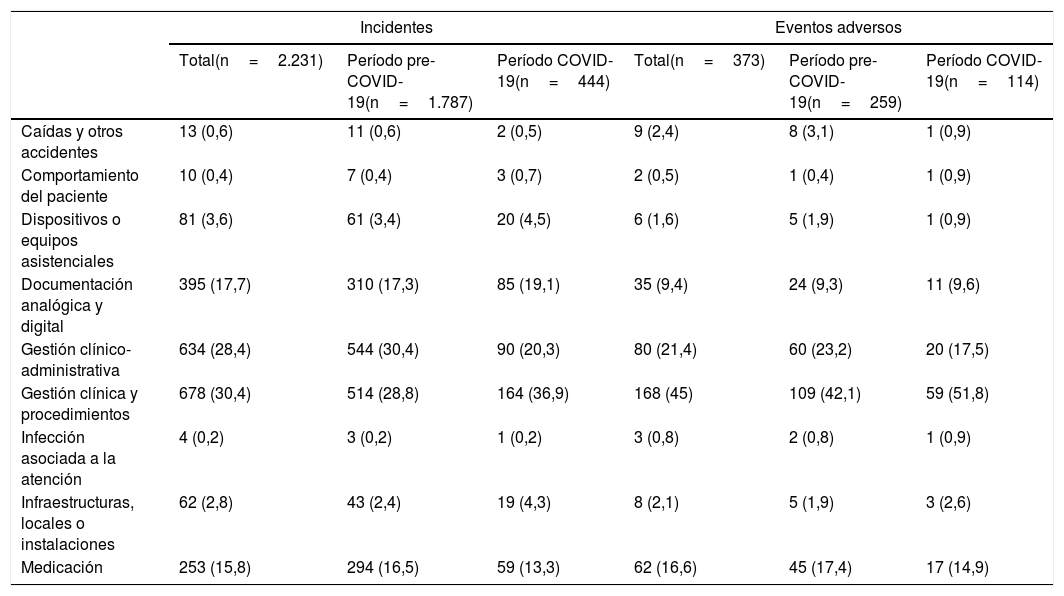
Al comparar ambos períodos, tras el inicio de la pandemia se observa un incremento significativo de los incidentes notificados relacionados con la gestión clínica y de procedimientos (p<0,01) y con las infraestructuras (p=0,03), mientras que se redujeron los relacionados con la gestión clínica-administrativa (p<0,01). En relación a los eventos adversos, únicamente se incrementaron significativamente los relacionados con la gestión clínica-procedimientos (p=0,01). En la tabla 2 se muestra de forma detallada la distribución del tipo de incidentes y eventos adversos notificados según la clasificación internacional de la OMS4.
Tipo de incidentes y eventos adversos notificados en TPSC Cloud™ según la clasificación internacional de la OMS
| Incidentes | Eventos adversos | |||||
|---|---|---|---|---|---|---|
| Total(n=2.231) | Período pre-COVID-19(n=1.787) | Período COVID-19(n=444) | Total(n=373) | Período pre-COVID-19(n=259) | Período COVID-19(n=114) | |
| Caídas y otros accidentes | 13 (0,6) | 11 (0,6) | 2 (0,5) | 9 (2,4) | 8 (3,1) | 1 (0,9) |
| Comportamiento del paciente | 10 (0,4) | 7 (0,4) | 3 (0,7) | 2 (0,5) | 1 (0,4) | 1 (0,9) |
| Dispositivos o equipos asistenciales | 81 (3,6) | 61 (3,4) | 20 (4,5) | 6 (1,6) | 5 (1,9) | 1 (0,9) |
| Documentación analógica y digital | 395 (17,7) | 310 (17,3) | 85 (19,1) | 35 (9,4) | 24 (9,3) | 11 (9,6) |
| Gestión clínico-administrativa | 634 (28,4) | 544 (30,4) | 90 (20,3) | 80 (21,4) | 60 (23,2) | 20 (17,5) |
| Gestión clínica y procedimientos | 678 (30,4) | 514 (28,8) | 164 (36,9) | 168 (45) | 109 (42,1) | 59 (51,8) |
| Infección asociada a la atención | 4 (0,2) | 3 (0,2) | 1 (0,2) | 3 (0,8) | 2 (0,8) | 1 (0,9) |
| Infraestructuras, locales o instalaciones | 62 (2,8) | 43 (2,4) | 19 (4,3) | 8 (2,1) | 5 (1,9) | 3 (2,6) |
| Medicación | 253 (15,8) | 294 (16,5) | 59 (13,3) | 62 (16,6) | 45 (17,4) | 17 (14,9) |
Los incidentes se han agrupado según la clasificación internacional propuesta por la OMS4. Los datos se presentan como valor absoluto y porcentaje respecto a cada tipo de incidente notificado sobre el total, período pre-COVID-19 y COVID-19. Comparación de la distribución de incidentes notificados entre ambos períodos de estudio mediante la prueba de Chi-cuadrado: total de incidentes (p<0,01) y eventos adversos (p=0,67).
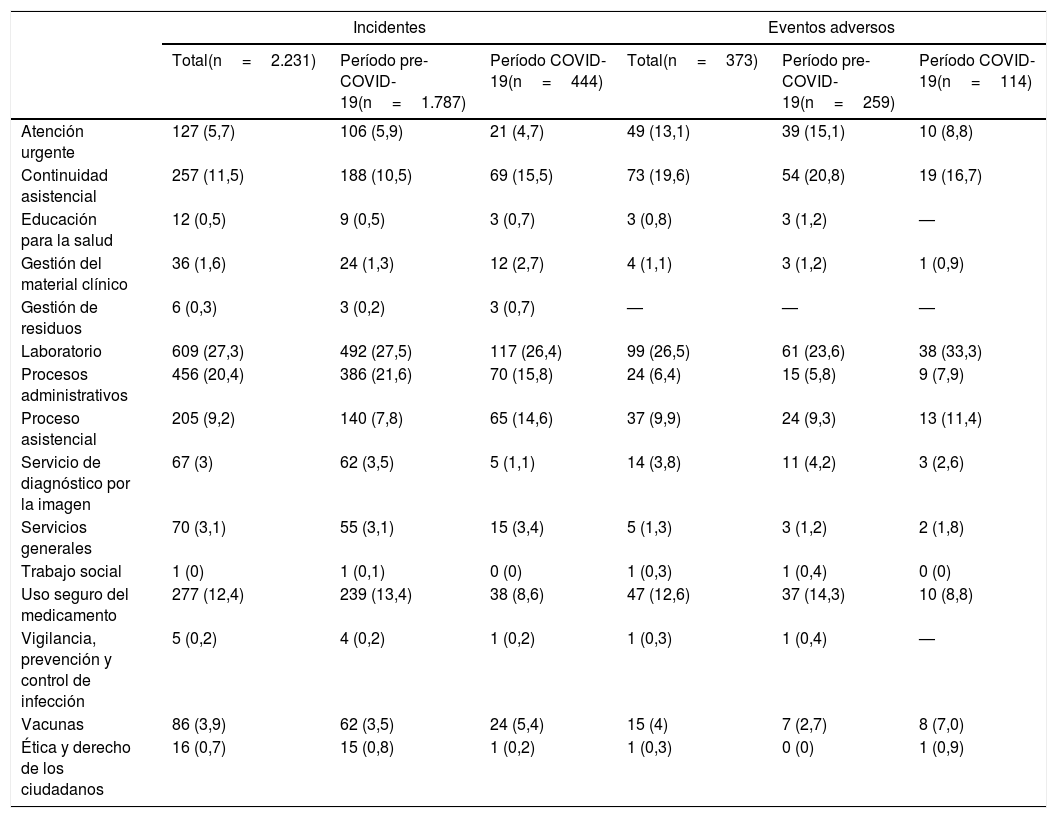
Al comparar el tipo de incidentes notificados en ambos períodos según clasificación del MADS, tras el inicio de la pandemia se observa un incremento significativo de los incidentes notificados relacionados con la continuidad asistencial (p=0,03), gestión del material clínico (p=0,04), procesos asistenciales (p<0,001) y vacunas (p=0,05); y una disminución significativa de los relacionados con los procesos administrativos (p=0,007) y con el uso del medicamento (p=0,006). En relación a los eventos adversos se observó un aumento significativo de los relacionados con el laboratorio (p=0,05) y con las vacunas (p=0,05). En la tabla 3 se muestra en detalle la distribución del tipo de incidentes y eventos adversos notificados según clasificación del MADS14.
Tipo de incidentes y eventos adversos notificados en TPSC Cloud™ clasificados según el Modelo de Acreditación del Departamento de Salud de la Generalitat de Catalunya
| Incidentes | Eventos adversos | |||||
|---|---|---|---|---|---|---|
| Total(n=2.231) | Período pre-COVID-19(n=1.787) | Período COVID-19(n=444) | Total(n=373) | Período pre-COVID-19(n=259) | Período COVID-19(n=114) | |
| Atención urgente | 127 (5,7) | 106 (5,9) | 21 (4,7) | 49 (13,1) | 39 (15,1) | 10 (8,8) |
| Continuidad asistencial | 257 (11,5) | 188 (10,5) | 69 (15,5) | 73 (19,6) | 54 (20,8) | 19 (16,7) |
| Educación para la salud | 12 (0,5) | 9 (0,5) | 3 (0,7) | 3 (0,8) | 3 (1,2) | — |
| Gestión del material clínico | 36 (1,6) | 24 (1,3) | 12 (2,7) | 4 (1,1) | 3 (1,2) | 1 (0,9) |
| Gestión de residuos | 6 (0,3) | 3 (0,2) | 3 (0,7) | — | — | — |
| Laboratorio | 609 (27,3) | 492 (27,5) | 117 (26,4) | 99 (26,5) | 61 (23,6) | 38 (33,3) |
| Procesos administrativos | 456 (20,4) | 386 (21,6) | 70 (15,8) | 24 (6,4) | 15 (5,8) | 9 (7,9) |
| Proceso asistencial | 205 (9,2) | 140 (7,8) | 65 (14,6) | 37 (9,9) | 24 (9,3) | 13 (11,4) |
| Servicio de diagnóstico por la imagen | 67 (3) | 62 (3,5) | 5 (1,1) | 14 (3,8) | 11 (4,2) | 3 (2,6) |
| Servicios generales | 70 (3,1) | 55 (3,1) | 15 (3,4) | 5 (1,3) | 3 (1,2) | 2 (1,8) |
| Trabajo social | 1 (0) | 1 (0,1) | 0 (0) | 1 (0,3) | 1 (0,4) | 0 (0) |
| Uso seguro del medicamento | 277 (12,4) | 239 (13,4) | 38 (8,6) | 47 (12,6) | 37 (14,3) | 10 (8,8) |
| Vigilancia, prevención y control de infección | 5 (0,2) | 4 (0,2) | 1 (0,2) | 1 (0,3) | 1 (0,4) | — |
| Vacunas | 86 (3,9) | 62 (3,5) | 24 (5,4) | 15 (4) | 7 (2,7) | 8 (7,0) |
| Ética y derecho de los ciudadanos | 16 (0,7) | 15 (0,8) | 1 (0,2) | 1 (0,3) | 0 (0) | 1 (0,9) |
Los incidentes se han agrupado según la clasificación propuesta por el Departamento de Salud de la Generalitat de Catalunya en su Modelo de Acreditación de los Centros de Atención Primaria14. Los datos se presentan como valor absoluto y porcentaje respecto a cada tipo de incidente notificado sobre el total, período pre-COVID-19 y COVID-19. Comparación de la distribución de incidentes notificados entre ambos períodos de estudio mediante la prueba de Chi-cuadrado: total de incidentes (p<0,01) y eventos adversos (p=0,18).
En cuanto a los factores causales según las cinco áreas críticas propuestas en el estudio APEAS16, tras el inicio de la pandemia, se incrementaron significativamente los incidentes relacionados con los cuidados (p<0,001) y el diagnóstico (p=0,03) y disminuyeron los de medicación (p<0,001). Respecto a los factores relacionados con los eventos adversos, no se observaron diferencias significativas entre ambos periodos. Una descripción detallada del análisis comparativo de estas áreas se muestra en la tabla 4.
Descripción de los incidentes y eventos adversos notificados según la clasificación de las áreas propuesta en el estudio APEAS
| Incidentes | Eventos adversos | |||||
|---|---|---|---|---|---|---|
| Total(n=2.231) | Período pre-COVID-19(n=1.787) | Período COVID-19(n=444) | Total(n=373) | Período pre-COVID-19(n=259) | Período COVID-19(n=114) | |
| Comunicación | 495 (22,2) | 394 (22,0) | 101 (22,8) | 61 (16,4) | 48 (18,5) | 13 (11,5) |
| Médico-paciente | 97 (4,3) | 77 (4,3) | 20 (4,5) | 12 (3,2) | 10 (3,9) | 2 (1,8) |
| Administrativo-paciente | 89 (4,0) | 73 (4,1) | 16 (3,6) | 8 (2,1) | 6 (2,3) | 2 (1,8) |
| Entre médicos | 50 (2,2) | 39 (2,2) | 11 (2,5) | 13 (3,5) | 9 (3,5) | 4 (3,5) |
| Problemas con otros dispositivos | 43 (1,9) | 13 (0,7) | 30 (6,8) | 2 (0,5) | 2 (1,8) | |
| Enfermera-paciente | 28 (1,3) | 24 (1,3) | 4 (0,9) | 4 (1,1) | 4 (1,5) | — |
| Enfermera-administrativo | 16 (0,7) | 14 (0,8) | 2 (0,5) | 3 (0,8) | 3 (1,2) | — |
| Médico-administrativo | 11 (0,5) | 10 (0,6) | 1 (0,2) | — | — | — |
| Médico-enfermera | 11 (0,5) | 7 (0,4) | 4 (0,9) | 1 (0,3) | 1 (0,4) | |
| Entre enfermeras | 7 (0,3) | 4 (0,2) | 3 (0,7) | 1 (0,3) | — | 1 (0,9) |
| Barrera idiomática | 3 (0,1) | 3 (0,2) | - | 1 (0,3) | 1 (0,4) | — |
| Barrera cultural | 1 (−) | — | 1 (0,2) | 1 (0,3) | — | 1 (0,9) |
| Entre administrativos | 1 (−) | 1 (0,1) | — | — | — | — |
| Diversos errores de comunicación | 138 (6,2) | 129 (7,2) | 9 (2,0) | 15 (4,0) | 13 (5,0) | 2 (1,8) |
| Gestión | 591 (26,5) | 493 (27,7) | 98 (22,1) | 63 (16,9) | 43 (11,6) | 20 (17,7) |
| Citación errónea | 217 (9,7) | 195 (10,9) | 22 (5,0) | 12 (3,2) | 10 (3,9) | 2 (1,8) |
| Error en la identificación del paciente | 143 (6,4) | 114 (6,4) | 29 (6,5) | 12 (3,2) | 6 (2,3) | 6 (5,3) |
| Problemas con la historia informatizada | 128 (5,7) | 101 (5,7) | 27 (6,1) | 10 (2,7) | 5 (1,9) | 5 (4,4) |
| Demora en la lista de espera | 62 (2,8) | 54 (3,0) | 8 (1,8) | 24 (6,4) | 20 (7,7) | 4 (3,5) |
| Equivocación en la información sanitaria | 39 (1,7) | 29 (1,6) | 10 (2,3) | 4 (1,1) | 2 (0,8) | 2 (1,8) |
| Pérdida de documentos | 2 (0,1) | — | 2 (0,5) | 1 (0,3) | — | 1 (0,9) |
| Cuidados | 772 (34,6) | 587 (32,8) | 185 (41,7) | 164 (44,1) | 111 (42,8) | 53 (46,9) |
| Manejo inadecuado del procedimiento | 623 (27,9) | 472 (26,4) | 151 (34,0) | 100 (26,8) | 62 (23,9) | 38 (33,3) |
| Manejo inadecuado del paciente | 103 (4,6) | 71 (4,0) | 32 (7,2) | 49 (13,1) | 33 (12,7) | 16 (14,0) |
| Manejo inadecuado de la técnica | 32 (1,4) | 30 (1,7) | 2 (0,5) | 10 (2,7) | 10 (3,9) | — |
| Manejo inadecuado de los signos de alerta | 14 (0,6) | 14 (0,8) | — | 6 (1,6) | 6 (2,3) | — |
| Diagnóstico | 78 (3,5) | 55 (3,1) | 24 (5,4) | 34 (9,1) | 22 (8,5) | 12 (10,6) |
| Retraso en el diagnóstico | 51 (2,3) | 38 (2,1) | 13 (2,9) | 22 (5,9) | 16 (6,2) | 6 (5,3) |
| Error en el diagnóstico | 19 (0,9) | 10 (0,6) | 9 (2,0) | 9 (2,4) | 4 (1,5) | 5 (4,4) |
| Retraso en la derivación a la atención especializada | 5 (0,2) | 4 (0,2) | 1 (0,2) | 3 (0,8) | 2 (0,8) | 1 (0,9) |
| Otras causas relacionadas con el diagnóstico | 3 (0,1) | 3 (0,2) | — | — | — | — |
| Medicación | 295 (13,2) | 258 (14,4) | 37 (8,4) | 50 (13,4) | 36 (13,9) | 14 (12,4) |
| Prescripción no efectiva | 138 (6,2) | 129 (7,2) | 9 (2,0) | 6 (1,6) | 5 (1,9) | 1 (0,9) |
| Medicación errónea | 49 (2,2) | 41 (2,3) | 8 (1,8) | 16 (4,3) | 13 (5,0) | 3 (2,6) |
| Omisión dosis | 31 (1,4) | 30 (1,7) | 1 (0,2) | 4 (1,1) | 4 (1,5) | — |
| Dosificación incorrecta | 28 (1,3) | 20 (1,1) | 8 (1,8) | 15 (4,0) | 9 (3,5) | 6 (5,3) |
| Frecuencia de administración incorrecta | 20 (0,9) | 15 (0,8) | 5 (1,1) | 5 (1,3) | 3 (1,2) | 2 (1,8) |
| Paciente equivocado | 9 (0,4) | 6 (0,3) | 3 (0,7) | 1 (0,3) | — | 1 (0,9) |
| Error de preparación o manipulación | 7 (0,3) | 6 (0,3) | 1 (0,2) | 2 (0,5) | 1 (0,4) | 1 (0,9) |
| Omisión medicación o vacuna | 4 (0,2) | 3 (0,2) | 1 (0,2) | — | — | — |
| Duración del tratamiento incorrecta | 3 (0,1) | 3 (0,2) | — | — | — | — |
| Monitorización insuficiente | 3 (0,1) | 3 (0,2) | — | — | — | — |
| Medicación caducada | 2 (0,1) | 1 (0,1) | 1 (0,2) | — | — | — |
| Interacción medicamentosa | 1 (−) | 1 (0,1) | — | 1 (0,3) | 1 (0,4) | — |
Los incidentes se han agrupado según la clasificación propuesta para el estudio APEAS16. Los datos se presentan como valor absoluto y porcentaje respecto a cada tipo de incidente notificado sobre el total, período pre-COVID-19 y COVID-19. Comparación de la distribución de incidentes notificados entre ambos períodos de estudio mediante la prueba de Chi-cuadrado: total de incidentes (p<0,01) y eventos adversos (p=0,10).
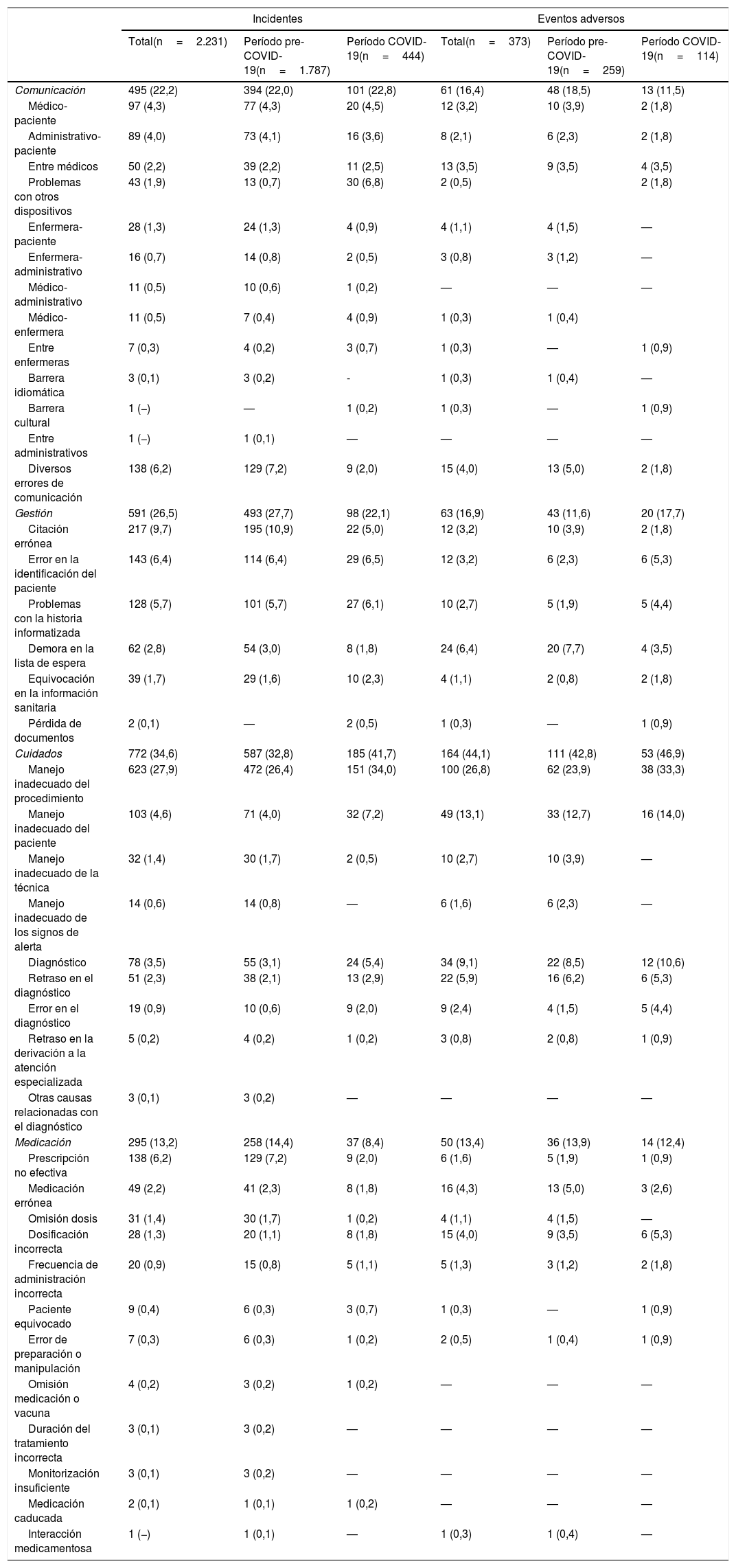
Tras el inicio de la pandemia aumentaron los incidentes de riesgo muy bajo (12,6 vs. 11,6%), alto (3,8 vs. 2,9%) y extremo (0,9 vs. 0,3%), mientras que disminuyeron ligeramente los de riesgo bajo (51,8 vs. 54,1%) y moderado (30,9 vs. 31,2%), pero en ningún caso estas diferencias fueron estadísticamente significativas. En la figura 1 se presenta la comparación de la matriz de riesgo antes (sección A) y después de iniciarse la pandemia (sección B).
Distribución del tipo de incidentes notificados según la probabilidad y el impacto o gravedad de los daños (matriz de riesgos) antes y después del inicio de la pandemia de COVID-19.
Los datos se presentan como valor absoluto y porcentaje respecto a cada tipo de incidente respecto al total de notificaciones en el período pre-COVID-19 (sección A; n=1.787) y COVID-19 (sección B; n=444).
Los colores muestran el tipo de riesgo en relación a la gravedad y frecuencia, siendo azul riesgo muy bajo, verde riesgo bajo, amarillo riesgo moderado, naranja riesgo alto y magenta riesgo extremo.
En cuanto a la evitabilidad, fue muy elevada y se mantuvo prácticamente sin cambios en ambos períodos, tanto para el total de incidentes (98 vs. 98,4%; p=0,60) como para los eventos adversos (95,8 vs. 96,5%; p=0,60).
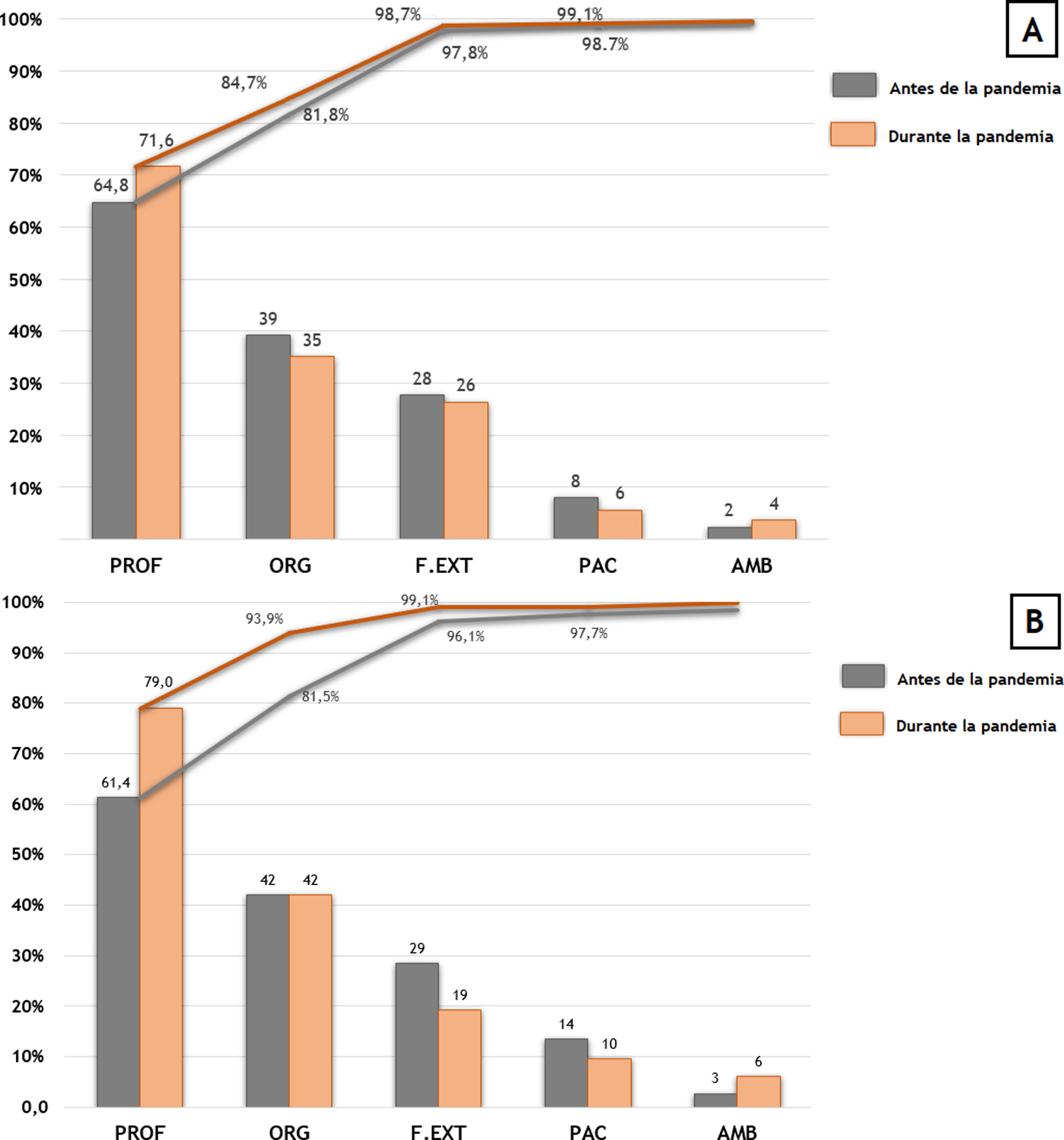
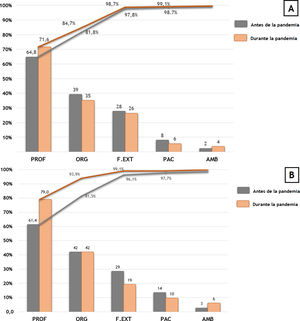
Factores contribuyentesLa figura 2 ilustra la comparación de los factores contribuyentes del total de incidentes (sección A) y de los eventos adversos (sección B) notificados. Durante el período de estudio de la pandemia se observó un incremento de los factores contribuyentes relacionados con el profesional, tanto en total de incidentes (p=0,03), como en los eventos adversos (p=0,04). En este último grupo, también se redujeron de forma significativa los contribuyentes externos (p=0,048).
Comparación de factores contribuyentes en el total de incidentes y eventos adversos notificados, antes y después del inicio de la pandemia de COVID-19
Diagrama de Pareto de frecuencias acumuladas sobre el total de incidentes (sección A) y eventos adversos (sección B) notificados en la plataforma TPSC Cloud ™
AMB: ambiente/entorno laboral; F.EXT: factores externos; PAC: paciente; PROF: profesional, ORG: organización.
Este estudio muestra que, en nuestro ámbito, tras el inicio de la pandemia COVID-19 se redujo la notificación de incidentes de SP más de un 75%. En proporción, disminuyeron los incidentes sin daño y aumentaron los eventos adversos, principalmente a expensas de aquellos que precisan una mayor monitorización, siendo en su mayoría, evitables. Los factores causales más comúnmente implicados estuvieron relacionados con los cuidados y el diagnóstico, y los contribuyentes, con el profesional, tanto en incidentes globales como en eventos adversos.
Interpretación de resultados y comparación con la literatura existenteEn España ya se han realizado importantes estudios para analizar los errores médicos en AP16,17. Hasta donde conocemos, ningún otro trabajo ha descrito la epidemiologia de los incidentes de SP notificados durante la pandemia por COVID-19. El presente es el primero que compara tipos, causas y factores contribuyentes de los incidentes y eventos adversos antes y después de iniciarse la pandemia.
Aunque el sistema de notificación voluntario estuvo disponible y accesible para todos los profesionales de los centros de AP, fueron los sanitarios los que más incidentes comunicaron, específicamente las enfermeras, con casi la mitad de las notificaciones totales. Ya se ha comunicado que los profesionales con una mayor percepción de SP en los centros de AP suelen ser los de enfermería (mainly women in their fifties)18.
La AP es mucho más segura de lo que era, pero la COVID-19 ha tensionado el sistema sanitario y dificultado las estrategias de SP19. Durante el periodo de pandemia, se incrementaron proporcionalmente los incidentes relacionados con la continuidad y el proceso asistencial, la gestión del material, las vacunas e infraestructuras. Y a diferencia de investigaciones previas realizadas en AP5, aumentó la notificación de eventos adversos más del 50%. Concretamente, los relacionados con el laboratorio y las vacunas. En todo caso, los resultados parecen lógicos teniendo en cuenta los constantes cambios organizativos y asistenciales soportados por la AP para responder a la situación sanitaria20, en los que también se profundiza en otro artículo de este monográfico.
Los factores causales que más afectan la SP han sido descritos ampliamente y se engloban en torno a dificultades de comunicación entre profesionales y con el paciente, gestión administrativa, procesos de cuidados, de diagnóstico y manejo de medicación15. Todos requieren dedicación, pero los problemas relacionados con la medicación, el diagnóstico y la comunicación se han identificado como los pilares de la SP en AP21. En el presente estudio, se incrementaron los debidos al manejo inadecuado del procedimiento y errores de diagnóstico y disminuyeron los relacionados con el manejo del paciente, la citación errónea, la medicación y la prescripción. Muchos de ellos, se han asociado a omisión o demora de la asistencia y/o gestión administrativa, fuente habitual de retraso o pérdida de diagnósticos22.
Las circunstancias que pueden intervenir en la SP son diversas, pero las que afectan al proceso asistencial y concretamente, las relacionadas con el profesional, han sido implicadas como los principales factores contribuyentes en AP7,23. También en este estudio, tras el inicio de la pandemia, se observó un incremento de los factores relacionados con los profesionales, tanto de los incidentes como de los eventos adversos. Probablemente, los continuos cambios adaptativos a las sucesivas olas epidémicas hayan propiciado que el factor humano actuase como el componente central en la SP24.
Fortalezas y limitacionesEl establecimiento de un registro de notificación de incidentes se considera un método básico para obtener y procesar información relacionada con la SP25. El sistema de registro empleado (TPSC Cloud™) está integrado en todos los centros de AP de nuestro ámbito como una herramienta para la gestión de la SP y el aprendizaje organizativo. Sin embargo, también debe considerarse un posible sesgo de selección asociado a su carácter voluntario. Es obvio que los datos contenidos en estos registros, por ser reactivos, pueden no reflejar toda la gama de incidentes asociados a la asistencia, pero aportan información útil en «tiempo real»6. Aunque la disponibilidad y accesibilidad del sistema se mantuvo, es posible que algunos incidentes de SP pudieran estar subestimados. Los más leves (los que no causan perjuicio o lesión) podrían haber pasado inadvertidos o, simplemente, dejado de notificarse15. Así que, en buena lógica, se podría suponer que estos resultados son sólo la “punta del iceberg” de los incidentes ocurridos durante la pandemia26. Por eso, se recomienda emplear múltiples métodos de obtención de incidentes de SP que permitan contrastar las estimaciones resultantes27,28.
Aun teniendo en cuenta estas limitaciones, la principal fortaleza del presente estudio es que muestra la utilidad de la herramienta TPSC Cloud™ para la notificación de incidentes de SP. Su uso rutinario, integrado en la práctica clínica de nuestros profesionales, permite recopilar datos sobre incidentes de SP, incluso en tiempo de pandemia15. Con todo, sus resultados ponen de relieve la necesidad de continuar realizando evaluaciones fiables y establecer mecanismos que fomenten las prácticas seguras en nuestro ámbito2.
ConclusionesLos cambios organizativos y asistenciales introducidos tras el estado de alarma se han traducido en una menor notificación de incidentes de SP, pero proporcionalmente más eventos adversos, en su mayoría evitables, con cambios en su tipología, factores causales y contribuyentes. Conocer cómo han evolucionado las áreas críticas será fundamental para gestionar la SP en el futuro y supone una oportunidad para identificar e implementar medidas y prácticas que mejoren la atención al paciente, incluso en condiciones como una pandemia. Para superar este nuevo reto, los profesionales dedicados a la calidad y SP desempeñan un papel central.
Responsabilidades éticasEl presente estudio se enmarca dentro de la estrategia de Calidad y Seguridad del Paciente de la Gerencia Territorial del Institut Català de la Salut del Camp de Tarragona. El equipo investigador declara que el estudio se desarrolla siguiendo las normas nacionales e internacionales sobre aspectos éticos y lo establecido en el Reglamento de la Unión Europea 2016/679 relativo a la protección de datos de personas físicas. Para la base de datos se establece un sistema de codificación y disociación para garantizar la confidencialidad de los datos de acuerdo con la ley de Protección de Datos (Ley Orgánica 3/2018 de Protección de datos de Carácter Personal y Protección de Derechos Digitales). La información recogida sólo se utilizará para el estudio.
- •
El análisis de incidentes notificados voluntariamente se considera una buena estrategia para mejorar la seguridad del paciente y una herramienta fundamental en la gestión del riesgo.
- •
Los factores relacionados con el profesional, la organización y el entorno laboral son los contribuyentes más relacionados con la gravedad del daño resultante.
- •
La pandemia de COVID-19 ha obligado a realizar cambios organizativos y asistenciales en los centros de atención primaria, pero faltan datos de cómo hayan podido afectar a la seguridad del paciente.
Desde el inicio de la pandemia se observó:
- •
Una disminución de los incidentes notificados, aunque en proporción aumentaron los eventos adversos.
- •
Un incremento de los incidentes relacionados con la continuidad asistencial, procesos asistenciales, gestión del material clínico y vacunas, y una disminución de los asociados a procesos administrativos y medicación.
- •
Los factores causales más frecuentemente implicados son los relacionados con los cuidados y el diagnóstico. Los factores relacionados con el propio profesional continúan siendo los contribuyentes más frecuentes, tanto en incidentes globales como en eventos adversos.
El presente artículo no ha recibido financiación externa para la realización de la investigación ni para su preparación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los profesionales de la Dirección de Atención Primaria del Camp de Tarragona del Institut Català de la Salut por su compromiso con la estrategia de seguridad del paciente y a los referentes de calidad y seguridad del paciente de los centros sanitarios participantes.