Sr. Director: La polimedicación, la pluripatología y la edad de los pacientes son, posiblemente, los factores más íntimamente relacionados con la posibilidad de que aparezcan interacciones medicamentosas (influencia recíproca entre dos o más medicamentos administrados simultáneamente, cuyo efecto puede ser un incremento o un decremento en la acción de cada fármaco)1. Son muchos los casos en los que la polifarmacia está justificada, pero en numerosos estudios el aumento del número de medicamentos prescritos condiciona un mayor número de interacciones fármaco-fármaco2. Determinamos las características de los pacientes polimedicados (prescripción de 5 o más fármacos en los últimos 6 meses) de un distrito sanitario y estudiamos la frecuencia de las principales interacciones medicamentosas encontradas en estos pacientes y su relevancia clínica.
Realizamos un estudio descriptivo, transversal, en el período marzo-agosto de 2007. Elegimos una muestra aleatoria de 170 pacientes polimedicados del Distrito Almería, cuya prescripción estaba realizada mediante la receta electrónica.
Estudiamos las variables: edad, sexo, número de fármacos prescritos y su categoría, enfermedades más frecuentes, número de interacciones y su clasificación según la relevancia clínica.
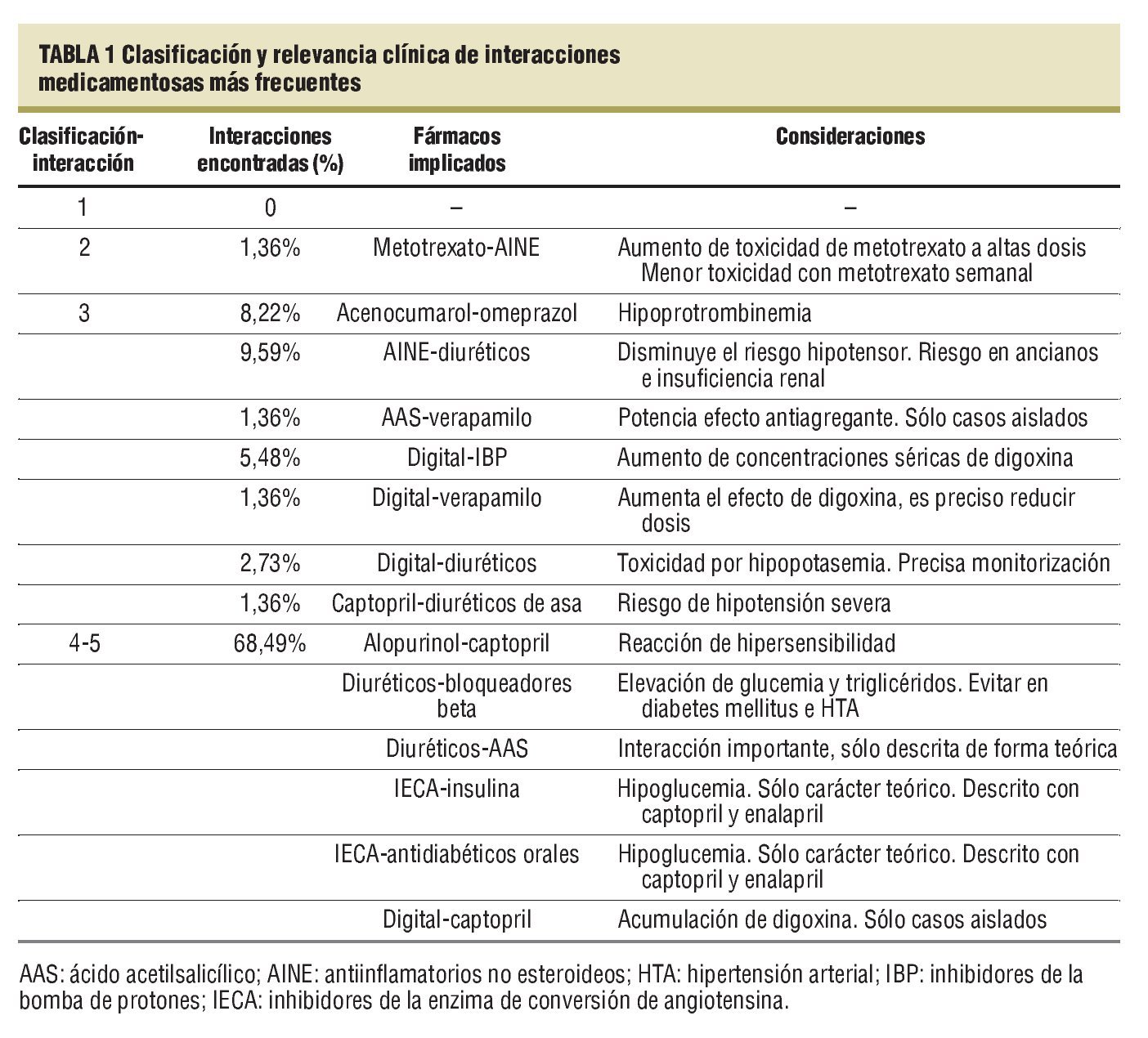
La identificación de las interacciones se ha realizado con la Guía Farmacológica Medimecum (2007)3 y la Base de Datos del Medicamento del Consejo General de Colegios Oficiales de Farmacéuticos4. Para la relevancia de las interacciones se ha utilizado la Clasificación de Hansten y Horn5, que las divide en cinco clases: a) debe evitarse la asociación; b) combinación permitida sólo en circunstancias especiales; c) combinaciones permitidas bajo estrecha vigilancia y ajuste de dosis; d) potencial de riesgo pequeño y sin significación clínica, y e) interacción sólo de carácter teórico en estudios farmacológicos.
El perfil del paciente polimedicado es mujer de 74 años con una media ± error estándar de fármacos prescritos de 9 ± 2,34. Los diagnósticos más frecuentes, descritos en la hoja de problemas, han sido hipertensión arterial (52,9%), artrosis-osteoporosis (29,40%), diabetes mellitus (28,38%), cardiopatía isquémica (22,35%) y dislipemia (19,4%). En menor porcentaje, hemos encontrado hipertrofia benigna de próstata, fibrilación auricular, incontinencia de orina, insuficiencia renal y enfermedad de Parkinson. En el 15,9% de las historias no constaba ningún problema clínico que justificara la prescripción de los fármacos. Entre los fármacos más prescritos encontramos los inhibidores de la bomba de protones (78,2%) y ansiolíticos-hipnóticos (50%), seguidos de analgésicos (40%) y antiagregantes plaquetarios (39,4%). Los menos prescritos fueron: diuréticos ahorradores de potasio y antipsicóticos. En el 21,2% de los pacientes se ha encontrado algún tipo de interacción. El número de interacciones totales ha sido 73 con una media de 2,02 por paciente (intervalo, 1-7 interacciones). Los fármacos más frecuentemente implicados en las interacciones han sido los diuréticos, seguidos de los antiinflamatorios no esteroideos (AINE), en un tercer lugar los inhibidores de la bomba de protones, junto con los inhibidores de la enzima de conversión de angiotensina y en un cuarto lugar el acenocumarol. El 1,36% de las interacciones se han clasificado en el grupo 2; el 30,13%, en el 3, y la mayoría (el 68,49%), en las categorías 4-5 (tabla 1).
La interacción más frecuente ha sido AINE-diuréticos, con especial relevancia en ancianos y en pacientes con insuficiencia renal.
La edad, la pluripatología y la polifarmacia están claramente relacionadas con las interacciones. Un alto porcentaje de interacciones fármaco-fármaco se producen entre medicamentos que el médico de familia utiliza de forma habitual y frecuente. El mayor número de estas interacciones medicamentosas son de escasa significación clínica o son permitidas bajo vigilancia médica, lo que nos hace pensar que nuestra prescripción se realiza con un margen de seguridad importante para la salud del paciente.