Editado por: Dr. Josep Vidal Alaball General Generalitat de Catalunya Spain
Última actualización: Enero 2025
Más datosLa transformación digital es una realidad. Afecta a los procesos de las organizaciones y también desarrolla servicios para los usuarios. Esta innovación debe seguir las directrices de la Organización Mundial de la Salud (OMS) para todas las personas, en todas las partes del mundo. Tener en cuenta los determinantes sociales de salud (DSS) y considerar los nuevos determinantes digitales en salud (DDS) es básico. También lo es disponer de una legislación adecuada y dotar a las infraestructuras necesarias. La tecnología permite un mejor autocuidado y participación en la toma de decisiones. Por ello, es necesario disminuir la brecha digital y la mejor forma de hacerlo consiste en contar con los ciudadanos, las comunidades, las entidades y los profesionales en el diseño de soluciones. Las campañas nacionales y supranacionales deben desarrollar planes y estrategias comunes. Esto conlleva unas necesidades de formación y creación de programas para profesionales y usuarios, que deberían contemplar sus necesidades y remarcar la importancia de incorporar conocimientos digitales.
In the last years, the digital transformation, has become a reality influencing organizational processes and advancing services for users. This transformation must align with WHO guidelines, addressing the needs of individuals globally and acknowledging Social Determinants of Health and emerging Digital Determinants of Health and the digital divide thas has been created. To accomplish this, the appropriate legislation and infrastructures are required. Correspondingly technology enables enhanced self-care and increased participation in decision-making across various levels, consequently, addressing the digital divide must not be an exception, and needs to include citizens, communities, entities, and professionals to work on how to diminish it and solve it. As a result of this national and supranational campaigns should formulate unified plans and strategies, that include training requirements and establishing programs for both professionals and users, highlighting the significance of incorporating digital knowledge on both groups.
La transformación digital consiste en la integración de la tecnología electrónica en todas las áreas de una organización, cambiando la forma en que esta opera y brinda valor a los profesionales y usuarios del sistema. Va más allá de la mera digitalización de los procesos internos de las organizaciones, ya que también implica desarrollar y ofrecer servicios electrónicos a usuarios, con lo que se innovan completamente las propuestas de valor. Esta transformación supone un cambio en la cultura organizacional y requiere que los sistemas experimenten con nuevas opciones de pensar, ejecutar y relacionarse1,2.
La Organización Mundial de la Salud (OMS) en su «proyecto de estrategia mundial sobre salud digital 2020-2025» toma en cuenta como determinantes las tecnologías de la información y la comunicación (TIC) para el futuro de la salud mundial3. En este sentido, además, las considera necesarias para la transformación electrónica en el sector médico. En el contexto de esta estrategia, se entiende por salud digital el campo del conocimiento y la práctica que se relaciona con el desarrollo y la utilización de las tecnologías de tipo electrónico para mejorar la vitalidad de la gente3,4.
La finalidad de este plan propuesto por la OMS es fortalecer las organizaciones mediante la aplicación de tecnologías de salud digital dirigidas a los consumidores, los profesionales del área, los proveedores de servicios médicos y la industria, con el fin de empoderar a los pacientes y hacer realidad la visión de bienestar para todos3. Este proyecto considera que la salud digital será un factor facilitador para garantizar que 1.000 millones más de personas en el mundo se beneficien de la cobertura sanitaria universal (CSU), 1.000 millones más estén mejor protegidos frente a las emergencias sanitarias y 1.000 millones más disfruten de una vitalidad y un bienestar mejor. Para ello, la OMS describe cuatro objetivos estratégicos para favorecer que los sistemas nacionales de salud promuevan el uso de las tecnologías digitales, se comprometan en su desarrollo y aborden los principales obstáculos para su implementación (tabla 1).
Objetivos estratégicos del plan mundial sobre salud digital 2020-2025, OMS
| Objetivos estratégicos del plan mundial sobre salud digital 2020-2025 de la OMS | |
|---|---|
| 1. Promover la colaboración en el plano mundial y fomentar la transferencia de conocimientos en salud digital | Alinear a los países y a las partes interesadas a fin de aprovechar colectivamente las oportunidades y lograr la cobertura sanitaria universal, afrontando los desafíos, identificando y comunicando los riesgos y prestando atención a las amenazas relacionadas con el uso de las tecnologías digitales para mejorar la salud |
| 2. Impulsar la ejecución de estrategias nacionales de salud digital | Estimular y apoyar a todos los países para que adapten y fortalezcan sus estrategias de salud digital de la manera que mejor se ajuste a su visión, contexto nacional, situación y tendencias sanitarias, recursos disponibles y valores centrales |
| 3. Fortalecer la gobernanza en pro de la salud digital en los planos mundial, regional y nacional | La gobernanza de la salud digital tiene por objeto ampliar las capacidades y competencias de los países necesarias para la promoción, innovación y ampliación de las tecnologías de salud digital. Por ello, la creación de estructuras de gobernanza sostenibles y sólidas concurrirá en el fortalecimiento de la capacidad en salud digital en los planos mundial y nacional |
| 4. Propugnar sistemas de salud centrados en las personas facilitados por medio de la salud digital | Sitúa a las personas en el centro de la salud digital mediante la adopción y el uso de las tecnologías para ampliar y fortalecer la prestación de servicios de saludPromueve la alfabetización digital en salud, la igualdad de género y el empoderamiento de la mujer y los enfoques inclusivos en la adopción y gestión de las tecnologías de salud digital |
OMS: Organización Mundial de la Salud.
La implementación de las TIC en los sistemas sanitarios antes de la COVID-19, se fue realizando de forma lenta, progresiva y con más o menos éxitos4. En el año 2020, la pandemia de la COVID-19 modificó el modelo asistencial en los países desarrollados, virando de un sistema sanitario preferentemente presencial a un modelo asistencial virtual para proteger a los pacientes con enfermedades crónicas y atender la alta demanda de patología aguda que llegaba a los centros de salud y servicios hospitalarios. La COVID-19 sirvió como catalizador para la transformación digital, con implicaciones que afectaron prácticamente a todos los aspectos de la vida cotidiana en gran parte de del mundo5. En este sentido, a modo de ejemplo a día de hoy, el médico de familia ya puede prescribir a través de la estación clínica de trabajo algunos formularios de hallazgos reportados por el paciente, más conocidos como patient-reported outcome measure (PROMS). Esta prescripción la recibe la persona a través de su teléfono móvil, aplicación del sistema público de salud o correo electrónico y, tras rellenarlo, lo remite de nuevo a su médico de familia quien valora el resultado y toma decisiones sobre los aspectos consultados.
La transformación digital en salud debe pivotar sobre el objetivo de mejorar el bienestar para todas las personas, en todas las partes del mundo, acelerando el desarrollo y la adopción de soluciones médicas digitales adecuadas, accesibles, asequibles, escalables y sostenibles para prevenir, detectar y responder a epidemias y pandemias, con el desarrollo de infraestructuras y aplicaciones que permitan a los países utilizar datos de salud para promover el bienestar.
Determinantes digitales en saludLa OMS define los determinantes sociales de salud (DSS) como «las circunstancias en que las personas nacen, crecen, trabajan, viven y envejecen, incluido el conjunto más amplio de fuerzas y sistemas que influyen sobre las condiciones de la vida cotidiana»6. Los factores que intervienen en los DSS son múltiples, entre los que se describen los personales, sociales, políticos y ambientales. Esta idea está ampliamente descrita y existen diferentes modelos que lo explican, siendo el de Lalonde7 y el del arcoíris de Dahlgren y Whitehead8 los más conocidos.
Es importante considerar los DSS tanto en el día a día de las consultas sanitarias, como también al proponer actividades comunitarias y estrategias políticas de intervención en el ámbito de la salud, con el fin de disminuir la brecha que generan los factores individuales, sociales y políticos en los ejes de desigualdad. En este sentido se debe actuar tanto a nivel individual con nuestros pacientes como global en la población para evitar aumentar esta brecha y, a ser posible, intentar reducirla9.
La transformación digital en el ámbito de la salud requiere ampliar el modelo de DSS con los llamados determinantes digitales en salud (DDS). Al igual que los clásicos, los DDS pueden producir diferencias en la salud de las personas y comunidades. En consecuencia, se debería incluir la alfabetización digital como eje adicional de desigualdad, junto con la clase social, género, edad, etnia y territorio. Los DDS influyen, por tanto, no solo en los determinantes clásicos descritos por Dahlgren y Whitehead, sino creando unos nuevos que dan lugar a una brecha digital1.
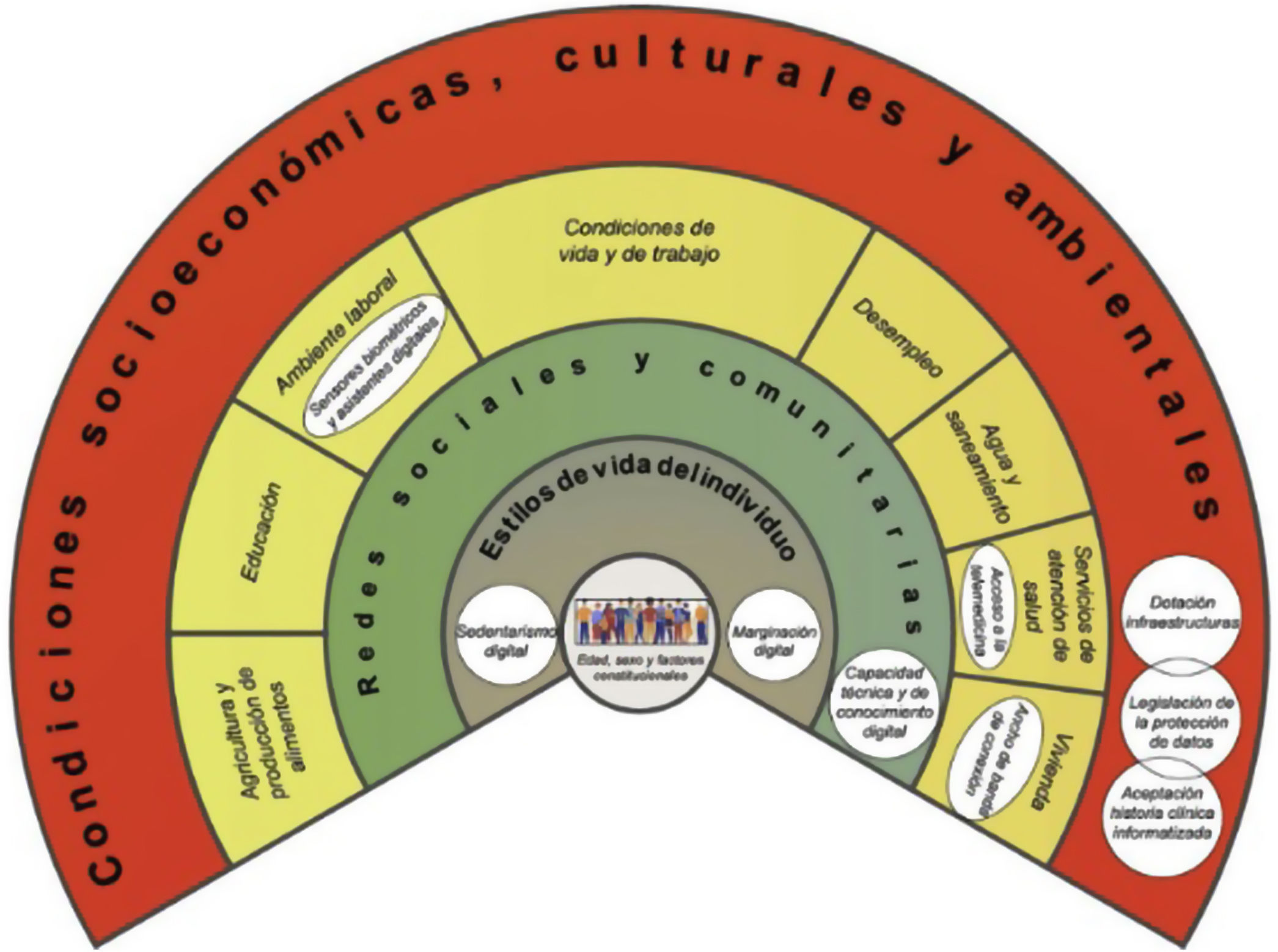
El Grupo de Trabajo de Salud Digital de la Sociedad Catalana de Medicina Familiar y Comunitaria (CAMFiC) en el artículo Abordaje de la transformación digital en salud para reducir la brecha digital publicado en el 2023, propone un modelo de los DDS adaptado del de DSS de Dahlgren y Whitehead (fig. 1)1,10.
Modelo de DSS de Dahlgren y Whitehead adaptado incluyendo los DDS1.
DDS: determinantes digitales en salud; DSS: determinantes sociales de salud.
Como podemos ver en el arco (fig. 1), a los factores individuales y de estilos de vida se han incorporado los conceptos de marginación y sedentarismo digital como DDS. En este sentido, la forma en que los individuos utilizan o no las herramientas electrónicas, como apps y wearables, se traduce en una motivación de la actividad física gracias a los estímulos positivos de aplicaciones de salud instaladas en algunos relojes inteligentes, o bien, el no uso de estas puede asociarse a un aumento de la inactividad física y el aislamiento social. Por tanto, la alfabetización digital, refiriéndose a las habilidades y destrezas necesarias para el acceso electrónico, incluida la comprensión del lenguaje, el hardware y el software necesarios para navegar con éxito en la tecnología9, serán determinantes para la equidad en el acceso y uso de las herramientas electrónicas en salud. En el arco de redes sociales y comunitarias, los DDS se evidencian principalmente en la competencia técnica, en el conocimiento digital y en la capacidad de las comunides de hacer una lectura crítica del contenido difundido a través de las redes digitales para combatir la desinformación en salud. En el siguiente nivel del arco que atañe a condiciones de vida y trabajo, se han introducido DDS como los sensores biomecánicos y asistentes virtuales en el ambiente laboral, el acceso a la telemedicina en los servicios de atención a la salud y el ancho de banda de conexión a internet en la vivienda. Finalmente, a nivel de condiciones generales, socioeconómicas, culturales y medioambientales, los puntos más importantes a tener en cuenta para la transformación digital del sistema es la legislación de la protección de datos, la aceptación de la historia médica informatizada y la dotación de infraestructuras1.
Según se recoge en el documento Estrategia de Salud Digital en el Sistema Nacional de Salud (SNS), publicado por el Ministerio de Sanidad de España en diciembre de 2021, «los datos del barómetro sanitario –previos a la pandemia– muestran una valoración francamente positiva de la población de algunos servicios digitales, como la cita previa por internet (8,4 sobre 10), el acceso a los informes clínicos7,9, la receta electrónica (8,8) o la consulta telefónica con el médico (8,1)».
Brecha digitalA pesar de que la población general ve de forma positiva las posibilidades que la eHealth puede ofrecer en relación con su salud, solo un grupo reducido de esta es quien obtiene un máximo rendimiento de ella11. Una revisión publicada en 202312 mostraba que la alfabetización digital era un elemento fundamental para que un individuo mostrara un mejor autocuidado y una participación activa en la toma de decisiones, si la entendemos como la capacidad de utilizar, comprender y sacar provecho de las TIC de manera efectiva. En este sentido, cabe destacar que a día de hoy existe una diferencia socioeconómica entre personas que tienen acceso y habilidades para usar las TIC y aquellas que no las tienen. Esta distinción se ha definido como brecha digital que afecta tanto a algunos ciudadanos como a ciertos profesionales de la salud. En cuanto a los primeros12, en un inicio, la desigualdad en dominios tecnológicos se puede dar en aquellos que tienen más de 70 años y poseen aún poco conocimiento de herramientas y dispositivos electrónicos. En un estudio de 2023 en personas diabéticas de más de 65 años, a 85% les parecían útiles las herramientas de este tipo, pero menos de 35% del grupo realmente las usaba13. Estos datos orientan a la necesidad de abordar la brecha en este conjunto de pacientes (y otros similares) para hacer que la salud digital no sea una barrera de acceso al sistema sanitario. Conviene pensar en situaciones reales en las que los sujetos de más edad van a usar las herramientas electrónicas e implantar estrategias de alfabetización digital. De esta manera, el uso de las TIC puede permitir a la persona consultar sin tener que desplazarse al centro de salud y, en lugares con una gran dispersión geográfica, mantener un contacto directo y ágil con sus profesionales de referencia. También se debería intervenir para ayudar a aquellos ciudadanos que, ya sea por problemas de conectividad, pero sobre todo por una situación socioeconómica de vulnerabilidad, no tienen acceso13.
De hecho, en EE. UU. se ha descrito14 que determinados grupos sociales se ven marginados de la teleasistencia por dificultad para realizar seguimiento debido a la escasa conectividad o por situaciones de pobreza. El problema es que no existe un recurso alternativo analógico y se sobreentiende que el poco uso de los recursos digitales va asociado a un bajo interés por parte del paciente, cuando por lo general no es así. Ciertamente, algunas experiencias llevadas a cabo en sujetos vulnerables atendidos en Servicios de Urgencias han conseguido que estos usuarios presentaran una buena adherencia al tratamiento pautado y, al mismo tiempo, acercarlos al sistema sanitario2,15.
En los inicios de la salud digital en Europa16 se pensó que esta podría servir para conectar aquellos pacientes alejados del sistema. Sin embargo, ocho años y una pandemia mundial después, los riesgos de la brecha siguen vigentes.
Como hemos comentado anteriormente, tambien existe una brecha digital entre el grupo de especialistas sanitarios16 y, en ciertos casos, por motivos similares a la población general. De este modo, algunos profesionales son reacios al uso de herramientas electrónicas para el control de sus pacientes, asumiendo que les aleja del contacto con estos y de la entrevista clínica, generando una deshumanización que no contribuye a una relación de confianza médico-paciente. De hecho, la informatización es una de las causas de burnout entre sanitarios según los datos publicados por Medscape. Por eso, creemos que es importante trabajar en proyectos de alfabetización digital para que los especialistas médicos vean las oportunidades para ellos y no contribuyan al tecnoestrés. En este sentido existen algunas iniciativas valoradas positivamente y que mejoran la atención en la consulta y aumentan la resolución de muchos profesionales.
Un elemento fundamental para reducir esa brecha digital es que las soluciones propuestas sean inclusivas, por tanto, se debe implicar a profesionales y ciudadanos en su elaboración17. No se pueden diseñar estrategias para los pacientes sin contar con la opinión de la comunidad y entidades de estos quienes deben ser los máximos beneficiados del nuevo paradigma digital. Alfabetizando no solo para reducir esa desigualdad en el dominio electrónico, sino para que puedan empoderarse y tengan una mayor capacidad de decisión y gestión de su salud. Porque este es precisamente el elemento transformador de la salud digital.
Alfabetización digitalLa Encuesta Nacional de Salud realizada en 2017 (la más reciente) no incluye preguntas sobre el uso de nuevas tecnologías o de internet, tanto por parte de ciudadanos como por profesionales sanitarios. Otros cuestionarios privados, en cambio, abordan la temática y describen que siete de cada 10 médicos de Medicina Familiar y Comunitaria (en España) creen que su práctica clínica es más segura si utilizan herramientas electrónicas como apoyo. Otros estudios enfatizan la importancia de la alfabetización digital en enfermería, debido a su inherente papel de cuidado y educación en contacto con el paciente18. En este contexto, la formación y el conocimiento sobre las nuevas tecnologías es clave para realizar un uso adecuado y, sobre todo, seguro de las mismas19. Esta alfabetización en el ámbito electrónico se define como las habilidades y conocimientos que son fundamentales para el uso de las tecnologías, entendiendo como tales el uso de internet, aplicaciones informáticas y móviles20. En el caso del estudio referenciado, el grado de conocimiento digital de los y las profesionales se midió empleando el marco teórico del modelo de aceptación tecnológica (TAM) desarrollado por Davis en 1989, utilizando un subapartado del cuestionario que hace referencia a los dominios de actitud, influencia social, condiciones de uso y ansiedad en una escala Likert de siete ítems20. Diversas investigaciones documentan que los profesionales de Atención Primaria y específicamente los médicos de familia, perciben que tienen un nivel medio-alto de conocimientos digitales. Sin embargo, también se describen que al usar las TIC presentan sensación de ansiedad19,20. La escasa participación de especialistas sanitarios en el diseño de soluciones electrónicas, y la casi nula formación afecta negativamente a la seguridad y la calidad de la atención al paciente. Por ello, pensamos que los sistemas de salud deben proporcionar educación y capacitación específicas para ayudar al personal con bajos niveles de alfabetización digital y/o confianza en el uso de los sistemas de información.
La alfabetización digital ya ha dado pruebas de su capacidad de ayudar a pacientes, cuidadores, familiares y trabajadores de la salud en muchos aspectos diferentes. Ha demostrado la manera en que contribuye a mejorar la calidad de vida, a promover el cambio de hábitos, el empoderamiento y la toma de decisiones. Tambien ha ayudado a mejorar objetivos clínicos. Las nuevas tecnologías permiten compartir dudas, quejas y problemas que pueden surgir en cualquier aspecto de nuestro día a día. No obstante, su uso correcto y adecuado requiere campañas de educación, por lo tanto, aquellas que fomenten la alfabetización digital en salud.
Desde hace años existen profesionales pioneros que han abrazado las nuevas tecnologías después de mucho trabajo intentando conocer el rol, beneficios y limitaciones de las nuevas tecnologías. No obstante, se enfrentan a un sistema monolítico que carece de un método integrado, lo que resulta en una experiencia fragmentada, descoordinada e ineficiente. Las entidades, a nivel nacional y supranacional, deben desarrollar planes y estrategias comunes para proporcionar capacitación y habilidades para saber utilizar las herramientas digitales21. Está demostrado que este aprendizaje aportará beneficios a través de la mejora del estado de salud, prevención de enfermedades y una mayor eficacia en el uso de los recursos de cuidado a la salud y el tratamiento.
FormaciónLa transformación digital de los últimos años ha traído consigo desigualdades y una brecha que pone de manifiesto limitaciones y carencias en el dominio de la tecnología de la población y de los profesionales sanitarios22. En esta era virtual, la consulta de atención primaria se ha llenado de programas complejos, que incluyen multitud de ítems y apartados, consultas virtuales y video consultas, aplicaciones médicas (para profesionales y pacientes) y wearables que monitorizan parámetros relacionados con la salud. La formación continuada de los especialistas sanitarios debe incluir la alfabetización y capacitación en salud digital.
La mejora de la alfabetización digital es la base del Plan Nacional de Competencias Digitales, en el marco del Plan de Recuperación, Transformación y Resiliencia20 con paquetes de medidas económicas para la lucha contra la brecha digital y favorecer la el dominio de medios electrónicos. Los puntos esenciales del plan serían la formación transversal para la ciudadanía y los profesionales, fomentar especialistas en TIC y el desarrollo de competencias digitales en todos los niveles académicos proponiendo un programa formativo con áreas de capacitación23,24 que adaptados al ámbito sanitarios incluirían: uso básico del teléfono móvil, tabletas y ordenadores; conocimiento y uso de tecnologías virtuales que apoyan la atención al paciente; nociones de big data; registros informáticos y la historia clínica electrónica; aplicaciones centradas en el paciente y en los profesionales; telemedicina y su implementación.
La efectividad de los programas formativos debe considerar tanto la mejora de habilidades individuales como el impacto general en la prestación de servicios de salud20 y disponer de indicadores para la evaluación de su eficacia, como serían la participación activa de los profesionales sanitarios en los programas de formación digital, diseñar pruebas específicas que evalúen las habilidades virtuales esenciales para estos últimos, y evaluar la integración y uso por parte de los especialistas de tecnologías digitales en la atención al paciente.
La Atención Primaria se presenta como un espacio fundamental para fomentar la alfabetización en salud digital, proporcionando a las personas recursos educativos, herramientas tecnológicas de fácil uso y formación complementaria. Tanto pacientes como profesionales deberían contar con habilidades básicas en el manejo de dispositivos digitales. En caso de los primeros, este conocimiento facilitará la comunicación con su equipo de Atención Primaria a través de canales virtuales, el acceso a información sobre salud y sus registros médicos, así como la gestión de citas en línea. Por lo que respecta a los especialistas, es crucial brindarles formación continua para superar reticencias y reducir la brecha digital existente en la atención médica viartual actual.
ConclusionesLa transformación digital es una realidad generalizada que también se muestra en las consultas de Atención Primaria. Ello nos obliga a reflexionar sobre su uso con el fin de minimizar la brecha digital porque algunos de los DDS existentes la pueden aumentar. Sabemos que la tecnología puede mejorar el autocuidado, facilitar la participación en la toma de decisiones, mejorar el estado de salud, favorecer la prevención de enfermedades, incrementar la eficiencia en el uso de los recursos y mejorar el tratamiento de las enfermedades. Por ello, es necesario disminuir la brecha digital entre los ciudadanos y entre los profesionales de Atención Primaria. Ambos son imprescindibles para contar con las estrategias necesarias que mejoren la formación, la coordinación y la eficiencia entre los distintos actores con los que compartir los conocimientos y sus aplicaciones.
Las necesidades de formación que se pretenden cubrir y que se promueven en el Plan Nacional de Competencias Digitales contempla la formación transversal de la ciudadanía y de los profesionales, fomenta especialistas TIC y promueve el desarrollo de competencias digitales en todos los niveles académicos de la educación. Son múltiples los formatos y las opciones de formación. Es necesario decidir cuál es la mejor para los profesionales de Atención Primaria y para los pacientes, en qué debe consistir y quién la debe impartir. Promocionar su buen uso desde la Atención Primaria y concienciar sobre sus riesgos y limitaciones. Quién debe financiar y proporcionar esa formación es otra cuestión a debate.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.