Explorar las percepciones de los profesionales sanitarios sobre las características de la atención sanitaria a pacientes con multimorbilidad.
DiseñoEstudio cualitativo de trayectoria fenomenológica realizado entre enero y septiembre de 2015 mediante 3 entrevistas grupales (grupos de discusión) y 15 individuales.
EmplazamientoServicio Aragonés de Salud.
ParticipantesProfesionales médicos y de enfermería del Servicio Aragonés de Salud pertenecientes a distintos servicios: Medicina Interna, Atención Primaria, Urgencias y Gestión. También se incluyó un farmacéutico.
MétodosSe realizó un muestreo intencional no probabilístico que permitiese configurar las unidades muestrales buscando criterios de representatividad del discurso, permitiendo conocer e interpretar el fenómeno estudiado en profundidad, en sus diferentes visiones. Se entrevistó a profesionales sanitarios con perfiles diferentes que conociesen en profundidad la atención a pacientes con multimorbilidad. Las entrevistas fueron grabadas, transcritas literalmente e interpretadas, mediante el análisis social del discurso.
ResultadosSe identifica una cultura profesional orientada a la atención de enfermedades individuales, falta de coordinación entre especialidades, pacientes sometidos a numerosas prescripciones, Guías de Práctica Clínica y formación especialmente centradas en enfermedades individuales.
ConclusionesTanto la cultura profesional como la organización del sistema sanitario se encuentran orientadas a la atención de enfermedades individuales, lo que redunda en dificultades para ofrecer una atención más integral a los pacientes con multimorbilidad.
To explore the perceptions of health professionals about the characteristics of health care for patients with multimorbidity.
DesignQualitative study of phenomenological trajectory made between January and September 2015 through 3 group interviews and 15 individual interviews.
LocationAragonese Health Service.
ParticipantsMedical and nursing professionals of the Aragon Health Service belonging to various services: Internal Medicine, Primary Care, Emergency and Management. A pharmacist was also included.
MethodsA non-probabilistic intentional sampling was carried out that allowed for the selection of professionals in terms of discourse representation criteria, allowing to know and interpret the phenomenon studied in depth, in its different visions. We interviewed health professionals with different profiles who knew in depth the characteristics of care provided to patients with multimorbidity. The interviews were recorded, transcribed literally and interpreted, through the social analysis of the discourse.
ResultsProfessional culture oriented to individual pathologies, lack of coordination among professionals, high prevalence of multi-prescriptions, Clinical Practice Guidelines oriented to individual pathologies and specialist training focused on individual diseases.
ConclusionsBoth the professional culture and the organization of the healthcare system have been oriented towards the attention to individual pathologies, which results in the difficulty to offer a more integrated care to patients with multimorbidity.
El concepto de enfermo crónico se ha modificado en las últimas décadas. A diferencia de lo que hasta hace bien poco se entendía; solo presente una enfermedad, la representación actual es la del paciente con varias dolencias crónicas1, incapacidad y fragilidad clínica2,3. La enfermedad de base ha dejado de ser lo relevante para incidir más en la importancia de la comorbilidad clínica y la limitación de las funciones básicas en la vida diaria del paciente4–7. Estos pacientes reciben una atención fragmentada, incompleta, ineficiente e ineficaz8–10.
Actualmente el sistema de salud se orienta a la atención de las enfermedades como condiciones individuales. El aumento de la multimorbilidad es una realidad que requiere un cambio en el modelo sanitario que privilegie una visión integral del paciente, la transición de un enfoque paternalista a uno más proactivo y el desarrollo de la integración asistencial11–14.
Se plantea la necesidad de conocer las dificultades que se presentan en la asistencia sanitaria a pacientes crónicos con multimorbilidad mediante el conocimiento de las percepciones de los profesionales sanitarios que los atienden con el objetivo de identificar aquellas barreras a las que se enfrentan en su actividad laboral, así como posibles propuestas y alternativas de mejora asistencial.
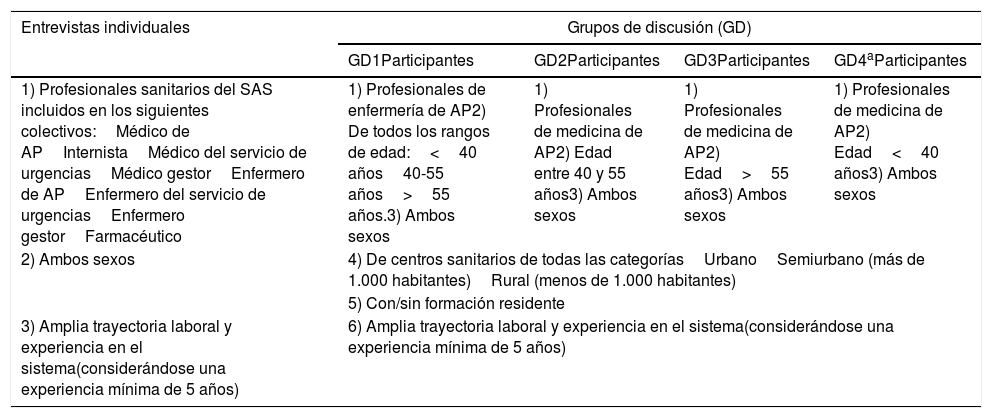
Participantes y métodosDiseñoSe diseñó una investigación cualitativa de tipo fenomenológico entre los meses de enero y septiembre de 2015. Se exploraron las percepciones de los profesionales sanitarios del Servicio Aragonés de Salud (SAS) que atienden a pacientes con multimorbilidad mediante entrevistas individuales15 abiertas semiestructuradas y grupos de discusión (GD). El uso de varios métodos permitió la triangulación16 de los datos.
Se realizaron un total de 15 entrevistas individuales con una duración aproximada de 13h de grabación. Por otro lado, se llevaron a cabo 3 GD con 14 profesionales de Atención Primaria (AP) y con una duración total de 5h de grabación. Se pretendió recoger la heterogeneidad discursiva atendiendo a diferentes criterios (tabla 1).
Criterios de inclusión
| Entrevistas individuales | Grupos de discusión (GD) | |||
|---|---|---|---|---|
| GD1Participantes | GD2Participantes | GD3Participantes | GD4aParticipantes | |
| 1) Profesionales sanitarios del SAS incluidos en los siguientes colectivos:Médico de APInternistaMédico del servicio de urgenciasMédico gestorEnfermero de APEnfermero del servicio de urgenciasEnfermero gestorFarmacéutico | 1) Profesionales de enfermería de AP2) De todos los rangos de edad:<40 años40-55 años>55 años.3) Ambos sexos | 1) Profesionales de medicina de AP2) Edad entre 40 y 55 años3) Ambos sexos | 1) Profesionales de medicina de AP2) Edad>55 años3) Ambos sexos | 1) Profesionales de medicina de AP2) Edad<40 años3) Ambos sexos |
| 2) Ambos sexos | 4) De centros sanitarios de todas las categoríasUrbanoSemiurbano (más de 1.000 habitantes)Rural (menos de 1.000 habitantes) | |||
| 5) Con/sin formación residente | ||||
| 3) Amplia trayectoria laboral y experiencia en el sistema(considerándose una experiencia mínima de 5 años) | 6) Amplia trayectoria laboral y experiencia en el sistema(considerándose una experiencia mínima de 5 años) | |||
Inicialmente se configuraron 4 GD, pero no fue posible llevar a cabo uno de estos (colectivo de médicos de menos de 40 años) y se sustituyó por entrevistas individuales a profesionales que cumplieran los criterios y perfiles establecidos para el grupo. En ambas técnicas se utilizó un guion preestablecido (tabla 2) para asegurar que los temas clave fuesen explorados. Este incluyó elementos identificados tras una exhaustiva revisión bibliográfica. Fue revisado y ampliado a medida que se fueron realizando las entrevistas. Se permitió la expresión de sus experiencias y perspectivas con libertad, sin estructurar la conversación17. La mayoría de las entrevistas se llevaron a cabo en sus centros de trabajo, en la propia consulta. En otros casos, en un aula de la Facultad de Medicina de la Universidad de Zaragoza y en uno de los casos en el domicilio del informante.
Temáticas del guion
| Concepto de multimorbilidad |
| Organización de la atención sanitaria |
| Programación. Citación |
| Enfermedad o paciente |
| Carga de trabajo |
| Tiempo de consulta |
| Frecuentación/número de consultas |
| Comunicación interna entre distintos profesionales. Intercambio de información |
| Médico-enfermera |
| Coordinación Atención Primaria-Atención Especializada |
| Consultas a especialistas |
| Visitas a urgencias |
| Calidad de la información |
| Guías de Práctica Clínica/Protocolos/Recomendaciones/Normas |
| Recomendaciones existentes |
| Cumplimiento |
| Modificaciones directrices |
| Contemplación necesidades paciente |
| Aplicabilidad/utilidad en morbilidad |
| Beneficios cumplimiento recomendaciones |
| Inconvenientes cumplimiento recomendaciones |
| Desafíos de la atención prestada |
| Paciente/cuidadores |
| Adherencia al tratamiento |
| Necesidades de los pacientes |
| Cambios de vida de los pacientes |
| Calidad de vida |
| Organización sanitaria |
| Cumplimiento de las recomendaciones |
| Priorización de los tratamientos |
| Interacciones |
| Formación PS |
| Formación suficiente/insuficiente |
| Toma de decisiones |
| Preferencias de los pacientes |
| Preferencias de la familia |
| Daños-beneficios del tratamiento |
| Esperanza de vida |
| Posibles mejoras |
Se utilizó un muestreo intencional no probabilístico y se elaboró una lista de profesionales considerados informantes clave procurando alcanzar la representatividad de los discursos sociales predominantes. Se tuvieron en cuenta diferentes variables y criterios de inclusión (tabla 1). De este modo, a través de diferentes visiones se pudo reflejar el problema con amplitud. El número de informantes no fue especificado de antemano aplicando el criterio de saturación. En la tabla 3 se describen los perfiles de los 19 profesionales que finalmente participaron en el estudio. Para conformar los GD se seleccionaron profesionales de AP y se separaron por colectivo (enfermería y medicina), puesto que podrían tener experiencias y posicionamientos diferentes respecto a la organización y el funcionamiento del sistema, lo que podría limitar la libertad de expresión, dificultando la fluidez discursiva. De este modo, se contó con profesionales de enfermería para la realización de un GD, con participantes de todas las franjas de edad (<40, 40-55, >55 años) y diferentes tipos de centros sanitarios (urbano, semiurbano y rural), formación y sexo. Por otro lado, los participantes del colectivo de medicina, se dividieron por franjas de edad (<40, 40-55, >55 años) para conformar 3 GD. Solo 2 de ellos pudieron llevarse a cabo (40-55 y >55 años). Ambos grupos contaron con perfiles de participantes de diferentes tipos de centros sanitarios, formación y sexo. Todo esto se tuvo en cuenta para garantizar la homogeneidad y la heterogeneidad intragrupal y la heterogenidad intergrupal.
Perfiles profesionales de los participantes en las entrevistas y los grupos de discusión
| Técnica | Participante | Perfil |
|---|---|---|
| Entrevista | E1 | Hombre, médico, 40-55 años, formación MIR, CS urbano |
| Entrevista | E2 | Hombre, médico, 40-55 años, formación MIR, CS semiurbano |
| Entrevista | E3 | Hombre, médico, 40-55 años, formación MIR, hospital, servicio de urgencias |
| Entrevista | E4 | Hombre, enfermero, <40 años, sin formación EIR, hospital, servicio de urgencias |
| Entrevista | E5 | Mujer, farmacéutica, 40-55 años, licenciada en Farmacia, farmacia área urbana |
| Entrevista | E6 | Hombre, médico, 40-55 años, formación MIR, hospital, servicio de Medicina Interna |
| Entrevista | E7 | Hombre, enfermero, 40-55 años, sin formación EIR, CS urbano |
| Entrevista | E8 | Hombre, enfermero, >55 años, formación MIR y EIR, CS urbano |
| Entrevista | E9 | Mujer, enfermera, 40-55 años, sin formación EIR, CS urbano |
| Entrevista | E10 | Mujer, enfermera, 40-55 años, sin formación EIR, CS semiurbano |
| Entrevista | E11 | Mujer, médica, 40-55 años, formación MIR, CS urbano |
| Entrevista | E12 | Mujer, médica, 40-55 años, formación MIR, CS urbano |
| Entrevista | E13 | Hombre, médico, <40 años, formación MIR, CS urbano |
| Entrevista | E14 | Mujer, médica, 40-55 años, formación MIR, CS urbano |
| Entrevista | E15 | Hombre, médico, >55 años, formación MIR, CS urbano |
| Grupo de discusión 1 (GD1) | P1 | Mujer, enfermera, <40 años, sin formación especializada, centro semiurbano |
| P2 | Mujer, enfermera, 40-55 años, sin formación especializada, centro rural | |
| P3 | Mujer, enfermera, >55 años, sin formación especializada, centro urbano | |
| P4 | Mujer, enfermera, >55 años, sin formación especializada, centro semiurbano | |
| P5 | Hombre, enfermero, >55 años, sin formación especializada, centro rural | |
| Grupo de discusión 2 (GD2) | P1 | Mujer, médica, 40-55 años, formación MIR, centro rural |
| P2 | Hombre, médico, 40-55 años, formación MIR, centro rural | |
| P3 | Hombre, médico, 40-55 años, formación MIR, centro semiurbano | |
| P4 | Mujer, médica, 40-55 años, formación MIR, centro semiurbano | |
| P5 | Mujer, médica, 40-55 años, formación MIR, centro urbano | |
| Grupo de discusión 3 (GD3) | P1 | Mujer, médica, >55 años, formación MIR, centro semiurbano |
| P2 | Mujer, médica, >55 años, formación MIR, centro urbano | |
| P3 | Mujer, médica, >55 años, formación MIR, centro urbano | |
| P4 | Hombre, médico, >55 años, formación MIR, centro rural |
Se contó en todos los casos con participantes que tuviesen una amplia trayectoria laboral y experiencia en la atención sanitaria objeto de estudio, fueron informados previamente de los objetivos y se aseguró la confidencialidad y el anonimato.
AnálisisTodas las entrevistas fueron grabadas en audio y se transcribieron por un profesional experimentado. En el análisis se tuvieron en cuenta categorías predefinidas del guion y a partir de estas se elaboraron códigos y subcódigos que se identificaron en análisis del discurso. Se utilizó el programa informático de investigación cualitativa MAXQDA en su versión de 2013 y se elaboraron documentos de cada categoría temática con la información proveniente de cada uno de los profesionales entrevistados para realizar el análisis de los datos.
Resultados y discusiónLos resultados más destacados relacionados con los problemas del sistema sanitario se presentan estructurados en los apartados que se exponen a continuación.
Concepto e impacto de la multimorbilidad (tabla 4)Enel análisis del discurso se hace referencia como enfermedades presentes en el paciente o como condiciones individuales. También se entiende como sinónimo el concepto de «paciente pluripatológico» y se vincula al concepto de cronicidad. En otros casos, lo relacionan con el nivel de complejidad de las enfermedades. También se relaciona con el grado de dependencia del paciente y la autonomía para las actividades diarias.
Concepto e impacto de la multimorbilidad
| Concepto de multimorbilidad |
| «Hablar de multimorbilidad no se está hablando prácticamente nada, salvo a nivel de investigación y a nivel de sociedades científicas un poquito más inquietas» (E1) |
| «Esta definición de pluripatología la hemos revisado y dicen que un paciente en el momento que tiene 2 enfermedades crónicas y esa enfermedad crónica está por debajo de un umbral es cuando se define como pluripatológico ¿no?» (E12) |
| «No hay pacientes crónicos por el número de enfermedades, sino que hay pacientes crónicos o no según la complejidad que tengan sus enfermedades» (E15) |
| «… el paciente que tiene hipertensión y tiene el colesterol alto tiene 2 enfermedades crónicas, ese señor puede tener 45 años, ser perfectamente autónomo» (E6) |
| Impacto de la multimorbilidad |
| Impacto en el paciente |
| «Impacta tremendamente tanto en el proceso diagnóstico, en el seguimiento, como en el de resultados final […] acaba complicando mucho la calidad de vida del paciente» (E1) |
| «… les dan una invalidez o no pueden trabajar en el trabajo que tenían, esto les cambia mucho la vida. Entran en una rueda de pesimismo, de sentirte inútiles ante la sociedad […] o hay un apoyo familiar muy fuerte, por nuestra parte también, o incluso yo creo que agrava, es un círculo vicioso» (E12) |
| Impacto en el sistema |
| «Demandan más con lo cual en el conjunto del sistema solicitan más tiempo y se llevan muchísimo tiempo» (GD2) |
| «La de veces que van a urgencias para nada» (GD1) |
| «Van ocurriendo ingresos, circuitos por diferentes especialidades […] se artefacta en el seguimiento del paciente» (E2) |
| Impacto en los profesionales |
| «Muchas veces los que nos prolongan la jornada laboral» (E13) |
| «El profesional de AP está como acomplejado por una indicación nueva de AE, […] no se atreve» (E14) |
| «No tienes tiempo para explicarlo o lo explicas deprisa y mal» (E12) |
| «Integrar todo en principio es una labor nuestra […] a veces se puede hacer y a veces no» (GD1) |
Estudios similares18 indican que el concepto de multimorbilidad es aceptado por los profesionales, aunque con perspectivas diversas respecto al mismo. Algunas investigaciones incluyen propuestas terminológicas como la desarrollada por Bernabeu-Wittel et al.19, en la que se define multimorbilidad tal y como se define en la investigación realizada: presencia concomitante de 2 o más enfermedades crónicas en un paciente, diferenciándolo, entre otros, del concepto de paciente pluripatológico: paciente con enfermedades crónicas incluidas dentro de 2 o más categorías diferentes predefinidas.
Por el contrario, el impacto que supone la multimorbilidad20 en el desarrollo de cada enfermedad presente en el individuo parece tratarse de un aspecto que pasa desapercibido entre los profesionales entrevistados, a excepción de uno de los informantes, que identifica claramente la influencia que esto supone, afectando de forma particular a cada una de las condiciones. En este sentido, algunos estudios revelan la importancia de la multimorbilidad debido a la influencia que tiene cada condición en el cuidado del resto de las enfermedades21,22.
Los informantes sí identifican las dificultades que presenta el individuo en su vida diaria en relación con la pérdida de las capacidades funcionales y los sentimientos de pesimismo que muestran. Los profesionales entrevistados mencionan de forma mayoritaria en su discurso el impacto de la multimorbilidad en su trabajo diario: sobrecargas de trabajo, dificultades a la hora de atenderlos adecuadamente por falta de tiempo y retrasos en sus jornadas laborales.
Los profesionales señalan que la organización del sistema no está orientada para el adecuado seguimiento de estos pacientes, sino para el tratamiento de procesos agudos. Esto produce desajustes en las cargas asistenciales de los profesionales tanto de AP como de Atención Especializada, con colapsos en los distintos circuitos asistenciales que impiden un adecuado seguimiento de estos pacientes.
Problemas asistenciales, polimedicación y adherencia al tratamiento (tabla 5)Lademanda asistencial que generan estos pacientes parece no organizarse adecuadamente. En los centros de AP, el cumplimiento de protocolos y programas conlleva consultas repletas de pacientes con multimorbilidad, a los que se les realizan numerosos controles de enfermedades crónicas. Nuestra investigación coincide con diversos estudios en que a estos pacientes no se les dedica el tiempo necesario y no reciben una atención integral23–26. Como consecuencia, realizan múltiples visitas al servicio sanitario en busca de soluciones a sus problemas. Se considera que las visitas programadas en relación con el cumplimiento de protocolos no proporcionan una atención eficiente. Los profesionales disponen de guías clínicas27 orientadas a enfermedades individuales que no contemplan la situación real de estos pacientes.
Problemas asistenciales, polimedicación y adherencia al tratamiento
| Problemas asistenciales |
| Alta demanda asistencial |
| «Con 7 minutos es muy difícil hacer una valoración integral» (E1) |
| «En la misma consulta se hace el seguimiento de las diferentes patologías crónicas» (E8) |
| «Estamos desbordados. Te centras en lo clínico, que se tome la medicación […] aspectos de la vivencia de esa enfermedad […] no tenemos tiempo» (E14) |
| «Mínimo 10 minutos o un cuarto de hora, si fuera posible, yo creo que esto se podría hacer con más calma, es decir, coger al paciente, sentarte, hablar con él y valorar» (E12) |
| Guías de Práctica Clínica |
| «… las guías publicadas suelen ser dirigidas por patología […] a lo más que tratan es la comorbilidad, muy pocas se están metiendo en multimorbilidad» (E1) |
| «Un protocolo es una caja rígida, […] tienes que ser lo más flexible, son personas» (GD3) |
| «Ese concepto lo tendremos que cambiar, porque aunque tengas muchas enfermedades, si las tienes controladas y te hemos enseñado […] ¿por qué venir cada mes…?» (E12) |
| «No se hace una valoración global. Se atiende una parcela de las enfermedades, obviando y descuidando las demás, eso hace que vuelvan a reingresar o a las consultas» (E6) |
| Coordinación de distintos niveles asistenciales |
| «A veces nos citamos gente solamente para aclarar, a uno lo llevan aquí, otro lo lleva la privada…» (E2) |
| «La de veces que van a urgencias para nada […] y cuantos más dispositivos dispongamos, más irá la gente» (GD1) |
| Trabajo en equipo |
| «El equipo de AP, cuidado, a veces equipo es teórico, en la práctica nada» (E11) |
| «La trabajadora social, se tiene que integrar […]» (E14) |
| «El componente personal es el que de alguna forma dirige todas las cuestiones» (E7) |
| «Hay médicos que continúan sin trabajar con enfermería» (GD2) |
| Evaluación atención prestada |
| «Habría que tener en cuenta indicadores que no dependan de cómo utilizas el OMI, sino que dependen de sí lo has hecho o no […] es difícil que mejores el cumplimiento si no tienes feedback periódico de cómo estás cumpliendo y eso es una carencia importante, además cuando se ha tenido esa información, ha habido mejora» (E8) |
| Polimedicación |
| «Coordinas para que no tomen fármacos, que entran en conflicto, porque esta guía te dice esto, aquella te dice aquello» (E11) |
| «Los casos en los que la familia se implica, va muy bien todo, pero en los casos que no, es un desastre, sobre todo con las personas mayores […] te exige más esfuerzo» (E8) |
| «Somos un país que tiene poca cultura de medidas no farmacológicas, un país muy farmacodependiente […] ha mejorado mucho la calidad de vida con la receta electrónica» (E2) |
| Adherencia al tratamiento |
| «A veces la falta de adherencia al tratamiento es un signo en algunos pacientes de autonomía, a veces les felicito porque con lo que estamos imponiendo son salvajadas» (E1) |
| «… ¿Usted se lo toma? y al final te dice; “pues mire, es que es muy caro”» (E2) |
| «Dialogar […] el paciente confía en las personas, en los profesionales que siente que le entienden, eso es importante[…] y darle opción cuando no se toma todas las cosas […] a que sea él el que elija» (E11) |
Por otro lado, se echa en falta el trabajo en un equipo multidisciplinario real, que no varíe en función de las experiencias y percepciones de cada profesional. Se encuentran diferencias dependiendo de los recursos disponibles en cada centro. Esto podría perjudicar la atención de estos pacientes, considerándose muy importante que sean atendidos por profesionales que conozcan su situación, evolución y tratamientos.
La falta de atribución de las funciones de cada profesional parece dificultar el trabajo en equipo, creando conflictos entre profesionales. Los trabajadores sociales y los farmacéuticos no se incluyen de forma habitual en la atención de pacientes con multimorbilidad y, sin embargo, se considera especialmente importante la implicación de los servicios sociales.
Por otra parte, el colectivo de enfermería no parece desarrollar al completo sus capacidades, y se considera que se dedica excesivo tiempo a actividades repetitivas como controles periódicos, marcados por la administración, pero que no permiten ofrecer una atención integral.
La historia clínica informatizada utilizada en AP, aunque permite anotar todas las actividades realizadas, conlleva un tiempo excesivo para cumplimentar determinados protocolos. Los entrevistados consideran que son actividades que añaden poco valor a la asistencia sanitaria y que son excesivamente valorados por la administración sanitaria.
Las visitas a urgencias se relacionan con una ruptura en la continuidad de los cuidados de estos pacientes, que acuden en busca de una solución a sus problemas debido a largas listas de espera, como consecuencia de una atención poco integrada, por descompensaciones o debido a una falta de información.
Entre los factores que pueden afectar de forma negativa a la adherencia al tratamiento se identifican: edad avanzada, nivel cultural, idioma, precariedad laboral, situaciones de soledad, falta de apoyo familiar, presencia de enfermedad mental, múltiples prescripciones y aparición de efectos secundarios y reacciones adversas. Por el contrario, una adecuada explicación de las prescripciones, permitiendo elegir al paciente según sus preferencias, una relación de confianza, una buena comunicación con los profesionales sanitarios y la presencia de un cuidador se consideran aspectos que facilitan la adherencia al tratamiento.
Algunas de las barreras detectadas en la atención prestada que originan problemas en relación con el tratamiento farmacológico de estos pacientes son:
- 1.
El escaso tiempo del que se dispone en consulta dificulta poder informar adecuadamente a los pacientes. De esta forma, se está potenciando la polifarmacia y se impide analizar la situación y las necesidades individuales de cada paciente.
- 2.
La escasa comunicación con Atención Especializada; las diferencias entre los sistemas de registro de ambos niveles son algunos de los factores que afectan al tratamiento de los pacientes con multimorbilidad.
- 3.
Los especialistas, por su formación más específica en ciertas áreas de la medicina, son vistos por los pacientes como poseedores de un mayor conocimiento y, por lo tanto, con mayor prestigio que los médicos de AP, lo que dificulta su tarea de valoración integral del paciente, haciendo más complicado modificar los tratamientos prescritos por los especialistas.
- 4.
Uno de los problemas señalados por los profesionales como determinante es la falta de apoyo familiar.
Respecto a otros instrumentos como la receta electrónica y el programa del paciente polimedicado, se identifican como herramientas de gran ayuda y son valoradas positivamente, puesto que permiten una visión global del tratamiento.
Diferentes estudios revelan que la polifarmacia que presentan los pacientes con multimorbilidad está fuertemente relacionada con la aparición de eventos adversos por medicamentos, en la medida en que requiere la intervención de múltiples especialidades y la prescripción de múltiples medicamentos28,29.
Formación (tabla 6)Losprofesionales sanitarios del SAS disponen de una formación reglada. El colectivo de médicos, tras la formación teórica de la carrera, cursa una especialidad encaminada a diversas especialidades, y aunque se trate de una formación de calidad, no ofrece a los profesionales una visión global del paciente. En el colectivo de enfermería, la especialidad se trata de un campo formativo más reciente y no todos los profesionales están en disposición de realizar la formación especialista, y en caso de tenerla, no es acorde al destino de trabajo en el SAS. El tema de las especialidades de enfermería se trata de un aspecto pendiente de resolver.
Formación
| Formación de los profesionales |
| «Como impactan en la formación continuada a industria, legítimamente porque la ley le da derecho […] en los congresos se habla de medicamentos, no se habla de estilos de vida, no se habla de abordajes comunitarios, porque hay ponentes pagados para hablar de eso» (E1) |
| «No los estamos formando para atender enfermedades crónicas, de la facultad salen formados para atender enfermedades agudas porque todavía no se ha hecho el cambio de paradigma» (E6) |
| «En las facultades hasta hace nada los estudiantes de medicina no rotaban por primaria y desde luego no sabían lo que era la primaria» (E11) |
| «El espíritu que hay en la mayoría de los compañeros del hospital […] es que el que prescribe es el compañero del hospital […] que no tiene ningún papel de coordinar o priorizar, a mí me aterra, estamos creando un modelo que estamos viendo que es erróneo» (E1) |
Resulta imprescindible incluir aspectos formativos que ofrezcan un enfoque orientado a la atención global del paciente que defina claramente el papel que asume el médico de AP, favoreciendo la continuidad de los cuidados y aportando una atención integral al paciente. Por otro lado, se identifica la formación que ofrecen los laboratorios farmacéuticos como una posibilidad formativa de fácil acceso, pero se relaciona con líneas de actuación orientadas a una atención medicalizada, perjudicial para pacientes en los que una de las principales problemáticas existentes consiste en la polifarmacia. Sin embargo, otros estudios realizados identifican a la industria farmacéutica como un posible colaborador en el desarrollo de pautas en la atención de pacientes con múltiples enfermedades crónicas30.
Propuestas de mejoraLos profesionales plantean diversas posibilidades de mejora en el sistema sanitario, entre las que se encuentran establecer una estrategia de atención con nuevos modelos de organización, más organizada y menos fragmentada, con un enfoque biopsicosocial de la atención, trabajar la cultura sanitaria de la población y otorgar mayores competencias a enfermería. Se propone la necesidad de establecer métodos de evaluación de la atención prestada por resultados, así como técnicas para motivar a los profesionales a mejorar la asistencia sanitaria, estratificar a los pacientes en función de sus necesidades y sacarlos de los circuitos asistenciales habituales, mejorar la atención sociosanitaria integrando en mayor medida a la trabajadora social, utilizar los medios necesarios para establecer que el médico de AP sea la figura coordinadora de la atención de los pacientes, así como dedicar más tiempo a organizar el tratamiento farmacológico de los pacientes, valorar «desprescribir» e interesarse por las expectativas del paciente.
Conclusiones, utilidad y limitacionesLa investigación cualitativa realizada pretende ofrecer un acercamiento a la realidad de la asistencia sanitaria, permitiendo conocer cómo es la atención que se presta a los pacientes con multimorbilidad a través de la exploración de las percepciones de profesionales sanitarios del SAS. Conocer cómo se atiende a estos pacientes, qué opiniones, reflexiones y dificultades tienen aquellas personas que con su trabajo diario atienden a estos pacientes, puede ayudar a mejorar el abordaje de la multimorbilidad.
Los datos obtenidos a través de las experiencias profesionales y de las opiniones de los participantes entrevistados no pueden extrapolarse al conjunto de los profesionales sanitarios ni a la población general, por lo que entraña una posible limitación en la generalización de los resultados como es característico de este abordaje metodológico. Sin embargo, la selección y el muestreo de los participantes han incorporado las principales variables que pueden condicionar diferentes discursos, por lo que pensamos que se han recogido las percepciones más habituales en el conjunto de los profesionales. Por otro lado, el diseño permite la posibilidad de confirmar los resultados con nuevas investigaciones mediante la reproducción del estudio, con el objetivo de explorar otros entornos del Sistema Nacional de Salud. Por todo ello, es necesario incrementar la cantidad y la calidad de las investigaciones dirigidas a recoger estas opiniones y percepciones e incorporarlas al proceso de diseño de estrategias y programas de mejora de la calidad de la asistencia sanitaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los profesionales que han participado en este estudio.