Difícilmente hace años alguien hubiera pronosticado el crecimiento y la diversificación de unidades y equipos en el sector de la atención a domicilio. Muchas de estas nuevas unidades o equipos han nacido para satisfacer mejor y más específicamente unas necesidades que la oferta actual de servicios no atiende adecuadamente, pero no pocas veces contribuyen a crear un escenario fragmentado y confuso donde cada vez es más difícil discernir quién hace qué1. Algunos de estos equipos consiguen facilitar un alta más temprana en hospitales que necesitan disminuir sus estancias medias, otros asumen la atención de pacientes con un perfil y un requerimiento de intensidad de servicio que difícilmente la estructura actual puede garantizar. Además, muchos de ellos se organizan y financian de manera singular y unilateral en el sistema de salud o con la entidad aseguradora. En definitiva, sumamos pero no siempre integramos.
Si observamos la provisión de servicios de ayuda a domicilio, el escenario todavía es más complejo. En primer lugar, en nuestro país, mientras que el derecho a recibir una atención sanitaria constituye un derecho fundamental, en el caso de los servicios sociales no ocurre lo mismo. Todo ello lleva a que exista una oferta de servicios sociales con una cobertura, calidad e intensidad muy dispares, además de una muy escasa cooperación entre éstos y los servicios de salud, muy a merced de los responsables de las unidades existentes en cada territorio. El resultado es el aumento espectacular, especialmente en las ciudades, de empresas de servicios personales que ofertan servicios de ayuda a domicilio, muchas de ellas con ánimo de lucro, observándose cada vez más una situación de falta de equidad y accesibilidad a estos servicios en situaciones de necesidad. Con frecuencia muchos de los pacientes que no reciben un mínimo de cuidados o ayuda en las actividades de la vida diaria acaban requiriendo la intervención de los equipos de atención primaria para la atención de problemas de salud. Ejemplos de ello los tenemos en pacientes inmovilizados con dependencia en muchas actividades de la vida diaria que nuestros equipos acaban atendiendo por úlceras por presión.
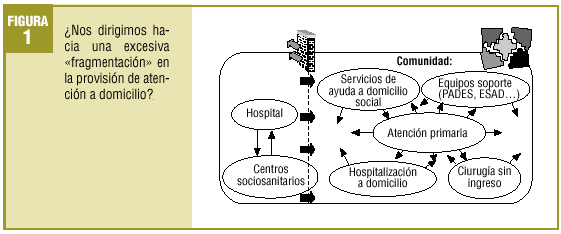
De la misma manera que asistimos a un escenario tan diversificado y en ocasiones confuso, los programas de coordinación sociosanitarios son también diversificados y confusos. Todo esto no es algo particular de nuestro país. Muchos otros, también los más avanzados en la provisión de servicios domiciliarios, han sufrido esta dolencia tan propia de nuestros sistemas sanitarios y sociales, como es la fragmentación (fig. 1).
La incorporación de elementos de mercado ha impulsado el desarrollo de contratos programa unilaterales del sistema sanitario con cada proveedor. Esto aumenta la eficiencia de cada organización, pero tiene como efecto colateral la transferencia de cargas de trabajo y costes a otra parte del sistema. La mayoría de las organizaciones que operan en este sector difícilmente quieren asumir el coste derivado de una atención si piensan o creen que no les corresponde competencialmente. Sería aquello de que «si no me pagan por ello ni tengo la obligación de hacerlo, ¿por qué lo tengo que hacer?».
Lo mismo ocurre con la familia que ejerce como cuidador, teniendo que asumir una participación y también un coste (económico, físico, psicológico, etc.) en ocasiones excesivo. Estudios recientes en nuestro país pronostican un aumento de personas dependientes y una menor disponibilidad de cuidadores familiares. Mientras que actualmente sólo un 40% de las mujeres de entre 40 y 64 años están incorporadas al mercado laboral, se prevé que dentro de 25 años esta cifra se situará por encima del 70%. ¿No estaremos, pues, ante una nueva situación en la que la familia, el Estado y el mercado deberían redefinir su papel2?
Propuestas para la situación actual
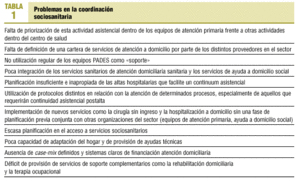
Ante la situación de fragmentación creciente que se está configurando en el sistema sanitario y social (tabla 1), vemos cómo determinadas líneas de servicio, entre ellas la atención a domicilio, requieren la adopción de una nueva filosofía asistencial. Es lo que en el mundo anglosajón se conoce en la bibliografía como shared care o en los Países Bajos como transmural care3-6. En nuestro país una traducción que se aproxime a este concepto sería probablemente «atención compartida». Este nuevo modelo asistencial pretende diseñar servicios sanitarios, también con componente social, a medida de las necesidades del paciente y la familia, en el caso de la atención domiciliaria, sobre la base de una responsabilidad compartida entre las organizaciones existentes en el sistema sanitario y social. Para ello podríamos aportar algunas propuestas en esta discusión.
Cooperación/integración de los servicios sanitarios y los servicios sociales
Esta provisión dicotómica de servicios debería ser superada en personas que tienen necesidades sanitarias y sociales, difícilmente separables. La comunidad y el domicilio constituyen un «territorio natural común» sobre el que desplegar y articular servicios de atención personal integrados. Los ministerios y departamentos deberían marcar políticas de atención integral que impulsen espacios de responsabilidad organizativa, financiera y legal compartida desde la macrogestión hasta la microgestión. En caso contrario se está a merced de la buena voluntad de los responsables territoriales de cada sector. Por ello deben elaborarse estrategias que no sólo incorporen estructuras formales de coordinación o comisiones intersectoriales, sino también incentivar e impulsar proyectos de cooperación y atención compartida de manera operativa en el territorio7, como serían algunas experiencias que contemplan la ubicación física conjunta, bajo un mismo techo, de los servicios sanitarios y sociales de atención a domicilio, la formación conjunta de profesionales sanitarios y sociales, la utilización de sistemas de información compartidos, etc.8.
Diseños organizativos más flexibles en los equipos de atención primaria
La atención domiciliaria debería ser priorizada dentro de la atención primaria (AP) como una actividad clave, adoptando nuevos modelos de organización interna más flexibles que fomenten un modelo de atención compartida y una mayor disponibilidad del tiempo asistencial fuera de la consulta, para llevar a cabo esta actividad asistencial, especialmente en enfermería. Esta reorientación en el diseño organizativo interno reduciría probablemente la derivación inapropiada y excluyente de algunos pacientes a los equipos de soporte externos, asumiendo una cartera de servicios que permita ofrecer una línea de servicios domiciliarios más completa en cuanto a calidad, cobertura e intensidad1. La existencia de una oferta consolidada de atención domiciliaria desde los equipos de AP es un paso previo, necesario y fundamental en el desarrollo de una estrategia de cooperación con otras organizaciones.
Utilización «correcta» de los equipos de soporte en la atención a domicilio
Se debe potenciar que los equipos de AP se responsabilicen de la atención domiciliaria de sus pacientes ancianos, incapacitados y terminales, y evitar que los equipos de soporte caigan en la simple «sustitución» de funciones de los primeros, creando una red asistencial paralela1. No obstante, existen áreas en las que los equipos de soporte pueden aportar un valor añadido a los equipos como unidades especializadas, especialmente en pacientes de mayor complejidad. Por ello se debe operativizar en cada territorio el desarrollo de actividades asistenciales y de formación conjuntas que fomenten una nueva cultura de la atención compartida.
«Planificación» del alta hospitalaria
La implantación de un «alta de calidad» por parte de los hospitales y los centros sociosanitarios incluiría un informe médico y de enfermería al alta o un documento de alta integrado y el contacto telefónico directo, en especial en los pacientes de mayor complejidad. Podría también proponerse la definición de un perfil de «paciente de alto riesgo de reingreso», bien documentado ya en la bibliografía, para que en su domicilio se beneficie de intervenciones específicas por parte de los servicios comunitarios sanitarios y sociales. Para ello podrían desarrollarse modelos asistenciales de enfermería de enlace (liaison nurses) que garanticen la transferencia territorial del paciente desde el hospital a la AP tanto sanitaria como social9. La bibliografía demuestra cómo la provisión de servicios domiciliarios de alta intensidad inmediatamente después de una hospitalización disminuye de manera significativa el número de reingresos y el coste10.
Protocolización y formación conjunta
De la misma manera que muchas de las organizaciones actuales han hecho gran hincapié en la elaboración e implementación de guías de práctica clínica propias, deberían incorporarse las aportaciones transversales de otras organizaciones y profesionales de otros ámbitos, especialmente en ámbitos tan multisectoriales como es el de la atención a domicilio.
Concretar un modelo de financiación apropiado
Será difícil llegar a un modelo real de atención compartida con hospitales que se financian por su casuística, equipos de AP primaria atrapados por presupuestos históricos y servicios sociales que se financian de manera muy dispar o sencillamente no se financian. Sin una financiación apropiada de estos servicios no se favorecerá que nuestras organizaciones comprometan más recursos.
Deberían explorarse en la bibliografía las experiencias existentes en la definición del case-mix de los pacientes atendidos en atención domiciliaria. Sería deseable avanzar en un camino similar al emprendido por el sector hospitalario hace ya bastantes años que finalmente se tradujo en un modelo de financiación más ajustado a la actividad y el tipo de pacientes que atendían (GRD y PMC). Por otra parte, especialmente en lo que se refiere a la dependencia, se está desarrollando en numerosos países un gran debate sobre el modelo de financiación. Éste sería el caso de países como Alemania, que han articulado esquemas de aseguramiento obligatorio para financiar los servicios requeridos por personas dependientes. De lo contrario al ciudadano no le quedará más alternativa que la contratación privada de seguros de dependencia o la compra directa de servicios en el mercado. Sin duda esto no ayudaría a crear un escenario de equidad y accesibilidad2.
Las plataformas de coordinación sociosanitaria como equipo gestor de casos
La consolidación de algunas experiencias ya existentes en el país podría constituir una oportunidad para ampliar la función principal de la gestión de listas de espera en el acceso a los recursos residenciales a otras nuevas como, por ejemplo, la intervención en programas de formación o la difusión y discusión con los equipos de AP sobre la utilización de los recursos residenciales o alternativos a la hospitalización disponibles (hospitales y centros de día) y la potenciación de otros nuevos11.
La hospitalización a domicilio «compartida»
El desarrollo de ésta en nuestro país no debería llevarse a cabo de forma ajena a la AP y a la red de servicios sociales, constituyendo una red paralela de servicios, organizada y llevada a cabo exclusivamente por profesionales hospitalarios12. La AP y los servicios sociales deberían tener un peso específico en el desarrollo de estos programas, compartiendo responsabilidades clínicas, organizativas y financieras con el hospital. En caso contrario sólo podrán ser beneficiarios de estos servicios los pacientes que cuenten con familias competentes dispuestas a ejercer el rol de cuidador.
Incorporación de nuevos estilos de gestión y la construcción de alianzas estratégicas entre las partes del sistema sanitario y social
La atención compartida requiere la incorporación de nuevas formas de gestión. Las personas que dirigen organizaciones sanitarias y sociales y los responsables de estas nuevas unidades y equipos deben transformarse en gestores y líderes que sepan ver más allá de su propia organización. También debe operativizarse la construcción de alianzas para el desarrollo de nuevos servicios. En una primera fase los proyectos de atención compartida se basarían en la construcción de acuerdos de colaboración. Ésta sería una fórmula de alianza muy básica basada más en la unión operacional que en la unión de recursos financieros. Una vez evaluados, podrían plantearse avanzar hacia un tipo de alianzas con mayor unión de recursos económicos. Éste sería el caso de la creación de servicios de enfermeras clínicas de enlace, cuidados paliativos, heridas u ostomías que dan soporte a pacientes hospitalizados y a los equipos de AP como consultores, o el desarrollo de almacenes de ayudas técnicas o adaptaciones gestionados conjuntamente entre los servicios comunitarios sanitarios y sociales.
Algunos problemas
Algunos autores han descrito algunas de las dificultades que han surgido en algunos países que han introducido esta nueva filosofía asistencial: déficit de experiencia en la gestión de organizaciones en red y dirección de proyectos por parte de los responsables de instituciones sanitarias o sociales; necesidad de una gran inversión de tiempo para desarrollar esta nueva cultura y establecer una red integrada de servicios efectiva; dificultades para financiar estos nuevos proyectos y fragmentación en la provisión de servicios, con la falta de una autoridad superior que estimule e incentive que las partes converjan hacia un modelo de atención compartida4.
Conclusiones
Difícilmente podremos mantener al paciente en el domicilio en buenas condiciones si los responsables de la gestión de las instituciones implicadas no desarrollan modelos de organización en red para ofertar una atención a domicilio integrada de calidad. El modelo de contratación de servicios actual debe dar paso a otro modelo de contratación integrada de éstos y al desarrollo de estilos de gestión y atención no centrados exclusivamente en la eficacia y eficiencia de cada organización.