El interés por la presión asistencial nunca decrece, dado el conflicto permanente de la sociedad de consumo, firmemente regida por las leyes de la oferta y la demanda. Sin embargo, aunque el sistema sanitario nace por la presencia de necesidades sanitarias y con el objeto de resolverlas, el avance y el desarrollo de la sociedad genera nuevas percepciones de necesidad de dificultosa definición y acotación para los sistemas sanitarios.
Y es que, desde hace tiempo, las necesidades que se atienden en los sistemas sanitarios han dejado de ser patrimonio exclusivo del profesional para ser creadas o modificadas por cualquiera de los agentes que intervienen en el fenómeno sanitario: profesionales, ciudadanos, industria, políticos, científicos, medios de comunicación, etc. Ya se hablaba hace años1-3 de la necesidad real, de la diagnosticable, de la diagnosticada, de la percibida, de la expresada, de la atendida, etc., pero también se mostraba el concepto de la morbilidad no real percibida por el entorno para demostrar la emergencia de las necesidades sanitarias percibidas como tales, sin base epidemiológica.
Respecto al fenómeno asistencial, la frecuentación o la presión asistencial se dispone de interesantes reflexiones teóricas4-7 que nos orientan sobre las variables que las modulan. Éstas se clasifican en factores predisponentes de necesidad percibida (sociodemográficos, sociopsicológicos, como edad, sexo, etnia, estado civil, la familia, la cultura, la «cultura sanitaria»8, el número de enfermedades simultáneas, las actitudes, las creencias, el distrés, etc.) y factores facilitadores (accesibilidad geográfica, organizacional, económica, características del médico, de la organización, etc.). A pesar de ello, lo cierto es que no se dispone del modelo explicativo adecuado que permita a los sistemas sanitarios orientar, en primer lugar, los comportamientos profesionales o gestores, y en segundo lugar, las inversiones lógicas. Esto se debe, seguramente, al desfase secular de adaptación de los sistemas sanitarios a los complejos cambios comportamentales de una sociedad civil que se apoya en el concepto de hombre posmoderno multifacético y en continua evolución y, por tanto, «fuera de lógica», claro que de la lógica de años atrás.
Antes de decidir qué camino tomar, parece conveniente realizar un vuelo de altura para mirar con distancia y observar que no siempre y en todas partes se vivencia de manera tan negativa como en el Sistema Nacional de Salud (SNS) español el sintagma «presión asistencial». La reciente emergencia de la emigración médica española a otros países europeos ha mostrado la percepción foránea de fenómeno asistencial. Por poner un ejemplo cercano, lo que en España se considera un desastre, en Francia es una dicha. Si Ud., querido colega, desea reubicar sus feudos en nuestra vecina Galia, escuchará, como oferta atractiva y tentadora, frases como la siguiente: «No se preocupe, ésta es una buena plaza, la población acude mucho al médico». La epidemia gripal es para el SNS español un momento de crisis, de saturación, de mal humor profesional. Para nuestros colegas galos de atención primaria es una bendición (la vendange, es decir, «la vendimia»), pues con esta sola epidemia se inclinan favorablemente las cuentas de resultados de las sociedades civiles privadas, que son la mayoría de las consultas de atención primaria (pago por acto médico), lo que modula drásticamente el parecer subjetivo del profesional, clave para la consideración de conflicto, aunque la valoración de problema objetivo se mantenga en la organización sanitaria.
Por otra parte, es preciso acordar la definición para poder enfrentar el problema con cordura. Realmente, ¿qué entendemos al hablar de «presión asistencial»? ¿el número de visitas/día? Pineault y Daveluy9 nos indican que, en la medida del fenómeno de la utilización de servicios, el análisis de las primeras visitas nos presenta las características del ciudadano, mientras que la medición de las visitas sucesivas dentro del mismo episodio, las del médico. ¿Debemos considerar igual la atención a 40 visitas/día, en 2 cupos iguales, que muestran un 5 o un 35%, respectivamente, de primeras visitas? ¿O, en 2 cupos iguales, un 55 y un 75%, respectivamente, de población atendida (técnicamente «extensión del uso») con similar número de visitas/día?
Es útil llamar a las cosas por su nombre. La presión asistencial sólo debe referirse a las primeras visitas o al número de nuevos episodios atendidos/período/cupo o centro, y no a todas las vueltas que demos a los pacientes o a sus episodios. Será importante conocer la verdadera medida de esta variable para, cabalmente, hablar de agobios, de saturación o de problemas de accesibilidad.
Los valores oscilan de forma importante entre profesionales, una vez igualadas las poblaciones por variables sociogeodemográficas, y pueden oscilar entre el 5 y el 35% en valores generales o entre el 2 y el 50%, dependiendo del tipo de problemas atendidos (datos no expuestos, procedentes de Evaluaciones de Centros de Salud del SNS en el proyecto ISIS), incluso en un mismo centro.
Nunca antes, en nuestras sociedades desarrolladas, se había disfrutado de tanta salud, de tanta esperanza de vida, de tantos años vividos en buena calidad de vida y, sin embargo, nunca antes la población había padecido tanta «hipocondría social».
Los indicadores de utilización van creciendo año tras año. Los recursos sanitarios, igualmente. La productividad de los sistemas de atención primaria y hospitalaria crece y crece y, sin embargo, no ceden las listas de espera, no ceden las colas en las consultas. El ¡cuanto mejor, peor! es la regla de comportamiento en nuestras sociedades desarrolladas. A más oferta, más demanda. A más calidad, más demanda. A mejor trato, más demanda. Y la oferta sanitaria siempre por detrás de una sociedad insatisfecha por definición. Si se ponen consultas de 7 horas, se exigen otras tantas de tarde. Si se ponen de tarde, se exigen de sábado. Si se ponen de tarde, se exigen de noche (urgencias). Si se duplican los recursos en los servicios de urgencias, se consigue el triple de demanda. Si se adquiere una tecnología de selectiva indicación, acaba por generalizarse su uso.
Se ha hablado de cuestiones de cultura, o de educación, a la hora de explicar el comportamiento, pero lo cierto es que si la incultura genera mucha demanda (curativa), la elevada cultura también lo consigue (preventiva o dudas de salud). Las sociedades que nos preceden en desarrollo no nos muestran que la educación sea un factor capaz de reducir la demanda, puesto que se dispara la «hipocondría social»: familias monoparentales de un único hijo que, por tanto, no pueden ni enfermar ni morir; embarazos únicos de alto riesgo, que no pueden fracasar, en primíparas añosas; contratos laborales draconianos, con grandes dificultades de acceso a los servicios sanitarios básicos, que estimulan la exigencia de accesibilidad horaria y de acortamiento de episodios en todo el espectro horario de todos los días de la semana; jubilados de ocio activo, cada vez más remisos a la demora, a la espera y a los pasos evitables, como la visita por recetas de medicación crónica.
No parece que la «educación sanitaria» mejore la frecuentación ni la tendencia a la autonomía personal. Todo se tiende a consultar. «Un amigo es un don, pero un amigo médico, una celebración», dice algún castizo, y la palabra más bella del diccionario es «benigno» (Woody Allen).
Decíamos que los estudios de utilización de servicios nos muestran dos tipos de variables. Las externas al sistema y las dependientes del sistema, dicho escuetamente.
¿Cuántos años de espera precisamos para convencernos de la inutilidad de confiar en que la presión asistencial o la utilización de servicios se arregle a base de los factores externos?
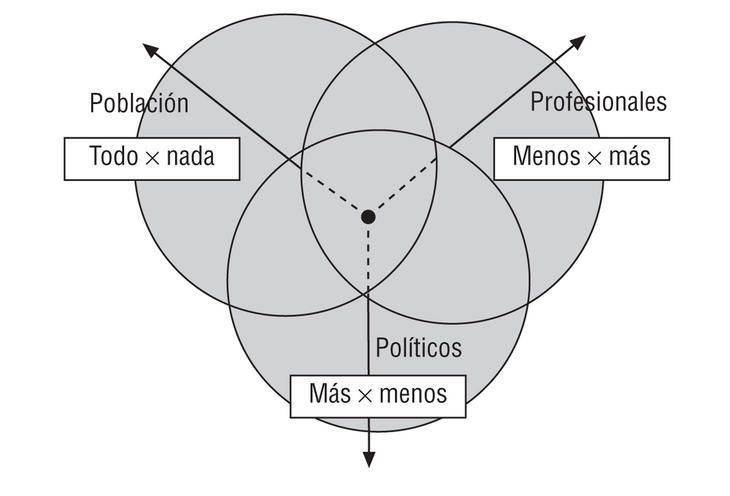
Vivimos en un sistema indivisible (fig. 1) de fuerzas tendenciales excéntricas y centrífugas y que difícilmente tiende a solucionarse de manera pasiva. Superarlo es sólo un esfuerzo dependiente, pero no se conseguirán las mejoras esperando que el otro «mueva ficha» en nuestro interés.
Figura 1. Tendencia de inercia en la percepción de la necesidad, según actor del acontecimiento sanitario. Gráfico de las 3 P.
En el terreno sanitario, la pelota está en nuestro tejado, inevitablemente. No cabe duda de que las tendencias se contienen con claves de organización y entornos financieros, antes que con buenas recomendaciones al público para que retroceda a comportamientos sociales antiguos.
El caso es que «¡No funcionan las organizaciones, más que cuando no queda más remedio!».
No es posible equilibrar la presión asistencial sin la participación activa e interesada de los profesionales. ¿Por qué algunas comunidades autónomas tienen un buen registro de base TIS (tarjeta individual sanitaria) de pacientes? Evidentemente porque interesa a los médicos y pediatras, que consiguen tener una base depurada. Y les interesa porque existe un entorno financiero inteligente dispuesto al respecto.
Parece difícil contener al paciente de ilimitadas expectativas si ello no interesa a los profesionales. Y sin los profesionales, ¿qué medidas esperan tomar los políticos y gestores para resolverlo? Y el comportamiento pasivo y desmotivado es, ciertamente, temible para las organizaciones, y no sólo en el ámbito funcional, sino financiero. Las claves para la implicación son simples y eternas: honor, poder y gloria. Otros lo llaman enpowerment, política de incentivos, carreras profesionales, contratos de gestión clínica «de verdad», etc.
El hombre posmoderno desea trato individualizado. Concepto de agencia y el médico como agente. Velocidad en la resolución de los servicios y confianza en los profesionales.
Si el paciente encuentra un profesional que le ofrezca confianza, trato personalizado y capacidad de dominar el proceso o las fases del episodio, y si el profesional encuentra un entorno laboral en el que se desarrollen las tres claves de honor, poder y gloria, difícilmente seguiremos hablando de presión asistencial en los términos actuales.
Las claves del cambio están dentro, no fuera. Están en la reorganización de sistemas y no en estériles campañas de uso racional de los servicios sanitarios.
Los profesionales deben participar, con poder, en el manejo de las fases del episodio. Mantener las limitaciones a pruebas, a estas alturas, es casi una irresponsabilidad. No poner en marcha soluciones financieras de implicación de los profesionales, que faciliten la relación interesada interprofesional, una pérdida. Los profesionales nos debemos tratar como clientes los unos a los otros: «yo le remito a este colega, que es un excelente cardiólogo»; «a partir de ahora le controlará su médico, y vaya tranquilo, que está en buenas manos».
Si el profesional está implicado en el sistema, evidentemente pondrá en marcha medidas de organización, de marketing, de mejora de la accesibilidad. Pues serán sus pacientes. Hoy día, poco a poco, los pacientes son de nadie. Por tanto, más demanda. Los profesionales necesitamos sentirnos dueños de nuestro oficio, y la administración y los políticos sólo precisan de buenos sistemas de medición de la efectividad para liberar la incertidumbre, pero deben «facilitar» la aparición de factores facilitadores para que pueda revertirse esta tendencia del «¡cuanto peor, peor!»10.
Se habrá cambiado la percepción de la inevitable presión asistencial y se habrá comenzado a asistir a multitud de ensayos-error de los profesionales, en su intento de tratar de dominarla. De esta diversidad obtendremos inspiración para nuevos avances en la compresión y control de la temida presión asistencial.