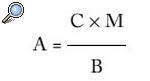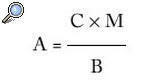Un distanciamiento progresivo
La gestión sanitaria de calidad tiene tres condiciones básicas: a) aceptar que el objetivo fundamental de la gestión y de la clínica es mejorar los niveles de bienestar de individuos y poblaciones en los aspectos de la salud que dependen de la organización sanitaria; b) entender que tan importante es comprender a qué se deben las diferencia entre clínicos y gestores como contribuir a disminuirlas, y c) poner en práctica que no basta con hacer más gestora la clínica, pues hay que hacer más clínica la gestión. Esta propuesta gestión clínica de calidad, de Ortún Rubio, es, hoy día, una quimera y muchos médicos asistenciales tenemos la sensación de que los gestores sanitarios y los clínicos estamos cada vez más alejados, hasta tal punto de que parece que vivamos en mundos diferentes, pues sentimos la realidad de forma distinta, utilizamos lenguajes diferentes y hasta los objetivos no son los mismos y, en ocasiones, se oponen.
Muchos clínicos sentimos que el gestor tiene en poco nuestra opinión, pues se centra en los objetivos marcados desde arriba, que debe cumplir del modo que sea (realidades virtuales, estadísticas maquilladas, ajustes económicos desproporcionados, etc.), ya que su carrera político-profesional como gestor depende de ello. Y todo esto, frecuentemente, a costa del profesional, de la calidad y dignidad de su trabajo, cuando no de su salud, y también, por qué no decirlo, de la dignidad y salud del paciente. Esta hipersensibilidad a las voces que vienen de arriba es sincrónica con la hipoacusia y la miopía con la que se atiende a la realidad de los profesionales de «a pie».
Esta situación, junto con otros factores, contribuye a que entre muchos profesionales prevalezca el desánimo, el rechazo y, lo que es peor, la desmotivación, entrando en una situación de mera supervivencia profesional y de absentismo psíquico que abocan al burnout.
Importancia de la motivación en el trabajo
Lo que realmente motiva al profesional es la sensación de que su trabajo tiene sentido, está bien hecho y es útil para los pacientes. La desmotivación, el absentismo psíquico y el burnout acecharán cuando algunas de estas tres cosas no se cumplan en la medida de las expectativas del profesional. La mayoría de los clínicos inician su carrera profesional con altas cotas de motivación. Por ello, la principal estrategia consistiría en establecer medidas para, al menos, evitar que se desmotiven. En general, a los profesionales no les importa llegar cansados a casa si tienen el convencimiento de que han realizado una buena labor, útil para el paciente, para sus compañeros de trabajo y para la comunidad. Se trata de que sus expectativas de motivación intrínseca y trascendente se vean cumplidas. La motivación extrínseca (básicamente el salario) no es lo más importante para motivar. Sin embargo, a) un salario bajo, no acorde con la responsabilidad y el coste de oportunidad que al clínico le ha supuesto llegar a estar en condiciones de poder ejercer en el sistema público; b) unas malas medidas organizativas y condiciones laborales que dificultan el desarrollo profesional, y c) una gestión sorda y miope a la realidad cotidiana de los profesionales que, además, anula su participación en las decisiones que más les afectan son, francamente, tres elementos que seducen poco a los clínicos. Por otra parte, la forma de remuneración podría tener consecuencias importantes en la actividad clínica y en la satisfacción del médico; piénsese, por ejemplo, en el trabajo como profesional autónomo en un sistema de pago por acto y por consecución de objetivos clínicos (ingresos innecesarios evitados, morbilidad y mortalidad clínicamente evitable, y demás); pero esto es, hoy por hoy, heterodoxo y utópico.
Un profesional debe tener la sensación de que es competente en su trabajo, que puede desarrollar su potencial profesional y que es adecuadamente reconocido por ello. Estos aspectos, en su mayoría intrínsecos, también son importantes. Por tanto, la formación, la mejora de las condiciones laborales y el reconocimiento del logro, entre otros, son aspectos que no deben descuidar el sistema ni los gestores. Pero el mayor compromiso de los profesionales con la organización se asocia con la facilitación de la motivación trascendente, motivación por la que el profesional, por ejemplo, alivia el dolor del paciente y hace todo lo que está en su mano (que a veces puede ser mucho más de lo que le obliga el contrato de trabajo y las «normas»), tutoriza a su residente con responsabilidad y dedicación, ayuda a sus compañeros con generosidad, tiene en cuenta las consecuencias de sus actuaciones sobre ellos y sobre la eficiencia del sistema, etc., todo ello sin esperar recompensas materiales ni reconocimiento, y siempre y cuando este compromiso sea compatible con la dedicación a sus seres queridos y no le haga tener que elegir permanentemente entre familia y trabajo.
¿Es importante para el sistema sanitario que el clínico esté motivado? ¿Lo es para el gestor? Tanto para el sistema como para el gestor debería ser muy importante que los clínicos estuvieran motivados, se sintieran identificados con la misión de la organización y colaboraran para cumplirla. Un profesional motivado rinde más, es más creativo, toma iniciativas, vence más fácilmente obstáculos, acepta trabajar en condiciones de incertidumbre, el cansancio físico y psicológico le atenazan menos, contagia ilusión y ganas de hacer bien las cosas a sus compañeros, y en su relación con el paciente es más empático y humano. En definitiva, un profesional motivado trabaja en un círculo virtuoso en el que rinde por encima de lo que le obliga el contrato de trabajo, pues el contrato psicológico que mantiene con la organización le compensa la ausencia, si la hubiere, de alguna motivación extrínseca que no logra con dicho contrato (fundamentalmente de reconocimiento).
Por el contrario, un profesional desmotivado rinde menos, genera mayor absentismo laboral, utiliza con menos eficiencia los recursos, no toma iniciativas, rechaza el trabajo en condiciones de incertidumbre (genera sin límites demanda derivada y solicitudes de pruebas complementarias) y los obstáculos y el cansancio le atenazan más (absentismo psíquico). Además, puede contagiar desmotivación y desilusión y crear, con su actitud, malentendidos e insatisfacción en el paciente e importantes conflictos interpersonales entre sus compañeros. En definitiva, cuando el profesional ve insatisfechas sus expectativas de motivación intrínseca y trascendente, tan sólo se moverá lo suficiente para mantener su puesto de trabajo, y esto, en nuestro sistema sanitario, puede llegar a ser muy poco. La situación de desmotivación mantenida conduce a que el profesional adopte una actitud reactiva de supervivencia profesional consistente en «echar balones fuera». El profesional se limita a un cumplimiento de mínimos y entra en un peligroso (para él, pero también para el sistema) círculo vicioso de ausencia de reto, incompetencia, no sentirse útil y de insatisfacción que le aleja cada vez más del círculo virtuoso de mantener una actitud proactiva y querer resolver problemas, cambio que propicia la sensación de reto, de desarrollo profesional, de sentirse útil y de satisfacción. Si la organización no facilita, o dificulta, que el profesional pueda moverse por motivos intrínsecos o trascendentes, este círculo vicioso puede terminar en burnout, un auténtico problema de salud para el profesional, pero también para el sistema y, en consecuencia, para los pacientes.
De la desmotivación al burnout
La desmotivación mantenida puede llevar, a través del absentismo psíquico, al burnout. El burnout es, actualmente, una situación preocupante en la sanidad pública española. Su prevalencia es alta, entre el 25 y el 30% de los clínicos podrían padecerlo con mayor o menor intensidad.
Este síndrome puede afectar con mayor intensidad a los profesionales inicialmente más ilusionados, con mayores expectativas y con una motivación de mayor calidad (intrínseca y trascendente), con un mayor grado de implicación y de perfeccionismo en su trabajo. Son los profesionales que en un ambiente propicio tienen altas cotas de rendimiento, iniciativa y creatividad y contagian ilusión al resto de los compañeros, pero que en una organización como la nuestra, en la que se potencia poco la motivación intrínseca y trascendente, son los más difíciles de recuperar del burnout una vez éste les afecta.
Maslach, experta en este síndrome, insiste en que el burnout es un problema del entorno laboral que se manifiesta en los trabajadores: son víctimas, no culpables. Generar motivación es una de las mayores garantías de viabilidad de la organización. Según Maslach, las organizaciones generadoras de burnout están sacrificando su supervivencia en el futuro, por un plato de lentejas (añadimos nosotros) en el presente. Esta experta refiere la existencia de áreas de desajuste trabajo/persona, entre las que destacan: sobrecarga laboral, ausencia de control sobre el propio trabajo, recompensa insuficiente, pérdida de sentido de la comunidad, trato injusto y conflicto de valores.
Sobrecarga laboral
La productividad tiene límites físicos y psíquicos que, si se sobrepasan con frecuencia, llevan al agotamiento. Es primero cansancio físico y, sobre todo, psíquico, que si no se recuperan producen agotamiento crónico. En un estado de agotamiento crónico se trabaja muy mal con las emociones y se produce un importante distanciamiento en las relaciones personales que actúa de excelente caldo de cultivo para errores y para la iatrogenia. Además, es frecuente que en el médico se den prolongaciones encubiertas de la jornada laboral, como la asistencia a cursos formativos, investigación, el estudio individual, etc., pues, aun siendo éstas actividades beneficiosas para la organización y los pacientes, en la inmensa mayoría de las ocasiones se hacen a costa del tiempo libre y de la familia del profesional.
Ausencia de control sobre el propio trabajo
Para rendir a un alto nivel, un profesional cualificado precisa un grado suficientemente importante de autonomía profesional que le permita tomar decisiones y marcar prioridades. De no ser así, el profesional ocupa demasiado tiempo en actividades para las que está poco motivado, en las que rinde poco porque no les encuentra sentido. La ausencia de control sobre su trabajo hace difícil para el médico armonizar sus propios objetivos profesionales con los de la empresa, lo que le provoca pérdida de implicación con la organización.
Escasa recompensa
Cuando el médico va perdiendo prestigio social, no tiene esperanza en poder progresar profesionalmente, tiene un salario bajo y no se siente satisfecho con las condiciones en la que tiene que realizar su trabajo, lo lógico es que acabe desmotivado, desmoralizado e insatisfecho.
Ruptura del sentimiento de pertenecer a una comunidad
Se está perdiendo el orgullo de pertenecer al sistema público sanitario, la vinculación psicológica con la empresa y la sensación de que lo que es bueno para el sistema es bueno para el profesional, y viceversa. Esta pérdida de sentimiento de pertenecer a una comunidad puede ser tanto causa como consecuencia de la desmotivación.
Falta de justicia
Para que un profesional se implique en los objetivos de su empresa hace falta que ésta le genere confianza. La confianza se logra con un clima de diálogo honrado y respetuoso entre clínicos y gestores y con un trato equitativo. El sistema se aleja de esta honradez cuando vende a los usuarios un mensaje de aparente calidad y buen servicio, mientras a los profesionales les obliga a trabajar de forma cada vez más apresurada (muchas veces a destajo), importándole poco las consecuencias derivadas de esta forma de trabajo: mala calidad científico-técnica (poco valorable por el paciente) y mala calidad humana (fácilmente valorable por el paciente). Esta forma de actuar por parte de la organización, además de hipócrita, es tremendamente injusta con los profesionales. Así, los clínicos reciben las críticas de los pacientes y de la organización, que les culpa de aspectos organizativos, o de recursos consumidos no controlables por ellos. Por ejemplo, la falta de una política farmacéutica científica se pretende salvar forzando ridículamente a los clínicos, como el desarrollo de aplicaciones informáticas que «seleccionan» el medicamento más barato (en vez de facilitar la identificación de interacciones). Además, los agravios comparativos entre profesionales propiciados por la propia organización alejan cada vez más a ésta de la honradez y la justicia para con sus empleados.
Conflicto de valores
Actualmente, los valores que priman en la empresa sanitaria pública son el eficientismo (presión «eficientista») y el control, representados por el simple «ahorro» monetario (¿desde cuándo el ahorro es un objetivo económico?) y por el registro de la actividad (¿por qué la «registritis» es tan prevalente en nuestro sistema?). Este afán controlador burocratiza todavía más el sistema y las personas (pacientes y profesionales) y reduce, cuando no anula, los valores que no llevan al ahorro inmediato y las actuaciones o actitudes difícilmente medibles («jibarización» de valores humanos y éticos). Así, el conflicto de valores entre empresa y profesionales no tarda en aparecer y la desvinculación psicológica de éstos con el sistema tampoco se hace esperar. En la búsqueda heroica del ahorro del céntimo se provoca el despilfarro del euro; rara política, donde la haya.
El clínico como gestor de decisiones y de recursos
El médico clínico es el que con sus decisiones en la práctica diaria inicia el consumo de la mayoría de los recursos sanitarios. El destino de éstos depende de las decisiones del profesional y, por tanto, también depende de los resultados de la actuación del sistema sanitario. Y estas decisiones, por su propia naturaleza, sólo las puede tomar el clínico, legitimado por la sociedad para decidir sobre la vida y sobre la muerte, sobre la salud y la enfermedad.
La trascendencia de las decisiones del clínico le sitúan en un nivel de suma importancia dentro de la organización sanitaria. Parece razonable, para la buena marcha del sistema, que el gestor acepte ese importante papel del clínico, se alíe con él, y en lugar de intentar controlarlo (tarea, por otra parte, estéril), intente desarrollar habilidades en la dirección de personas y ejerza un liderazgo que genere compromiso, trabajo en equipo y estímulo que promueva la colaboración de los mejores profesionales que le rodean y con los que podrá contar si se los sabe ganar sin recurrir a la manipulación y al chantaje.
Pero ¿de qué depende la buena actuación del clínico? Siguiendo a Muir Gray, la actuación del profesional (A) depende directamente de su competencia profesional (C) y de la motivación para el trabajo bien hecho (M), e inversamente de las barreras (B) que el profesional tenga que superar para realizar una correcta actuación.
Si el gestor quiere mejorar la actuación del profesional, deberá facilitar la formación, preservar la motivación (al menos no desmotivar) y reducir o eliminar barreras. La mayoría de estas barreras son de tipo organizativo y, entre ellas, en determinadas situaciones, se incluye, lamentablemente, la figura del propio gestor (gestor barrera). Por tanto, tareas como mejorar la comunicación interna y otras cuestiones organizativas, reducir hasta eliminar la burocracia no imprescindible, facilitar la coordinación entre estamentos y niveles asistenciales, dotar a los profesionales de tiempo suficiente para atender dignamente al paciente, etc., irían encaminadas a reducir dichos obstáculos.
Gestión mediocre frente a gestión de calidad
La forma de gestionar los recursos y dirigir al personal en el sistema sanitario público es clave para alejarnos o acercarnos a su misión. Esta misión podría ser conservar y mejorar la salud de la población y prevenir la enfermedad y las incapacidades, con la utilización más eficiente de los recursos, para atender prioridades según criterios epidemiológicos y recursos disponibles, de forma equitativa para la población y con la mayor satisfacción de todos los implicados (políticos, gestores, profesionales y ciudadanos). Una misión de este tipo difícilmente se puede alcanzar a corto plazo, pero una gestión mediocre nos aleja de ella, mientras que una gestión de calidad nos acerca.
Una organización es hipócrita cuando la misión y los objetivos que declara públicamente no se corresponden con los reales. Pero ¿cómo podemos averiguar la misión y objetivos reales de nuestra organización? Sencillamente, observando a nuestros directivos: ¿qué decisiones toman?, ¿cómo las toman? y ¿qué criterios utilizan para tomarlas? Los clínicos se fijan en ellos pues, en definitiva, serán los directivos (tanto los de moqueta como los de trinchera) los que con sus decisiones desvelarán los objetivos reales y la auténtica misión de la organización sanitaria pública.
Una organización pone en riesgo su futuro cuando tiene una visión utilitarista o mecanicista de las personas e instrumentaliza a sus profesionales para la consecución de estrategias de adaptación oportunista, como rebajar la calidad del producto o servicio (o no aumentarlo cuando es perfectamente posible), a fin de conseguir mayores rentabilidades económicas o «ahorros» no estrictamente necesarios para su funcionamiento o supervivencia. Cuando hacen esto, sus directivos están pensando únicamente en el corto plazo, no piensan en el futuro de la institución (también la instrumentalizan) y, ni por asomo, en el desarrollo profesional o personal de los empleados ni en la satisfacción de las necesidades reales de los clientes (a los que, en el fondo, también utilizan). El servilismo político en nuestro sistema sanitario puede, en más de una ocasión, conducir a que los gestores (de moqueta y de trinchera) lleven a cabo estrategias de adaptación oportunista como las mencionadas y que tomen decisiones reveladoras de que los objetivos reales se corresponden poco con los declarados públicamente. A veces, los profesionales colaboran consciente o inconscientemente con estos gestores para lograr que, en el sistema sanitario, los pacientes sean «el combustible» y nada más.
Gestión mediocre
Se podría definir como la que es:
Hipócrita.
Planifica a corto plazo.
Incentiva únicamente la motivación extrínseca.
Genera desmotivación profesional y burnout.
Nuestra empresa se aproxima a una organización hipócrita cuando mantiene contradicciones importantes entre lo que declara públicamente y lo que hace de manera cotidiana. Este tipo de organización suele, además, motivar de forma predominantemente extrínseca mediante sueldo, incentivos económicos y demás, y promueve poco la motivación intrínseca asociada al desarrollo profesional y al trabajo bien hecho. Los objetivos más importantes en este tipo de organizaciones se deben alcanzar a corto plazo (ahorro en farmacia, atender a toda la demanda, disminuir las listas de espera, ausencia de reclamaciones, etc.) postergando ad infinitum otros aspectos rentables a largo plazo (desarrollo profesional y personal, participación en las decisiones, promoción de valores éticos, etc.). Los aspectos rentables a largo plazo están muy relacionados con la motivación intrínseca y trascendente de los profesionales y con la supervivencia de la organización sanitaria pública como institución valiosa por sí misma y por lo que representa (un elemento de cohesión social) y no por comportarse como una maquinaria de «hacer» o «ahorrar» dinero.
Gestión de calidad
Sería la que es:
Honrada.
Planifica a largo plazo.
Incentiva la motivación intrínseca y, fundamentalmente, la trascendente, sin por ello descuidar la extrínseca.
Promueve el desarrollo profesional y genera compromiso.
Cuando la gestión es honrada, la misión y los objetivos declarados públicamente por la organización se corresponden con la misión y los objetivos reales desvelados por sus directivos en la toma de decisiones. La organización honrada genera comunicación descendente y, sobre todo, ascendente con profesionales y pacientes, fomentando su participación. La organización y sus directivos promocionan el desarrollo profesional, la investigación, la docencia, la participación, el desarrollo de valores éticos, la colaboración, la unidad, la equidad, la responsabilidad y la autonomía. Todo ello con el ánimo de generar un compromiso en sus empleados que sería el punto de encuentro entre el profesional y la organización en el que se satisfacen las necesidades reales de terceros (pacientes, compañeros de trabajo, sociedad, familia del profesional, etc.).
El gestor como facilitador, líder y director de profesionales
Si se quiere humanizar el sistema sanitario, ¿por qué no empezar por humanizar la gestión? (especialmente la que implica dirigir personal). En muchos planes de salud de los servicios regionales, en el apartado, denominado cínicamente, de «Recursos Humanos», figura la famosa frase «el principal activo de nuestra organización son las personas». ¡Faltaría más! Con o sin «Plan de Humanización», sólo las personas, no los recursos, son capaces de crear servicio, de ofrecer humanidad, amabilidad, calidez, hospitalidad, entusiasmo, pasión y compasión en un sistema sanitario que necesita tanto de estas cosas como de la efectividad, la eficiencia, la medicina basada en la evidencia y la calidad ¡total!, que también dependen directamente de los «recursos humanos».
En algo se tendrán que parecer y algún paralelismo tendrá que haber entre el cliente interno (profesional) y el externo (paciente) en nuestro sistema sanitario. En efecto, y lamentablemente, ninguno de los dos son auténticos clientes. Ambos están cautivos y también, muchas veces, desarmados y rendidos frente a un gigante demasiadas veces insensible a sus necesidades como personas. Algunos deberían darse cuenta (y contárselo a los gestores de moqueta) de que los ciudadanos ya no son vasallos de ningún señor, o milicianos de ningún caudillo, y que los profesionales son mucho más que simples recursos. Hay que reconocerlo, el principal activo de nuestra organización es pequeño, gris y pesa 1.300 g. El cerebro es la herramienta principal de nuestros profesionales, pues, en el fondo son proveedores de conocimiento. Un conocimiento que se ha de conjugar con la incertidumbre de la práctica y eso, guste o no, es todo un arte que pone a prueba, día a día, el sentido común de los clínicos. El capital intelectual en nuestro sistema sanitario es inmenso: más del 70% de sus empleados poseen una cualificación profesional alta o muy alta. Además, los más cualificados nos consideramos «espíritus artistas independientes» (narcisismo médico) y, como sabemos, el «ordeno y mando» no casa bien con el arte. Por ello, nos cuesta colaborar con la organización a partir de órdenes o jerarquías. Como se puede comprender, dirigir esto no es tarea fácil. No todo el mundo está preparado para ser gestor (al menos de personas) en esta empresa, en la que el 50% del presupuesto se destina al llamado «gasto de personal». Que los profesionales del sistema sean considerados un «gasto» (en el mejor de los casos, inevitable) o, como mucho, un «recurso» (en el mejor de los casos, reemplazable), transluce el valor de las personas en el inconsciente colectivo de nuestra organización. Un inconsciente que, en definitiva, impregna los modos y los medios de hacer de todos sus protagonistas.
Para dirigir esto también es necesario ser, en cierto modo, artista. Artista o, en su defecto, líder (en el fondo viene a ser lo mismo). ¿Cuál sería la misión de un líder en una organización como la nuestra? El líder se preocupa de que se hagan las cosas que convienen a la organización. También debe procurar que esas cosas sean más o menos atractivas para las personas que han de realizarlas. Además, busca que las personas desarrollen todo su potencial y que interioricen (hagan suya) la misión de la organización. El líder intenta, en definitiva, enseñar a quienes dirige a valorar sus acciones en cuanto afectan a otras personas, partícipes o no de la organización. Los líderes, lamentablemente, no nacen en cantidad suficiente. Todo se aprende y a ser líder también. Es evidente que para ser líder se precisa esfuerzo, generosidad, honradez y coraje. El gestor tiene poder formal, el verdadero líder tiene, además, autoridad. Los clínicos mejor motivados e identificados con la misión del sistema (los mejores profesionales) seguirán al líder porque éste será capaz de mantener en ellos entusiasmo, ilusión y sensación de reto por sus proyectos y por la propia misión que entenderán como valiosa, útil y merecedora de esfuerzo. Y todo ello sin que medie coacción alguna. La confianza será suficiente puesto que los clínicos se sentirán seguros de las «intenciones» del líder-gestor. El líder tiene la suficiente inteligencia (emocionalmente hablando) para darse cuenta de que es mucho más eficiente para alcanzar la misión del sistema motivar y aliarse con los mejores profesionales que fiscalizar a todos para, así, tener «controlados» a los peores.
El líder ganará autoridad en la medida que use correctamente el poder formal (poco o mucho) de que disponga. Para ser líder no se necesita tener mucho poder, sino usar correctamente el que se tenga (por eso pueden existir grandes mezquinos gestores con escaso poder). Sin embargo, la confianza, la autoridad y el liderazgo pueden perderse por un uso incorrecto del poder. Las maneras de utilizar incorrectamente el poder de un gestor con relación a los clínicos se reducen a tres:
Uso injusto del poder (quitar al clínico algo que le pertenece o se merece).
Renuncia al poder por falta de coraje (en situaciones en que se debe ejercer).
Uso inútil del poder (establecer restricciones innecesarias a la libertad de actuación responsable de los clínicos).
Si ser líder significa encarnar unos valores y hacer que los profesionales los descubran para que se sientan identificados con la misión de la organización, es evidente que esos valores no pueden ser cualesquiera. El líder defenderá, sobre todo, los valores que conllevan una valoración de la importancia de las personas y su desarrollo (valores sustancialmente éticos). En esta historia, nosotros (los clínicos) somos los colaboradores del líder (el gestor). Percátese el lector que no somos sus subordinados y que el líder no es nuestro jefe. Planteamos una relación de igual a igual, sin ganadores ni vencidos, en la que las habilidades y conocimientos del gestor dan la perspectiva que falta a los clínicos, y se enmarcan en un clima de confianza, honradez y respeto mutuos. Ahora bien, ¿cómo puede el líder motivar verdaderamente a sus colaboradores?
En primer lugar, el gestor que quiera ser, además, líder no deberá ser un obstáculo para que los clínicos actúen por motivación trascendente cuando quieran hacerlo, lo que no siempre es fácil de lograr. Un mal líder, por tanto, un mal gestor, acaba muchas veces chantajeando o manipulando al clínico y lo pone ante la decisión de optar entre una motivación extrínseca fácilmente alcanzable (ya se encarga el gestor de ponérsela fácil) que ganará la batalla y una motivación trascendente dificultada por el gestor (por interés propio, generalmente a corto plazo y extrínseco, y no por interés de la misión de la organización).
En segundo lugar, el gestor que quiera ser líder deberá hacer evidentes a los clínicos las consecuencias para otras personas de sus acciones: desde el paciente, a los compañeros de trabajo y otros proveedores sanitarios, hasta la familia del clínico y el conjunto de la sociedad. Se trata de potenciar que los clínicos se muevan también, y sobre todo, por motivos trascendentes.
En tercer y último lugar, el gestor que quiera ser líder debe ser ejemplar. En la medida que el directivo actúe por motivación trascendente, estará haciendo lo mejor para convencer a los clínicos de que actúen también del mismo modo. Si los motivos reales por los que se mueve el gestor no son de este tipo, puede ser peligroso para él apelar a la motivación trascendente de los clínicos, ya que sus motivos reales se descubrirán tarde o temprano (generalmente pronto) y los clínicos suelen reaccionar de modo impredecible cuando se sienten engañados.
En definitiva, ¿qué pediríamos los clínicos al gestor?:
Más profesionalidad, mayor conocimiento en habilidades de dirección de personas y mayor independencia de intereses político-electoralistas.
Ser líder para que, además de poder (poco o mucho), tenga autoridad, toda la que quiera y sepa ganarse mediante la confianza y el respeto hacia el clínico como profesional y como persona.
Que pase de fiscalizador a facilitador, que promueva la labor del clínico facilitando la formación y los recursos materiales y organizativos necesarios para que pueda cumplir con calidad y dignidad su trabajo.
Que defienda y asuma los valores fundamentalmente éticos y relacionados con el principio de que las personas (profesionales y pacientes) y su desarrollo son lo más importante en una organización como la nuestra, que presta servicios y en la que personas trabajan con personas para satisfacer necesidades de personas.
Que resista la presión «eficientista» de arriba y, cuando la presión sea irresistible y empiece a constreñir sus valores ético-humanos, se acuerde de que con sus decisiones revela los verdaderos objetivos de la organización y de que una retirada a tiempo siempre será mejor que dejar cadáveres profesionales calcinados por el camino.
Bibliografía general
Álvarez de Mon S, Cardona Soriano P, Chinchilla Albiol N, Miller P, Pérez López JA, Pin Arboledas JR, et al. Paradigmas del liderazgo. Madrid: McGraw-Hill Interamericana, 2001.
Borrel i Carrió F. Comunicar bien para dirigir mejor. Barcelona: Ediciones Gestión 2000, 1996.
Casajuana Brunet J. De la cultura de la queja a la de la capacitación. Dimens Hum 2002;6: 86-9.
Casajuana Brunet J. Límites entre el clínico y el gestor: ¿cómo saltar la barrera? SEMERGEN 2003;29:240-3.
Casas J, Repullo JR, Lorenzo S, Cañas JJ. Dimensiones y medición de la calidad de vida laboral en profesionales sanitarios. Rev Administración Sanit 2002;6:527-44.
Chinchilla Albiol N. Rotación de directivos. Barcelona: Ediciones Gestión 2000, 1996.
Clua JL, Aguilar C. La calidad de vida profesional y el orgullo de trabajar en la sanidad pública. Resultados de una encuesta. Aten Primaria 1998;22:308-13.
Colomer Mascaró J. Conocimientos, habilidades y aptitudes para la gestión sanitaria. Med Clin (Barc) 2001;116:459-60.
Comisió de millora de qualitat, Societat Catalana de Medicina Familiar i Comunitària. Provant de sobreviure en la nostra cadira. Manual de directologia aplicada. Barcelona: SCMFiC, 2001.
Del Llano Señarís J, Millán Númez-Cortés J. Ética y gestión sanitaria. Med Clin (Barc) 2002;118:337-8.
De Pablo González R , Domínguez Velázquez J. Recursos humanos en atención primaria: evolución y situación actual. Una perspectiva de médicos asistenciales. Centro Salud 2002;10: 210-2.
De Pablo González R, Suberviola González JF. Prevalencia del síndrome de burnout o desgaste profesional en los médicos de atención primaria. Aten Primaria 1998;22:580-4.
Escribà-Agüir V, Bernabé-Muñoz Y. Estrategias de afrontamiento ante el estrés y fuentes de recompensa profesional en médicos especialistas de la Comunidad Valenciana: un estudio con entrevistas semiestructuradas. Rev Esp Salud Pública 2002;76:595-604.
García S, Dolan SL. La dirección por valores. Madrid: McGraw Hill, 1997.
García Sánchez S. El absentismo psíquico. FMC 2002;9:41-5.
Gérvas J. La medicina general/de familia en España al comienzo del siglo xxi: de las expectativas excesivas al desánimo insondable. SEMERGEN 2003;29:357-9.
Gervás J, Hernández Monsalve LM. Tratamiento de la enfermedad de Tomás. Med Clin (Barc) 1989;93:572-5.
Gérvas J, Pérez Fernández M. Gestión en atención primaria (consejos para un novel gerente). El Médico 2000;726:54-6.
Gracia D. Consideraciones éticas de la gestión sanitaria. En: Del Llano Señalís J, Ortón Rubio V, Martín Moreno JM, Millán Núñez-Cortés, Gené Badía J, et al. Gestión sanitaria. Innovaciones y desafíos. Barcelona: Masson, 1998; p. 147-62.
Hernández Monsalve LM, Gérvas J, Rodríguez López A. El estrés de los profesionales sanitarios. En: Gestal JJ, editor. Riesgos laborales del personal sanitario. 3.ª ed. Madrid: McGraw-Hill Interamericana, 2003; p. 619-36.
Maslach C, Leiter MP. The truth about bornout: how organizations cause personal stress and what to do about it. San Francisco: Jossey- Bas Publishers, 1997.
Ortún Rubio V. Clínica y gestión. Med Clin (Barc) 1995;104:298-300.
Ortún Rubio V, editor. Gestión clínica y sanitaria. De la práctica diaria a la academia, ida y vuelta. Barcelona: Masson, 2003.
Palacio Lapuente F, Marquet Palomar R, Oliver Esteve A, Castro Guardiola P, Bel Reverter M, Piñol Moreso JL. Las expectativas de los profesionales: ¿qué aspectos valoran en un centro de salud? Un estudio semi-cuantitativo. Aten Primaria 2003;32:135-41.
Pérez-López JA. Las motivaciones humanas. Barcelona: División de Investigación del IESE, Nota técnica (FHN-161), IESE Publicaciones, 1985.
Planes Magrinyà A. Comentario: ¡los profesionales tienen expectativas razonables...! Aten Primaria 2003;32:142-3.
Saura Llamas J. El médico de familia y la mejora de su práctica asistencial (I): ¿por qué es una necesidad básica? Cuadernos Gestión 2003;9:34-9.
Saura Llamas J. El médico de familia y la mejora de la calidad de su práctica asistencial (II): ¿qué métodos y programas utilizar? Cuadernos Gestión 2003;9:40-7.
Simó Miñana J, De Pablo González R. Acerca de la calidad de vida laboral en profesionales sanitarios. Rev Administración Sanit 2002,6: 741-5.
Simó Miñana J, Chinchilla Albiol N. Motivación y médicos de familia (I). Aten Primaria 2001; 28:484-90.
Simó Miñana J, Chinchilla Albiol N. Motivación y médicos de familia (II). Aten Primaria 2001; 28:668-73.
Simó J, De Pablo R, Gérvas J, Peñarroja D, Beltrán JL, Bravo D, et al. Barrera entre clínicos y gestores: mito sobre mito en nuestro sistema sanitario. SEMERGEN 2003;29:602-4.
Smith R. What doctors and managers can learn from each other. BMJ 2003;326:610-1.
Vázquez Díaz JR. El valor de los valores. Dimens Hum 2002;6:53-6.