Editado por: Dr. Josep Vidal Alaball General Generalitat de Catalunya Spain
Última actualización: Enero 2025
Más datosEl uso de dispositivos inteligentes como los teléfonos móviles (smpartphones) o relojes inteligentes (smartwatch) para promover la actividad física y el bienestar se ha incrementado en los últimos años entre los pacientes y los profesionales en atención primaria. Este cambio se ve impulsado por el acceso de los pacientes y de los profesionales a un gran catálogo de aplicaciones en salud, las cuales pueden complementar la prestación de servicios y promover el empoderamiento de los pacientes en su propia salud y los estilos de vida. Estas aplicaciones se están empezando a integrar con áreas como la inteligencia artificial (IA), el internet de las cosas médicas (IoMT) y el almacenamiento de datos en la nube, entre otros sistemas tecnológicos emergentes, ofreciendo un nuevo enfoque complementario a la práctica clínica conocida hasta el momento. A pesar del gran potencial, existen numerosas limitaciones y grandes desafíos para su implementación plena en la práctica clínica.
The use of smart devices such as mobile phones (smartphones) or smart watches (smartwatch) to promote physical activity and well-being has increased in recent years among patients and professionals in primary care. This change is driven by the access of patients and professionals to a large catalog of health applications, which can complement the provision of services and promote the empowerment of patients in their own health and lifestyles. These applications are beginning to be integrated with areas such as Artificial Intelligence (AI), the Internet of Medical Things (IoMT) and data storage in the cloud, among other emerging technological systems, offering a new complementary approach to clinical practice known so far. Despite the great potential, there are numerous limitations and major challenges for its full implementation in clinical practice.
El nivel de uso de la salud móvil ha crecido en los últimos años de forma exponencial en todos los ámbitos, y en particular en la atención primaria (AP). La salud móvil, o mSalud (en inglés, mobile Health o mHealth), es definida como las prácticas médicas y de salud pública apoyadas por dispositivos móviles, tales como teléfonos móviles, dispositivos de monitorización de pacientes, asistentes digitales personales y otros dispositivos inalámbricos1. La mSalud es un subconjunto de la salud electrónica, o eSalud (en inglés, eHealth), que incluye cualquier tecnología de la información y comunicación utilizadas en el ámbito de la salud2. La eSalud se puede utilizar para registrar, analizar, regular e intervenir en tiempo real en el mantenimiento de la salud o en el tratamiento de enfermedades con soporte de diversas tecnologías de identificación, detección, conexión, servicios en la nube y almacenamiento3.
La aplicación de dispositivos móviles en el campo de la medicina sigue el modelo médico 4P, caracterizado por la medicina preventiva, predictiva, personalizada y participativa4. Los programas de salud móviles, definidos como intervenciones médicas de atención a la salud realizadas a través de teléfonos móviles, presentan ventajas sobre los programas eSalud (como, por ejemplo, llamadas de teléfonos móviles, ordenador estático, uso de línea fija) dado que mejoran la accesibilidad a los servicios de salud, mejoran el acceso a la información, suministran información a tiempo real a los pacientes y permiten la monitorización continua y longitudinal de los parámetros de salud, proporcionando la base para la retroalimentación individualizada y el ajuste de los objetivos fuera de las consultas2. Los programas mSalud suponen un avance de la medicina de precisión, al permitir la medida de parámetros clínicamente relevantes que muestran el estado de salud de las personas y nuevas oportunidades para ofrecer intervenciones de salud con el potencial de promover comportamientos y estilos de vida saludables para prevenir enfermedades crónicas o promover la autogestión de la enfermedad.
Esto es concebible debido a la alta disponibilidad y al incremento del uso de teléfonos móviles entre la población durante las dos últimas décadas5. El informe Ditrendia 2022 destaca que, entre los usuarios en internet, el 92,4% de los adultos en el mundo utilizan un teléfono móvil para conectarse a internet. En España, durante 2022, el 100% de los domicilios contaban con un dispositivo móvil y los usuarios dedicaban unas 4,8horas diarias a las aplicaciones móviles, existiendo más líneas móviles en el país que habitantes5. A pesar del creciente número de dispositivos y programas de salud móviles diseñados para población clínica, en la práctica clínica su uso sigue siendo bajo6. Aproximadamente el 70% de los programas de mSalud están relacionados con los estilos de vida, el estado físico, la alimentación y el bienestar7. Estas herramientas innovadoras pueden ayudar a promocionar estilos de vida saludables y abordar los principales factores de riesgo de enfermedades crónicas más prevalentes en las consultas de AP, que representan los principales problemas de salud pública del sigloxxi8. En las últimas dos décadas se han publicado una gran cantidad de estudios que utilizan intervenciones de promoción de estilos de vida y cambio de comportamiento basadas en internet y dispositivos móviles para evaluar la eficacia de estas intervenciones en poblaciones diversas9. No obstante, existe una escasa evidencia sobre la efectividad para cambiar los estilos de vida en población con patología crónica desde la práctica clínica8.
La salud móvil para promover la actividad física y el bienestar a la atención primariaEn la última década, las intervenciones de mSalud para promover la actividad física y el bienestar han ganado relevancia, especialmente el uso de aplicaciones móviles, redes sociales y wearable activity trackers9.
La mSalud puede proporcionar un enfoque complementario a la práctica clínica habitual, pudiendo potenciar las tareas de promoción y de prevención de la salud que se llevan a cabo en las consultas de AP, abordando factores de riesgo poco tratados en la práctica clínica10. Es el caso de la actividad física realizada en los distintos contextos de la vida, la cual reemplaza tiempos prolongados de comportamiento sedentario (tiempo sentado en período de vigília)10. La mSalud puede monitorizar y evaluar a los pacientes de forma remota sin interferir en las actividades cuotidianas de la vida diaria3. El hecho de disponer de información tan detallada en relación con los estilos de vida y con los parámetros de salud permite que estos programas se puedan adecuar a la realidad de cada paciente, favoreciendo la autorresponsabilidad sobre aspectos de salud del individuo y el empoderamiento y, previsiblemente, reducción de costos3.
De hecho, existen algunos estudios sobre la efectividad de la tecnología móvil integrada en la atención primaria para promover la actividad física y reducir el comportamiento sedentario que muestran mejorías clínicas11,12. Concretamente, un estudio que evaluó una intervención mSalud a 552 padres de niños de 2,5-3años de 19 centros de atención primaria, basada en la promoción de una dieta saludable, actividad física y reducción de tiempo de pantalla, de 6meses de duración objetivó una reducción del tiempo de pantalla (−7,00min/día; p=0,012)11. Otro estudio en nuestro entorno evaluó la efectividad de un programa mSalud para sentarse menos y moverse sobre el control glucémico, la HbA1c y los factores de riesgo cardiovascular en una muestra de adultos con DM2 (n=99) desde la AP, objetivando en el grupo de intervención tasas de reducción significativas y clínicamente relevantes de hemoglobina glucosilada (HbA1c; ≤−0,5%), glucemia (p<0,01), niveles de triglicéridos (p<0,01), presión arterial (p<0,01) en el seguimiento a los 12meses12. A pesar de esto, la evidencia en la implementación de programas de mSalud en la práctica clínica a la AP es escasa6.
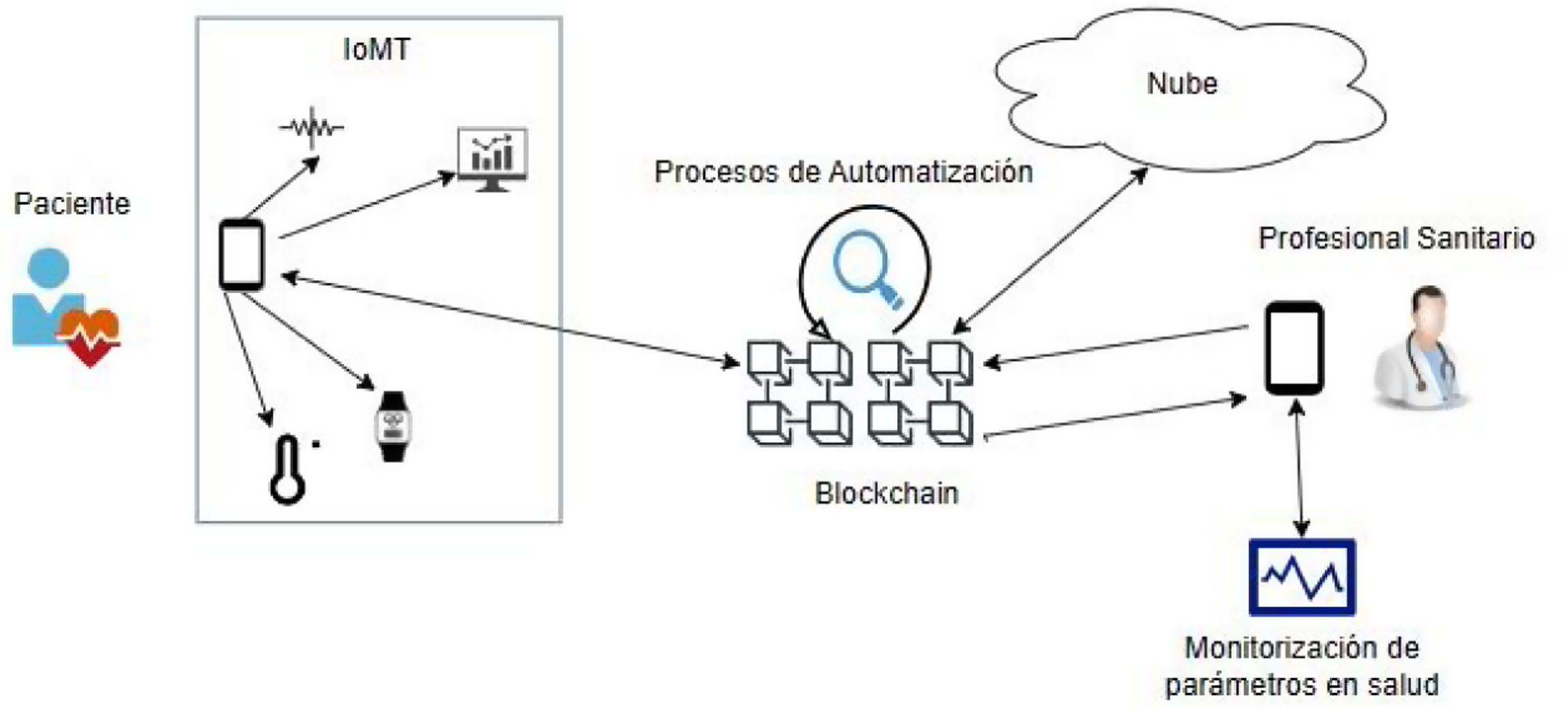
Aplicación de las tecnologías emergentes en la salud móvil: nuevas aplicaciones y oportunidades en la práctica clínica para promover la actividad física y el bienestarEn los últimos años, el uso de tecnologías emergentes como la inteligencia artificial (IA) y el internet de las cosas médicas (Internet of Medical Things [IoMT]) aplicadas a los programas de mSalud se ha convertido en grandes oportunidades para la ampliación de intervenciones para promover la actividad física y el bienestar a la práctica clínica a la AP. La IA es un enfoque contemporáneo en el ámbito de la informática que se centra en el desarrollo de programas y algoritmos para hacer que los dispositivos sean inteligentes y eficientes para realizar tareas que normalmente requieren inteligencia humana capacitada13. El concepto, el IoMT se incluye en el del internet de las cosas tecnológicas (Internet of Things [IoT]), que consiste en dispositivos médicos conectados a internet entre sí y que recopilan, comparten y almacenan datos. Entre los dispositivos se incluyen dispositivos personales portátiles en el hogar, dispositivos portátiles de seguimiento de salud en tiempo real —como pulseras inteligentes—, prendas y textiles electrónicos, dispositivos integrados en teléfonos inteligentes, dispositivos de monitorización de la actividad física, termómetros, glucómetros y lectores de ECG, entre otros13.
Los dispositivos médicos interconectados, las instalaciones de almacenamiento en la nube y los sistemas de seguridad (Blockchain) permiten a los usuarios (pacientes y profesionales) realizar un seguimiento de su salud (fig. 1).
Ejemplos de aplicaciones concretas para promover la actividad física y el bienestar son las intervenciones a través del chatbots de IA, la evaluación remota de la condición física para guiar programas de ejercicio personalizados y el desarrollo de sistemas inteligentes de prescripción de ejercicio específico para cada paciente basados en modelos de aprendizaje automático en la prevención cardiovascular y oncológica14-16.
Los chatbots de IA, también llamados agentes conversacionales, emplean sistemas de diálogo para permitir conversaciones en lenguaje natural con los usuarios mediante voz, texto o ambos14. La capacidad conversacional puede variar desde conversación restringida (es decir, los usuarios solo pueden responder seleccionando líneas de conversación predefinidas) hasta conversación sin restricciones (es decir, los usuarios pueden responder libremente ingresando líneas de conversación en lenguaje natural). Los chatbots de IA se pueden implementar en forma de aplicaciones móviles en teléfonos inteligentes, lo que hace que los programas estén disponibles las 24horas del día, los 7días de la semana14. Los chatbots abren una oportunidad para ofrecer programas de intervenciones para promover la actividad física y el bienestar de forma personalizada14. Estas intervenciones pueden superar las limitaciones en las intervenciones tradicionales, ya que están diseñadas en función de las características individuales y del nivel de comprensión del paciente, y las estrategias de intervención se adaptan gradualmente según el contexto y los estados cognitivos y emocionales a lo largo del tiempo14. El uso de chatbots en la práctica clínica diaria facilitaría la implementación efectiva de las funciones principales que los profesionales sanitarios deben desempeñar para promover la adherencia a la actividad física en población clínica: identificar, motivar, prescribir y derivar a profesionales de ciencias de la actividad física y el deporte para que estos diseñen sucesivos programas de actividad física a lo largo de tiempo siguiendo el principio de progresión del entrenamiento17.
Otra aplicación es la evaluación remota de la condición física para guiar programas de ejercicio físico personalizados15. A pesar de que la condición física, especialmente la resistencia cardiovascular y muscular, sean factores de riesgo para la salud, estos no se miden en la consulta asistencial debido a su complejidad de medición. El uso de chatbots permitiría que profesionales en ciencias de la actividad física y el deporte puedan medir la condición física de los pacientes de forma remota y compartir dichos registros con los profesionales sanitarios para que formen parte de la valoración de salud general en pacientes. La Organización Mundial de la Salud (OMS) actualiza de forma periódica las recomendaciones de ejercicio físico a nivel poblacional; sin embargo, sin una avaluación previa individualizada, estas directrices no se adaptan a las características de cada paciente, y es evidente que los componentes de la forma física presentan una gran variabilidad relacionada con la edad. Por tanto, es necesario aplicar nuevas formas de avaluar de forma individualizada los múltiples componentes de la forma física antes de hacer una prescripción óptima de un programa de ejercicio físico personalizado15.
Finalmente, otro ejemplo de usos es la aplicación de modelos de IA basados en aprendizajes automáticos para la prescripción de ejercicio específico para cada paciente16. Estos modelos consisten en un archivo inteligente que se ha condicionado con un algoritmo para aprender patrones específicos en conjuntos de datos y proporcionar información y predicciones a partir de ellos. Al crear un modelo de aprendizaje automático, se define la respuesta que se desea capturar y se establecen los parámetros con los que debe funcionar y de los que debe aprender el modelo.
Limitaciones y barreras para la implementación de la mSalud en atención primaria para promover la actividad física y el bienestarLos programas mSalud tienen el potencial para superar las barreras que tienen los profesionales sanitarios para promover la actividad física y el bienestar a sus pacientes, como pueden ser la falta de tiempo o la falta de formación específica. Sin embargo, estos profesionales reportan múltiples barreras, entre las que se encuentran la usabilidad, como problemas técnicos, y la complejidad de los programas, que supera la utilidad percibida de estas intervenciones18.
Los estudios muestran una clara tendencia de los patrones de uso de aplicaciones mSalud en los profesionales de la salud. Estos son usuarios de aplicaciones para ellos mismos, pero pocas veces recomiendan las aplicaciones para sus pacientes19. Por una parte, los profesionales de AP generalmente creen que pueden fomentar la educación de los pacientes, pero creen menos el hecho de poder mejorar la salud de los pacientes y la gestión de las enfermedades crónicas20. La falta de conocimiento sobre las aplicaciones móviles disponibles para el uso de los pacientes, la falta de precisión de las medidas que registran, la falta de fiabilidad a la hora de evaluar los pacientes y los riesgos de seguridad y de privacidad de los datos son algunas de las barreras que presentan los profesionales de atención familiar y comunitaria6,20. Concretamente, la recolección de datos de salud mediante dispositivos móviles plantea complejas implicaciones éticas y de privacidad en AP21. Garantizar la confidencialidad exige medidas de seguridad robustas y una eficiente anonimización de datos. La recolección de datos de salud mediante dispositivos móviles plantea complejas implicaciones éticas y de privacidad en AP21, lo que hace obligatorio obtener un consentimiento informado claro y transparente, con la opción de retirada en cualquier momento, para respetar la autonomía del usuario. La transparencia y la responsabilidad en las prácticas de manejo de datos son fundamentales para construir la confianza del paciente y del profesional de la salud. Prevenir inequidades y discriminación en el acceso a la tecnología de salud móvil es esencial para asegurar equidad en AP. Abordar estas consideraciones éticas y de privacidad es esencial para el desarrollo ético y eficaz de aplicaciones de salud móvil en este contexto. Por otro lado, la falta de evidencia científica que muestre la efectividad y la eficacia de los programas mSalud podría explicar por qué los profesionales de atención familiar y comunitaria pocas veces recomiendan aplicaciones a los pacientes6,20. Mientras que la evidencia indica que estas intervenciones pueden ser efectivas para el abordaje de la inactividad física, el bienestar y el comportamiento sedentario a nivel poblacional22, la evidencia en las intervenciones dirigidas a la población con patología crónica a la AP es escasa. Asimismo, la OMS acentúa los beneficios de la tecnología mSalud para fomentar el empoderamiento personal y promover hábitos de vida saludables. A pesar de esto, destaca la necesidad de integrar la tecnología móvil en el sector sanitario y promover la escalabilidad de los programas mSalud a la totalidad de los centros de AP23.
Por este motivo, es fundamental que los programas mSalud se adapten a los contextos y particularidades de los centros de atención primaria con un objetivo final pragmático de optimizar los recursos asistenciales para modificar los estilos de vida inactivos y sedentarios en nuestra sociedad18.
Propuestas para integrar la tecnología móvil para promover la actividad física y el bienestar a la atención primariaRecientemente, la OMS confeccionó la declaración de Bucarest (2023), donde se hace un llamamiento a expandir el uso apropiado de las herramientas digitales para brindar servicios más efectivos, eficientes y accesibles. Y se pide una inversión pública mayor y más inteligente en la educación, el desarrollo y la protección para mejorar las habilidades digitales del personal sanitario y asistencial24.
Es necesario disponer de más formación orientada a la digitalización de los profesionales de atención primaria y a la creación de grandes directorios de activos digitales de salud públicos para promover la actividad física y el bienestar entre los profesionales de atención primaria. Actualmente existen directorios en nuestro entorno, como el TIC Salud Social, que promueve la certificación de dispositivos digitales como aplicaciones móviles, App o páginas Web. Dicha certificación debería incluir información sobre la efectividad de dichos activos digitales, así como también la inclusión de técnicas de cambio de comportamiento, tal y como indica el modelo The Behavior Change Wheel25.
Otra de las propuestas para promover la implementación de la tecnología móvil a la AP es la de mejorar los sistemas de seguridad actual y la formación de los profesionales en temas relacionados con la seguridad. La recopilación de datos por parte del usuario a través de múltiples aplicaciones aumenta las oportunidades para exponer información sensible (información tanto personal como relativa a datos sobre su salud). De hecho, a día de hoy existen aplicaciones que, pese a estar certificadas o avaladas por servicios públicos o sociedades científicas, no son tan fiables como cabría esperar, tal como demuestra un estudio realizado durante 6meses a 79app que poseían la certificación de ser clínicamente seguras y dignas de confianza según el Servicio Nacional de Salud (National Health Service) del Reino Unido, donde se objetivó que el 89% transmitían información online (de las cuales el 66% la transmitían sin cifrado) y el 100% no cifraban la información personal almacenada en el dispositivo, lo cual supone un potencial riesgo de exposición de información personal sensible26.
Una de las propuestas de mejora de seguridad de la mSalud es utilizar la tecnología basada en blockchain, o cadena de bloques, que proporciona una seguridad de datos mejorada. Esta tecnología se basa en la descentralización de datos, lo cual significa que los datos se guardan en muchos lugares seguros en vez de estar centralizada en un solo lugar, evitando pérdidas o manipulaciones indebidas27. Además, proporciona al paciente mayor control sobre quién accede a sus datos médicos. Asimismo, genera transparencia y trazabilidad, ya que se da lugar a un registro transparente y rastreable en cada interacción generada, mejorando la confianza entre el profesional y los pacientes27.
ConclusionesEl uso de la tecnología móvil debe individualizarse según las necesidades, los deseos, el nivel de conocimientos y la disponibilidad de los dispositivos del paciente y los profesionales. Es necesario abordar las barreras y las limitaciones en la implementación de la mSalud a la AP. Las principales propuestas para promover su implementación son mayor formación entre los profesionales, la creación de grandes directorios públicos y la avaluación del impacto de las intervenciones de mSalud para cambiar estilos de vida inactivos y promover el bienestar entre los pacientes con patología crónica a la práctica clínica.
Consideraciones éticasEl artículo no ha conllevado la participación de personas o animales, motivo por el cual no se ha requerido obtener consentimiento de un comité de ética.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran que no tienen conflicto de intereses.