Introducción
En los últimos 20 años, España se ha convertido en punto de destino de movimientos migratorios de personas procedentes de diversos países del África subsahariana. No emigran los continentes ni los colores, sino las personas y sus culturas. Para los profesionales de la salud, esto ha supuesto descubrir realidades culturales diferentes y afrontar nuevos retos asistenciales1,2, en el marco de complejos procesos de aculturación e integración social3.
En 28 países africanos, la realización de mutilaciones genitales femeninas (MGF) es una práctica habitual, en el contexto cultural de los ritos de paso a la edad adulta y como elemento de socialización de las niñas. Existe un entramado de creencias culturales, tradiciones y gerontocracias que perpetúa estas intervenciones contra la integridad física de las mujeres4,5.
El creciente peso demográfico de colectivos de inmigrantes procedentes de estos países va a hacer que en los próximos años no sea excepcional la presencia en nuestras consultas de niñas en riesgo de ser sometidas a una MGF6,7.
Se trata, por tanto, de un problema de salud8 que trasciende el marco puramente asistencial9, en el que confluyen la vulneración de derechos humanos, la necesidad de un abordaje transcultural de cuestiones íntimamente ligadas a la identidad de las personas, y el compromiso moral de evitar unas prácticas tradicionales que implican el trato discriminatorio, violento, degradante y doloroso hacia las mujeres.
Las mutilaciones genitales femeninas en el mundo
Se estima que más de 130 millones de mujeres, en 28 países del África subsahariana, han sufrido alguna forma de mutilación genital, y alrededor de 2 millones de niñas cada año están en riesgo de ser sometidas al ritual.
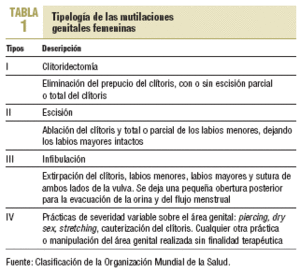
Según la OMS10 se distinguen 4 tipos de MGF según la severidad de la intervención practicada (tabla 1). El tipo I o clitoridectomía es lo que en el mundo islámico se conoce como sunna, es el equivalente a lo que con frecuencia llamamos circuncisión femenina y que en África equiparan a la circuncisión masculina.
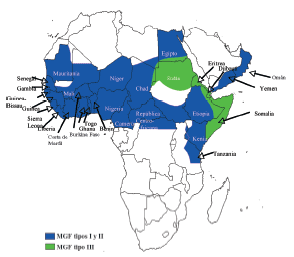
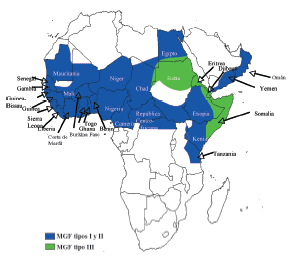
Los tipos I y II son predominantes en los países del África subsahariana occidental y central, mientras que el tipo III es la MGF más habitual en el África oriental.
Conviene precisar que ni en todos los países africanos se practican las MGF, ni todos los grupos étnicos de un mismo país las llevan a cabo (fig. 1).
Fig 01. Distribución geográfica de las mutilaciones genitales femeninas en los países de África.
Impacto de las mutilaciones genitales femeninas sobre la salud de las mujeres
La práctica de una MGF se asocia con complicaciones físicas y psicológicas con un fuerte impacto sobre la salud y el bienestar de las mujeres11-18 (tabla 2). Las condiciones en que se realiza la intervención pueden provocar complicaciones agudas con riesgo vital inmediato por hemorragias agudas, infección de la herida y shock. En el estudio de Dandash et al15 se hace referencia a la aparición de complicaciones agudas o subagudas hasta en el 26% de los casos.
Las consecuencias a largo plazo pueden ser de diversa índole8,16. Merecen especial atención las complicaciones obstétricas, básicamente en mujeres con MGF tipo III, que incrementan el riesgo de sufrimiento fetal y mortalidad materna10,17.
Todos estos factores asociados a las MGF son condicionantes de un peor estado de salud, limitan la supervivencia de algunas de estas niñas y perpetúan la desigualdad de género y la discriminación hacia las mujeres11,18.
Razones para el mantenimiento de las mutilaciones genitales femeninas y religión
La práctica tradicional de la MGF es un acontecimiento vital profundamente arraigado en la cultura de importantes grupos de mujeres africanas.
En realidad, se trata de un rito de paso dentro del proceso de socialización infantil, arropado por un complejo entramado de simbolismos sociales y religiosos que otorgan estatus, identidad étnica y de género, así como reconocimiento social y pertenencia al grupo19. Esta estructura ritual y el proceso han sido registrados por Kaplan et al3,20 en un trabajo de campo realizado en aldeas de Gambia.
Las razones principales que aducen las mujeres africanas que mantienen, reivindican, defienden y ejecutan esta tradición tienen que ver con lo que ellas identifican como «cuestiones prácticas» de higiene, estética, reproducción, control sexual, cohesión social, buena salud y prevención del nacimiento de niños muertos.
En lo referente al aspecto religioso, hay que remarcar que, a diferencia de la circuncisión masculina, que tiene carácter preceptivo en el mundo musulmán, la circuncisión femenina es sunna, es decir, forma parte de la tradición y no tiene ningún carácter recomendatorio, ni obligatorio. Es una práctica preislámica y el Corán no hace alusión a ella en ninguno de sus versículos.
La presión cultural y la estructura social que mantienen estas prácticas son fuertes, ya que se arraigan en una tradición ancestral, en la experiencia previa de sus madres y de sus mayores, así como en mensajes religiosos confusos y legislaciones ambiguas15,21.
Marco legal: situación en España
La comunidad internacional, a través de diversas agencias de Naciones Unidas (OMS, UNICEF, UNFPA) y la propia Unión Europea, se ha pronunciado contra las MGF, a las que consideran prácticas que atentan contra los derechos humanos.
En España, los primeros casos se detectaron en Cataluña en el año 1993. Fueron denunciados por profesionales de la salud y las sentencias resultaron absolutorias para los padres de las niñas, alegando «la no intencionalidad de lesionar y el error de prohibición». Desde entonces no hay
conocimiento de que se hayan producido nuevas mutilaciones en territorio español, aunque sí es conocido que algunas familias aprovechan los viajes a los países de origen para proceder a la iniciación de sus hijas.
La MGF, en cualquiera de sus formas, es un delito de lesiones, tipificado y sancionado en nuestro ordenamiento jurídico en el artículo 149 del Código Penal, que castiga el delito con penas de 6 a 12 años de prisión para los padres y la retirada de la patria potestad. Recientemente se ha aprobado la normativa que permite perseguir extraterritorialmente la práctica de la MGF.
Por otro lado, el conocimiento y la no evitación de estas prácticas puede comportar, para los profesionales de la salud, la comisión del delito de omisión en el deber de evitar o promover su persecución, tipificado en el artículo 450 del Código Penal.
Con el Código Penal como último recurso: evitar la humillación
Entendemos que el uso del derecho penal no puede sustituir en ningún caso el tratamiento social y el abordaje preventivo de un problema tan complejo. En todo caso, son elementos complementarios y el recurso a la justicia no tendría que ser excusa para no intentar una aproximación preventiva.
La presentación más habitual de la problemática asociada con las MGF en nuestro medio es el anuncio, por parte de una familia con niñas en edad de iniciación, de un inminente viaje a su país de origen. Esta situación es detectada fundamentalmente por los profesionales de la salud, los servicios sociales de base y las escuelas.
Las actuaciones judiciales practicadas ante el conocimiento de un viaje de niñas en riesgo consisten en la retención cautelar del pasaporte y en el compromiso de los padres de no mutilar a sus hijas, además de imponer la obligatoriedad de pasar una revisión médica al retorno.
En el caso de las MGF, se produce una compleja interacción entre derechos y valores culturales que señalan que no podemos limitarnos a aplicar el castigo sin más22. Pudiera ser que algunas de las medidas de control propuestas lesionaran la intimidad y la dignidad de las menores que se desea proteger.
No se trata de relativismo cultural, sino de responsabilidad y comprensión de un problema que debe ser abordado, con tiempo, desde una perspectiva de análisis de sus raíces profundas, desde el respeto y la educación. En esta línea apunta la declaración de Barcelona sobre las MGF presentada en el Foro Mundial de las Mujeres (tabla 3).
Implicaciones para la atención primaria
Hay pocos estudios realizados en nuestro país en relación con las MGF y la atención primaria. Una encuesta, realizada a profesionales de la salud en la comarca del Maresme (Barcelona)23, mostraba que el 56% de los encuestados no identificaba correctamente el tipo de MGF, el 17% no estaba interesado por el tema y su respuesta a la pregunta «¿qué harías ante un caso de MGF?» fue «ignorarla». El 21% del personal del programa de atención a la salud sexual y reproductiva (PASSIR), el 7% de los pediatras y el 5% de los profesionales de medicina general declararon haber detectado o conocido algún caso, tanto en las madres como en sus hijas.
Según datos padronales del año 2000, antes del último proceso de regularización, en Cataluña habría alrededor de 532 niñas en riesgo de ser mutiladas durante los próximos años. Estudios más recientes7 señalan que esta situación no será infrecuente en los próximos años ya que, por ejemplo, las mujeres gambianas residentes en nuestro país presentan tasas de fertilidad que duplican o triplican las de mujeres procedentes de otras zonas.
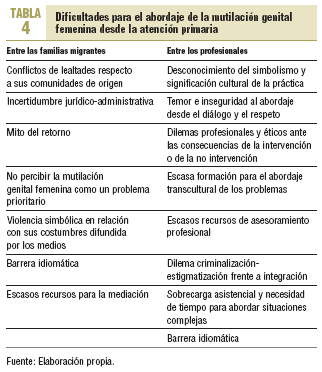
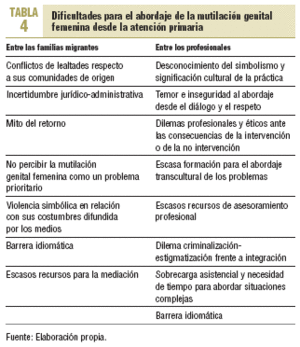
La atención primaria, por su proximidad a las familias y por el abordaje longitudinal de los problemas a lo largo del ciclo vital, es uno de los entornos mejor ubicados para el planteamiento inicial de las MGF desde una perspectiva preventiva, aunque se intuyen dificultades (tabla 4).
Administraciones, profesionales y asociaciones han intentado paliar estas lagunas mediante la elaboración de guías y protocolos de actuación24-26.
A modo de conclusión: diez propuestas para la atención primaria
Se trata de nuevos retos y problemas emergentes que requieren una labor de sensibilización y formación, que haga posible la intervención preventiva eficaz por parte de los profesionales de atención primaria. Para ello proponemos:
1. Avanzar en programas formativos que permitan capacitar a los profesionales en la detección, el reconocimiento y la intervención en familias y niñas en situación de riesgo de sufrir una MGF.
2. Conocer las niñas en riesgo de la población asignada a nuestro centro de salud. Disponemos de datos censales o padronales que permiten hacer una estimación. Habría que registrar esta situación como un factor de riesgo en la edad pediátrica.
3. Intentar una aproximación a la cuestión de las MGF desde cualquiera de los posibles puntos de contacto de las familias con la atención primaria de salud.
4. Indagar, siempre desde el respeto, el diálogo y la no culpabilización, cuál es la actitud de los padres frente a la mutilación. Transmitir respeto por sus prácticas rituales, pero desaprobación por las consecuencias físicas y psíquicas sobre las niñas.
5. Informar y educar siempre sobre la anatomía de los genitales femeninos, sobre las complicaciones físicas y psicológicas que puede presentar la hija si se le realiza la MGF. Informar sobre la legislación vigente, acerca de la prohibición de realizarla y sobre las consecuencias legales que ello conlleva, aunque se realice fuera de España.
6. Reforzar la decisión de no mutilar. Se ha desarrollado un documento a modo de carta-«compromiso preventivo» en el que se explican las consecuencias legales que dicha práctica puede acarrear a los padres y a la niña en el momento del retorno a España. Dicho documento puede ser esgrimido por los padres frente a su comunidad de origen como elemento de apoyo a la decisión de no mutilar. Por otro lado, es un documento de salvaguarda legal del profesional como prueba de su intervención preventiva.
7. Estar atentos ante la proximidad de un viaje de la niña o de la familia a África. Frente a esta situación debemos intentar concretar con los padres su decisión (compromiso preventivo o declaración jurada) de no realizar la operación en su país. Transmitir firmeza en nuestra actitud de que, si se lleva a cabo la MGF, estamos obligados a denunciarlo.
8. Ante la situación de un inminente viaje y el posicionamiento firme de los padres en favor de la MGF, debemos informarles de nuestra obligación de ponerlo en conocimiento de la autoridad judicial. Buscar asesoramiento legal y de mediación intercultural.
9. Mantener, en las zonas con numerosa población de inmigrantes subsaharianos, cierta presencia divulgativa del problema permanentemente. Esto puede hacerse mediante carteles, dípticos y hojas de información a las familias sobre el tema. Es importante iniciar el abordaje de la MGF sin la presión del tiempo o de la necesidad de una intervención inmediata.
10. Intentar coordinar estrategias de abordaje compartido con los diversos servicios y dispositivos de la comunidad: servicios sociales, escuelas, asociaciones de inmigrantes, mediadores culturales, etc.
Estamos ante un problema quizá no muy prevalente en nuestra práctica cotidiana, pero que por su implicación con los derechos universales de las personas, por nuestro compromiso moral en la defensa de estos derechos y por tratarse de un modelo de intervención positiva mediante una atención transcultural respetuosa con los valores y las creencias, creemos que debe ser abordado adecuadamente por la atención primaria. Merece la pena intentarlo.