Investigar la prevalencia de la morbilidad metabólica (MM) en población penitenciaria.
DiseñoEstudio observacional, transversal y multicéntrico.
EmplazamientoLos 9 centros penitenciarios de Cataluña.
ParticipantesReclusos que no están en «régimen abierto» y, por consiguiente, dependen sanitariamente de los equipos de atención primaria penitenciaria (EAPP).
IntervencionesSe consideraron internos con MM los que presentaban al menos un componente del síndrome metabólico: obesidad, hipertensión arterial, diabetes tipo2 y/o dislipidemia. Se estudiaron variables antropométricas, antecedentes clínicos y parámetros analíticos asociados a la MM. Fuente de información: Sistema de Información de los Servicios de Atención Primaria de Cataluña (SISAP).
Mediciones principalesCálculo de prevalencia de la MM, total y por categorías. Para estudiar variables asociadas se realizó un análisis de regresión logística multivariante, calculándose la odds ratio ajustada (ORA) con intervalo de confianza del 95%.
ResultadosUn total de 4.338 internos estudiados: el 93,9% hombres, edad media 38,4años, 51,7% de la Unión Europea y 6,7% (8,2% de los analizados) infectados por VIH. Presentaron más MM los de más edad y las personas infectadas por VIH y menos los europeos de países no miembros de la Unión Europea, los del Magreb y los del África subsahariana.
ConclusionesLa prevalencia de MM es alta en presos, aun siendo una población joven, especialmente en reclusos de mayor edad y en infectados por VIH. La prevalencia varía mucho según el origen geográfico. Es conveniente que la MM sea detectada precozmente para evitar complicaciones. La prevención, la detección y el manejo terapéutico deben ser actividades prioritarias de la atención primaria penitenciaria.
To investigate the prevalence of metabolic morbidity (MM) amongst prison inmates.
DesignMulticentric, cross-sectional observational study.
SettingAll (nine) prisons in Catalonia.
ParticipantsConvicted inmates that are not in an «open regime», whose healthcare relies on the Prison Primary Care Teams.
InterventionsMM was defined as the presence of at least one component of the metabolic syndrome, i.e., obesity, arterial hypertension, type2 diabetes, and/or dyslipidemia. The variables collected included anthropometric measurements, medical history and laboratory values related to MM. The source of information was the Catalan Primary Healthcare Services Information System (SISAP).
Main measurementsThe prevalence of MM, overall and by several participant subcategories, was calculated. To investigate the risk factors associated to a higher prevalence of MM, a multivariable logistic regression analysis was carried out and expressed as adjusted odds ratios and 95% confidence intervals.
Results4338 inmates were studied, of whom 93.9% were male. Mean age was 38.4years, 51.7% were born in European Union countries, and 6.7% were infected by HIV. The variables associated with a significantly increased risk of presenting MM were older age and HIV infection, whereas certain geographical origins (i.e., non-UE European countries, Maghreb and Sub-Saharan Africa) were associated with lower risk of MM.
ConclusionsIn spite of being an overall young population, prison inmates present high rates of MM. Older age, HIV infection and geographic origin appear as the most strongly associated factors with MM in the prison population. MM should be detected early in order to prevent complications. Prevention, screening and treatment of MM ought to be considered a priority in the clinical routine of prison healthcare professionals.
El síndrome metabólico (SM) es una entidad caracterizada por la coexistencia de factores de riesgo como la obesidad abdominal, la dislipidemia aterogénica, la hipertensión arterial (HTA), la resistencia a la insulina y altos niveles de glucosa, vinculados a un estado protrombótico y proinflamatorio que condicionan un mayor riesgo de desarrollar enfermedades crónicas como la patología cardiovascular, la diabetes tipo2 (DM2) o la enfermedad por hígado graso no alcohólico1,2. La prevalencia estimada del SM es del 25% en población adulta, lo que podría aumentar hasta seis veces la morbimortalidad de causa cardiovascular y metabólica generando un coste enorme a nivel económico y sanitario3. Por lo tanto, supone a nivel mundial un grave problema de salud pública, y prevenirlo y combatirlo es un objetivo prioritario. Además, se ha comprobado, sobre todo en los países de ingresos económicos altos, que el SM y sus componentes muestran una incidencia progresivamente creciente2, que se ha atribuido, entre otras posibles causas, a la adopción de hábitos de vida poco saludables como el sedentarismo o la utilización de dietas alimentarias inadecuadas, al envejecimiento de la población y a los avances sanitarios, que han permitido aumentar la esperanza de vida.
En población española los estudios ENRICA4 y DARIOS5 han estimado una prevalencia de SM del 22-32%, con importantes diferencias según la edad, el sexo o el origen geográfico. La tasa de SM también varía en función de las condiciones socioeconómicas, como se ha demostrado en un reciente estudio balear6, en el que observaron que había más morbilidad metabólica (MM) en los casos con menor nivel socioeconómico.
Respecto a la población penitenciaria, en España y fuera de ella, sobre todo en países de renta alta, se ha observado en los últimos años un aumento de la patología crónica no trasmisible en general y de la MM en particular7-9. Ello se debe a que este colectivo presenta algunos factores predisponentes, como: a)el envejecimiento progresivo constatado en los últimos años10,11; b)el bajo nivel socioeconómico de gran parte de la población recluida, que procede de países de bajos ingresos12,13; c)la mayor carga de morbilidad global del colectivo privado de libertad13, y d)el frecuente hábito tabáquico de la población encarcelada en España, donde 3 de cada 4 fuman14. Sin embargo, y a pesar de haberse percibido un aumento de las enfermedades relacionadas con la esfera metabólica, que junto a otras enfermedades crónicas son actualmente la principal causa de morbimortalidad en el colectivo recluido en prisión7, los estudios para determinar la MM en este grupo poblacional han sido hasta el momento muy escasos8. Por ello, se proyectó este estudio, que tiene como objetivo conocer la prevalencia de la MM en la población reclusa de Cataluña, así como posibles variables asociadas, con el fin de diseñar intervenciones sanitarias que permitan mejorar su prevención y su abordaje clínico.
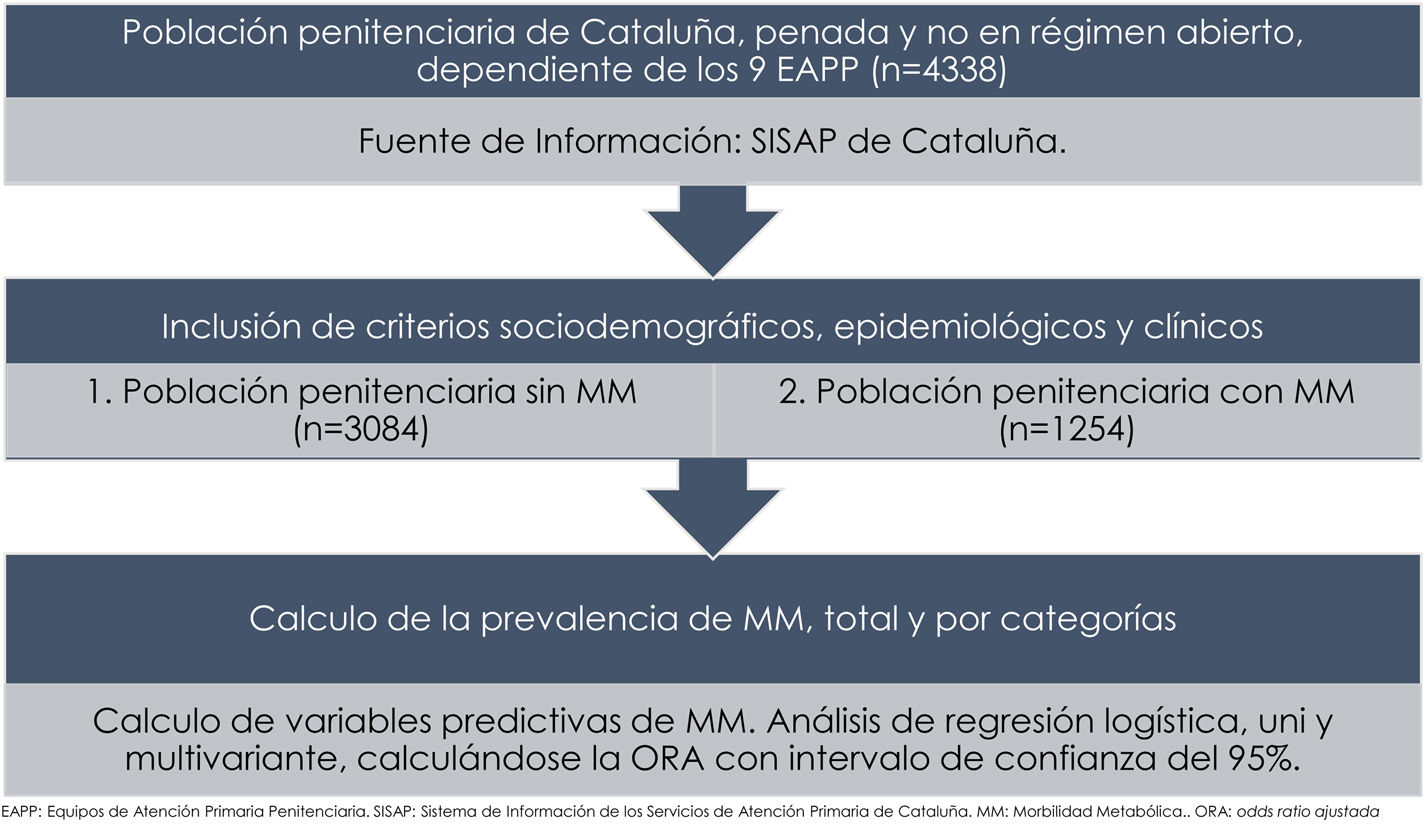
Material y métodosEstudio observacional, transversal y multicéntrico de prevalencia de la MM efectuado en población penitenciaria. Se estudió a todos los reclusos de Cataluña, mayores de 18años, juzgados y condenados, que no estaban en «régimen abierto» y que, por consiguiente, dependían sanitariamente de los equipos de atención primaria penitenciaria (EAPP) del Instituto Catalán de la Salud.
Los centros penitenciarios participantes fueron: 1.Departamento de mujeres del Centro Penitenciario de Brians-1 (Sant Esteve Sesrovires, Barcelona); 2.Centro Penitenciario de Brians-2 (Sant Esteve Sesrovires, Barcelona); 3.Centro Penitenciario de la Roca-1 (Quatre Camins, Barcelona); 4.Centro Penitenciario de la Roca-2 (Quatre Camins, Barcelona); 5.Centro Penitenciario de Lledoners (Sant Joan de Vilatorrada, Barcelona); 6.Centro Penitenciario de Ponent (Lleida); 7.Centro Penitenciario de Mas d’Enric (El Catllar, Tarragona), y 8.Centro Penitenciario de Puig de les Basses (Figueres, Girona).
El 21 de octubre de 2021 se seleccionaron todos los internos que cumplían los criterios de inclusión citados, y de estos se extrajeron variables antropométricas básicas (talla y peso), variables epidemiológicas (edad, sexo, origen, uso de drogas, infección por VIH), antecedentes clínicos y los parámetros analíticos que permitían el diagnóstico de la MM. Como fuente de información se utilizó el Sistema de Información de los Servicios de Atención Primaria (SISAP) de Cataluña. La variable «género» se obtuvo tal y como estaba recogida en la historia clínica informatizada (Estación Clínica de Atención Primaria [ECAP]), subdividida en «hombre vs mujer». El origen se distribuyó por áreas geográficas (1.Unión Europea (UE); 2.Países europeos no incluidos en la UE; 3.Países del Magreb; 4.África subsahariana; 5.Países de América Central y del Sur; 6.Asia; 7.Estados Unidos, y 8.Otros) y por país de nacimiento.
Se clasificaron como internos con MM a los reclusos que presentaron al menos un componente del SM1, definido como:
- •
Obesidad: índice de masa corporal (IMC) ≥30kg/m2.
- •
Dislipidemia (DPD): triglicéridos séricos ≥150mg/dl y/o colesterol total >200mg/dl, LDL >130mg/dl, HDL <40mg/dl en hombres y <50mg/dl en mujeres o tratamiento farmacológico activo.
- •
Hipertensión arterial (HTA): presión arterial ≥130/85mmHg o tratamiento farmacológico activo.
- •
Diabetes mellitus tipo2 (DM2): glucemia plasmática en ayunas ≥126mg/dl, glucemia tras sobrecarga oral ≥200mg/dl y/o hemoglobina glucosilada (HbA1c) ≥6,5% o tratamiento farmacológico activo.
Se ha calculado la prevalencia de la MM, global y por categorías. Para el análisis estadístico se ha utilizado la media y la desviación típica (DT) para las variables continuas y los porcentajes y su correspondiente intervalo de confianza al 95% para las discretas. Para el cálculo de las posibles variables asociadas se ha realizado un análisis de regresión logística uni y multivariante, calculándose la odds ratio ajustada (ORA) con intervalo de confianza del 95%.
ResultadosSe han estudiado 4.338 internos (93,9% hombres), de 38,4años de edad media (DT de 12,1años y rango de edad de 18-87años). Solo 194 (4,5%) tenían más de 60años. El 51,7% eran ciudadanos de la Unión Europea (UE) y el 6,7% del total (8,2% de los 3.558 en que pudo analizarse) eran personas infectadas por VIH. Globalmente, 500 (11,5%) internos presentaban HTA, 211 (4,9%) DM2, 585 (13,5%) DPD y 641 (14,8%) obesidad. El 28,9% de los estudiados (n=1.254) presentaban alguna MM. La comparación entre reclusos con y sin MM se detalla en la tabla 1.
Características descriptivas de la población reclusa estudiada según presentaran o no morbilidad metabólica (MM). Análisis bivariante
| MM | Total | ||
|---|---|---|---|
| Variable | Sí (%) / No (/%) | pa | n (%) |
| Género | 0,03 | ||
| Hombre | 1.164 (28,6) / 2.909 (71,4) | 4.073 (93,9) | |
| Mujer | 90 (34,0) / 175 (66,0) | 265 (6,1) | |
| Grupo de edad | |||
| <21 años | 2 (2,9) / 67 (97,1) | <0,001 | 69 (1,6) |
| 21-39 años | 326 (13,8) / 2.031 (86,2) | <0,001 | 2.357 (54,3) |
| 40-60 años | 761 (44,3) / 957 (55,7 | <0,001 | 1.718 (39,6) |
| >60 años | 165 (85,1) / 29 (14,9) | <0,001 | 194 (4,5) |
| Grupo de país | |||
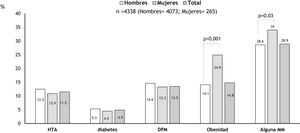
| Unión Europea | 814 (36,4) / 1.425 (63,6) | <0,001 | 2.239 (51,7) |
| Europa no de la UE | 29 (17,1) / 141 (82,9) | <0,001 | 170 (3,9) |
| Magreb | 120 (12,4) / 849 (87,6) | <0,001 | 969 (22,4) |
| África subsahariana | 41 (23,8) / 131 (76,2) | 0,07 | 172 (4,0) |
| América Central y del Sur | 200 (30,5) / 456 (69,5) | 0,72 | 656 (15,1) |
| Asia | 50 (40,0) / 75 (60) | 0,005 | 125 (2,9) |
| Estados Unidos | 0 (0) / 3 (100) | − | 3 (0,7) |
| Infección VIH | <0,001 | ||
| Sí | 161 (55,5) / 129 (44,5) | 290 (8,2) | |
| No | 963 (29,5) / 2.305 (70,5) | 3.268 (91,8) | |
| Total | 1.254 (28,9) / 3.084 (71,1) | 4.338 (100) | |
MM: morbilidad metabólica.
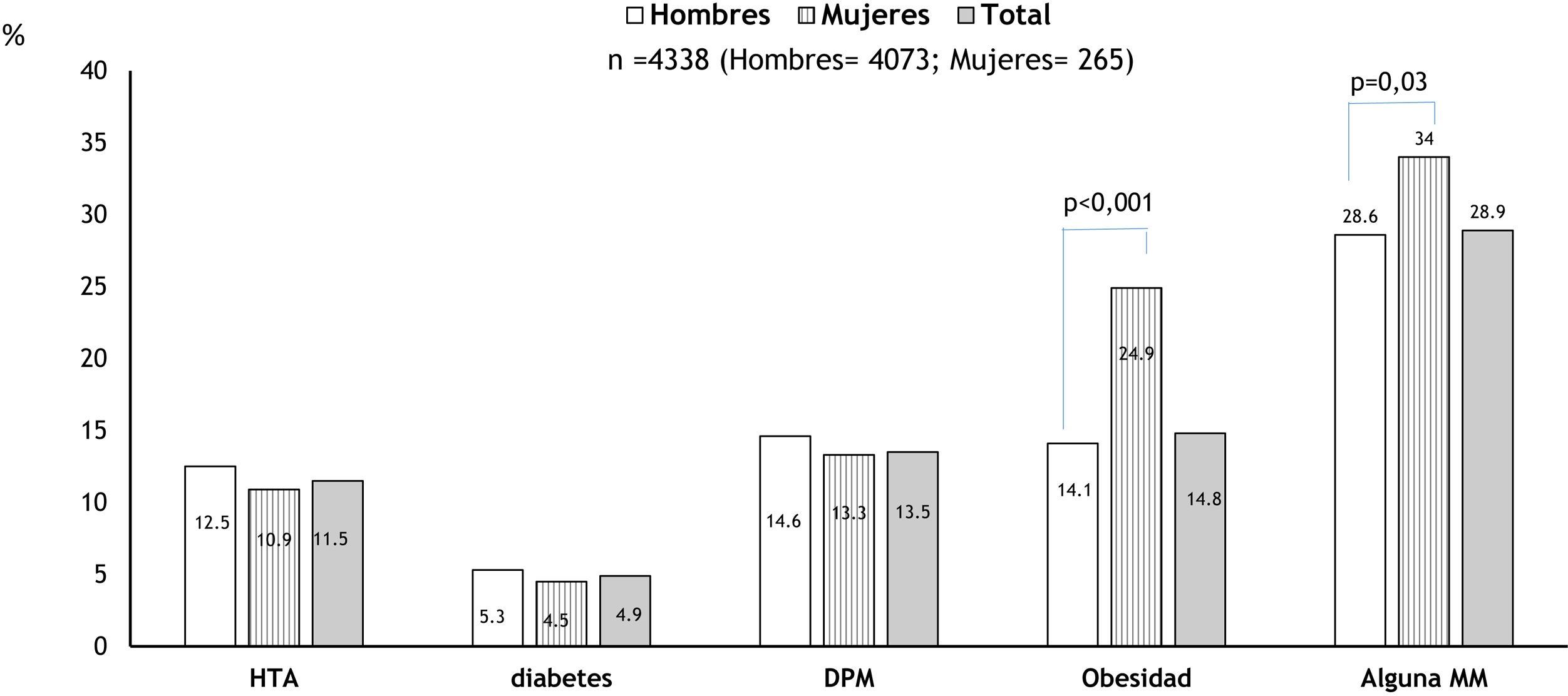
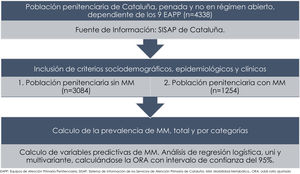
No se observaron diferencias significativas entre hombres y mujeres (fig. 1) en cuanto a la prevalencia de DM2 (5,3% vs 4,5%; p=0,36), HTA (12,5% vs 10,9%; p=0,26) o DPD (14,6% vs 13,3%; p=0,65), pero sí en cuanto a la prevalencia de obesidad (14,1% en hombres vs 24,9% en mujeres; p<0,001).
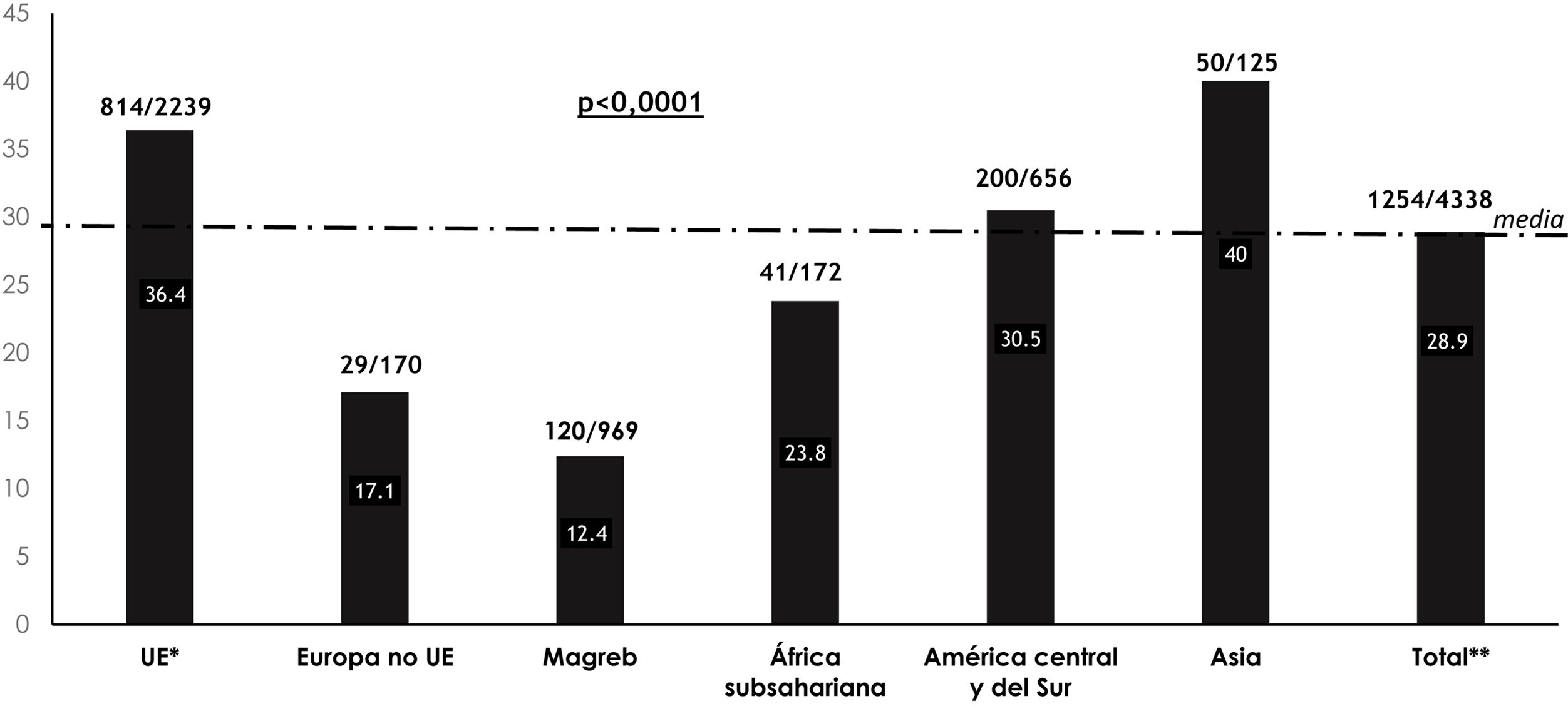
Al comparar las características de los pacientes en función de la presencia de MM, se observó que los sujetos con MM eran más frecuentemente mujeres (34% vs 28,6% en hombres; p=0,03), tenían mayor edad (2,9% en <21años, 13,8% en el grupo de 21-39años, 44,3% en el grupo de 40-60años y 85,1% en los >60años; p<0,001) y presentaban mayores tasas de infección por VIH (54,5% vs 28,5% en no infectados; p<0,001) que los pacientes sin MM (tabla 1). Por otra parte, se observaron también diferencias significativas respecto al lugar de origen (más MM en los reclusos procedentes de países asiáticos y de países de la Unión Europea, mientras que había menor MM en los europeos de países no miembros de la Unión Europea, en los originarios del Magreb y en los nacidos en el África subsahariana; p<0,001) (fig. 2).
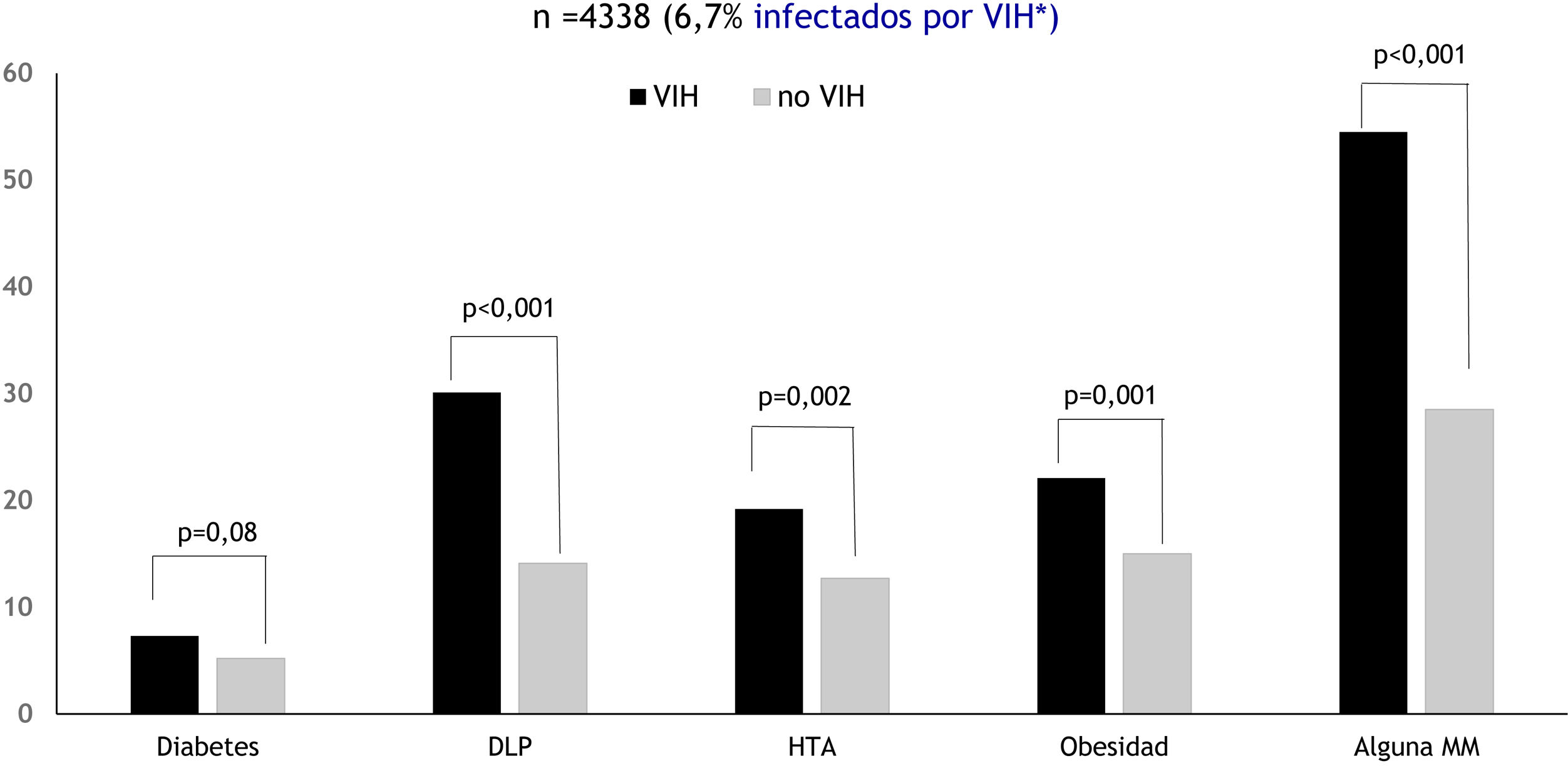
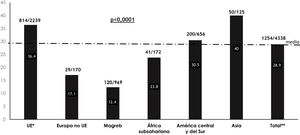
El riesgo de presentar MM aumentó de forma paralela a la edad. Así, los mayores de 60años tenían 6,8 veces más riesgo de presentar MM que los internos de 40-60años (p<0,001; ORA: 4,5-10,2), 29,7 veces más riesgo que los de 21-39años (p<0,001; ORA: 19,6-45,0) y 117,1 veces más riesgo que los menores de 21años (p<0,001; ORA: 27-117,2). En los infectados por VIH no solo la MM global era mayor, sino que también era mayor en todas las MM estudiadas (fig. 3).
El análisis multivariante confirmó la asociación de la MM: a)con el grupo de edad (mayor MM a mayor edad; p<0,001); b)con el lugar de origen (menor MM en los europeos de países no miembros de la Unión Europea; p=0,03, OR=0,59, IC95%: 0,37-0,93); menor MM en los del Magreb (p<0,001; OR=0,30, IC95%: 0,40-0,53) y menor MM en los del África subsahariana (p=0,02; OR=0,61, IC95%: 0,40-0,93), y c)con estar infectado por VIH (mayor MM en los infectados; p<0,001; OR=1,03, IC95%: 1,05-1,07), pero descartó la asociación con ser mujer y con haber nacido en Asia o en un país de la Unión Europea. En la figura 4 se presenta gráficamente la asociación de presentar MM con las variables estudiadas, indicando la odds ratio ajustada (ORA).
DiscusiónEn este trabajo, el 28,9% de los internos de Cataluña presentaban alguna MM, lo que representa una alta prevalencia para una población de 38años de edad media. La prevalencia de DM2 fue similar a la mostrada en los estudios de Vera et al.15 en presos españoles y de Hannan-Jones et al.16 en presos australianos; este último efectuado en una única prisión, pero en ambos casos en reclusos de edad parecida a la de los internos estudiados en este trabajo. Sin embargo, en nuestro estudio se obtuvieron prevalencias inferiores de HTA (11,5% vs 17,5% y 26,7%, respectivamente) y de DPD (13,5% vs 34,8% y 56,4%, respectivamente)15,16, presumiblemente porque nuestro estudio está basado en el análisis de datos recogidos en la historia clínica informatizada, que posiblemente no recoge en su totalidad trastornos que a menudo son silentes y no siempre han sido diagnosticados, como la HTA y la alteración del metabolismo de los lípidos.
Respecto a la obesidad, debe resaltarse que la prevalencia global era del 14,8%, pero significativamente más alta en las mujeres (24,9%). Estos datos coinciden con los de otros trabajos realizados en países de renta alta, en los que los reclusos presentan más riesgo de obesidad y de complicaciones metabólicas que la población no presa17-20. Se ha sugerido que el propio encarcelamiento empeora la tasa de obesidad, pero de forma más acusada en las mujeres, entre otras razones porque practican mucha menos actividad física17. También se han citado como posibles causas los patrones de alimentación poco saludables, frecuentes en presos españoles21, y también la forma de elaborar las dietas en prisión, que proporcionan un alto aporte calórico, probablemente excesivo para el consumo calórico medio en reclusos, sobre todo en mujeres9,22. Otra potencial causa es el consumo de fármacos que pueden causar sobrepeso y obesidad, especialmente en individuos susceptibles23. Algunos de ellos, como los neurolépticos, los antidepresivos o los antirretrovirales como el tenofovir alafenilamida o los inhibidores de la integrasa son muy utilizados en la población penitenciaria, ya que esta presenta más frecuentemente drogodependencias, infecciones —sobre todo asociadas al consumo de drogas— y trastornos psiquiátricos13. De hecho, un estudio mostró que reducir la medicación antipsicótica en presos suponía disminuir la prevalencia de SM del 17,9% al 14,3% en nueve años de seguimiento24. Esto es muy relevante, porque casi la mitad de los pacientes que acuden a las consultas psiquiátricas penitenciarias reciben tratamiento farmacológico con neurolépticos25.
Por otra parte, los infectados por VIH presentan globalmente un mayor riesgo cardiovascular y más alteraciones del metabolismo de los hidratos de carbono, aunque para los expertos de Gesida es más dudoso que tengan más frecuentemente HTA26. En este estudio, sin embargo, los infectados por VIH mostraron una prevalencia significativamente más alta de todos los componentes del SM. También se ha observado recientemente que los reclusos con MM e infección por VIH presentan 5,8 veces más fibrosis hepática significativa27. Estos datos sugieren que los reclusos con infección por VIH, que en las prisiones de Cataluña son seis veces más frecuentes que fuera de prisión13, probablemente precisen intervenciones urgentes.
Finalmente, es de destacar que la mayoría de los presos son moderadamente jóvenes, aun cuando la media de edad ha aumentado en los últimos años y más del 40% de los reclusos españoles supera en la actualidad los 40años de edad. Este incremento etario está ocurriendo en España y todavía más en otros países, como Estados Unidos, donde los presos de más de 55años han aumentado el 280% en el periodo 1999-201611. Los internos envejecen, y además tienen mayor riesgo cardiovascular global, al menos en España, donde, como se ha comentado, tres de cada cuatro fuman14. De hecho, en el grupo de 20 a 24años se ha estimado que el 40% de las mujeres y el 30% de los hombres presos de Cataluña tienen algún factor de riesgo cardiovascular (FRCV), mientras que en los no presos esta proporción es del 20%13. Es de resaltar que los FRCV de los reclusos son mayoritariamente modificables y, por consiguiente, deben ser objetivo prioritario para los equipos de atención primaria penitenciaria28. A este respecto, la reducción ponderal, el ejercicio físico, el cese del hábito tabáquico, la adopción de la dieta mediterránea y el rechazo de alimentos ultraprocesados o de grasas saturadas son las estrategias de reducción del riesgo cardiovascular más significativos. Es importante recordar la importancia de descartar la presencia de hígado graso no alcohólico, para cuya detección, diagnóstico y seguimiento se han elaborado recomendaciones para la atención primaria y hospitalaria29.
Las principales limitaciones de este trabajo se derivan de su diseño transversal, que aporta datos en un momento único en el tiempo, lo que imposibilita determinar una secuencia temporal clara entre la variable dependiente y las independientes. Otra desventaja es el empleo de historias clínicas como fuente de información, lo que supone el riesgo, ya mencionado, de posibles subregistros. Por el contrario, el diseño aporta importantes ventajas, ya que permite identificar la frecuencia poblacional de la MM de una forma rápida, reproducible y a bajo coste. Además, la utilización de información previamente recolectada tiene la gran ventaja de reducir la carga de trabajo, muy importante cuando se trata de poblaciones de amplio tamaño como la analizada en este estudio.
Este estudio muestra, en definitiva, que la población penitenciaria catalana, aunque joven, presenta una alta MM, mayor en los reclusos añosos y en infectados por VIH, y con una prevalencia variable según el lugar de origen de los reclusos analizados (menor en los magrebíes, en los procedentes del África subsahariana y en europeos de países no miembros de la Unión Europea). Es conveniente que la MM sea detectada de forma precoz para evitar complicaciones, algunas de extrema gravedad. Su abordaje y su manejo deberían ser, por consiguiente, un objetivo prioritario de la atención primaria, penitenciaria y no penitenciaria. Queremos pensar modestamente que este trabajo puede servir de ayuda a los profesionales de la atención primaria y contribuir a que los gestores de políticas de salud pública diseñen intervenciones sanitarias que permitan mejorar la prevención y el abordaje clínico de la MM.
- •
En los últimos años se ha observado un aumento de la patología crónica no transmisible y en particular de la morbilidad metabólica (MM) en población reclusa.
- •
Los reclusos presentan factores predisponentes (envejecimiento, más carga de morbilidad y menor nivel socioeconómico) a una alta carga de MM.
- •
Sin embargo, los estudios en esta población han sido de momento muy escasos.
- •
En este estudio, el 28,9% de los internos presentaba alguna MM, porcentaje que estimamos alto para una población joven (38años de media). La MM fue mayor en los de más edad y en los infectados por VIH, y variaba mucho según el origen (menor en magrebíes, en procedentes del África subsahariana y en europeos de países no miembros de la Unión Europea) y mayor en asiáticos y en los de la Unión Europea.
- •
En los infectados por VIH hubo una prevalencia significativamente más alta tanto de la MM total como de todos los componentes metabólicos, lo que sugiere que este grupo, que en prisión es seis veces más frecuente que fuera de prisión, probablemente precise intervenciones específicas y urgentes.
- •
El estudio permitirá diseñar a los profesionales de atención primaria y a los decisores de políticas de salud pública intervenciones sanitarias que permitan mejorar la prevención y el abordaje clínico de la MM.
El estudio se ha realizado de acuerdo con las recomendaciones éticas internacionales (Declaración de Helsinki y Convenio de Oviedo) y las recomendaciones de buenas prácticas clínicas del Gobierno español enmarcadas en los principios de la Ley de Calidad y Cohesión del Sistema Nacional de Salud del año 2003. Asimismo, se garantizó la confidencialidad en cumplimiento de la Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y garantía de los derechos digitales. A todos los casos incluidos en el estudio se les entregó «la hoja de información al paciente» y firmaron el correspondiente formulario de consentimiento informado. El estudio, denominado PR(AG)360/2019, fue evaluado y aprobado por el Comité de Ética de Investigación con Medicamentos y Comisión de Proyectos de Investigación del Hospital Universitario Vall d’Hebron.
FinanciaciónEl estudio carece de apoyo financiero.
Conflicto de InteresesAndrés Marco ha realizado ponencias y/o conferencias en eventos organizados por MSD, AbbVie, Gilead, Camurus, ViiV y Janssen Cilag, no relacionadas con el contenido de este manuscrito.
Juan M. Pericàs ha recibido pagos en concepto de consultoría para Boehringer Ingelheim, MSD y Novo Nordisk; por ponencias en eventos organizados por Gilead, Intercept, Novo Nordisk y FLS; ayudas para viaje de Gilead, Rubió, Pfizer, Astellas, MSD, CUBICIN y Novo Nordisk; ayudas para actividades formativas o de investigación de Madrigal, Gilead, Pfizer, Astellas, Accelerate, Novartis, AbbVie, ViiV y MSD; y las siguientes fuentes competitivas de fondos para proyectos para la investigación: European Commission/EFPIA IMI2 853966-2, IMI2 777377, H2020 847989, ISCIII PI19/01898 y PI22/01770, y Ajuntament de Barcelona/La Caixa.
El resto de autores declaran no tener conflicto de intereses.
P. Alonso (EAPP Brians-2, Barcelona); S. Barnés (Programa de Salut Penitenciària, ICS); L. Camí (EAPP Ponent, Lleida); M.J. de la Iglesia (EAPP Mas d’Enric, Tarragona); E. Flores (EAPP Ponent, Lleida); X. Freixenet (EAPP Figueres, Girona); O. González-Bous (EAPP Figueres, Girona); R.A. Guerrero (Programa de Salut Penitenciària; ICS); S. Muñoz, A. Jiménez-Masip (Unidad Hepática, Hospital Universitario Vall d’Hebron, Barcelona); E. Marín (EAPP Brians-2, Barcelona); J. Marín (EAPP Brians-2, Barcelona); A. Martín (EAPP Quatre Camins, Barcelona); M.A. Moruno (EAPP Quatre Camins, Barcelona); V. Paredes (EAPP Lledoners, Barcelona), L. Puig (EAPP Brians-1, Barcelona); E.A. Moreno (EAPP Quatre Camins, Barcelona); S. Quintero (EAPP Brians-2, Barcelona); J. Ruíz del Amo (EAPP Brians-2, Barcelona); A. Santos (EAPP Ponent, Lleida); N. Solé (Programa de Salut Penitenciària, ICS); R. Torrents (EAPP Mas d’Enric, Tarragona); X. Rue (EAPP Brians-1, Barcelona); S.C. Yemlahi (EAPP Figueres, Girona).