Introducción
Los enfoques habituales para el tratamiento y la prevención de estas enfermedades tienen entre sus objetivos disminuir las concentraciones de colesterol en sangre1,2. La prevalencia de dislipidemias en España es alta; en estudios regionales se han obtenido colesterolemias > 200 mg/dl en un 50% de los adultos y > 250 mg/dl en un 20%3-5. Esta elevada prevalencia supone una constante en la demanda asistencial que diariamente deben afrontar los profesionales sanitarios. Éstos deben mantener unos criterios actualizados sobre las estrategias de detección, evaluación y control de esta afección para atenderla satisfactoriamente. Conscientes de la importancia de esta situación, los organismos y las sociedades internacionales emiten informes, guías y consensos para el control de las dislipidemias, persiguiéndose cada vez objetivos más exigentes. Los médicos deben tener una sólida formación en este campo y tratar de seguir dichas orientaciones, tanto en el ámbito de la atención primaria como de la especializada6-11.
Pero, a pesar de las numerosas evidencias científicas y de las guías o protocolos que nos ayudan a tratar correctamente a nuestros pacientes dislipidémicos, observamos que en la práctica clínica habitual no siempre se siguen las directrices consensuadas12. En un estudio realizado para analizar el impacto de los consensos para el control de la colesterolemia y la hipertensión en España se concluye que, aunque los médicos conocen razonablemente bien las recomendaciones dietéticas y farmacológicas, la actitud terapéutica en la práctica clínica ante un paciente hipercolesterolémico sin otros factores de riesgo es más agresiva de lo que recomienda el consenso. Globalmente, el grado de conocimiento de los consensos es razonable, aunque el impacto en la práctica clínica es bajo13.
Aunque resulta evidente la alta tasa de inobservancia por los profesionales de los protocolos consensuados sobre dislipidemias, hay pocos datos en la bibliografía que nos ayuden a entender las razones de esta realidad y la opinión real de los profesionales, tanto de atención primaria como de especializada.
Para conocer la actuación en el tratamiento de pacientes con dislipidemias y poder valorar las diferencias de opinión entre los profesionales de atención primaria y especialistas se diseñó el cuestionario de la presente investigación que tiene los siguientes objetivos: a) conocer las pautas reales de actuación en el tratamiento de los pacientes dislipidémicos, y b) comparar dichas pautas (diferencias y similitudes) entre los médicos de atención primaria y especializada.
Métodos
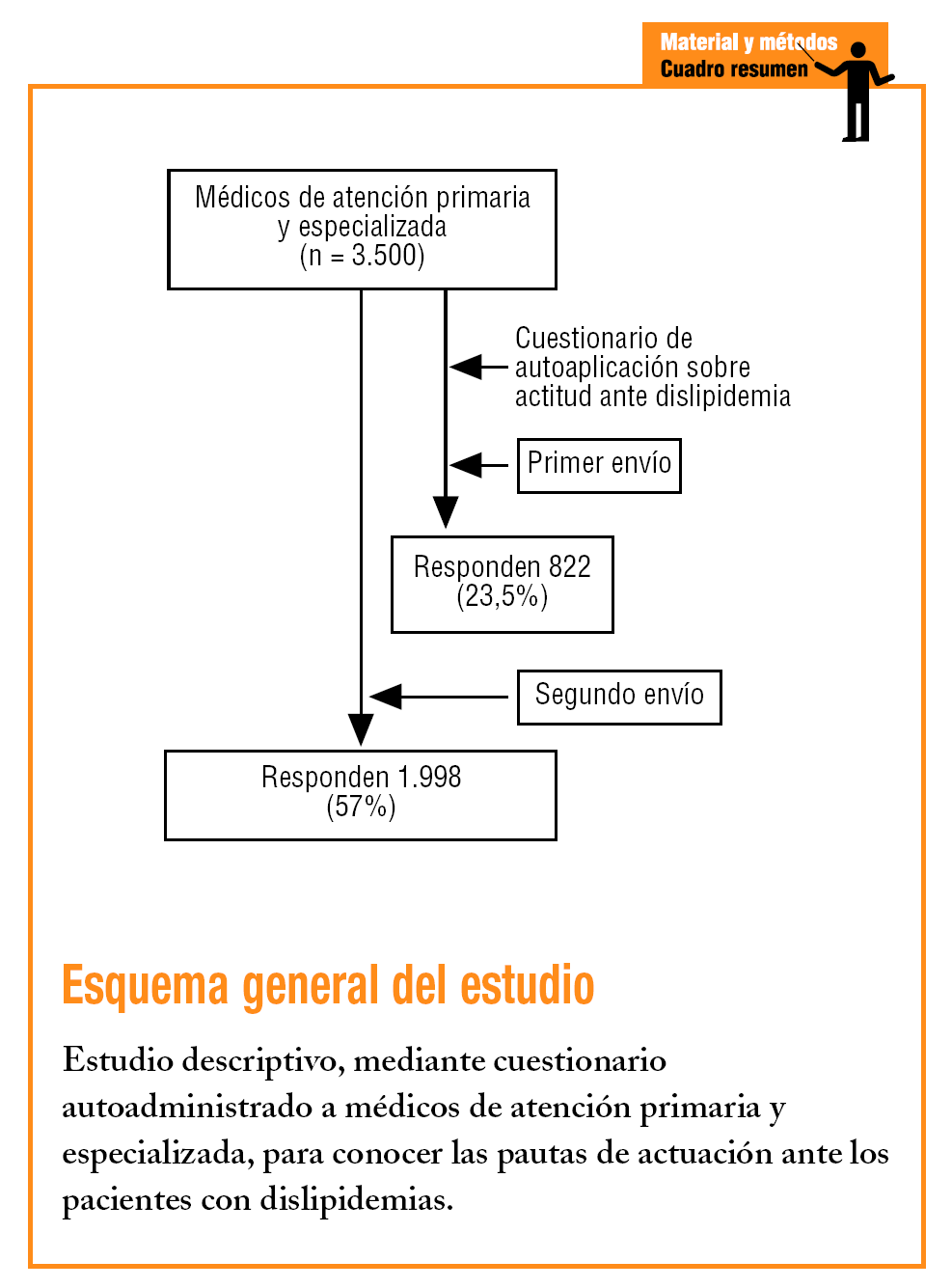
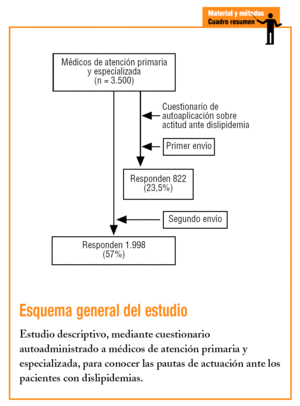
Se trata de un estudio transversal de ámbito nacional, realizado en atención primaria y atención especializada. Se diseñó un cuestionario en el que se completaron datos sobre la población tratada y el tratamiento de los pacientes dislipidémicos. Al no encontrar en la bibliografia ningún cuestionario validado que se ajustase a los objetivos de este estudio, fue preciso diseñar uno siguiendo la técnica Delphi a través de un grupo de expertos. La encuesta (anexo 1 en la versión electrónica) consta de 12 ítems divididos en 3 grupos: a) ítems relacionados con el conocimiento de las dislipidemias; b) ítems relacionados con la evaluación, y c) ítems relacionados con el tratamiento de las dislipidemias.
El cuestionario, autocumplimentado, fue distribuido aleatoriamente por 312 centros de salud, 72 ambulatorios de atención especializada y 22 hospitales, todos ellos repartidos por el territorio nacional. Se seleccionaron mediante tabla de números aleatorios entre todos los centros que aparecen en la guía del sistema nacional de salud. Se intentó seguir la proporción de 2-3 médicos de atención primaria por cada médico especialista, para adaptar así la muestra a la proporción de médicos de atención primaria/especialistas disponible actualmente en el Sistema Nacional de Salud (SNS). El cuestionario, tras su autocumplimentación, era remitido por correo a los investigadores principales.
El cálculo del tamaño muestral mínimo se realizó para una población estimada en España de 40.900.000 habitantes, teniendo en cuenta que en el SNS hay un médico por cada 2.100 habitantes (19.047 médicos en el SNS). Para un intervalo de confianza (IC) del 95% y un error máximo admisible de 0,03, la muestra mínima necesaria era de 1.010 facultativos. Contestó la encuesta un total de 1.998 médicos entre los 3.500 a los que fue enviada (tasa de respuesta del 57,1%). A los facultativos que no respondieron la encuesta en primera instancia, se les envió una nueva encuesta con una carta recordatoria. La encuesta fue cumplimentada entre enero y marzo del 2003.
El análisis estadístico de los datos obtenidos de la encuesta se realizó mediante el programa estadístico SPSS versión 8.0. Los datos descriptivos se expresaron mediante frecuencias y porcentajes. Se indica el IC de las proporciones según la fórmula
IC = proporción ± (z × error estándar de la proporción).
La comparación de resultados entre los distintos grupos se realizó mediante el test de la t de Student cuando se comparaban medias, y el test de la χ2 de Pearson cuando se comparaban proporciones. Por el carácter descriptivo del estudio no se precisaron pruebas estadísticas más complejas. El IC fue del 95% y el error e = 0,03. Se conservó la más estricta confidencialidad en la identidad de los médicos participantes.
Resultados
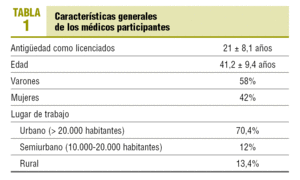
El número total de médicos participantes en la encuesta fue de 1.998, distribuidos por todo el territorio nacional, obteniéndose así casi el doble del tamaño muestral mínimo. El 18,5% de los médicos encuestados tenía formación académica en medicina de familia vía MIR, el 16,2% medicina de familia vía no MIR, el 34,1% medicina general, el 4,4% endocrinología, el 10,7% cardiología, el 9,3% medicina interna, el 2,8% nefrología y el 3%, otras especialidades. No completaron esta preguntas 20 médicos. Las características generales de los médicos aparecen reflejadas en la tabla 1.
Los resultados obtenidos para los ítems incluidos en la encuesta fueron los siguientes:
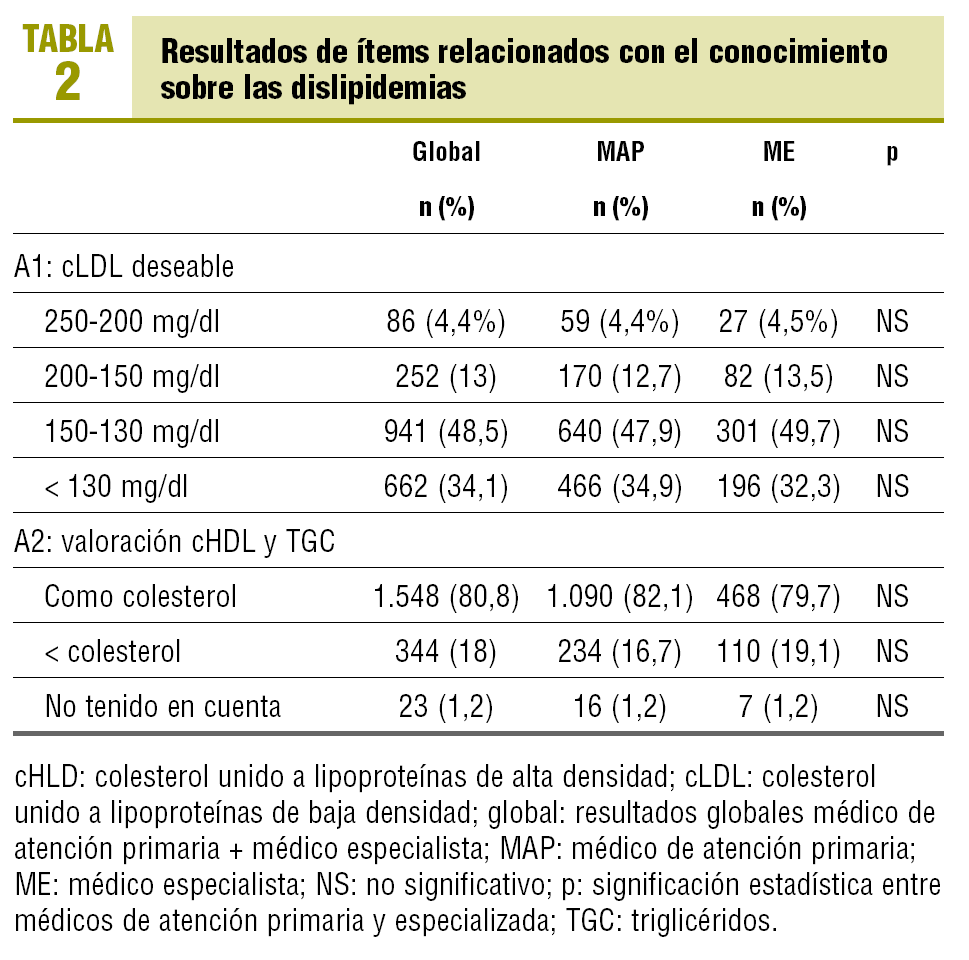
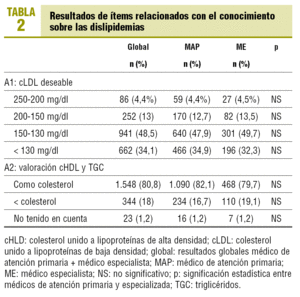
Ítems relacionados con el conocimiento sobre las dislipidemias: aparecen reflejados en la tabla 2, donde se expresa para cada ítem el resultado de modo global (médico de atención primaria, especialista) y desglosado para médico de atención primaria y especialista. El valor de la p expresa si hay diferencias significativas entre los grupos. Cabe resaltar que en este apartado se refleja que el 80,8 ± 1,7% de los médicos encuestados otorga tanto valor al colesterol unido a lipoproteínas de alta densidad (cHDL) y los triglicéridos como al colesterol total.
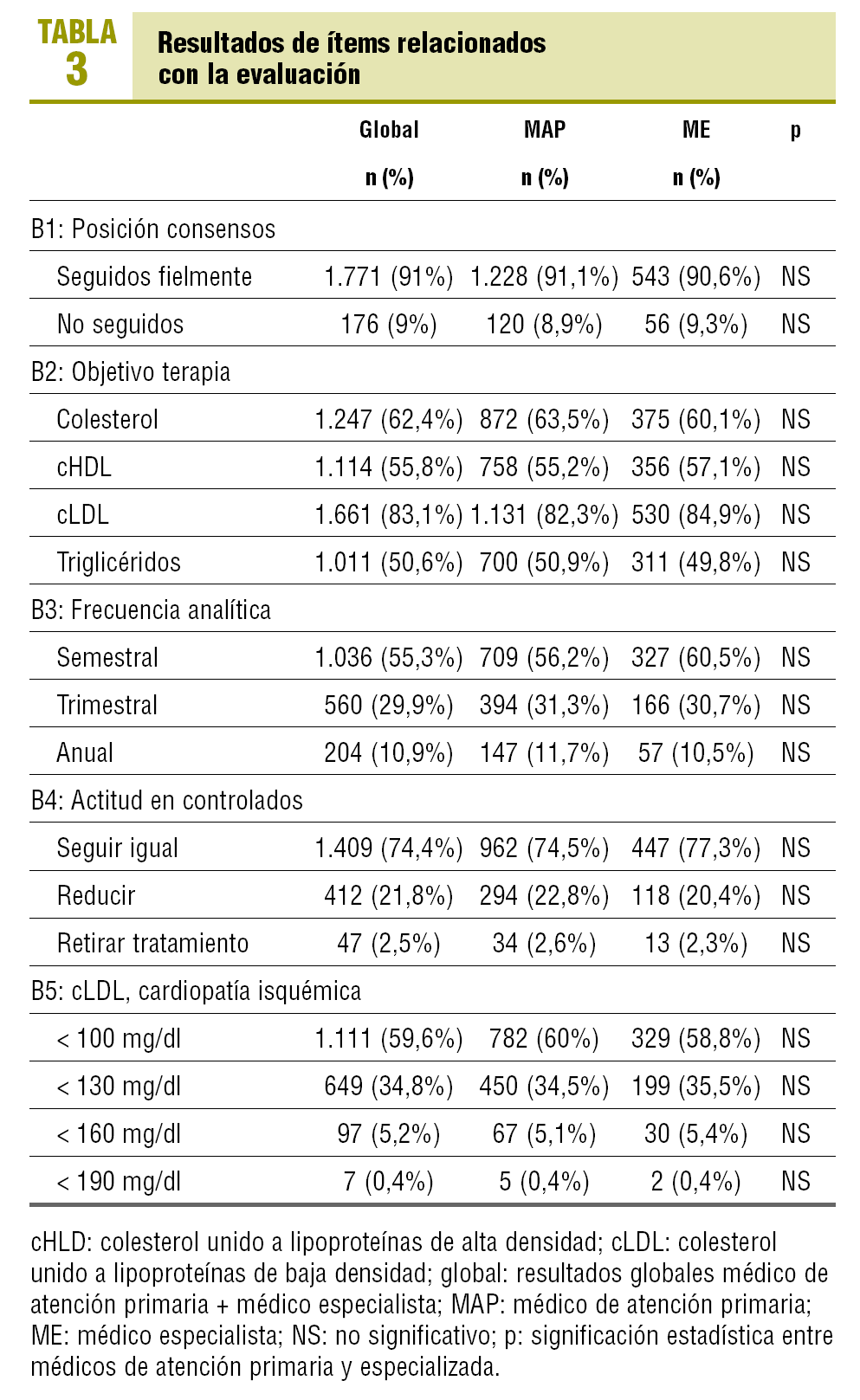
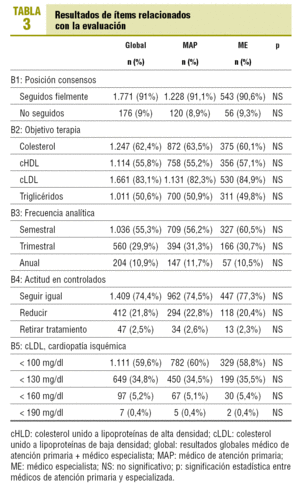
Ítems relacionados con la evaluación del paciente dislipidémico: en la tabla 3 se reflejan los ítems relacionados con dicha evaluación. Cabe subrayar que el 91 ± 1,3% de los médicos encuestados afirma que sigue fielmente los consensos internacionales sobre el control de las dislipidemias. También destaca que, ante un paciente dislipidémico bien controlado, el 21,8 ± 1,8 de los médicos reduce el tratamiento hipolipidemiante y el 2,5 ± 0,7% lo retira.
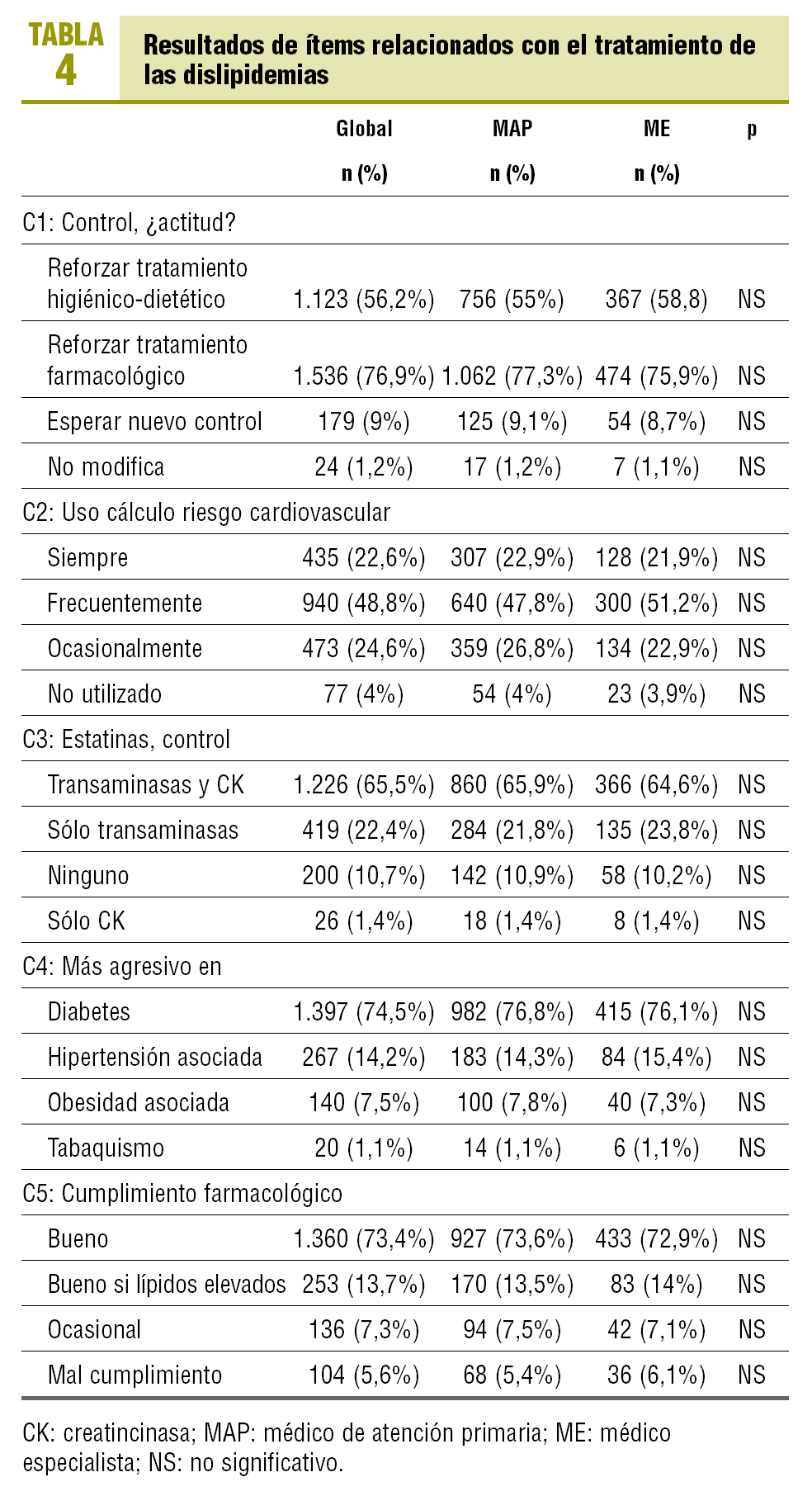
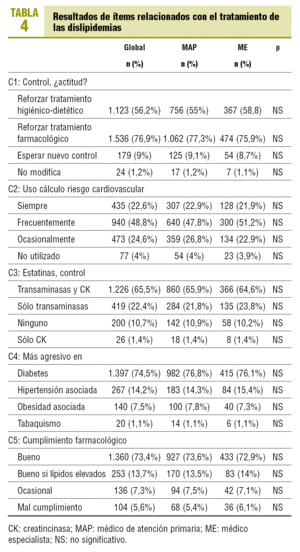
Ítems relacionados con el tratamiento de las dislipidemias: estos resultados se expresan del mismo modo que los anteriores en la tabla 4. En este apartado de la encuesta se refleja que el 71,4 ± 2% de los médicos encuestados afirma que utiliza el cálculo de riesgo cardiovascular global para decidir el tratamiento. También cabe destacar que el 73,4 ± 1,9% de los profesionales cree que sus pacientes realizan un buen cumplimiento de su tratamiento farmacológico. Sólo un 5,6 ± 0,7% cree que el cumplimiento es malo.
Discusión
Los resultados obtenidos invitan a reflexionar acerca de la actuación frente a las dislipidemias y a valorar si se ajusta a las guías clínicas que ayudan a controlar adecuadamente el riesgo cardiovascular de los pacientes.
Llama la atención que el 91% de los médicos afirme que sigue adecuadamente los consensos internacionales y, además, que el 71,4% utilice siempre o con frecuencia el cálculo del riesgo cardiovascular para decidir el tratamiento. Esto puede indicar que, en más ocasiones de las que se cree, la actuación se realiza siguiendo los protocolos y teniendo en cuenta los consensos. Hay que tener en cuenta que podría haber un sesgo de hiperestimación del uso de guías en el momento de contestar el cuestionario y así no reconocer los defectos. También resulta de interés que más del 20% de los falcultativos reduce la dosis del tratamiento hipolipidemiante cuando el paciente está bien controlado y que el 2,5% retira el tratamiento una temporada, lo cual resulta poco lógico, ya que ante un paciente bien controlado lo prudente no es disminuir la medicación. Esto a veces se puede transmitir indirectamente a los pacientes y, cuando una enfermedad crónica se logra controlar, los pacientes disminuyen o suprimen la medicación por iniciativa propia, con lo que hay que volver a empezar14.
En la comparación entre médicos de atención primaria y especialistas15 no aparecen diferencias significativas. Esto supone que los patrones de actuación ante las dislipidemias son bastante similares entre ambos tipos de profesionales. Hay que tener en cuenta que el médico de atención primaria cuenta, en general, con una buena formación en este tema, que es de su práctica habitual. La tasa de respuesta entre médicos de atención primaria y especialistas fue similar.
En comparación con otros artículos, ya hay cuestionarios que tratan de analizar la actuación médica ante las dislipidemias16-18. McDermid et al16 realizan un cuestionario a 457 médicos (328 de atención primaria y 129 especialistas hospitalarios) para analizar la actitud de éstos ante la hipercolesterolemia. El tratamiento farmacológico se realizaba de modo similar entre ambos grupos, pero los especialistas de hospital hacían más énfasis en el tratamiento dietético. Globalmente y coincidiendo con nuestro artículo, la actitud era mejorable. Bradley et al17 llevaron a cabo una encuesta a 1.798 médicos en total (generales y cardiólogos) para conocer el tratamiento de las dislipidemias, pero sin incidir en los mismos aspectos que trata este artículo. Alonso Cerezo et al18 realizaron un cuestionario a 199 médicos de atención primaria para analizar el seguimiento realizado a pacientes dislipidémicos, y obtuvieron que el 94% de los médicos solicitaba pruebas de laboratorio para excluir causas secundarias de dislipidemias.
Los sesgos que presenta este cuestionario son, en primer lugar, su diseño, ya que trata aspectos muy dispersos en el ámbito de las dislipidemias. No obstante, se ha realizado así para ofrecer una visión más global del tratamiento de las dislipidemias. Otro sesgo que cabe tener en cuenta puede ser la variabilidad de los grupos comparados, ya que se comparan a médicos de atención primaria con especialistas de varias disciplinas. Tal vez sería interesante comparar especialidad por especialidad y, a su vez, con los médicos de atención primaria. También hay que considerar los sesgos derivados de todo cuestionario, donde al cumplimentarlo tiende a contestarse lo que se debe responder y no lo que realmente se hace.
Respecto a directrices para futuras investigaciones, sería de interés diseñar trabajos para investigar más a fondo los datos que pone de manifiesto este estudio. Por ejemplo, valorar la eficacia de alguna intervención que motive a los profesionales a ajustarse más a las guías o protocolos consensuados por la comunidad científica.
En conclusión, este estudio indica que los médicos declaran seguir los consensos con bastante fidelidad y utilizan bastante el cálculo del riesgo cardiovascular para decidir el tratamiento. También creen que sus pacientes cumplen con bastante fidelidad el tratamiento hipolipidemiante. Globalmente, no se aprecian diferencias importantes en la opinión sobre el tratamiento de las dislipidemias entre médicos especialistas y de atención primaria.
Cátedra de Riesgo Cardiovascular. Universidad Católica de Murcia (UCAM). Murcia. España.
Correspondencia:
J. Abellán Alemán.
Cátedra de Riesgo Cardiovascular.
Campus de los Jerónimos, s/n. Pabellón 1, planta 1.ª. 30107 Guadalupe. Murcia. España.
Correo electrónico: jabellan@ono.com
Manuscrito recibido el 31-5-2005.
Manuscrito aceptado para su publicación el 16-11-2005.