Introducción
Las listas de espera, en especial las relacionadas con intervenciones quirúrgicas electivas, han sido objeto de una atención sistemática por parte de los medios de comunicación durante los últimos años. Como intermediarios de las inquietudes de la ciudadanía, bien sea a través de artículos o de cartas de los lectores, reflejan cierto malestar social, tal vez una visión poco ecuánime y orientada a satisfacer a su propia audiencia.
Aunque de manera informal, se podría deducir cuál es el sentimiento que producen las listas de espera en la ciudadanía; desconocemos que haya un estudio empírico que analice en conjunto las percepciones, vivencias y opiniones de los ciudadanos, en sus diferentes funciones (como contribuyentes, pacientes, familiares o profesionales sanitarios), en nuestro contexto sanitario. El presente trabajo forma parte de un estudio dirigido a identificar criterios relevantes para priorizar a los pacientes en lista de espera de cirugía de catarata (CC) y de artroplastia de cadera y rodilla (ACR), mediante la participación de todas las personas relacionadas con estos procedimientos para mejorar su gestión1. En concreto, se persigue describir: a) las opiniones sobre las causas, responsabilidad y soluciones de las listas de espera; b) las percepciones y vivencias respecto a las listas de espera, y c) la opinión sobre el establecimiento de un sistema de priorización de pacientes para su intervención.
Pacientes y método
Se empleó la técnica del grupo focal2. Se formaron 4 grupos de participantes para CC y 4 grupos para ACR. La composición de los grupos fue: a) especialistas (oftalmólogos y médicos de familia en CC, y traumatólogos, reumatólogos, rehabilitadores y médicos de familia en ACR); b) profesionales relacionados (médicos de familia, enfermería, asistentes sociales y ópticos/optometristas en CC o fisioterapeutas en ACR); c) pacientes afectados de cataratas o de artrosis de cadera y/o rodilla y familiares de otros pacientes no participantes, y d) población general, entendida como las personas no afectadas por cataratas y/o artrosis ni con familiares próximos afectados.
El ámbito de estudio fue Cataluña. Se empleó un muestreo no probabilístico. Los participantes fueron reclutados por los investigadores principales y por los comités científicos clínicos del estudio. Se seleccionó a individuos con capacidad de diálogo, intercambio de ideas y participación. Se seleccionó a profesionales sanitarios (especialistas y relacionados) de ambos sexos, con una práctica asistencial relacionada con las enfermedades estudiadas, de diferentes ámbitos geográficos de práctica (urbano/rural) y con una actividad asistencial predominantemente hospitalaria o ambulatoria en el sector público y/o privado; en el caso de enfermería, se seleccionó tanto a personal especializado como no especializado. Se seleccionó a pacientes, familiares y población general de diferentes edades (< 60-65/> 60-65 años), de ambos sexos, con un ámbito de residencia rural y urbano, de distinto nivel sociocultural y con una profesión no relacionada estrechamente con el sector sanitario. Se consideró la inclusión de pacientes que estuvieran o no operados, incluidos o no en lista de espera, y que utilizaran la asistencia del sector público o privado. La participación en los grupos fue remunerada para cubrir los gastos de desplazamiento.
Los grupos se formaron entre febrero y marzo del año 2000 en la sede del Servei Català de la Salut. Para cada grupo se citó a 10-11 personas, una moderadora (experta en conducción de grupos) y un secretario/observador, y se solicitó permiso para grabar la sesión. Se utilizó una entrevista semiestructurada con un guión preestablecido. La entrevista se inició de manera genérica (cirugía electiva), para focalizarse después en las enfermedades de estudio y, finalmente, en las listas de espera y en los criterios de priorización. Al finalizar los grupos, se recogieron mediante un cuestionario los datos sociodemográficos de todos los participantes y los de la práctica asistencial en el caso de los profesionales sanitarios.
Se realizó un análisis de contenido de la información consistente en examinar, sistemáticamente, las transcripciones, identificando y agrupando los temas que aparecieron para su posterior codificación y clasificación, y para el establecimiento de categorías (líneas temáticas y subtemáticas)3,4. Las transcripciones fueron analizadas de forma independiente por 2 revisores y la definición final de las categorías fue establecida por consenso entre todos ellos. Sólo se seleccionaron las líneas que surgieron de manera concordante entre los diferentes grupos y para ambos procedimientos (CC y ACR) o los que aparecieron de forma reiterada dentro de algún grupo.
Resultados
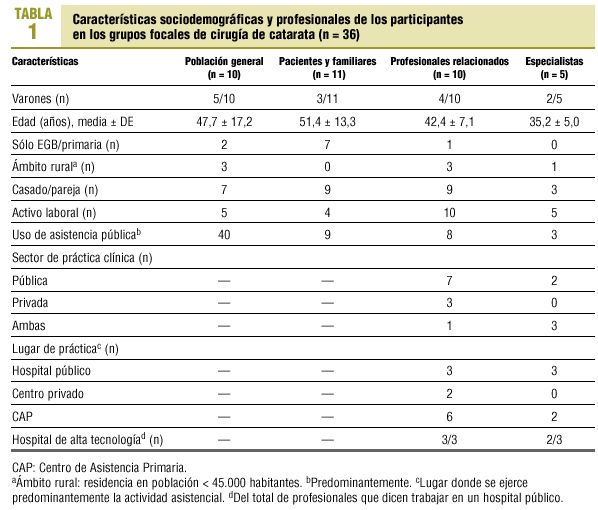
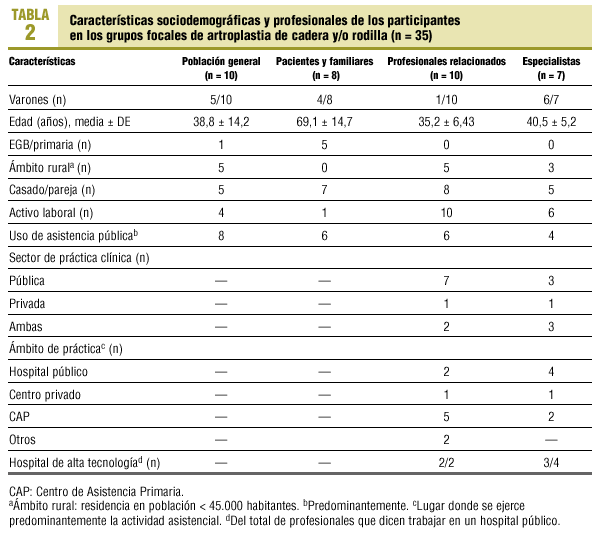
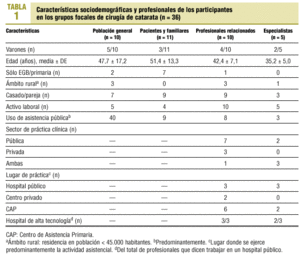
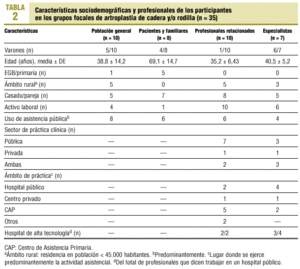
La asistencia fue desigual (55-100% de los convocados) y fue consistentemente menor en el grupo de especialistas (tablas 1 y 2).
Líneas temáticas
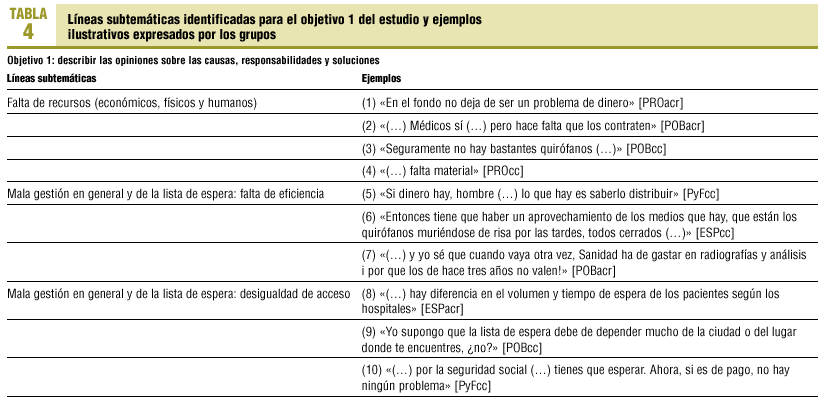
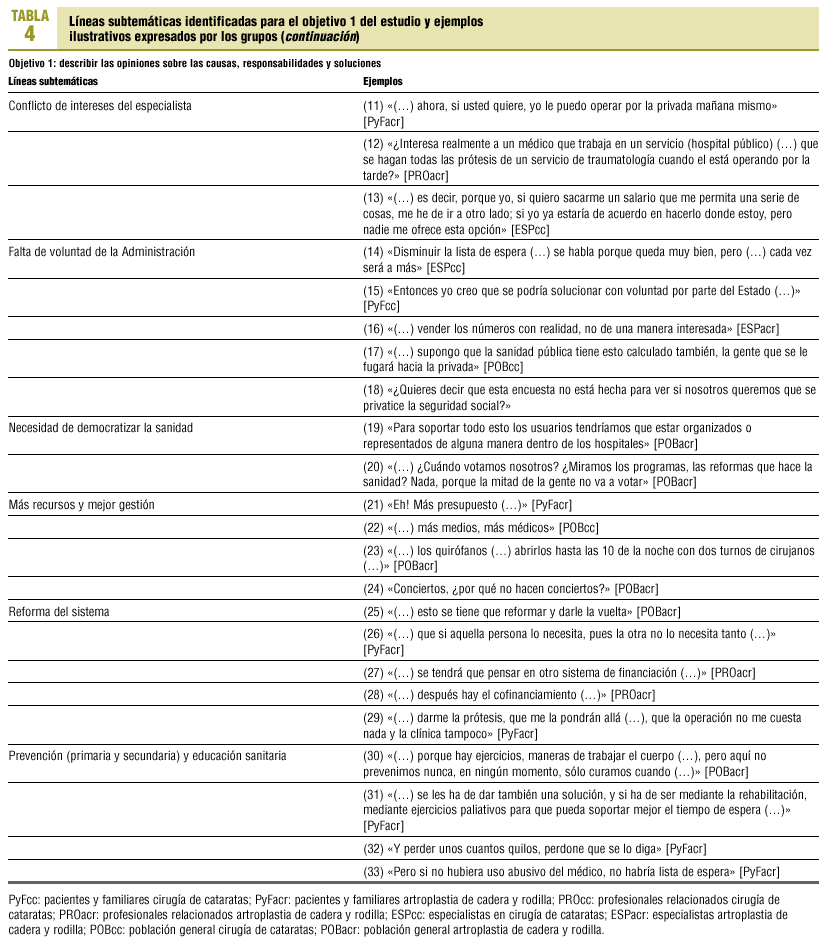
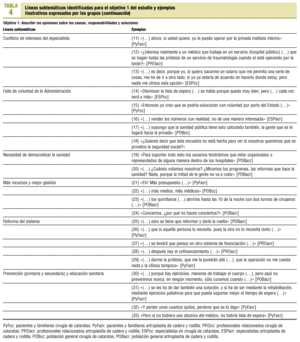
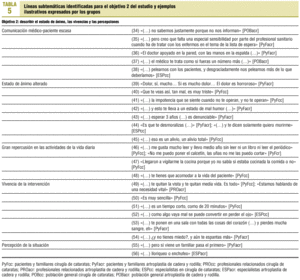
El debate se centró en 10 áreas temáticas (tabla 3). En las tablas 4-6 se presentan ejemplos textuales para cada una de ellas (identificadas a continuación con un número entre paréntesis).
1. Falta de recursos (económicos, físicos y humanos). Se destaca como la causa principal (1), ya sean humanos (2), físicos (3) o instrumentales (4). Los implicados hablan con conocimiento de causa, con indignación y, en general, en tono de resignación.
2. Falta de eficiencia. La mala distribución de los recursos (5) y su gestión ineficiente, bien sea por su infrautilización (6) bien por su mala utilización (7), lo cual genera indignación.
3. Problemas de equidad de acceso geográfico. Se atribuye a la mala organización de las listas de espera (8 y 9). Genera indignación, impotencia y rabia que la disponibilidad de recursos económicos permita al paciente acceder al sistema privado obviando las listas de espera (10). Todos los grupos consideran esta situación inadmisible.
4. Conflicto de intereses del especialista. Discutido con sentimiento de impotencia (11). Se señala la falta de incentivos económicos que ofrece el sistema público al especialista (12 y 13).
5. Voluntad de la administración. Hay coincidencia en que la administración considera el problema pero no lo soluciona (14) por falta de voluntad (15) y que presenta datos maquillados (16). Se utilizan las listas de espera como mecanismo desincentivador del uso del sistema público (17) o como una excusa para privatizar la sanidad (18). Esta actitud es vivida con resignación, preocupación e indignación.
6. Democratización de la sanidad. La mayor participación de los ciudadanos en los procesos de decisión sanitaria es un tema muy discutido por la población general de ACR, hasta el punto de que el grupo empieza y finaliza hablando del tema (19). Se relaciona con la poca implicación actual de la ciudadanía en cualquier tema social (20).
7. Más recursos y mejor gestión. Todos coinciden en que la solución a las listas de espera pasa por una mayor inversión de recursos (21), tanto humanos (22) como físicos (23). Algunos grupos apuntan la posibilidad de contratar al sector privado (24).
8. Reforma del sistema sanitario. Se aboga tanto por una reforma radical (25) como por una priorización de los pacientes en función de sus necesidades (26). También se plantea un cambio en el sistema de financiación (27) mediante contribución directa (28) e indirecta (29).
9. Prevención (primaria y secundaria) y educación. Es necesario educar a la población para prevenir la aparición de artrosis (30), pero también debe existir una prevención secundaria durante la espera (31). Se es consciente de que se debe participar durante la espera (32) y utilizar el sistema sólo en caso necesario (33).
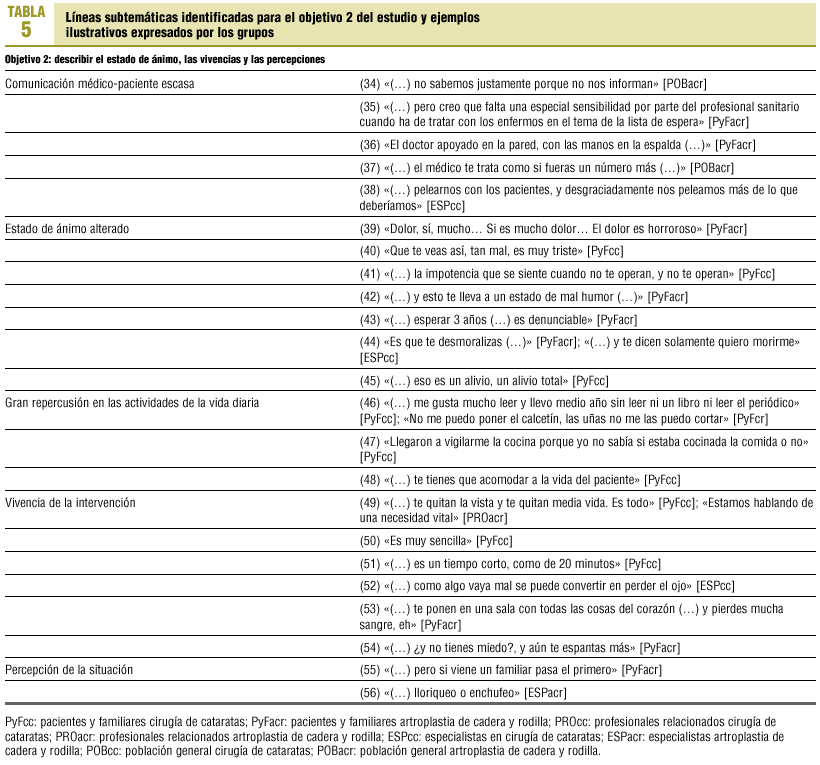
10. Comunicación médico-paciente. Existe poca información (34) y sensibilidad (35), un trato frío y distante (36), y hasta cierto punto deshumanizado (37), lo que se vive con tristeza y resignación. Los especialistas apuntan a la agresividad que la situación genera (38).
11. Estado de ánimo. Mientras que en ACR se percibe angustia, a causa del dolor (39), en el caso de la CC el sentimiento es de tristeza (40). Los pacientes sienten impotencia (41), enfado (42 y 43) y están desmoralizados y deprimidos (44). Para ambos procedimientos, tras la operación, la persona se siente más aliviada (45).
12. Repercusión en las actividades de la vida diaria. El paciente ve mermada su capacidad, tanto en su atención personal como en las labores cotidianas (46), y se crea un estado de dependencia (47) al que el familiar tiene que adaptarse (48), lo cual genera resignación e impotencia.
13. Vivencia de la intervención. Ambas intervenciones se consideran vitales (49). Fácil (50) y breve (51), pero no exenta de riesgo (52) en el caso de la CC; compleja y traumática (53), y que infunde miedo (54) en el caso de la ACR.
14. Percepción de la situación. Se señala que conocidos y familiares acceden antes a la intervención (55), y los profesionales reconocen que los pacientes que más se quejan pueden saltarse el circuito normal (56). Se acepta con resignación.
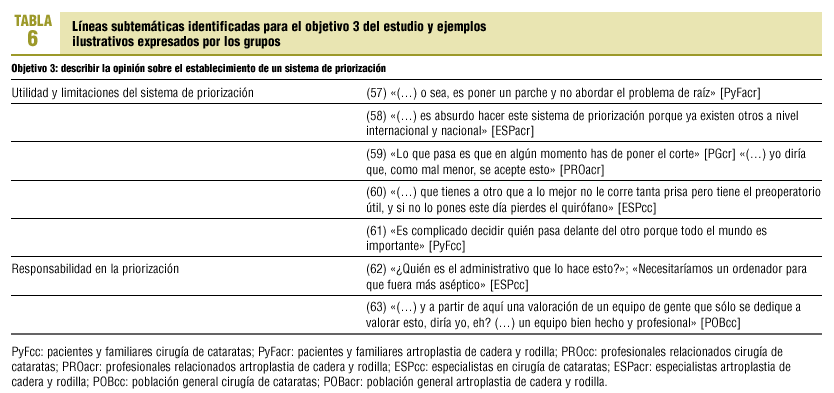
15. Utilidad y limitaciones de un nuevo sistema de priorización. Existe escepticismo general, porque no se soluciona el problema (57) o porque ya existen otros sistemas de priorización en la bibliografía científica (58), pero se reconoce la necesidad de llevar a cabo alguna iniciativa específica (59). Se duda de que resulte factible (60 y 61).
16. Responsabilidad de la priorización. En todos los grupos se propone una responsabilidad compartida. Los especialistas para ambos tratamientos abogan por un sistema aséptico (62). Los grupos de profesionales relacionados atribuyen al médico de familia un papel muy importante porque conoce la situación personal y familiar del paciente. La población general y los pacientes y familiares lo ven como una tarea difícil y delegan en los médicos (63), aunque demandan una mayor cuota de participación.
Discusión y conclusiones
Los resultados de este estudio ponen de manifiesto que las percepciones, vivencias y opiniones en torno a las listas de espera para 2 procedimientos quirúrgicos electivos, que afectan a poblaciones similares, son prácticamente las mismas. La falta de recursos, en especial de tipo económico, y su mala gestión son las principales causas identificadas por los participantes; esta percepción es compartida por los sistemas sanitarios de otros países de características similares a las del nuestro5,6. Es natural, pues, que una de las soluciones propuestas sea aumentar la dotación económica dirigida a estos procedimientos. No obstante, aunque ello puede ser efectivo a corto plazo, experiencias internacionales demuestran que no es la solución al problema6 y que incluso puede llegar a tener el efecto contrario7.
Se acusa de falta de voluntad a la autoridad sanitaria y se la responsabiliza de los desequilibrios en el volumen de las listas y en el tiempo de espera. Desde la realización del estudio, tanto en Cataluña como en el conjunto del Estado se están identificando y controlando las listas de espera de diferentes actos asistenciales para mejorar su gestión, realizando registros centralizados para canalizar flujos8,9. Sin embargo, dudamos de que, en la actualidad, la percepción de la población al respecto haya mejorado, en parte debido a que la comunicación de las actuaciones desde la administración es deficiente.
En el ámbito internacional se han propuesto diferentes iniciativas dirigidas a priorizar a los pacientes en lista de espera según su necesidad, clínica y social10-14. Al plantear esta estrategia para nuestro país se genera una sensación de escepticismo y cierta reticencia, principalmente por considerar que cada caso es especial y merecedor de la intervención. No obstante, todos los grupos coinciden en que el actual sistema de priorización no es válido. Se apunta, aunque de forma tímida, que se debe tomar medidas dirigidas a identificar a los pacientes que más necesitan estas intervenciones. Experiencias internacionales en las que se explica a la ciudadanía un sistema de priorización de pacientes bien definido (criterios y puntuaciones) muestran que la población acepta y reconoce la utilidad de sistemas de estas características13,15. Sería razonable suponer que lo mismo ocurriría en nuestro contexto. Otro aspecto relacionado es la responsabilidad del acto de priorizar. En este punto, ningún grupo asume su responsabilidad exclusiva. Esta actitud concuerda con la manifestada en otros estudios sobre establecimiento de prioridades16-18. Una explicación de la reticencia en los grupos de pacientes y familiares es que durante la discusión se percibió cierto temor a quedar excluidos si se aplicase el sistema de priorización.
Los profesionales relacionados con ambos procedimientos proponen que se promueva una mayor participación del médico de atención primaria en la selección y en la priorización de los pacientes susceptibles de ser intervenidos, debido a su mejor conocimiento de la situación personal y familiar del afectado. Esta posibilidad podría agilizar la gestión de la demanda. Un estudio previo ha puesto de manifiesto que la aplicación de criterios explícitos de priorización basados en la necesidad aplicados de forma independiente por médicos de familia y especialistas resulta en la misma ordenación de los pacientes, de manera que aquellos con puntuaciones inferiores son identificados en las consultas de atención primaria, lo que evita su derivación a los especialistas, con la consiguiente descongestión de la lista de espera19.
La comunicación deficitaria apuntada entre médicos y pacientes tiene importantes consecuencias en su satisfacción y en los resultados de salud. Diferentes estudios ponen de manifiesto que una mayor información y participación del paciente en las transacciones asistenciales mejora los resultados de salud20-23 y su satisfacción20,24-27, así como la satisfacción de los médicos28,29.
La baja tasa de participación de los especialistas en el estudio se podría interpretar como un indicador indirecto del sentimiento reivindicativo hacia las autoridades sanitarias por la presión que les suponen las listas de espera, habida cuenta de que los grupos de discusión se llevaron a cabo en la sede del Servei Català de la Salut. La repetición de estos grupos focales fue desechada por coincidir los temas identificados con los de los otros grupos, considerándose la información recogida como válida y saturada.
En conclusión, las listas de espera para procedimientos quirúrgicos electivos generan malestar social y, en especial, un sentimiento de impotencia y desánimo entre los afectados. Las principales causas de su existencia se atribuyen a la falta de recursos y a su mala gestión. No obstante, a la vista de los resultados, un abordaje multifactorial que englobe actuaciones del ámbito de la gestión (p. ej., de recursos humanos, de espacios físicos, de flujos de derivación, tanto entre atención primaria y especializada como geográfica), de la prevención secundaria y educación (p. ej., alternativas terapéuticas paliativas durante la espera, mayor información sobre el momento de acceso al sistema), así como de la comunicación (p. ej., mayor transparencia en el estado de las listas de espera, mejor información/comunicación entre médico y paciente), podría ayudar a mejorar su aceptación por parte de la ciudadanía.
Agradecimiento
Los autores expresan su agradecimiento a los participantes de los grupos focales por su colaboración. A la Sra. Marta Millaret por su valiosa tarea en la transcripción de los textos. A la Dra. M. Luisa Vázquez por aportar su conocimiento sobre el análisis de contenido. Al Dr. Jordi Alonso y el Dr. Joan Gené por la revisión y las sugerencias al artículo.