Introducción
La utilización de los servicios asistenciales entendida como la consecución de la atención proporcionada por éstos en forma de contacto asistencial es una fuente de preocupación, tanto para los gestores como para los médicos de atención primaria, ya que hay una serie de factores de utilización que no dependen de las necesidades de salud de la persona.
Estos factores son sociodemográficos, psicológicos, médicos y organizativos, y actúan como moduladores de la necesidad de salud1.
Parece ser que la edad, junto con el estado de salud, es el determinante principal del número y tipo de servicio sanitario utilizado2.
El grado de cohesión social, como el hecho de ser nativo, así como tener trabajo y el número de miembros de la familia, junto con la presencia de disfunciones psíquicas, constituyen otro factor determinante de la utilización2.
En los diferentes estudios de hiperfrecuentación revisados en la bibliografía los pacientes hiperfrecuentadores (PHF) suelen ser personas mayores de 50 años, con enfermedades crónicas y disfunciones psíquicas3,4.
En estudios más recientes se han descrito dos tipos de hiperfrecuentadores.
El tipo 1, denominado paciente demandante, es el que decide por sí mismo el número de visitas y se relaciona con tres tipos de perfiles (somatizadores, dependientes y faltos de recursos sociales).
El tipo 2, o paciente inducido por el procedimiento del mismo Equipo de Atención Primaria (EAP), que está relacionado con la práctica clínica5.
Las estrategias de los diferentes estudios para intentar disminuir la hiperutilización de estos pacientes pasa por su inclusión en las visitas programadas para descongestionar la visitas a demanda y la utilización de protocolos o guías de atención sanitaria para su seguimiento.
En nuestro centro disponemos desde hace más de 10 años de citas programadas para enfermedades crónicas, según los protocolos del centro, y en el año 2000 se inició la desburocratización de las consultas médicas mediante los programas informáticos que permiten la renovación de recetas para procesos crónicos y los partes de confirmación de incapacidad temporal.
Por ello, el objetivo de este estudio es conocer el uso que los PHF hacen de los diferentes tipos de visitas ofertados por el centro para evaluar así la actividad que generan en la consulta del médico y en enfermería y si ésta se ajusta a los protocolos de seguimiento del centro.
Material y métodos
Se incluyó en el estudio a la población mayor de 15 años atendida en el centro durante el año 2000 y definida como hiperfrecuentadora.
Se trata de un centro de atención primaria urbano con 36.408 habitantes. Para escoger la muestra a estudiar, los criterios de inclusión fueron ser mayor de 15 años y haber sido visitado en alguna ocasión en el centro durante el año 2000, por lo que el universo de la muestra eran las historias asistenciales.
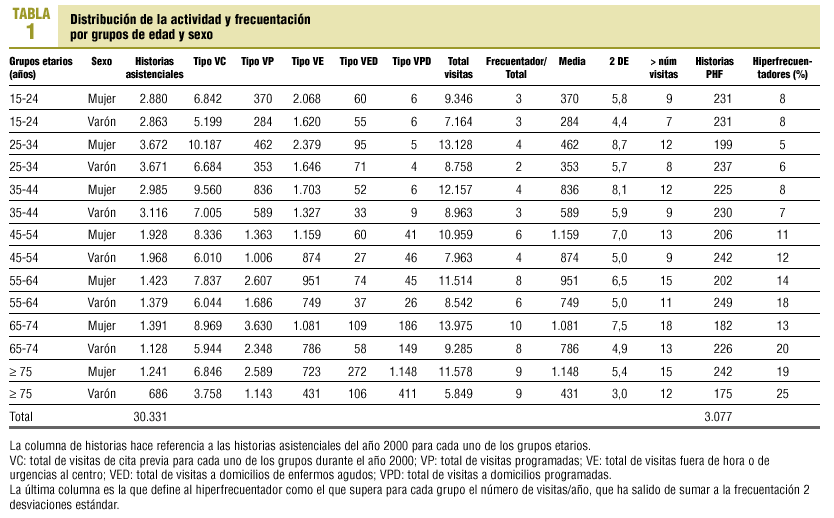
Así, siguiendo la bibliografía6, se formaron grupos etarios de 10 en 10 años, desde los 15 a los 75 años, a través de la tarjeta sanitaria individual (TSI). El universo de la muestra fue enviado al registro informático del centro, obteniéndose la frecuentación para los diferentes tipos de visitas ofertados por el centro. Se definió al hiperfrecuentador como el paciente que, para su grupo etario, superaba el número de visitas/año en 2 desviaciones estándar.
Se obtuvo un total de 3.077 PHF mayores de 15 años. De este total, mediante aleatorización sistemática se escogió a 1 de cada 3, siendo la muestra a estudiar de 1.026 PHF. Esta muestra tan amplia se ha escogido para poder obtener una muestra homogénea de todos los grupos etarios; de esta manera, se han estudiado 103 PHF de 15-24 años, 151 PHF de 25-34 años, 145 PHF de 35-44 años, 138 PHF de 45-54 años, 131 PHF de 55-64 años, 149 PHF de 65-74 años y 137 PHF mayores de 75 años.
Se revisó el curso clínico o MEAP de cada uno de ellos correspondiente al año 2000; se perdieron 72 PHF debido a fallecimiento, actitud pasiva o desplazamiento fuera de la zona, por lo que la muestra final de estudio fue de 954 PHF.
Variables analizadas
Dependientes. Número y tipos de visitas solicitadas durante el año 2000 por el registro TSI.
Independientes. Sociodemográficas (edad, sexo, entorno familiar, entorno social, nivel de estudios, barrio de residencia, inmigrantes, etc.), clínicas (motivos más frecuentes de consulta al médico y enfermería, derivación generada a especialistas y urgencias hospitalarias) y organizativas (pruebas complementarias, medicación prescrita, número de bajas y período de días de incapacidad temporal).
Al tratarse de un estudio descriptivo observacional transversal, para el análisis de los datos se ha utilizado la prueba de la *2 para la comparación de frecuencias mediante el paquete informático SPSS-PC@ (versión Release 6.1).
Resultados
Variables sociodemográficas (tabla 1)
El porcentaje de PHF en el grupo etario de 15 a 44 años es del 10%, mientras que en el grupo de 45 a 74 años es del 15% y a partir de los 75 años, del 20%.
Por sexos, en todos los grupos etarios es superior el porcentaje de varones hiperfrecuentadores, a excepción del grupo etario de 15 a 24 años, en el que el porcentaje es igual para ambos sexos (8%), y el grupo etario de 35 a 44 años, donde el porcentaje de mujeres hiperfrecuentadoras es un 1% más elevado (un 8% de mujeres y un 7% de varones). Esto es debido a que se parte de un elevado número de visitas para las mujeres de casi todos los grupos etarios; es decir, la normofrecuentación ya es alta para las mujeres entre los 25 y 65 años, aunque esta diferencia no es estadísticamente significativa.
El 50,9% de los pHF son varones, con una media de edad de 50,54 ± 19,68 años.
Un 10,1% de los PHF vive solo (± 40,28) y, de éstos, el 45,3% son mayores de 75 años. El 40% son pensionistas (± 14,38) y un 32,6% no tiene estudios (± 38,54).
El 44,3% de los PHF pertenece al barrio más cercano al centro ± 1,36, el 1,5 ± 0,55% son inmigrantes y, de éstos, el 67% son magrebíes.
Variables clínicas
En un 86,3% de los PHF se encuentra registrado algún factor de riesgo, con una media de 2,38 ± 1,99 y un intervalo de confianza (IC) del 95% de 0,81-3,93.
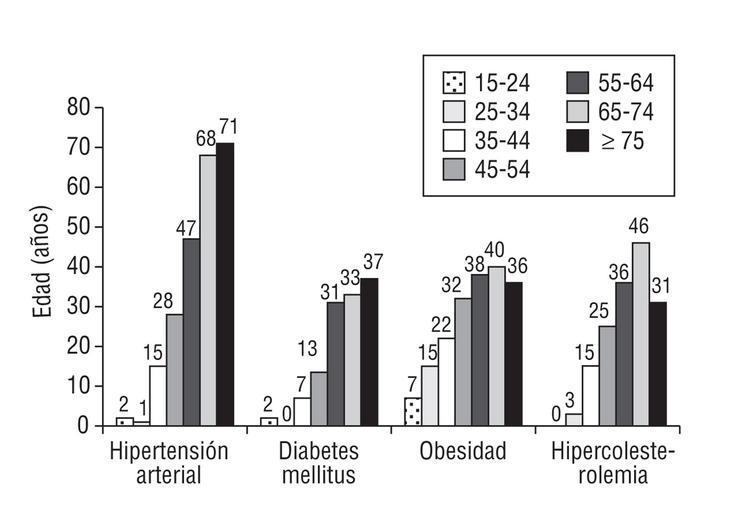
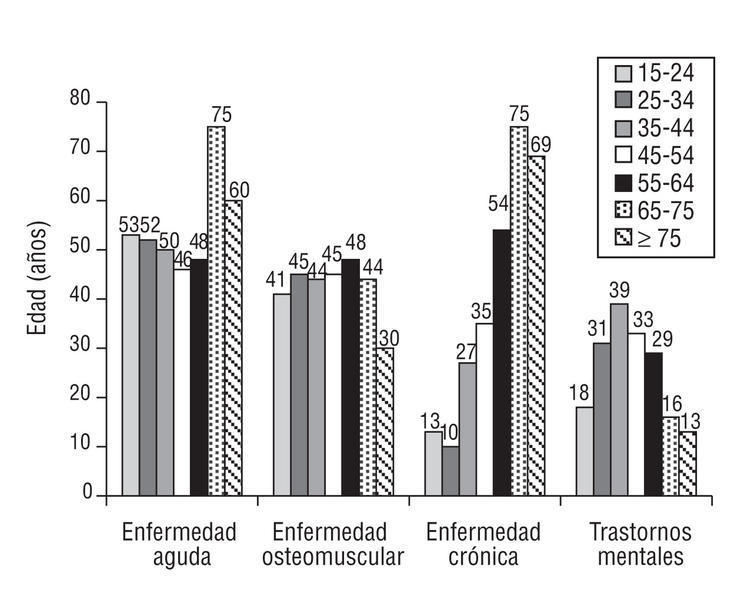
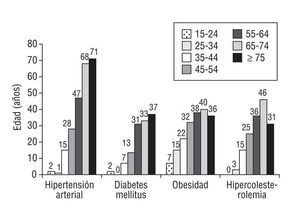
Al valorar cada uno de los factores de riesgo, se aprecia que la hipertensión arterial aumenta con la edad. Así, el 70% de los PHF > 65 años son hipertensos. El 30% de los PHF > 55 años son diabéticos, obesos y tienen hipercolesterolemia (p < 0,002; fig. 1).
Figura 1. Factores de riesgo por grupos etarios (porcentaje de hiperfrecuentadores de cada grupo etario que tienen registrado cada factor de riesgo). Los valores corresponden a medias de frecuencias (p < 0,002; *2).
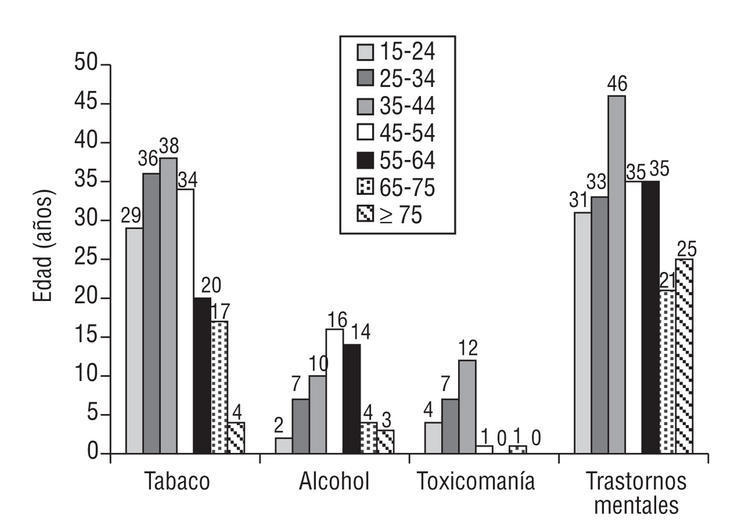
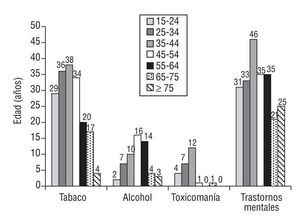
El 27% de los PHF entre 15-24 años y el 35% de los de 25-44 años son fumadores, mientras que el tabaquismo desciende al 20% a partir de los 55 años (fig. 2).
Figura 2. Factores de riesgo por grupos etarios (porcentaje de hiperfrecuentadores de cada grupo etario que tienen registrado cada factor de riesgo). Los valores corresponden a medias de frecuencias (p < 0,002; *2).
En el 10% de los PHF de 35-44 años y en el 15% de los de 45-64 años se encuentra registrado el factor de riesgo alcoholismo. En el 13% de los PHF entre 35-44 años se observa el factor de riesgo toxicomanías (fig. 2).
Asimismo, el 20% de todos los grupos etarios y el 50% de los PHF entre 35-44 años presentan riesgo de trastorno mental (p < 0,002; fig. 2).
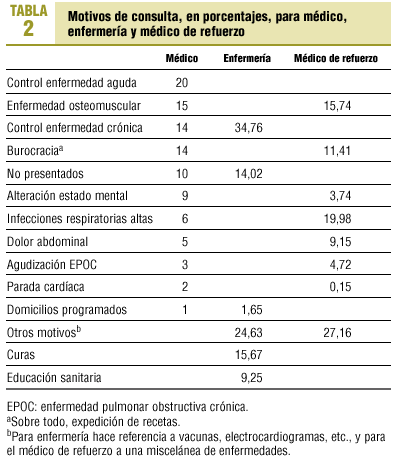
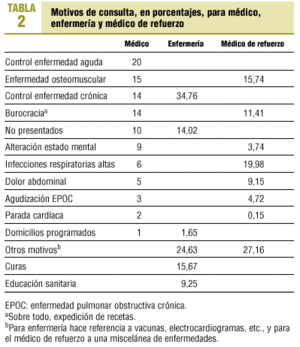
Los 954 PHF estudiados generaron una media de 9,64 visitas al médico/año (IC del 95%, 8,09-11,19), 4,15 visitas de enfermería/año (IC del 95%, 2,60-5,70) y 1,60 visitas al médico fuera de hora/año (IC del 95%, 0,05-3,15), sumando, por tanto, una media de 15,39 visitas al centro durante el año 2000. Los motivos de consulta al médico se exponen en la tabla 2.
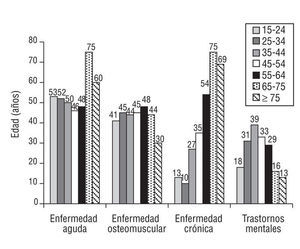
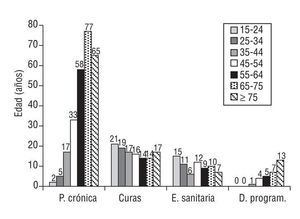
Respecto a los motivos de consulta por grupos etarios, el seguimiento de la enfermedad aguda es bastante homogéneo, ya que el 50% de los PHF de cada grupo consulta para el seguimiento de alguna enfermedad aguda (fig. 3).
Figura 3. Motivos de consulta al médico por grupos etarios (porcentaje de hiperfrecuentadores de cada grupo etario para cada motivo de consulta). Los valores corresponden a medias de frecuencias (p < 0,004; *2).
Las enfermedades osteomusculares también son bastante homogéneas y el 40% de los PHF de todos los grupos consulta por este motivo (fig. 3).
En cuanto a las enfermedades crónicas, el 50% de los PHF a partir de los 55 años, el 75% de los PHF entre 65-74 años y el 70% de los PHF >= 75 años requieren controles para ello; estos 3 grupos etarios son los que presentan un mayor porcentaje de PHF hipertensos, diabéticos, obesos y dislipémicos (fig. 3).
Respecto a las consultas por trastornos mentales, destaca que un 39% de los pacientes entre 35-44 años
consulta por este motivo y es el grupo etario que más consulta, seguido del grupo de 45-54 años (p < 0,004; fig. 3). Los motivos de consulta a enfermería se exponen en la tabla 2.
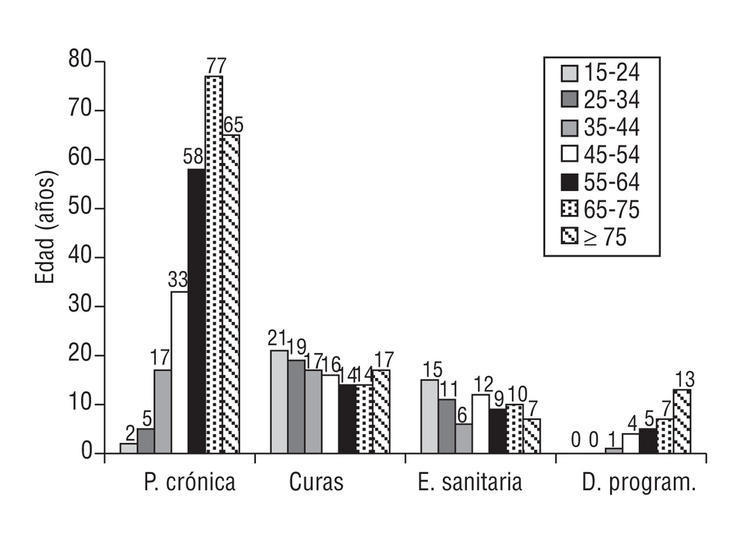
Por grupos etarios, el 30% de los PHF entre 45-54 años, el 57% de los de 55-64 años, el 78% de los de 65-74 años y el 63% de los >= 75 años son seguidos por enfermería debido a alguna enfermedad crónica (fig. 4).
Figura 4. . Motivos de consulta de enfermería por grupos etarios (porcentaje de hiperfrecuentadores de cada grupo etario para cada motivo de consulta). Los valores corresponden a medias de frecuencia (p < 0,004; *2).
En cuanto a las curas de enfermería, el grupo etario que más consulta es el de 15-24 años, con un 20% de PHF, seguido del de 25-34 años, con un 16% y del de >= 75 años, con un 13% de PHF (fig. 4).
En el término «educación sanitaria» está incluido el programa de actividades de prevención y promoción de la salud (PAPPS), la enseñanza de técnicas inhalatorias y las dietas hipocalóricas; se observa que el grupo etario que más consulta es el de 15-24 años, con un 15% de PHF, seguido del grupo de 45-54 años, con un 12% y el grupo de 65-74 años, con un 10% de PHF (fig. 4).
Finalmente, el número de visitas domiciliarias programadas por enfermería se incrementa con la edad, aumentando del 0% hasta los 44 años al 10% en los PHF >= 75 años (p < 0,004; fig. 4.)
Los motivos de consulta al médico fuera de hora (servicio ofertado por el centro para los pacientes que no tienen hora para su médico ese día y creen tener una «urgencia») se exponen en la tabla 2.
Variables organizativas
En cuanto a las pruebas complementarias pedidas por el médico, obtenemos una media de 1 ± 0,96 analíticas por PHF/año y una media de 0,68 ± 0,95 pruebas de imagen PHF/año, el 48,38% de las cuales son placas simples.
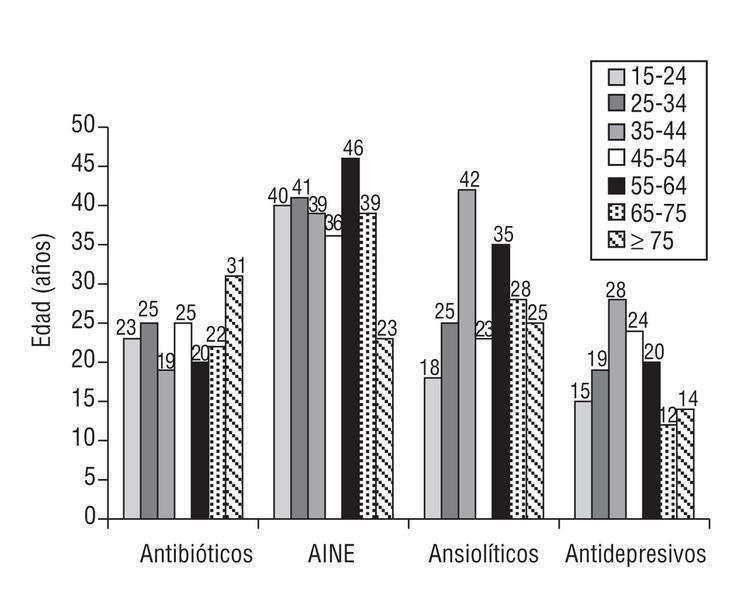
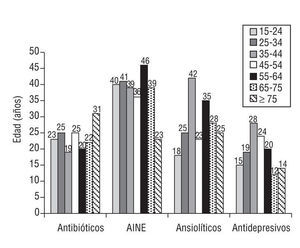
Alguna vez durante el año 2000 el médico prescribió antibióticos a un 23,5% de los PHF, antiinflamatorios no esteroideos (AINE) a un 37,4%, analgésicos a un 46,8%, ansiolíticos a un 28,2% y antidepresivos a un 18,9%. Por grupos etarios, la prescripción de antibióticos es bastante homogénea, ya que éstos han sido prescritos al 20% de los PHF de cada grupo etario (fig. 5).
Figura 5. Medicamentos por grupos etarios (porcentaje de hiperfrecuentadores de cada grupo etario por cada medicamento prescrito). Los valores corresponden a medias de frecuencia (p < 0,002; *2).
En cuanto a los AINE, éstos se han prescrito al 35% de los PHF de todos los grupos etarios (fig. 5).
Alrededor del 20% de los PHF de todos los grupos etarios han recibido ansiolíticos, destacando el grupo de 35-44 años, con el 43% de PHF, como el que más ha recibido (fig. 5).
En cuanto a los antidepresivos, destacaremos que se han prescrito a un 15% de los PHF de 15-24 años, siendo el grupo etario de 35-44 años el que más prescripciones ha recibido, con un 28% de los casos (p < 0,002; fig. 5).
En cuanto a la incapacidad temporal, se obtiene una media de 0,5 ± 0,89 bajas PHF/año con un período medio de 49,4 ± 113,69 días de baja PHF/año.
En cuanto a las pruebas complementarias pedidas por el médico fuera de hora, se obtiene una media de 0,04 ± 0,26 analíticas PHF/año y una media de 0,024 ± 0,20 pruebas de imagen PHF/año, todas correspondientes a placas simples. De la medicación prescrita por este médico, un 28% son analgésicos, un 19,6% AINE, un 19,4% antibióticos, un 5% ansiolíticos, un 2,9% antidepresivos y un 2,9% clasificados como otros.
Respecto a las derivaciones, se obtiene una media de 0,89 derivaciones PHF/año (IC del 95%, 0,67-2,43), y el traumatólogo es el especialista al que más se ha derivado, con un 13,92% de derivaciones, seguido del oftalmólogo, con un 11,89%, el psiquiatra, con un 9,38%, el otorrinolaringólogo, con un 7,98%, el neurólogo, con un 7,19%, el odontólogo, con un 5,16%, el ginecólogo, con un 4,53%, el cirujano, con un 4,85%, el reumatólogo, con un 4,22%, el neumólogo, con un 4,06% y el cardiólogo, con un 3,75%.
Finalmente, en el 30,3 ± 44,82% de los PHF se ha registrado alguna visita a un servicio de urgencias hospitalario en el año 2000. El motivo más frecuente fue la consulta por alguna enfermedad osteomuscular en un 34,29% de los casos. En un 10,6 ± 0,47% de los PHF se ha registrado algún ingreso hospitalario.
Discusión
Debemos tener en cuenta que los resultados se han obtenido de los datos registrados en las historias clínicas, lo que puede conllevar un sesgo de información por infrarregistro en algunos casos.
La distribución de la variable «frecuentación», entendida como el número de visitas que realiza un individuo a un servicio sanitario dado, no sigue una distribución normal y en diferentes estudios se ha demostrado que son un pequeño número de individuos los que generan la mayor parte de visitas7.
En nuestro estudio se observa que un 12% de los pacientes que fueron visitados durante el año 2000 generó el 43% de la actividad asistencial del centro. Estos datos son similares a los observados en diferentes estudios de ámbito internacional realizados en Finlandia, Canadá y Estados Unidos, donde un 12-13,7% de los pacientes consume el 46-50% de las visitas8.
Se constata que la edad es un factor predictivo de frecuentación: a mayor edad, mayor utilización. También se observa una diferencia en cuanto a los distintos tipos de visitas y la edad. Así, hasta los 55 años no hay una mayor utilización de las visitas programadas y a partir de los 65 años se incrementa la de los domicilios programados. Estas visitas son más utilizadas por las mujeres, lo que puede hacer pensar que existe una mayor prevalencia de enfermedades crónicas, como hipertensión arterial o diabetes mellitus tipo 2 en las mujeres, o que éstas se adhieren mejor a los protocolos de seguimiento del centro acudiendo más a las visitas programadas que los varones, siempre teniendo en cuenta las tasas de mayor supervivencia de las mujeres frente a las de los varones. Por otro lado, las mujeres tienen una peor percepción subjetiva de su salud, lo que puede conllevar un mayor número de consultas.
Así pues, la mujer hace un mayor uso de los servicios sanitarios de los 35 a los 75 años, edad a la que se iguala con el varón, hecho ya observado en estudios anteriores6.
El perfil del PHF que revela el presente estudio no se diferencia del de otros estudios9,10: es una persona de mediana edad, con un bajo nivel de estudios, que pertenece a una familia nuclear, vive en el barrio más cercano al centro, padece alguna enfermedad crónica y tiene una disfunción psiquíca.
Realiza una media de 15 consultas al año y utiliza con frecuencia la cita previa, pero también la visita programada para el médico y enfermería.
Esto hace pensar que un aumento de la oferta de servicios conlleva un incremento directo de la demanda y no ayuda a disminuir la frecuentación; en anteriores estudios9,11 se había propuesto aumentar las consultas programadas para los pacientes con enfermedades crónicas como salida para disminuir la frecuentación de la cita previa; sin embargo, en este estudio se observa que esto no funciona porque sigue habiendo una alta utilización de la cita previa y, al mismo tiempo, los mismos usuarios utilizan la cita programada. Esto es debido a que la inclusión de los frecuentadores en los protocolos de seguimiento hace que aumente el número de frecuentadores inducidos. Asimismo, si tenemos en cuenta que las citas programadas tienen un mayor tiempo por consulta (15 min), estos pacientes no sólo hiperfrecuentan, sino que consumen un mayor porcentaje del tiempo del profesional. Esto confirma lo que en estudios anteriores ya se objetivaba: que la inclusión de pacientes con enfermedades crónicas en visitas programadas disminuía la demanda a costa de un incremento en el número total de consultas por la aparición de las nuevas visitas programadas de enfermería y medicina11.
De este estudio también se desprende que el principal motivo de consulta a enfermería es el seguimiento de pacientes crónicos de 55 años o más; por tanto, se debería revisar la función de la enfermería encaminándola hacia la educación sanitaria. Además, se debe promover la educación, tanto individual como grupal, de las diferentes enfermedades crónicas (diabetes mellitus, enfermedad pulmonar obstructiva crónica), ya que el fomento del autocuidado es una medida de control de la frecuentación.
En este estudio se obtiene una media de 1 analítica/ PHF/año; según el protocolo y las guías de práctica clínica, los pacientes con hipertensión arterial, dislipemia o diabetes mellitus ya la necesitan. Sin embargo, no es lo mismo generar ese consumo de laboratorio, radiología, farmacia, etc., en el 50% que en el 100% de la población12. Una de las medidas de control de la frecuentación es la utilización de guías de práctica clínica; sin embargo, esto nos hace ser más intervencionistas y nos queda la duda de si sería o no pertinente realizar 1 analítica/PHF/año con un buen control de las enfermedades crónicas.
Ya se dispone de estudios que apuntan que la investigación futura sobre las guías de práctica clínica debe considerar la manera de incorporar las preferencias de los pacientes, los costes de la asistencia y su adaptación al caso clínico individual13.
Otro de los tipos de visita ofertados por el centro es la que se realiza fuera de horas y que utilizan los pacientes que no tienen cita para el día y se consideran «necesitados» de atención. La utilización por los PHF es de menos de 2 visitas/año, lo cual es indicativo de que la agenda de los profesionales ofrece a la población un acceso amplio a lo largo de la semana y a lo ancho del horario del centro, disminuyendo los casos sin cita previa. Sin embargo, también es posible que el PHF, por ser un paciente con una enfermedad crónica, al ser incorporado en las citas programadas y los seguimientos, no se considere tan «necesitado» de atención como para hiperutilizar también el servicio de fuera de horas.
Asimismo, se observa que la población que más consulta, tanto a su médico como al médico de refuerzo por alteraciones del estado mental, es la de 35-44 años, que también es la principal consumidora de ansiolíticos y antidepresivos y el grupo con más toxicomanías. La mayoría de las alteraciones mentales en este grupo son trastornos adaptativos secundarios a la frustración social y laboral asociada al estilo de vida actual. La empatía y la posibilidad de disponer de mayor tiempo de asistencia por visita para dedicarlo al apoyo psicológico del médico podrían ser útiles para disminuir no sólo la hiperutilización de los servicios sanitarios por este grupo, sino también para disminuir el consumo de psicofármacos. La efectividad de esta estrategia podría ser objeto de otro estudio.
Intentar disminuir la hiperfrecuentación es una tarea ardua porque se debe integrar las necesidades de la población con la organización del equipo y porque el aumento de la oferta conlleva un incremento de la demanda que, si no se sabe canalizar, puede llevar al colapso del servicio por los mismos usuarios.
Existen ya estudios sobre la demanda que proponen como medio para controlar la frecuentación la creación de lo que llaman «La Agenda de Calidad»12. Con ella proponen controlar el 65% de todas las citas diarias en un centro de atención primaria, controlando así el 65% de la demanda, su presión y su flujo. Se basa en controlar al frecuentador inducido aumentando la resolución de los procesos administrativos y evitando las demoras entre las fases de atención de su episodio, ajustando los tiempos de recepción de las pruebas a las visitas sucesivas.
Según afirman, «La Agenda de Calidad» nos es sinónimo de informatización, sino de organización12. Pero sí que es cierto que la informatización permite mejorar de manera importante el acceso a las agendas y la ordenación y manejo de los datos necesarios para disminuir las visitas del frecuentador inducido.
Existe ya algún estudio sobre la manera de utilizar la informatización como herramienta de análisis de los indicadores de utilización: el software integral de la atención primaria. Este sistema utiliza como base los datos generados por el paquete informático para la gestión integral de la atención primaria OMI-AP14. El sistema permite analizar la información sobre frecuentación de una manera exhaustiva, sirviendo como apoyo a la toma de decisiones14.
Por ello, la informatización de los centros de atención primaria puede ser una medida de control de la frecuentación, ya que los facultativos, planificadores y gestores pueden conocer al momento las características de sus cupos, identificar individualmente a los usuarios con mayor frecuentación y conocer la demanda «autoinducida» por el propio facultativo, de manera que pueda optimizar su ejercicio profesional14.
El futuro de la atención primaria pasa, pues, por la información.