Introducción
Las enfermedades crónicas representan uno de los principales retos a los que tienen que hacer frente los sistemas sanitarios. La prolongación de la esperanza de vida se ha acompañado de un importante incremento en la prevalencia de enfermedades crónicas. El impacto de las enfermedades crónicas es doble. En primer lugar, por la limitación de la calidad de vida y el estado funcional de las personas que las presentan. En segundo lugar, porque la atención a las enfermedades crónicas representaría el 75% del gasto sanitario en los países desarrollados. Más del 80% del gasto farmacéutico o de las visitas médicas está relacionado con estos problemas.
Aunque hay tratamientos eficaces para el control de estas enfermedades1, por desgracia, las oportunidades de mejora en el control de éstas no son formidables2,3. Realmente, nuestros sistemas sanitarios todavía no llegan a incorporar la mejor atención sanitaria contemporánea a la práctica médica habitual. La asistencia a las enfermedades crónicas es enormemente costosa, pero poco efectiva.
El objetivo de este trabajo es investigar la efectividad de diferentes intervenciones destinadas a mejorar la calidad y el resultados del tratamiento de las enfermedades crónicas, en concreto el asma, la diabetes, la hipertensión arterial y la insuficiencia cardíaca. Se evaluará la efectividad de cada una de las posibles intervenciones y su combinación.
Pacientes y método
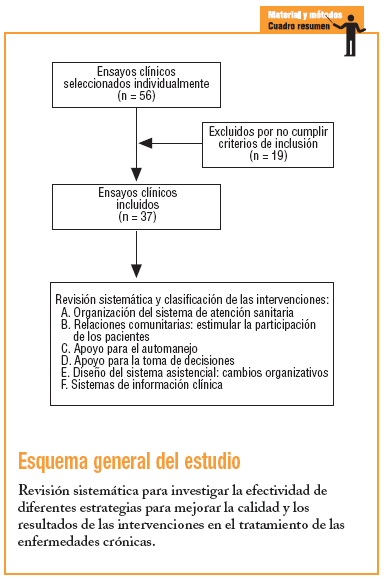
Para sintetizar la evidencia de la bibliografía científica se desarrolló un modelo conceptual que clasificó las intervenciones de mejora de la efectividad y calidad del tratamiento de las enfermedades crónicas. Se consideraron 6 grupos, que son los propuestos por Wagner, del McCall Institute for Health Care Innovation (www.improvingchroniccare.org), en su modelo de atención a las enfermedades crónicas. Las categorías específicas que se incluyen en cada dominio son:
A. Organización del sistema de atención sanitaria: hace referencia al sistema global de prestación de asistencia sanitaria orientado al control de las enfermedades crónicas. Apoyo visible a la mejora en todos niveles de la organización (promocionando estrategias de mejora, incentivos, acuerdos, etc.).
B. Relaciones comunitarias: relaciones entre el sistema de prestación de servicios de salud con recursos de la comunidad para estimular la participación de los pacientes en dichos programas.
C. Apoyo para el autotratamiento: incremento de la capacidad de las familias y los pacientes para hacer frente al reto de vivir y tratar sus enfermedades crónicas.
D. Apoyos para la toma de decisiones: basados en las pruebas científicas mediante la introducción de guías de práctica clínica compartidas entre pacientes y profesionales.
E. Diseño del sistema asistencial: introducción de cambios en la práctica de la organización para tener un impacto en los servicios que se prestan. Definir papeles y distribuir tareas entre sus miembros, utilizar interacciones planificadas para apoyar una asistencia sanitaria basada en la evidencia, proporcionar servicios de gestión clínica de casos en pacientes complejos y asegurar un seguimiento regular por el equipo asistencial.
F. Sistemas de información clínica: diseños de sistemas de información útiles, tanto para pacientes como para profesionales, que permitan conocer la población y diseñar programas proactivos, así como sistemas de alerta y guías actualizadas de acceso para pacientes y profesionales que, al mismo tiempo, sirvan para controlar al grupo asistencial.
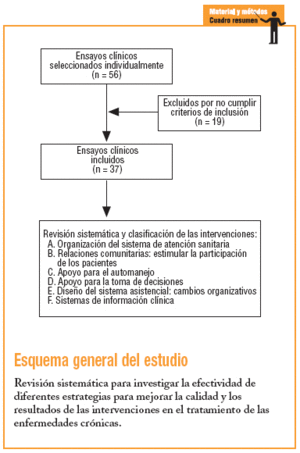
La búsqueda de los artículos se ha realizado con las restricciones de lengua española e inglesa y la limitación temporal de artículos publicados desde enero de 1998 hasta el 25 de agosto de 2003, en la base de datos Medline. Debía tratarse de intervenciones en 4 enfermedades: diabetes, asma, hipertensión arterial e insuficiencia cardíaca congestiva. En un primer paso se descartaron los estudios sin resumen disponible en las bases de datos electrónicas. Los artículos que cumplían los criterios de inclusión fueron examinados exhaustivamente para descartar duplicidad de publicación o redundancias, y evaluados de forma cualitativa atendiendo al diseño y la capacidad para responder coherentemente a la pregunta de investigación planteada. Dos autores llevaron a cabo estas tareas de forma independiente. Revisaron los artículos, extrajeron los datos y resolvieron los desacuerdos por consenso.
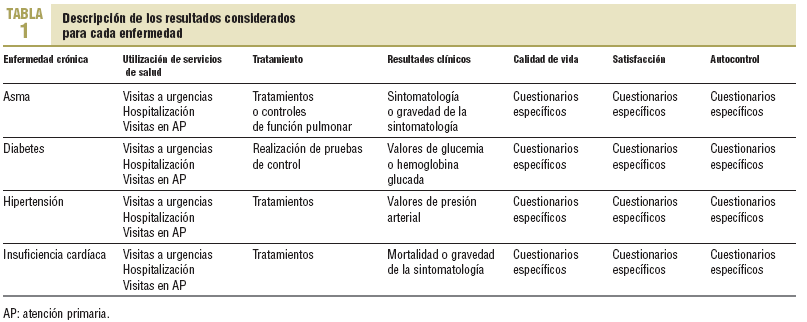
Los criterios de inclusión fueron: estudios prospectivos controlados que definieran medidas objetivas de efecto y resultados. La publicación debía presentar datos clínicos primarios. Los resultados se presentan en forma de datos cuantitativos y cualitativos y expresan nítidamente la proporción de pacientes con enfermedades crónicas que reciben la intervención objeto de análisis, y se compara esta proporción con la de un grupo control que no la recibe. Se incluyeron estudios que analizaban el efecto de intervenciones para mejorar la calidad, la utilización de los servicios de salud, el tratamiento o los resultados del tratamiento de las enfermedades crónicas de forma independiente, así como las que evaluaban el efecto de intervenciones que incluían otros objetivos, como podría ser el incremento en la utilización de intervenciones de prevención o promoción de la salud. En el caso de diversos períodos de análisis, se consideró el más prolongado. En el caso de estudios que comparaban los resultados de diversas intervenciones, se compararon los resultados de las diversas intervenciones consideradas. En la tabla 1 se exponen los resultados evaluados para cada enfermedad. Se consideró que los resultados eran positivos cuando al final del período de seguimiento se hallaban diferencias estadísticamente significativas entre lo que se observaba en el grupo de intervención y lo que se observaba en el grupo control
.Resultados
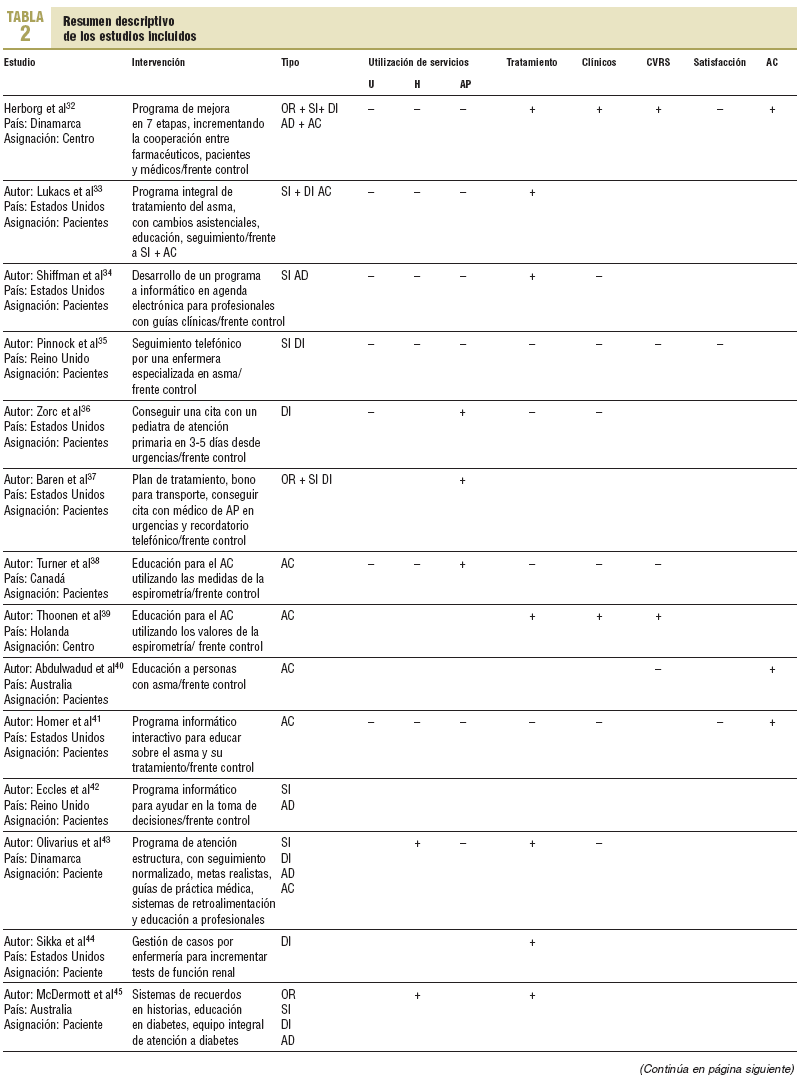
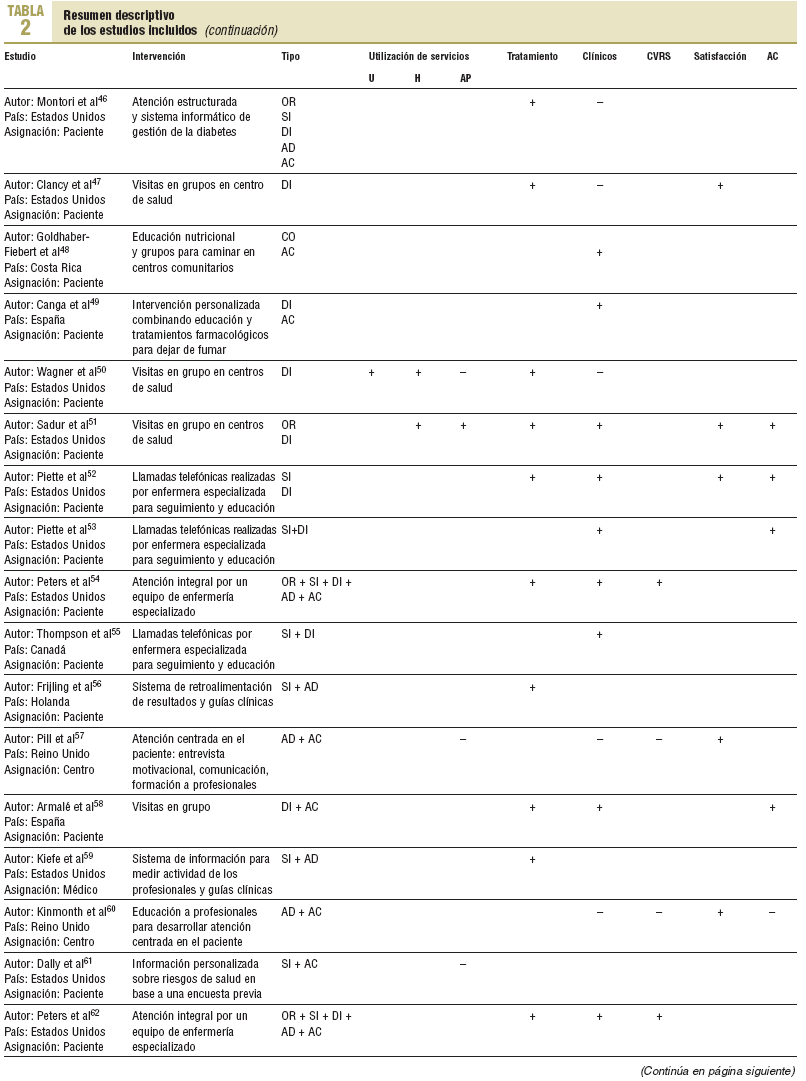
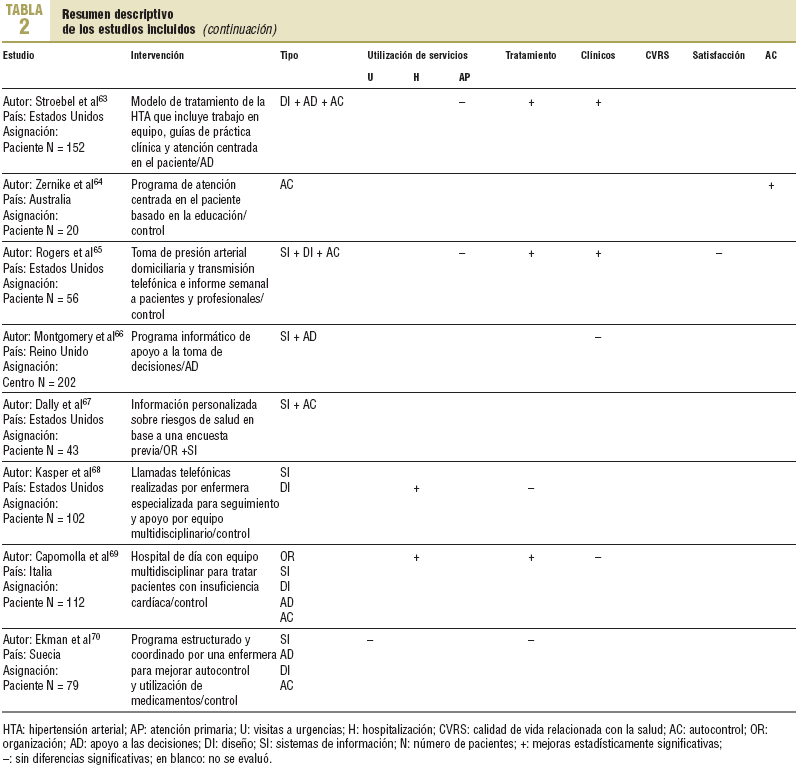
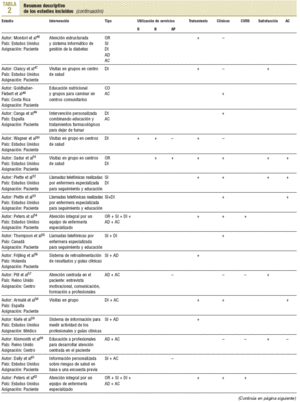
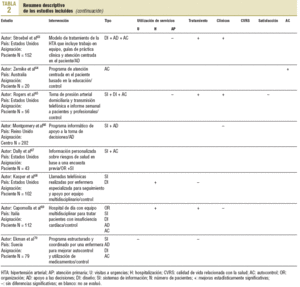
En total, 37 artículos cumplían los criterios de inclusión. En un caso, el trabajo incluía 2 grupos diferenciados de pacientes, uno con diabetes y otro con hipertensión, y sus resultados se analizaban de forma independiente, por lo que se ha considerado como 2 intervenciones. Por ello, se analizan 38 intervenciones. El resumen descriptivo de éstas se muestra en la tabla 232-70.
El problema más frecuentemente analizado, tanto en número de artículos como de pacientes, es la diabetes, que representa el 50% del total de pacientes. Los menos frecuentes son los de hipertensión e insuficiencia cardíaca. Las muestras analizadas se distribuían de 1.129 a 20. Un trabajo no precisaba la muestra analizada. En 31 de las intervenciones analizadas, los resultados se comparaban con grupos control con atención usual. El rango de períodos de seguimiento fue de 72 meses a 14 días. La edad media de las muestras analizadas osciló de 8 a 76 años. Globalmente, las mujeres representaban el 60% de los casos analizados. La procedencia de los casos era muy diversa, con un 55,3% de Estados Unidos y Canadá y un 34,2% de Europa.
Las intervenciones puestas en marcha y analizadas con más frecuencia eran las de diseño asistencial, seguidas de las de sistemas de información y apoyo a la toma de decisiones. Las que se analizaron en un mayor número de pacientes fueron las de sistemas de información. Sólo se ha incluido una intervención con estrategia comunitaria. El número de estrategias más frecuentemente analizadas fue de 2. Le siguen, por orden de frecuencia, los estudios que analizan el efecto de una sola estrategia de intervención.
Los estudios con intervenciones de cambios organizativos y de diseño de la práctica asistencial son los que alcanzan mejores resultados, especialmente para conseguir mejoras en el tratamiento clínico. Los estudios con intervenciones más complejas en función del número de estrategias que incorporan (3, 4 o 5) obtienen resultados muy consistentes en términos de indicadores de tratamientos y buenos en resultados clínicos. Sin embargo, no son tan buenos en la utilización de los servicios de salud.
También puede apreciarse que los estudios con buenos resultados en tratamiento clínico que alcanzan buenos resultados en indicadores de autocontrol tienen buenos resultados en los indicadores de control clínico. Habitualmente, además, estas intervenciones suelen presentar resultados positivos también en calidad de vida o satisfacción.
Con respecto a los indicadores de utilización de servicios, los resultados son poco relevantes, especialmente en atención primaria y urgencias. En las hospitalizaciones, los resultados que se obtienen son un poco más favorables. En los casos de mejora en la utilización de hospitales parece observarse una cierta relación con los indicadores de control y tratamiento. Puede observarse que en muchas ocasiones se obtienen buenos resultados en términos de tratamiento y resultados clínicos y, sin embargo, no se observan resultados positivos en las visitas a atención primaria.
Los indicadores de calidad de vida, satisfacción o autocontrol son los que con menos frecuencia se analizan en los estudios incluidos, aunque los resultados que se obtienen son más positivos que los de utilización de servicios. Puede observarse que los resultados de los indicadores de calidad de vida están directamente relacionados con los resultados de tratamiento y con los indicadores clínicos.
En general, parece que cualquiera de las estrategias consideradas puede conseguir cambios favorables en términos de tratamiento de las enfermedades. No obstante, la estrategia que aparece con una mayor consistencia para conseguir cambios en resultados en salud, calidad de vida y autocontrol, sería la de diseño asistencial. Se consiguen buenos resultados en autocontrol con las estrategias de sistemas de información, diseño y autocontrol. Para la utilización de servicios de salud, las estrategias de organización son las que tienen efectos más consistentes.
Discusión
Los resultados de esta revisión ponen de manifiesto que hay intervenciones que logran mejoras en la atención de los pacientes crónicos. Las intervenciones que incluyen estrategias de organización, de diseño de los sistemas de prestación de servicios o que potencian los autocuidados por parte de los pacientes mejoran tanto el tratamiento como los resultados clínicos y la capacidad de desarrollar un papel más activo por parte de los pacientes. También cabe destacar que, para que las intervenciones tengan éxito, una sola estrategia no es suficiente.
Las intervenciones que funcionan ofrecen lo que teóricamente habría que aportar al tratamiento de las enfermedades crónicas43: relación continua con los pacientes, gestión clínica efectiva, información y apoyo continuo para los autocuidados, valoración periódica de la evolución de la enfermedad, plan compartido de cuidados o seguimiento activo. Sin embargo, en muchas ocasiones, los pacientes crónicos reciben una atención fragmentada y discontinua, con descoordinación y falta de comunicación entre profesionales y ámbitos asistenciales, deficiencias en la gestión clínica, falta de información y apoyo para asumir el autocontrol, y ausencia de un seguimiento activo de los problemas.
Las principales limitaciones de este estudio están relacionadas con la heterogeneidad de los estudios incluidos, tanto en la intervenciones realizadas como en los resultados analizados, las características de los pacientes o los entornos y los sistemas sanitarios donde se han llevado a cabo. Otro factor que se debe tener en cuenta es si los ensayos clínicos son el diseño más apropiado para poder evaluar intervenciones complejas, como las que se consideran en esta revisión44, ya que hay problemas para desarrollar, identificar, documentar y reproducir la intervención.
En revisiones llevadas a cabo previamente se ha evaluado la capacidad de los sistemas sanitarios para ofrecer una atención efectiva a las enfermedades crónicas. Respecto a la educación, se ha comprobado que mejora la capacidad de autotratamiento en los pacientes, pero son las intervenciones más complejas las que conseguían buenos resultados45. Las intervenciones educativas incrementan la capacidad de autotratamiento de los pacientes cuando su objetivo es estimular su participación activa46 y no la mera transmisión de información47. Su efecto positivo está muy relacionado con el tiempo de contacto entre paciente y profesional48. Además, funciona cuando se integra con otro tipo de intervenciones, tanto sobre el sistema como sobre los profesionales49. Este tipo de intervenciones consigue cambios en la calidad de vida y la utilización de los servicios de salud50, mejora la evolución de la enfermedad y la percepción de autocontrol, y reduce la sintomatología y la limitación de la actividad51. También se ha comprobado el efecto positivo de los equipos multidisciplinarios52. Igualmente, se ha podido comprobar que, en los pacientes, los recuerdos o incentivos financieros pueden ofrecen buenos resultados53.
Las intervenciones sobre los profesionales mediante educación, devolución de la información, alertas o recordatorios mejoran su adhesión a las guías de práctica clínica y el control de los pacientes, aunque parece que pueden tener efectos más positivos los sistemas de recordatorios electrónicos que los sistemas de devolución de la información54. Las intervenciones para mejorar la aplicación en la práctica de las guías o de la evidencia científica pueden tener un efecto leve (formación médica continuada tradicional, envíos por correo), moderado (evaluación y devolución de la información dirigida a profesionales específicos y por pares o líderes de opinión), o importante (sistemas de recuerdos, visitas organizadas o intervenciones múltiples)55.
Todas estas revisiones dejan algunos aspectos todavía por despejar, como la efectividad a largo plazo de las intervenciones, su relación coste-efectividad, la combinación de componentes que ofrece los mejores resultados y el efecto que tienen sobre los diferentes resultados que pueden considerarse. No obstante, parecen señalar que las intervenciones que funcionan serían complejas, que introducen cambios en el sistema de prestación de servicios basados en buenos sistemas de información y en sistemas de apoyo a la toma de decisiones, y que la orientación es convertir a los pacientes en sujetos activos en el tratamiento de la enfermedad.
En conclusión, y como señala Wagner, habría dos elementos esenciales para conseguir una buena atención a las enfermedades crónicas: un paciente activo e informado, y un sistema asistencial preparado y proactivo56. Entre estos dos elementos pueden darse las interacciones productivas que se traducirían en buenos resultados. Un paciente activo e informado es el que entiende el proceso de la enfermedad, sabe cuál es su responsabilidad diaria en el cuidado de su enfermedad, cuenta con el apoyo de su familia para ello y ve al profesional sanitario como una fuente de información y apoyo57. Cuando los pacientes participan activamente en la toma de decisiones sobre el tratamiento de su enfermedad, los resultados que se obtienen son mejores58,59. Un estilo de práctica «participativo»60, en el que expresan sus opiniones sobre su enfermedad y las alternativas disponibles61,62, o lo que se ha denominado «atención centrada en el paciente»63, que incorpora habilidades para el autotratamiento64, serían elementos fundamentales para obtener buenos resultados. La coordinación asistencial puede mejorar el seguimiento de pacientes crónicos65 pero, para ello, los pacientes deben entender lo que representan las enfermedades crónicas e incorporar a su vida cotidiana las nuevas dimensiones que implica vivir con ellas66.
Para poder ofrecer una asistencia efectiva de las enfermedades crónicas, las organizaciones sanitarias deben asumir el reto de cambiar67. La evidencia señala que las intervenciones más complejas68, con múltiples componentes dirigidos tanto a los pacientes como a los profesionales y a la propia organización, son más efectivas69. Este modelo de atención implica adoptar una visión sistémica y poblacional de la atención a las enfermedades crónicas70. El reto es trasladar estas intervenciones a nuestras organizaciones sanitarias.