Introducción
Un trabajo reciente cifraba en aproximadamente 30.000 personas/año las que sobreviven a un infarto agudo de miocardio (IAM) en España y pasan a engrosar el número de candidatos a prevención secundaria de la cardiopatía isquémica (CI)1. Numerosos ensayos clínicos han mostrado la eficacia de determinados tratamientos en la prevención secundaria de la CI, como el ácido acetilsalicílico (AAS) u otros antiagregantes plaquetarios, bloqueadores beta, inhibidores de la enzima de conversión de la angiotensina (IECA), antagonistas de los receptores de la angiotensina II (ARA-II) o las estatinas2-4. También hay un importante consenso sobre la importancia del consejo antitabaco, el consejo de ejercicio y el consejo dietético3,4.
El Plan Integral de Cardiopatía Isquémica (PICI) 2004-2007 del Sistema Nacional de Salud (SNS)5 señalaba la necesidad de tratar a los pacientes postinfarto con AAS y bloqueadores beta, y utilizar IECA y estatinas en los casos indicados; aunque el PICI comentaba los «insuficientes» niveles de estas actuaciones, no aportaba información sobre la magnitud del problema de subtratamiento5. El objetivo de este trabajo es ofrecer una aproximación a la utilización de las medidas de prevención secundaria de la CI en el SNS a partir de los resultados de los estudios observacionales publicados en los últimos 10 años.
Métodos
Diseño
Revisión sistemática de la literatura médica.
Población
Estudios observacionales publicados entre 1995 y 2004, realizados en pacientes con CI en España, y que describan la utilización de determinadas medidas de prevención secundaria (tratamientos farmacológicos y/o consejo) al alta hospitalaria o en el seguimiento tras el alta, tanto si el control se realizó en la consulta externa hospitalaria como en atención primaria. Se excluyeron los trabajos referidos exclusivamente al manejo en ingreso hospitalario.
Búsqueda bibliográfica
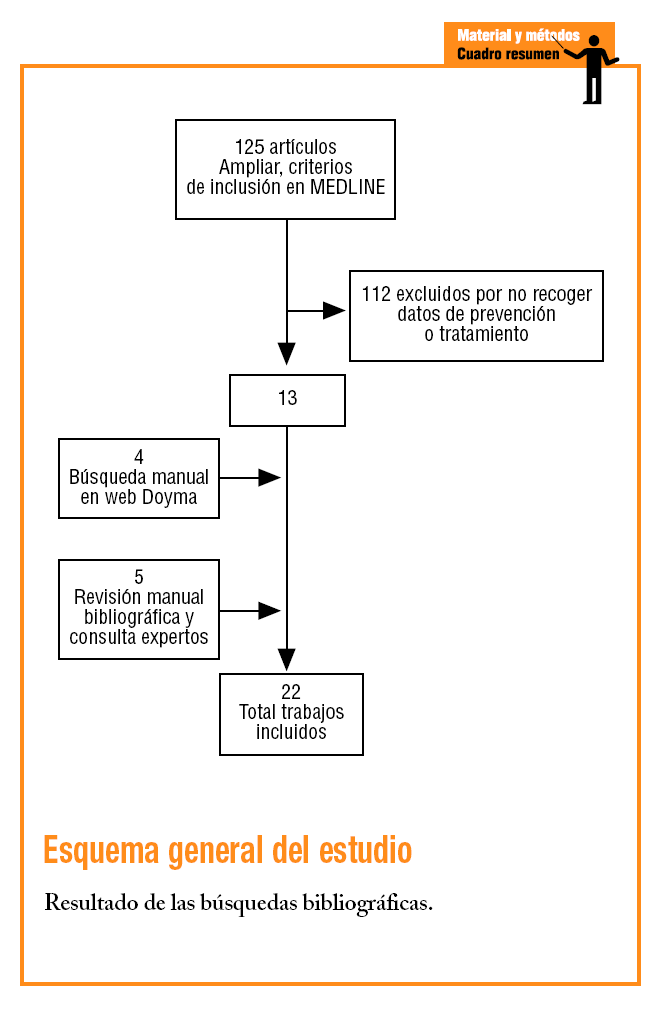
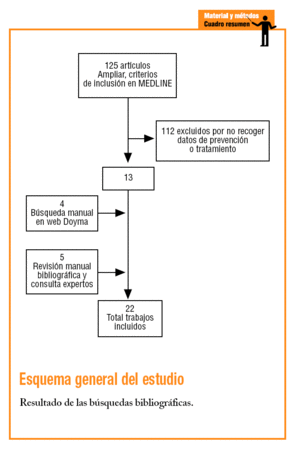
Se realizó, en primer lugar, una búsqueda en la base de datos MEDLINE utilizando como palabras clave «myocardial ischemia» o «myocardial infarction» y los descriptores sinónimos del tesauro MeSH para estos dos términos. Se emplearon los calificadores «prevention and control» y «therapy», y se limitó la búsqueda a artículos con resumen (para evitar la selección de editoriales y trabajos divulgativos) y realizados en humanos. Adicionalmente, la búsqueda se restringió a artículos en español o que hicieran referencia a España y publicados a partir de 1995, incluido ese año. Esta búsqueda se completó con una exploración de la base de datos de la Editorial Doyma (utilizando términos muy diversos, dada la inespecificidad del buscador), que incluye las principales revistas de cardiología, medicina interna y atención primaria en español, consultas a expertos y la revisión manual de la bibliografía de los trabajos seleccionados y de artículos de revisión sobre el tema.
Extracción de datos y variables
Dos de los autores revisaron independientemente los resúmenes o, en su caso, textos completos obtenidos de las diversas fuentes y seleccionaron los trabajos que cumplían los criterios de inclusión. Estos trabajos fueron analizados por un primer autor, que extrajo los datos de interés, y verificados independientemente por un segundo autor. En caso de discrepancia se adoptó un acuerdo por consenso. La información extraída incluye características del estudio (período y tipo de estudio, ámbito, tiempo de seguimiento, localización, número y características de la población seleccionada), variables de tratamiento (antiagregantes, hipolipemiantes, bloqueadores beta, IECA y ARA-II, antagonistas del calcio, nitratos y anticoagulantes) e intervenciones sobre estilos de vida (consejo antitabaco, dietético y de ejercicio). La información se recoge tal y como fue presentada por los autores de cada trabajo, usualmente como porcentaje de pacientes a los que se administró una determinada intervención. Cuando se consideró necesario para aclarar algún aspecto se consultó a los autores de los trabajos originales.
Análisis
Descriptivo de los resultados de los estudios incluidos. La falta de homogeneidad entre estudios y las diferencias temporales no propiciaron la síntesis de resultados mediante el uso de metaanálisis u otras técnicas. Se aproximó la evolución temporal en el uso de algunos fármacos (AAS, bloqueadores beta, IECA y ARA-II, y estatinas) estimando la pendiente lineal durante el período revisado. En este análisis, y para evitar otorgar similar peso a estudios de tamaño muy diverso, se ponderaron las cifras de cada trabajo por el número de casos incluidos.
Resultados
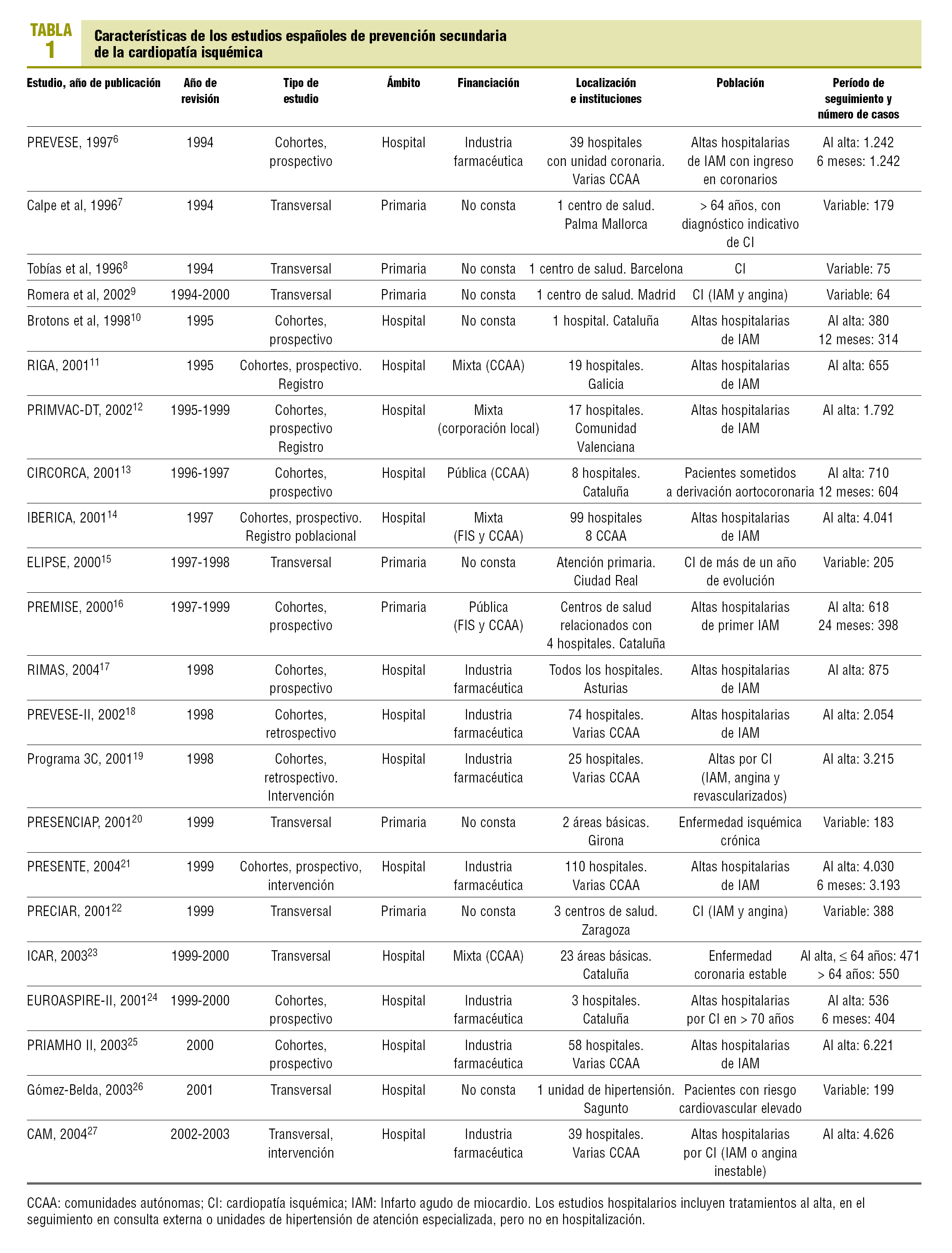
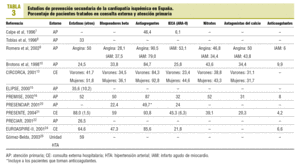
Se halló un total de 22 trabajos6-27 que cumplían los criterios de inclusión (tabla 1). Los trabajos fueron publicados entre 1996 y 2004 pero los períodos de inclusión de pacientes van de 1994 a 2003. Quince trabajos eran de ámbito hospitalario6,10-14,17-19,21,23-27 (de los que 4 presentaban datos de seguimiento en consulta externa tras el período de hospitalización10,13,21,24 y 1 fue desarrollado por unidades de atención especializada26), y 7 fueron realizados en atención primaria7-9,15,16,20,22 (aunque uno de ellos incluía datos al alta16). En 13 estudios se utilizaron diseños de cohortes y en 9 incluidos todos los de atención primaria excepto el PREMISE16, diseños transversales. Tres estudios incorporaban una intervención de mejora de la atención19,21,27, por lo que no pueden considerarse estrictamente como observacionales (aunque se trataba de intervenciones de baja intensidad, por lo que se optó por su inclusión en el estudio) y uno era de tipo observacional anidado en un ensayo clínico23.
La mayor parte de los trabajos incluía a pacientes dados de alta vivos tras un ingreso por IAM, aunque en 12 estudios se incluía a pacientes con diversas formas de CI o poscirugía coronaria. En un trabajo mixto de prevención primaria y secundaria sólo se incluyeron los datos referidos a estos últimos pacientes26. Los trabajos varían ostensiblemente en ámbito y número de casos: desde estudios en un solo centro de atención primaria con menos de 100 casos8,9 a estudios con más de un centenar de hospitales21 o más de 2.000 pacientes14,18,19,21,25,27. En el conjunto participaron 33.808 pacientes al alta hospitalaria (media de 1.610 por estudio), 5.956 en el seguimiento en consulta externa (851 por estudio) y 1.556 en atención primaria (194 por estudio). Respecto a la financiación, 8 estudios fueron sufragados exclusivamente por la industria farmacéutica, 6 por alguna administración sanitaria (en 2 casos en exclusiva y en 4 junto a la industria farmacéutica o fundaciones privadas) y en 8 no constaba la fuente de financiación.
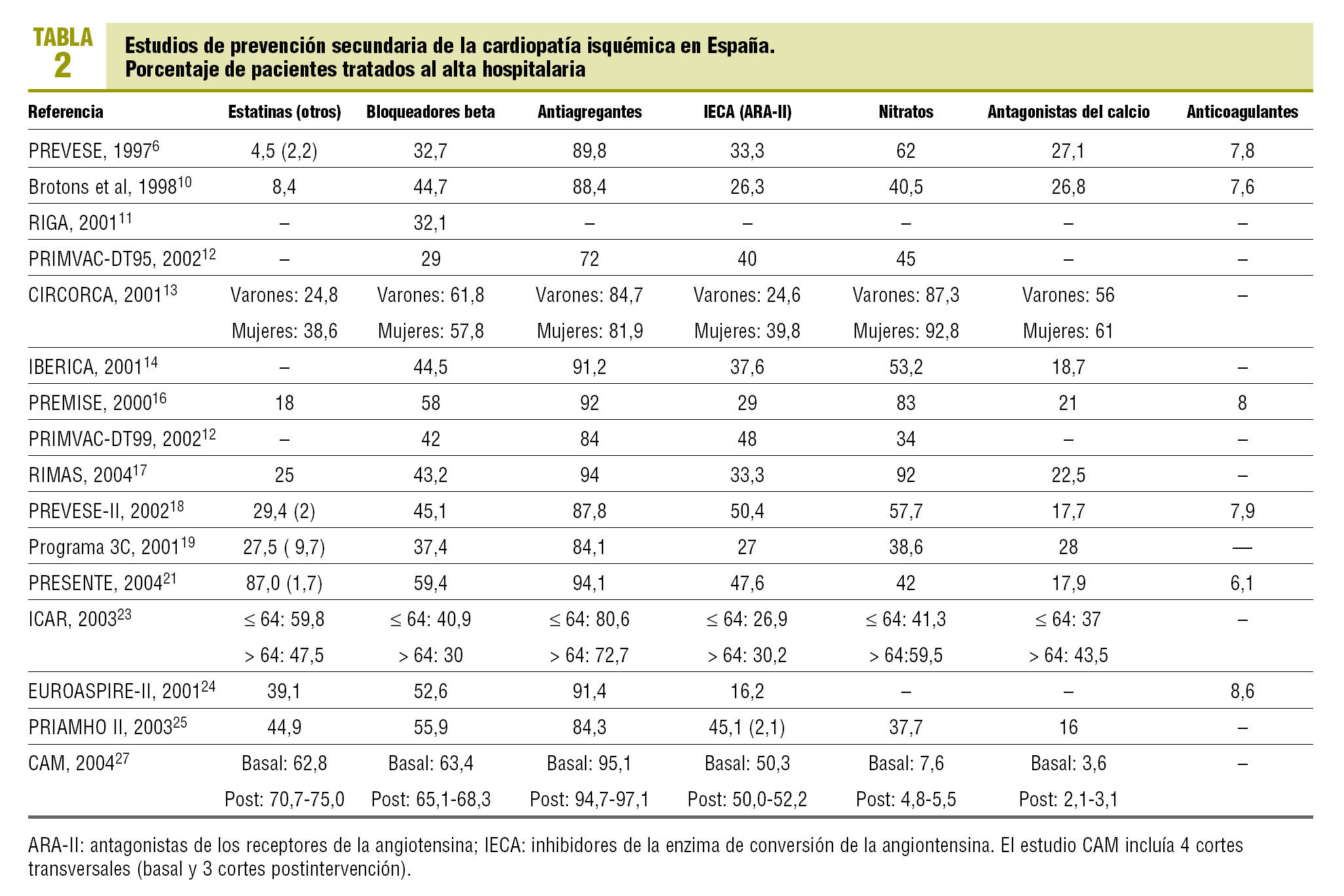
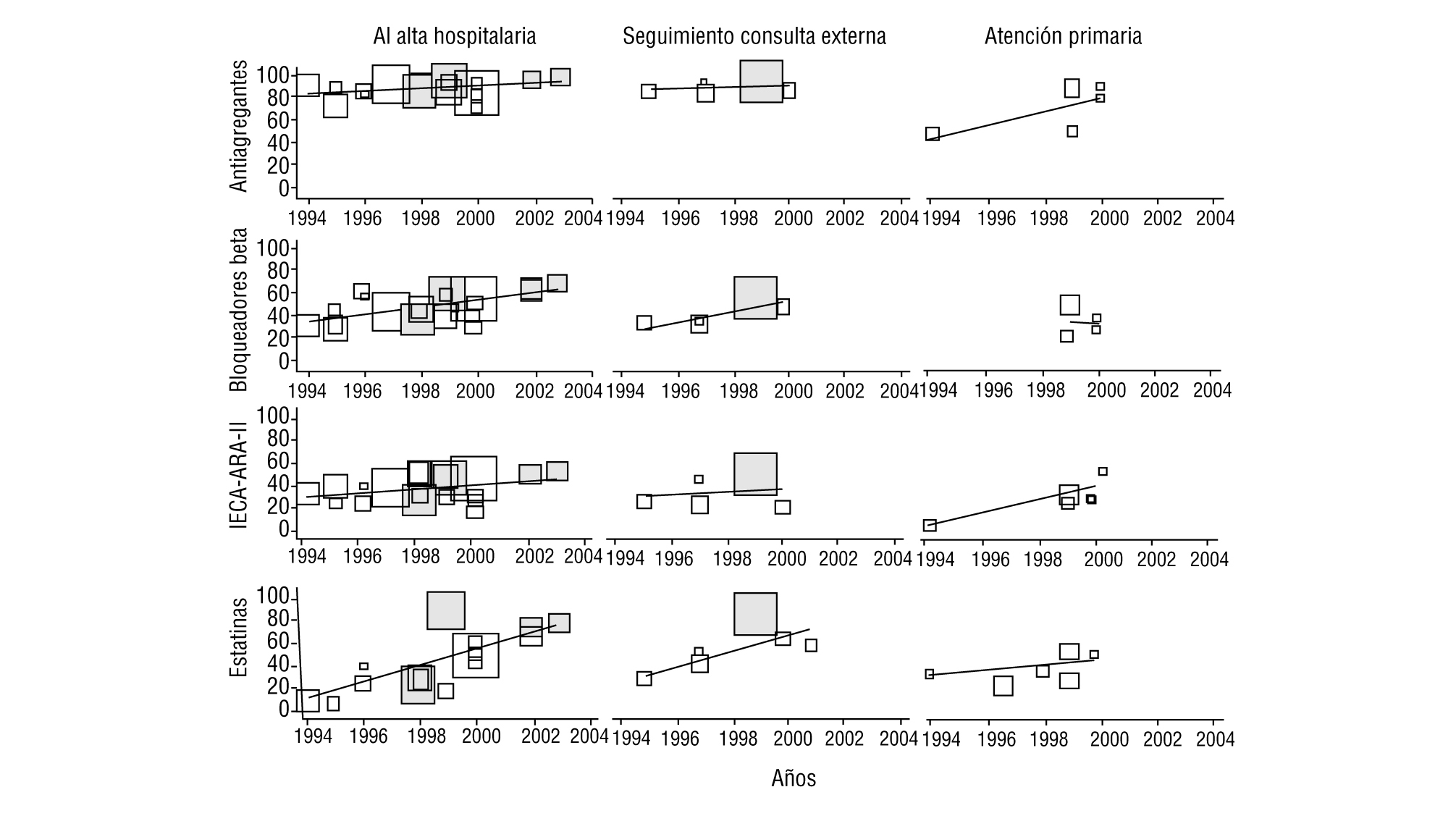
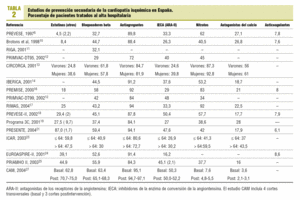
Respecto a los estudios con datos al alta hospitalaria (tabla 2; fig. 1), todos excepto 212,23 superaban el 80% de pacientes antiagregados. Cuatro6,11,12,23 presentaban cifras inferiores al 35% de pacientes con bloqueadores beta, mientras que 6 superaban el 50%. Nueve mostraban cifras inferiores al 40% de pacientes tratados con IECA o ARA-II, que oscilaban entre el 16% del EUROASPIRE-II24 y el 52% del CAM27. Los hipolipemiantes se citaban en 12 estudios, de los que en 5 se señalan porcentajes de utilización por debajo del 30%6,10,13,16,17; en el lado opuesto, el PRESENTE21 relataba cifras muy próximas al 90%. El consejo dietético constaba en 4 trabajos y el consejo antitabáquico y de ejercicio en 3. Los porcentajes de pacientes aconsejados se sitúan por encima del 90%, salvo en un trabajo27, aunque en este caso se valora que el consejo conste en el informe de alta. En la tabla 2 también se muestran las cifras para otros tratamientos, como nitratos (de menos del 10%27 a más del 80%13,16,17 según los distintos estudios), antagonistas del calcio (de menos del 5%27 a más del 40%13,23) y anticoagulantes (del 6%21 al 8,6%24).
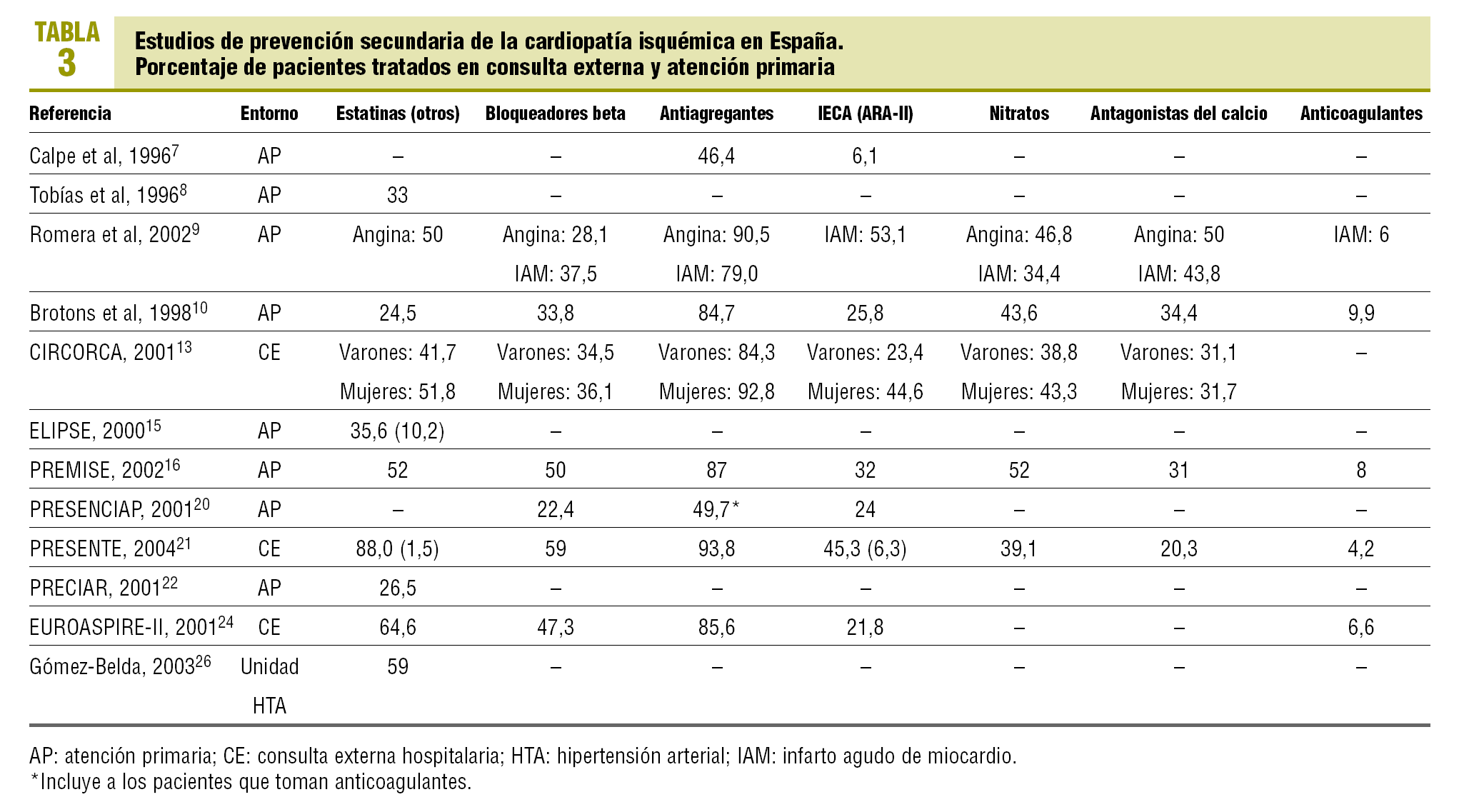
De los 12 estudios (5 de base hospitalaria y 7 realizados en atención primaria) con datos de seguimiento tras el alta (tabla 3; fig. 1), 8 ofrecen cifras de antiagregantes que, excepto en 2 trabajos con porcentajes por debajo del 50%7,20, son similares a las de los estudios al alta. Los bloqueadores beta (7 estudios) presentan porcentajes de pacientes tratados entre el 34 y el 59% para los de base hospitalaria y entre el 22 y el 50% en atención primaria. Respecto a los IECA y ARA-II (8 estudios), 5 trabajos relatan porcentajes en torno o por debajo del 25%7,10,13,20,24, mientras que otros 2 superan el 50%9,21. Con los hipolipemiantes se mantiene la variación detectada en los tratamientos al alta, con cifras que van desde el 89,5% en el PRESENTE21 a cifras en torno al 25%10,22. Los nitratos, antagonistas de los canales de calcio y anticoagulantes también mantienen importantes rangos de variación, similares, aunque no tan amplios, a los de los tratamientos al alta, y sólo un trabajo recoge los diversos tipos de consejo (cifras del 100%, aunque referidas a la población con el respectivo problema de salud)26.
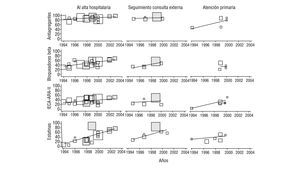
FIGURA 1 Evolución temporal del porcentaje de pacientes tratados con el respectivo fármaco en estudios de prevención secundaria de la cardiopatía isquémica. ARA-II: antagonistas de los receptores de la angiotensina II; IECA: inhibidores de la enzima de conversión de la angiotensina. El tamaño de los símbolos de cada estudio es proporcional al número de pacientes incluidos. Los sombreados corresponden a estudios de intervención.
La evolución temporal (fig. 1) de las cifras de tratamiento muestra, en conjunto, un importante incremento en el uso de estatinas y bloqueadores beta y, en menor medida, de IECA y/o ARA-II. El AAS, que partía de cifras elevadas, también ha experimentado una cierta mejora. Dos estudios de intervención21,27 tienden a mantener las cifras de tratamiento más elevadas. Las tendencias en atención primaria son poco interpretables dada la escasez de estudios y su concentración en el período 1998-2000.
Discusión
Respecto a los estudios al alta hospitalaria, los resultados de este trabajo muestran porcentajes de prescripción de antiagregantes aceptables y un rápido e importante crecimiento en el uso de bloqueadores beta, IECA y estatinas. Aun así, la mayor parte de las cifras obtenidas parecen mejorables si se toma como referencia los estudios de intervención, como el PRESENTE21 o el CAM27. Es probable que las mejoras en el tiempo no hayan sido homogéneas, ya que los estudios realizados en el período 1999-2000, como el ICAR23 o el EUROASPIRE II24, refieren cifras bajas de utilización de IECA (el 27 y el 16%, respectivamente). Respecto a los nitratos y antagonistas del calcio, las cifras son irregulares, sin una tendencia temporal obvia y, sobre todo, sin una clara lógica clínica, especialmente por el relativamente alto uso de antagonistas del calcio en pacientes con IAM. El uso de anticoagulantes parece haberse mantenido estable en el período. Los escasos estudios que ofrecen cifras de consejo antitabaco, de ejercicio o dietas no permiten interpretaciones de tendencia. Los estudios realizados tras el alta, de base hospitalaria, ofrecen un patrón similar al comentado: cifras aceptables de antiagregantes y mejoras en el uso de bloqueadores beta, IECA y estatinas que, no obstante, están por debajo de las cifras de seguimiento del PRESENTE21 o de las establecidas como posibles por Brotons et al28, al revisar los pacientes del PREMISE, aspectos que sugieren la existencia de un importante espacio para mejorar la atención.
Los estudios con base en atención primaria, con dos excepciones9,16, muestran cifras bajas de tratamiento, aunque sus características (transversales salvo en un caso16, con pacientes en diferentes períodos de seguimiento, menor tamaño muestral y sin datos de pacientes reclutados con posterioridad al año 2000) los hacen poco interpretables. En todo caso, las diferencias con los estudios extrahospitalarios podrían ser explicables por: a) disminución de la intensidad del tratamiento durante el período estudiado, ya sea por abandono o porque los pacientes dados de alta hace años recibieran menos tratamientos en aquel momento y las pautas no se hayan actualizado con posterioridad; en este supuesto, las ventanas de seguimiento usadas en los estudios hospitalarios (6 meses, usualmente) recogerían pacientes recientes, mientras que los diseños transversales de atención primaria incluirían pacientes en diversos momentos del seguimiento, y b) por las importantes variaciones locales y regionales en la utilización de fármacos, puestas claramente de manifiesto en algunos estudios sobre el manejo intrahospitalario del IAM25,29.
La revisión efectuada tiene importantes limitaciones para precisar la situación actual de las actuaciones en prevención secundaria de la CI, ya que no hay datos recientes y, como la propia revisión muestra, los porcentajes de tratamiento han experimentado importantes mejoras. Esta limitación sería aún más importante en atención primaria (estudios con pacientes tratados entre 1994 y 1999). Igualmente, y aun con excepciones de trabajos multicéntricos hospitalarios, los estudios combinan ámbitos territoriales restringidos y una importante variabilidad, lo que dificulta su extrapolación al conjunto del SNS. Además, el propio diseño de la mayor parte de los estudios, desarrollados por profesionales que participan voluntariamente en ellos, en los que cabe esperar un mayor interés por el problema, deja abierta la posibilidad de sesgos en las cifras referidas respecto a las del conjunto del SNS.
En todo caso, la revisión efectuada sugiere que, junto a importantes avances en el manejo farmacológico de la prevención secundaria de la CI, más obvios en atención especializada que en atención primaria, todavía hay un amplio espacio para mejorar la atención, especialmente en lo que se refiere a la subutilización de bloqueadores beta, IECA y estatinas. Aunque es previsible que las cifras actuales en atención primaria sean más elevadas, entre otras cosas porque tienen una estrecha relación con las cifras de prescripción de los especialistas y éstas han ido aumentando, obtener información sobre la situación actual del manejo de estos pacientes en atención primaria es un tema prioritario de investigación en el que no debería olvidarse el análisis de determinados subgrupos (por sexos, grupos de edad, diabéticos y otros). Estas investigaciones también deberían profundizar en el análisis de los factores (del paciente, el médico, el entorno) asociados a un manejo subóptimo de la prevención secundaria de la CI. Probablemente, los datos disponibles también apuntan hacia la urgencia de iniciar intervenciones de mejora en diversos ámbitos, especialmente en atención primaria
Agradecimientos
A los evaluadores anónimos del manuscrito por sus sugerencias y recomendaciones.
English version available at www.atencionprimaria.com/176.688
A este artículo sigue un comentario editorial (pág. 257)
Financiación: este trabajo forma parte de un proyecto de investigación titulado «Impacto de la atención sanitaria en la salud. Implicaciones para la conciliación entre innovación tecnológica y sostenibilidad del estado del bienestar en Europa», financiado con una ayuda de investigación de la Fundación BBVA.
Conflicto de intereses: ninguno en relación con este trabajo.
Correspondencia:
S. Peiró.
EVES. Juan de Garay, 21. 46017 Valencia. España.
Correo electrónico: peiro_bor@gva.es
Manuscrito recibido el 27 de octubre de 2005.
Manuscrito aceptado para su publicación el 2 de enero de 2006.