Aitor Alquézar Arbé1 et al. señalan que el hecho de ingresar por insuficiencia cardiaca (IC) aguda puede ser una variable relacionada directamente con la mortalidad, que sería interesante poder disponer de la variable «episodio de insuficiencia cardiaca aguda» ya que plantean la hipótesis de que los pacientes con IC crónica, que presentan un episodio de IC aguda que motiva un ingreso en un hospital, son un subgrupo de pacientes con peor pronóstico, mayor mortalidad, y que deberían recibir un seguimiento específico ambulatorio dirigido a mejorar su calidad de vida y su pronóstico. No solo compartimos plenamente dicha hipótesis, sino que la hemos convertido en pregunta de investigación.
El objetivo de este estudio es analizar el efecto que tiene tener una hospitalización en la supervivencia de los pacientes con IC seguidos en atención primaria (AP). Para este trabajo se ha utilizado la base de datos que previamente se ha descrito2, a la que se incluyó información sobre las altas por IC de dichos pacientes en el Hospital Clínico Universitario San Carlos, el hospital de referencia del área 7. Se trata de un estudio observacional longitudinal de seguimiento de una cohorte retrospectiva. El periodo de estudio comprende desde el 1 de enero de 2006 hasta el 31 de diciembre de 2010.
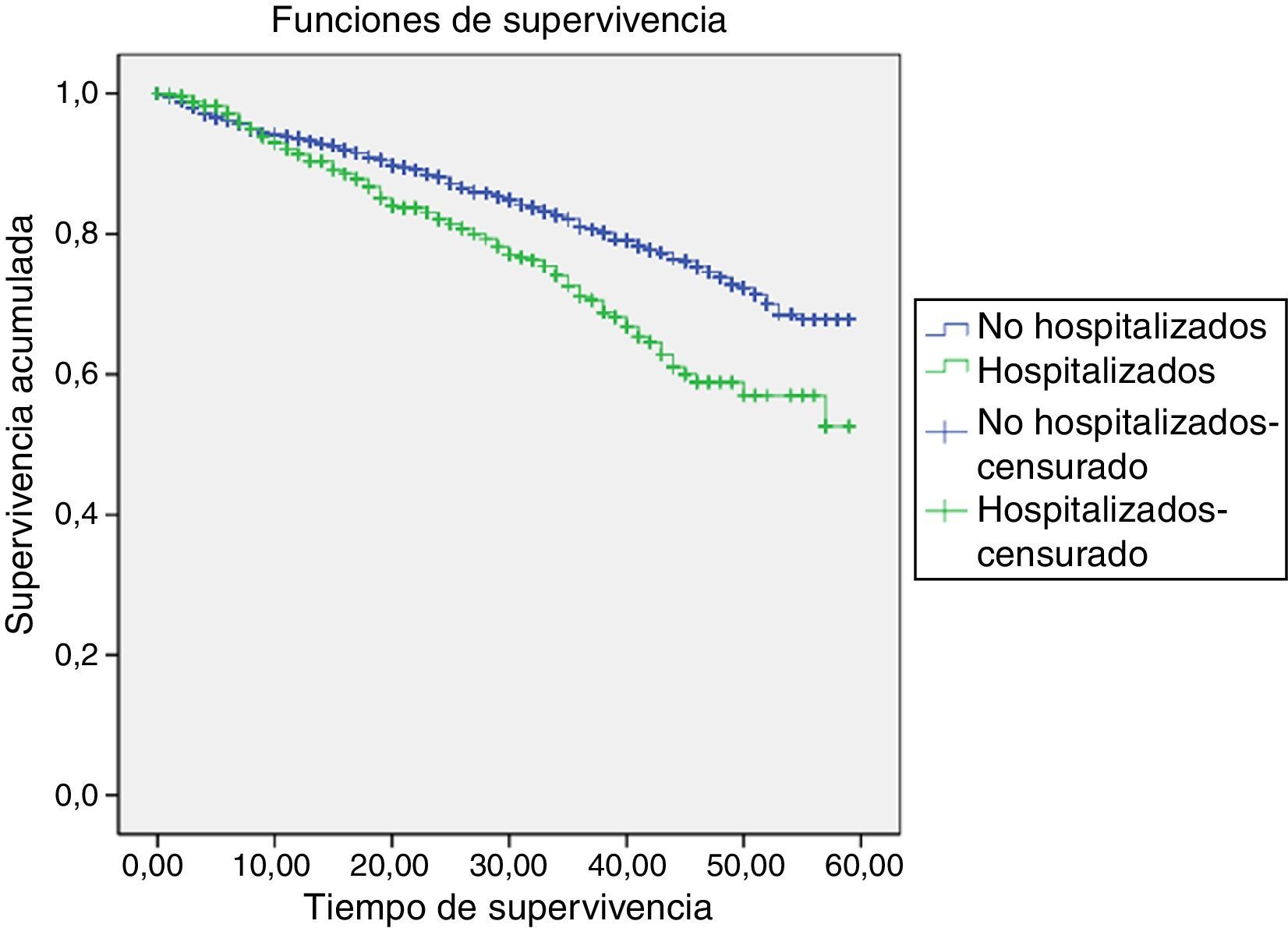
La supervivencia se analizó utilizando las curvas de Kaplan-Meier, según si los pacientes tuvieron o no un ingreso hospitalario. Para identificar los factores asociados a la mortalidad se utilizó el modelo de riesgos proporcionales de Cox, indicando el hazard ratio (HR) y su intervalo de confianza al 95%.
En este grupo se identificaron 3.061 pacientes incidentes con IC, con una media de edad de 76 años, y en el que el 17,5% tuvo al menos una hospitalización en el periodo de seguimiento. Los resultados del análisis de supervivencia indican que se produce una separación significativa entre las curvas de los pacientes que tuvieron y los que no tuvieron una hospitalización (log rank=19,3; p<0,001), siendo la media de supervivencia de 49,8 meses (49,0-50,6) para pacientes no hospitalizados, y de 45,4 (43,4-47,4) para los que fueron hospitalizados (fig. 1). La edad (HR=1,04; 1,03-1,05), el estar diagnosticado de cardiopatía isquémica (HR=1,35; 1,07-1,71) o de diabetes (HR=1,30; 1,08-1,58), y haber sido hospitalizado (HR=1,65; 1,33-2,06), mostraron ser factores asociados con mayor riesgo de mortalidad en la cohorte. Los factores con efecto protector fueron ser mujer (HR=0,72; 0,60-0,87), haber recibido la vacuna de la gripe todos los años del seguimiento (HR=0,02; 0,00-0,06), tener radiografías (HR=0,82; 0,75-0,89) o analíticas en AP (HR=0,97; 0,95-0,99), y la prescripción de IECA (HR=0,69; 0,57-0,84), ARA-II (HR=0,79; 0,64-0,99) o estatinas (HR=0,78; 0,61-0,99).
Estos datos confirman la hipótesis de que los episodios de reagudización que conducen a la hospitalización de los pacientes con IC representan un importante riesgo para su supervivencia, y reflejan la importancia de establecer procedimientos para identificar a los pacientes con riesgo de un ingreso hospitalario y plantear un seguimiento específico para evitar su descompensación y, en definitiva, reducir su mortalidad.
Aunque este trabajo presenta la limitación de que no recoge información sobre los pacientes atendidos en urgencias que son dados de alta sin ingreso hospitalario, estos resultados reflejan como la integración de la información clínica recogida en los distintos niveles asistenciales, en este caso atención hospitalaria y atención primaria, no solamente puede ofrecer importantes oportunidades para la gestión clínica, sino también para la evaluación de servicios de salud y la investigación sobre efectividad y resultados3. Este modelo de integración de la información ofrece una visión más «real» de la IC, poniendo de manifiesto que se trata de un síndrome más heterogéneo de lo que los registros de base hospitalaria sugieren, en el que existirían diversos perfiles clínicos, con numerosos factores participando en su desarrollo y evolución clínica4. Esta integración de la información clínica debe convertirse en una de las claves para superar la brecha entre AP, atención especializada y urgencias, y conseguir la continuidad asistencial que la multidimensionalidad de la IC requiere5.