Programa de Actividades Preventivas y de Promoción de la Salud-PAPPS 2022
Más datosEn este documento de actualización presentamos dos temas trascendentes, uno en la adolescencia y otro en la etapa del lactante: la prevención del consumo de tabaco (CT) en la adolescencia y el uso profiláctico de la vitamina K para prevenir la enfermedad hemorrágica del recién nacido (EHRN).
Two important topics about children and adolescents in our primary care activity are presented in this update document: tobacco smoking prevention in adolescence and prophylaxis with vitamin K to prevent the hemorrhagic disease of the newborn.
Las dos últimas actualizaciones realizadas por el grupo PrevInfad han sido:
- 1.
Prevención del consumo de tabaco (CT) en la adolescencia
- 2.
Uso profiláctico de la vitamina K para prevenir la enfermedad hemorrágica del recién nacido (EHRN)
El grado de evidencia y la fuerza de la recomendación se han realizado con metodología GRADE [www.gradeworkinggroup.org], definiendo las recomendaciones con los siguientes términos:
- •
Se recomienda utilizar
- •
Se sugiere utilizar
- •
Se recomienda no utilizar
- •
Se sugiere no utilizar
El tabaco es la primera causa de muerte evitable en los países desarrollados y constituye un importante problema de salud pública. Cuando el CT se inicia en la adolescencia, se prolonga hasta la edad adulta en un elevado número de casos.
Los adolescentes fumadores tienen el mismo riesgo a largo plazo que los fumadores adultos de desarrollar cáncer, enfermedades cardiovasculares o enfermedad pulmonar obstructiva crónica.
Fumar durante el embarazo es un factor de riesgo perinatal que aumenta los casos de muerte fetal, prematuridad y bajo peso. Las madres fumadoras que amamantan tienen un menor volumen de leche y los niveles de nicotina en la leche son más altos que en sangre. El CT neutraliza el efecto protector de la lactancia materna para el síndrome de muerte súbita del lactante. El tabaquismo materno predispone al asma bronquial y la evolución de la función pulmonar es peor en los niños expuestos al humo del tabaco.
En todo el mundo, y según un estudio con datos de 192 países, en el año 2004, 40% de los niños eran fumadores pasivos1. En total, 603.000 muertes, alrededor de 1% de la mortalidad mundial, fueron atribuibles al tabaquismo pasivo en 2004; 28% de todas estas muertes se produjeron en niños. Los riesgos de la exposición al humo del tabaco (EHT) en la infancia incluyen el síndrome de muerte súbita del lactante (OR 1,97; IC 95%: 1,77-2,19), sibilancias precoces en edades de ≤2 años (OR 1,29; IC 95%: 1,19-1,40), sibilancias-asma en ≥6 años (OR 1,30; IC 95%: 1,13-1,51), hospitalizaciones por asma (OR 1,85; IC 95%: 1,2-2,86), otitis media aguda y serosa (OR 1,32; IC 95%: 1,20-1,45) y enfermedad meningocócica (OR 2,02; IC 95%: 1,52-2,69).
Según el estudio ESTUDES2, una encuesta sobre el uso de drogas realizada cada dos años a estudiantes de 14 a 18 años en España, en el año 2018, 41,3% de los adolescentes había fumado alguna vez en la vida, 35,0% lo había hecho en los últimos 12 meses y 26,7% en los últimos 30 días. El 9,8% había fumado cada día en el último mes. La edad media de inicio de consumo se situó en 14,1 años. Más de 90% de los que se inician antes de los 18 años, probablemente fumarán cuando sean adultos.
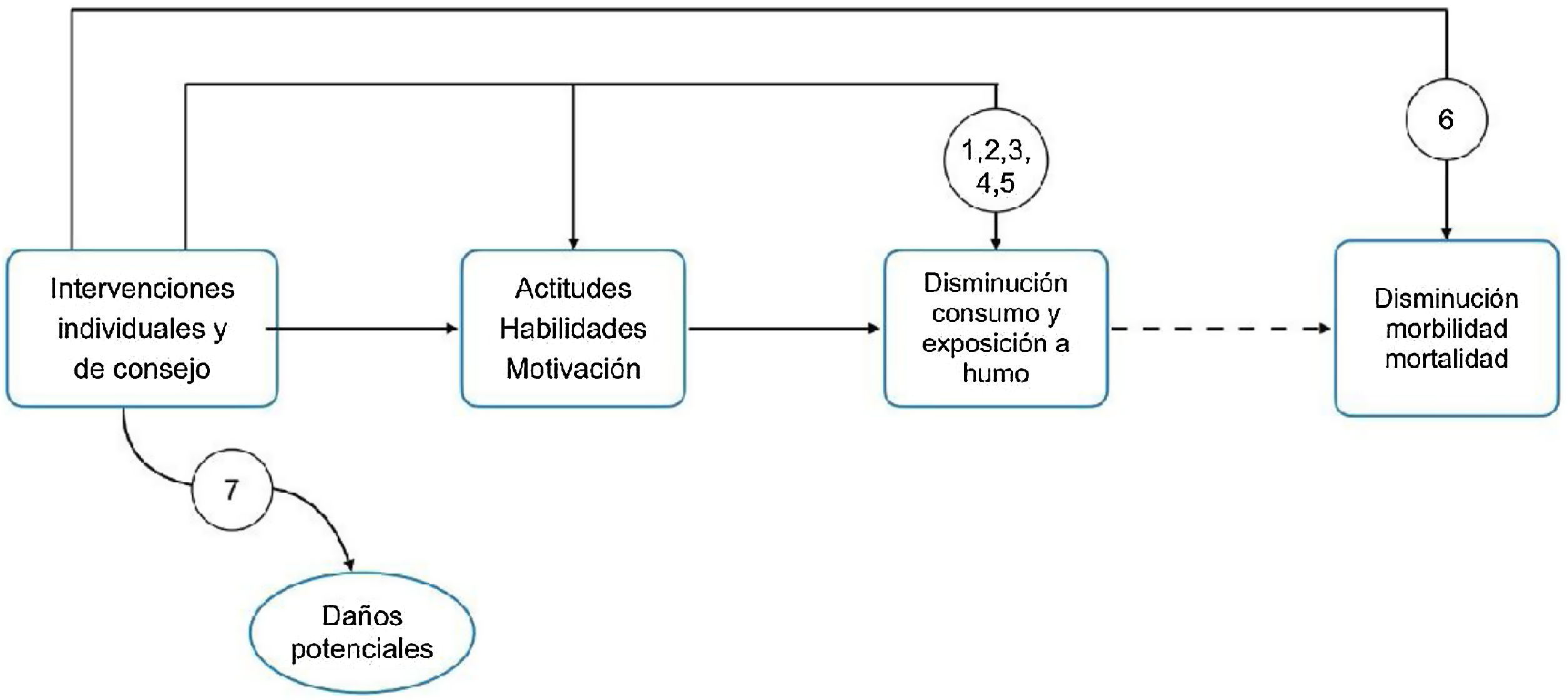
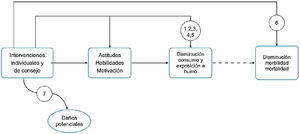
Formulación de las preguntasLas preguntas se han formulado basándose en el marco analítico que se muestra en la figura 1, adaptado con autorización del USPSTF3.
- 1.
Las intervenciones a nivel individual con adultos (IND) ¿disminuyen el número de fumadores activos?
- 2.
Las IND ¿disminuyen el número de fumadores pasivos?
- 3.
Las IND ¿disminuyen la prevalencia o la intensidad del consumo activo de tabaco entre 14 y 18 años?
- 4.
Las IND ¿disminuyen la intensidad en el consumo activo de tabaco en los convivientes con niños y adolescentes de 14 a 18 años?
- 5.
Las IND en atención primaria o en las clases de preparación al parto ¿disminuyen la prevalencia o la intensidad del consumo activo en las embarazadas?
- 6.
Las IND ¿disminuyen la morbimortalidad de los individuos donde se implementan?
- 7.
Las IND ¿producen daños o efectos secundarios en los individuos donde se implementan?
En una revisión sistemática de la Colaboración Cochrane realizada por Lancaster et al.,4 se analizaron las intervenciones de consejo a nivel individual en el ámbito sanitario a fumadores activos. Cuando solo se ofreció consejo sin farmacoterapia, el cese en el CT a los seis meses fue de 11% en el grupo de intervención, frente a 4% en el de control (RR 1,57; IC 95%: 1,4-1,77). La calidad de los estudios fue buena y la calidad de la evidencia con método GRADE fue alta. Para los individuos que recibieron consejo individual y farmacoterapia, los resultados fueron de 13% en el grupo intervención frente a 11% en el de control (RR: 1,24; IC 95%: 1,01-1,51), con una calidad de la evidencia según GRADE moderada.
Un metaanálisis realizado por Wray et al., analizaron el efecto en el cese del tabaco de las intervenciones conductuales breves, realizadas en atención primaria por profesionales especializados en cambios de conducta: enfermeras, psicólogos o trabajadoras sociales5 integrados en el marco de la atención primaria. Las intervenciones fueron heterogéneas. Los pacientes del grupo de intervención tuvieron una OR para el cese del tabaquismo de 1,78 (IC 95%: 1,44-2,21; p < 0,001).
No se han encontrado estudios con relación a si las IND disminuyen el número de fumadores pasivos.
De acuerdo con las IND, para disminuir la prevalencia o la intensidad del consumoactivo de tabaco entre 14 y 18 años, la revisión sistemática de Peirson et al. para el Canadian Task Force on Preventive Health Care (CTFPHC), identificó siete ensayos clínicos con 15.545 participantes6. Los grupos de intervención tuvieron un inicio en el CT inferior en 18% respecto a los grupos de control, con un RR de 0,82 (IC 95%: 0,72-0,94) y una reducción absoluta del riesgo de 1,92% (dos de cada 100 niños, 9% en los grupos de intervención y 11% en los de control). No hubo diferencias por grupos de edad. Con estos resultados, el CTFPHC recomienda las intervenciones breves de información y consejo en el marco de la atención primaria, con una fuerza de la recomendación débil y una calidad de la evidencia baja.
Una revisión de la Colaboración Cochrane evaluó la efectividad de las estrategias para ayudar a los jóvenes a dejar de fumar7. Se identificaron 41 estudios con 13.000 participantes y un tiempo de seguimiento de seis a 12 meses. Los estudios abordaron diversos métodos de intervención: consejo individual, consejo grupal, uso de ordenadores o mensajes de texto, o una combinación de métodos. Las intervenciones fueron comparadas con un control mínimo para dejar de fumar. La calidad de la evidencia fue baja o muy baja para todos los resultados. Las intervenciones grupales fueron la única modalidad con resultados positivos, si bien la calidad de la evidencia fue baja según GRADE.
En una versión anterior se analizaron las bases teóricas de las intervenciones8. Aquellas basadas en el modelo transteórico del cambio tuvieron unos resultados agrupados a favor de la intervención, con un RR a los 12 meses de 1,56 (IC 95%: 1,21 a 2,01). Calidad de la evidencia según GRADE baja.
En cuanto a si las IND en atención primaria o en las clases de preparación al parto disminuyen la prevalencia o la intensidad del consumo activo en las embarazadas, una revisión sistemática de Cochrane evaluó la efectividad de las intervenciones psicosociales durante el embarazo en el cese del CT9. Se incluyeron distintos tipos de intervenciones, consejo, educación sanitaria o retroalimentación. Se encontró evidencia de calidad alta de que el consejo es más eficaz que los cuidados habituales en el cese del tabaco al final del embarazo. Sin embargo, no se encontró certeza de la eficacia al comparar una estrategia de consejo cognitivo-conductual con otras alternativas de consejo (educación para la salud tradicional o entrevista motivacional). Hubo evidencia de calidad moderada sobre la eficacia de las intervenciones de retroalimentación (mediante ecografía o monitorización del monóxido de carbono), aumentando significativamente la posibilidad de dejar de fumar (RR 4,39; IC 95%: 1,89-10,21), comparadas con los cuidados habituales.
Un estudio de Olaiya et al. evaluó el impacto en el cese del CT de la intervención breve con el método de las 5 Aes en mujeres embarazadas10. El personal de 38 clínicas de Ohio que hacían seguimiento del embarazo fue entrenado para proporcionar el método de las 5 Aes entre 2006 y 2010. Se analizaron los datos de 81.313 mujeres. La probabilidad de abandonar el CT resultó mayor entre las que fueron atendidas después del entrenamiento del personal que entre las que acudieron a la misma clínica antes del entrenamiento, con una OR ajustada de 1,16 (IC 95%: 1,04-1,29).
Síntesis de la evidenciaExisten pruebas de buena calidad y grado de evidencia de moderado a alto sobre la eficacia de las intervenciones individuales de carácter conductual para el cese del CT, tanto en adultos como en embarazadas.
No existen pruebas de buena calidad a favor ni en contra para recomendar la intervención individual frente al CT en adolescentes. Dadas las importantes implicaciones que tiene para la salud, el desarrollo precoz de dependencia del tabaco y la mayor dificultad de abandono del CT cuando se inicia a edades tempranas, parece mayor el beneficio que el riesgo de realizar consejo o intervención breve, teniendo en cuenta tanto las preferencias y valores de los adolescentes y sus familias, como los recursos disponibles.
Las entrevistas motivacionales se han mostrado moderadamente eficaces. No existen pruebas de buena calidad que correlacionen la realización de cribado con la disminución del CT o de su intensidad. No obstante, se admite la intervención basada en el modelo transteórico del cambio o método de las 5 Aes como la más razonable y comúnmente realizada.
Recomendaciones de PrevInfadSe muestran en la tabla 1.
| Recomendación | Fuerza de la recomendación (GRADE) |
| Preguntar y aconsejar sobre el CT a padres y madres de forma oportunista y al menos una vez. | Fuerte a favor. Se recomienda hacer |
| Preguntar y aconsejar a las embarazadas de forma oportunista y en las clases de preparación al parto. | Fuerte a favor. Se recomienda hacer |
| Preguntar y aconsejar a adolescentes en la consulta de atención primaria frente al CT* de forma oportunista y al menos una vez.* |
El déficit de vitamina K al nacimiento supone un factor de riesgo para desarrollar la EHRN. Los niveles bajos de esta vitamina generan una actividad inadecuada de los factores de coagulación incrementando el riesgo de sangrado en diversos órganos, principalmente a nivel cutáneo, gastrointestinal y cerebral. Se puede prevenir con la administración de vitamina K en las primeras horas de vida1.
Los recién nacidos a término tienen el nivel de vitamina K 50% menor que el de los adultos. Existen diferentes factores que contribuyen a que el recién nacido tenga depósitos bajos de vitamina K como lo son: el poco paso a través de la placenta, los escasos aportes que se reciben a través de la leche materna en niños con lactancia materna exclusiva y la ausencia de microflora intestinal productora de vitamina K como el Bacteroides fragilis2.
La incidencia de EHRN en los recién nacidos sin profilaxis es de 0,25-1,7%. Los datos epidemiológicos han mostrado que la profilaxis previene la incidencia de EHRN en sus presentaciones clásicas y tardías con una incidencia en la actualidad < 0,2/100.000 recién nacidos vivos3.
En los últimos años el número de padres que rechazan la administración de vitamina K al nacimiento ha aumentado, situándose en 0,3% en Canadá4, 1,7% en Nueva Zelanda y entre 0,8 a 2,3% en Estados Unidos5. Se estima que en Estados Unidos aproximadamente 24.000 recién nacidos al año no reciben la profilaxis con vitamina K y esto genera unos 400 casos anuales de EHRN tardía.
Considerando que la hemorragia intracraneal es el sangrado más frecuente en los casos de EHRN tardía, que genera una mortalidad entre 14 a 25% y trastornos en el neurodesarrollo en 40 a 67%, el rechazo parental a la profilaxis con vitamina K podría considerarse un problema de salud pública.
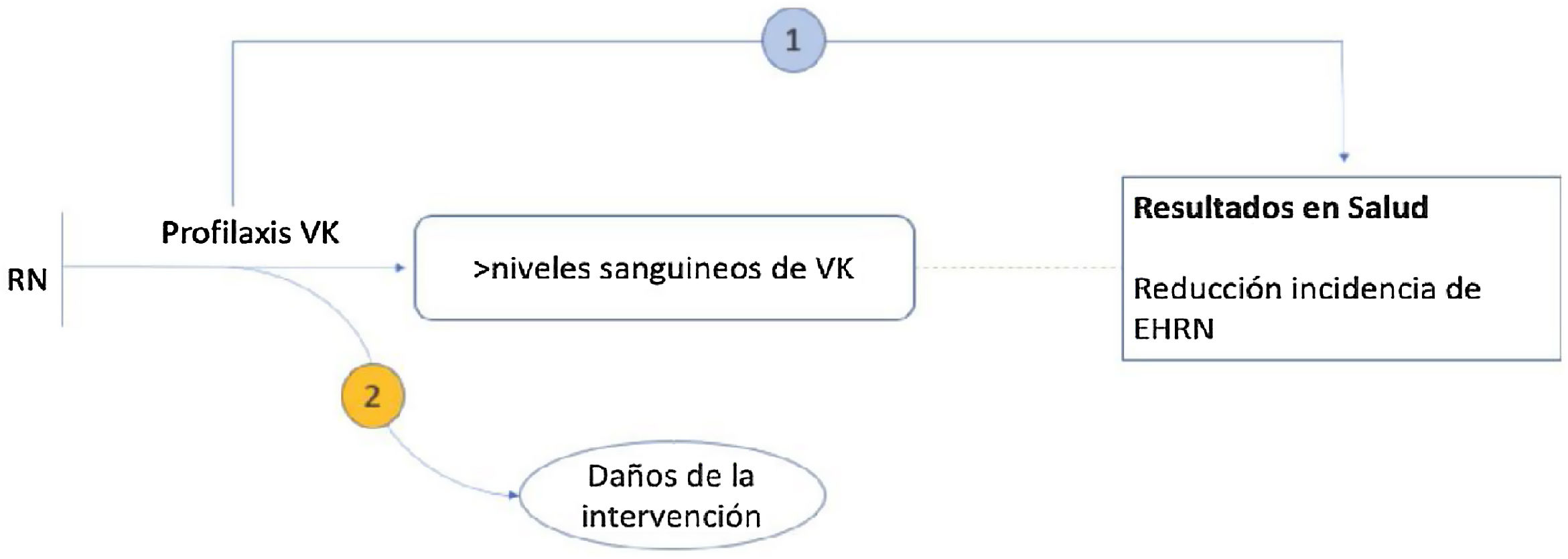
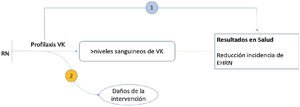
Formulación de las preguntasLas preguntas se han formulado basándose en el marco analítico que se muestra en la figura 2, adaptado con autorización del U.S. Preventive Services Task Force (USPSTF).
Preguntas derivadas del marco analítico
- 1.
¿La profilaxis al nacimiento con vitamina K disminuye la incidencia de la EHRN?
- 2.
¿La profilaxis con vitamina K al nacer produce daños?
Otras preguntas
- 3.
¿Los beneficios de la administración de vitamina K, como profilaxis al nacimiento, difiere según la vía de administración (oral, intramuscular, intravenosa)?
- 4.
¿La profilaxis con vitamina K en recién nacidos prematuros para prevenir la EHRN difiere de la de los recién nacidos a término?
En cuanto a la presentación clásica de la EHRN, en tres revisiones sistemáticas de la literatura se incluyen dos ensayos clínicos aleatorizados en los que se encuentra una reducción de la EHRN en los grupos que recibieron la vitamina K6. En el primero se evalúa la presencia de sangrado clínico desde el nacimiento hasta el séptimo día de vida en un grupo de niños que recibe profilaxis con vitamina K con otro grupo que no la recibe y se muestra que la administración de vitamina K reduce significativamente el riesgo de sangrado (RR 0,73 [0,56-0,96]).
Una revisión Cochrane del año 2000 recoge además 11 estudios en los que se estudia la eficacia de la administración de vitamina K en los marcadores analíticos (PIVKA II y concentración plasmática de vitamina K, y se muestra cómo la administración de 1 mg de vitamina K mejora los parámetros analíticos implicados en la EHRN y por tanto indirectamente concluye que la profilaxis es efectiva para prevenir EHRN clásica.
TardíaNo se han realizado ensayos clínicos para evaluar si la administración de vitamina K oral o intramuscular previene la EHRN tardía. En una revisión sistemática realizada por Sankar et al.2 se recogen dos estudios en los que se analizan los casos reportados de EHRN tardía en Reino Unido y Alemania en los años 90, en ambos estudios se encuentra que la mayoría de los recién nacidos afectados por la EHRN tardía no habían recibido la profilaxis al nacimiento con vitamina K. Los autores realizan un análisis agrupado de estos dos estudios, en el que se demuestra una disminución significativa en la incidencia de EHRN tardía al administrar profilaxis con vitamina K (RR 0,02 [IC 95%: 0,00-0,10]).
Efectos adversosNo existe asociación entre la administración de vitamina K con un incremento en el riesgo de cáncer ni leucemia en la infancia.
Uno de los efectos adversos de la profilaxis intramuscular con vitamina K es el dolor. Al igual que en la administración de otras profilaxis, la vitamina K se debería administrar con medidas no farmacológicas para prevenir y disminuir el dolor como son el amamantamiento, la administración de sacarosa, la contención, etc.
La administración oral tiene desventajas, ya que exige un estricto cumplimiento por parte de los padres durante varias semanas. El insuficiente cumplimiento se ha asociado con un incremento en el riesgo de EHRN7.
Oral vs. intramuscularSegún los datos de seguimiento de diferentes países que usan la vía oral para la administración de la profilaxis con vitamina K, la vía oral es una opción terapéutica efectiva para prevenir la EHRN, sin embargo, la incidencia de la EHRN en estas series es mayor que las reportadas por países que usan la vía intramuscular. Cabe destacar que, actualmente existe gran variabilidad en la dosificación por vía oral entre países, y que el adecuado cumplimiento de la pauta por parte de los padres es la que garantiza la efectividad de esta medida preventiva. En los casos de EHRN en recién nacidos que han recibido la profilaxis oral se han detectado pautas incorrectas de administración.
No se ha comparado, por medio de ensayos clínicos aleatorizados, el efecto de una dosis única de vitamina K vía intramuscular (IM) frente a dosis repetidas de vitamina K oral para la prevención de EHRN tardía.
Los principales inconvenientes de la profilaxis oral además del cumplimiento en domicilio, es la variabilidad de absorción entre individuos, y el acceso a la formulación oral especialmente en población vulnerable. En las recomendaciones más recientes por parte de los Estándares Europeos para el Cuidado de los Recién Nacidos (EFCNI)8 y de la Asociación Europea de Gastroenterologia, Hepatología y Nutrición Pediátrica (ESPGHAN)1 no se diferencia la dosificación oral según la forma de alimentación.
IntravenosaAl administrar por vía intravenosa la vitamina K existe una mayor excreción urinaria de sus metabolitos, lo que implicaría una menor capacidad de depósito en los tejidos perdiendo con el tiempo su capacidad de liberación en la circulación sistémica. Por este motivo, se prefiere la vía intramuscular a la intravenosa, reservando esta última para recién nacidos a término o pretérmino graves, o recién nacidos con patología colestática1.
Recién nacidos prematurosEstos niños y especialmente los de muy bajo peso, tienen un incremento en el riesgo de déficit de vitamina K dada su inmadurez hepática y el retraso en la colonización intestinal por la microflora, así como por la exposición a antibioterapia que modifica la microbiota.
Existen pocos estudios que evalúen los efectos de la vitamina K en recién nacidos prematuros, y también existe gran variabilidad en las pautas de dosificación entre unidades. Las publicaciones disponibles sugieren que esta población puede tener niveles de vitamina K tras la profilaxis más elevados que los recién nacidos a término.
La última revisión Cochrane9 incluye un ensayo clínico en el que se aleatorizan recién nacidos prematuros menores de 32 semanas de edad gestacional a recibir una de tres pautas de profilaxis (0,5 mg IM, 0,2 mg IM, 0,2 mg intravenoso [IV]). Se estudiaron los cambios en los parámetros bioquímicos relacionados con la vitamina K al nacimiento, a los cinco días de vida y a las dos semanas de alcanzar aportes enterales completos. A los cinco días de vida, los recién nacidos en los tres grupos estudiados tenían niveles suprafisiológicos de vitamina K, sin embargo, en el día 25 los niveles habían disminuido en los tres grupos siendo más marcado en el grupo que recibió la profilaxis por vía intravenosa. Los autores consideran prudente continuar la profilaxis con vitamina K en los recién nacidos prematuros, pero faltan estudios con respecto a la dosis y vía de administración apropiada.
Por su parte, la Sociedad Pediátrica de Canadá en su último consenso recomienda administrar una dosis de vitamina K intramuscular de 0,5 mg para recién nacidos con peso al nacimiento < 1.500 g y de 1 mg para los > 1.500 g. Advierten que la profilaxis intravenosa con 0,2 mg puede no ser tan eficaz en prevenir la EHRN, y dada la baja evidencia no recomiendan la administración intravenosa en este grupo poblacional10.
En los EFCNI con respecto a la profilaxis en prematuros, resaltan que pueden ser necesarias dosis menores de vitamina K, proponiendo administrar 0,5 mg para recién nacidos con peso > 1.000 g o 0,2 mg para aquellos con peso < 1.000 g por vía intramuscular o intravenosa8.
Síntesis de la evidenciaEn el año 2000 tras una revisión sistemática de la literatura, el grupo Cochrane concluyó que la profilaxis al nacimiento con vitamina K previene la EHRN en su presentación clásica6. Sin embargo, con respecto a la presentación tardía no se han encontrado ensayos clínicos aleatorizados posteriores que comparen la administración de vitamina K con placebo, dado que, no sería ético llevar a cabo estudios que expongan a recién nacidos sanos a no recibir la profilaxis universal cuando se ha demostrado a través de otro tipo de estudios clínicos que su administración previene la EHRN en su forma clásica y tardía1,2.
Los efectos adversos derivados de la profilaxis son leves y poco frecuentes, el dolor secundario a la administración intramuscular puede disminuirse a través de medidas no farmacológicas.
La EHRN es una enfermedad grave. Hay buena evidencia de que la administración de vitamina K en el recién nacido es segura y eficaz, los daños potenciales son leves, por lo que está claro el beneficio neto a favor de la administración.
Recomendaciones de PrevInfadSe muestran en la tabla 2.
| Recomendación | Fuerza de la recomendación (GRADE) |
| Después del nacimiento se recomienda administrar a todos los recién nacidos 1 mg de vitamina K de forma profiláctica por vía intramuscular para prevenir la EHRN. | Fuerte a favor. Se recomienda hacer |
| Consideraciones especiales | |
| Con respecto a los niños prematuros: | |
| • Si el peso al nacimiento es menor de 1.500 g: se sugiere administrar 0,5 mg en vez de 1 mg de vitamina K. Se administrará preferiblemente vía IM. | |
| • Se sugiere administrar la vitamina K vía intravenosa en recién nacidos graves (término y pretérmino), que corren riesgo de inestabilizarse por la administración intramuscular y para aquellos recién nacidos con enfermedad colestática conocida. | |
| Si los padres rechazan la profilaxis IM: | |
| • Se recomienda la siguiente pauta oral: tres dosis de 2 mg de vitamina K oral (al nacimiento, entre el cuarto y el sexto día de vida, y entre las cuatro y seis semanas de vida). |
Mihatsch WA, Braegger C, Bronsky J, Campoy C, Domellöf M, Fewtrell M, et al. Prevention of Vitamin K Deficiency Bleeding in Newborn Infants: A Position Paper by the ESPGHAN Committee on Nutrition. Journal of Pediatric Gastroenterology and Nutrition. 2016 Jul;63(1):123–9.
Sankar MJ, Chandrasekaran A, Kumar P, Thukral A, Agarwal R, Paul VK. Vitamin K prophylaxis for prevention of vitamin K deficiency bleeding: a systematic review. Journal of Perinatology. 2016 May;36(S1): S29–35.
Darlow BA, Phillips AA, Dickson NP. New Zealand surveillance of neonatal vitamin K deficiency bleeding (VKDB): 1998-2008. J Paediatr Child Health. 2011 Jul;47(7):460–4.
Sahni V, Lai FY, MacDonald SE. Neonatal Vitamin K Refusal and Nonimmunization. PEDIATRICS. 2014 Sep 1;134(3):497–503.
Majid A, Blackwell M, Broadbent RS, Barker DP, Al-Sallami HS, Edmonds L, et al. Newborn Vitamin K Prophylaxis: A Historical Perspective to Understand Modern Barriers to Uptake. Hosp Pediatr. 2019;9(1):55–60.
Puckett RM, Offringa M. Prophylactic vitamin K for vitamin K deficiency bleeding in neonates. Cochrane Neonatal Group, editor. Cochrane Database of Systematic Reviews [Internet]. 2000 Oct 23; Available from: http://doi.wiley.com/10.1002/14651858.CD002776
Busfield A, Samuel R, McNinch A, Tripp JH. Vitamin K deficiency bleeding after NICE guidance and withdrawal of Konakion Neonatal: British Paediatric Surveillance Unit study, 2006-2008. Arch Dis Child. 2013 Jan;98(1):41–7.
EFCNI, Koletzko B, Buonocore G, et al. Prevention of vitamin K deficiency bleeding (VKDB) at birth. In: European Standards of Care for Newborn Health [Internet]. 2018; Available from: https://newborn-health-standards.org/prevention-vkdb/
Ardell S, Offringa M, Ovelman C, Soll R. Prophylactic vitamin K for the prevention of vitamin K deficiency bleeding in preterm neonates. Cochrane Neonatal Group, editor. Cochrane Database of Systematic Reviews [Internet]. 2018 Feb; Available from: http://doi.wiley.com/10.1002/14651858.CD008342.pub2
Ng E, Loewy AD. Position Statement: Guidelines for vitamin K prophylaxis in newborns. Can Fam Physician. 2018 Oct;64(10):736–9.
Cómo citar este artículo: Morales C, Pallás CR. Uso profiláctico de la vitamina K para prevenir la enfermedad hemorrágica del recién nacido. PrevInfad/PAPPS [en línea]. [consultado 6 Feb 2021]. Disponible en: http://previnfad.aepap.org/monografía/vitaminak
Cómo citar este artículo: Galbe Sánchez Ventura, J. Prevención del consumo de tabaco en la adolescencia. En Recomendaciones PrevInfad/PAPPS [en línea]. Actualizado 17 de mayo de 2020. Disponible en: http://previnfad.aepap.org/recomendacion/tabaco-rec