Hiperglucemia: factor importante en el desarrollo de las complicaciones de la diabetes
Un elevado número de pruebas indica que la hiperglucemia es un factor primario que fomenta el desarrollo de complicaciones relacionadas con la diabetes. De hecho, muchos estudios han demostrado que el aumento crónico de la concentración de glucosa en sangre influye en gran medida en la intensidad y la gravedad de las complicaciones relacionadas con la diabetes1-4.
¿Qué es la HbA1c?
La concentración de hemoglobina glucosilada (HbA1c) en la sangre refleja el promedio de la glucemia durante los
2-3 meses anteriores, de tal manera que un incremento progresivo de la concentración de HbA1c se ha convertido en sinónimo de aumento del riesgo de complicaciones y de avance de la enfermedad5-11.
Glucosa posprandial y en ayunas: un arma de doble filo
La hiperglucemia se puede producir como elevación crónica de la glucosa plasmática en ayunas (GPA), como elevaciones frecuentes y excesivas de la glucosa posprandial (GPP) o como elevación de ambas. Cada vez hay más pruebas de que la elevación tanto de la GPP como de la GPA contribuyen al control glucémico global, determinado por la HbA1c, y que la extensión de las complicaciones depende de la duración de la enfermedad.
Esta elevada prevalencia de cifras de GPP alta es especialmente importante, ya que diversos estudios han demostrado que, al igual que la GPA, la GPP excesiva favorece la presentación de complicaciones microvasculares12-14. De hecho, un control intensivo de la GPP reduce en un 50-60% este tipo de complicaciones15,16. En cuanto al riesgo macrovascular, la GPP elevada también es un factor de riesgo independiente y progresivo de mortalidad cardiovascular (CV)6,8,17,18. De esta forma, en contraste con la GPA, la GPP elevada es un factor fiable de predicción del riesgo de complicaciones macrovasculares y de mortalidad CV y por cualquier causa13,19.
La contribución de la GPP a la HbA1c aumenta a lo largo de todo el espectro de la enfermedad
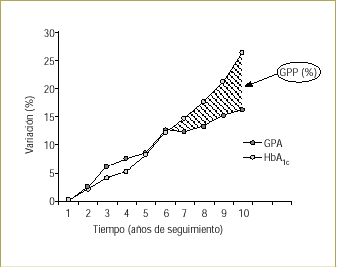
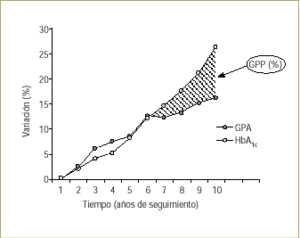
En los primeros años después del diagnóstico de diabetes tipo 2, se manifiesta un bien conocido aumento progresivo y paralelo de la GPA y de la concentración de HbA1c20. Aunque resulta difícil determinar la contribución relativa de la GPP y la GPA a la concentración de HbA1c durante este período, la tendencia similar observada entre la GPA y la concentración de HbA1c sugiere que la GPA es el factor principal. Aproximadamente 6 años después del diagnóstico, cuando cesa la relación previamente estrecha de la GPA y la HbA1c, el control adicional de la GPP evita completamente este incremento progresivo de la concentración de HbA1c, lo que sugiere que ya se ha iniciado una notable contribución de la GPP en la concentración de HbA1c como demuestra el estudio Kumamoto9. Este proceso se hace aún más evidente al seguir avanzando la enfermedad, lo que indica una contribución progresivamente mayor de la GPP a la concentración de HbA1c a medida que ésta evoluciona (fig. 1)20.
Figura 1. La mayor duración de la enfermedad se asocia con una disociación entre la GPA y la concentración de HbA1c, lo que indica un aumento de la contribución de la GPP a la HbA1c. Adaptada del UKPDS 33. UK Prospective Diabetes Study Group. Lancet 1998; 352:837-5320.
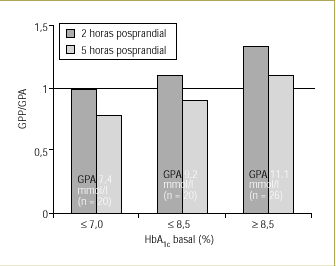
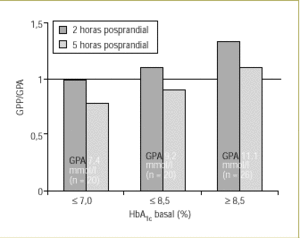
Un mal control de la glucemia per se también parece estar asociado con un aumento de la contribución de la GPP. Por ejemplo, en los diabéticos tipo 2 con control glucémico «regular» (HbA1c > 7,0% y ¾ 8,5%), se observa que las variaciones de la GPP a las 2 horas han aumentado proporcionalmente más que la GPA, como lo indica una relación GPP/GPA > 1. Aún más, cuando la concentración de HbA1c es >= 8,5%, lo que representa un mal control glucémico, la contribución de la GPP es superior, debido a una contribución proporcionalmente mayor de la GPP a las 5 horas (fig. 2)8.
Figura 2. La GPP contribuye progresivamente más que la GPA a la concentración de HbA1c a medida que se deteriora el control glucémico. Adaptada de Avignon A, et al. Diabetes Care 1997;20:1822-68.
Estos resultados, y otros usando el inhibidor de la alfaglucosidasa acarbosa, demuestran que el tratamiento que se plantea reducir la GPP además de la GPA puede ser mejor método a largo plazo para disminuir la HbA1c, retrasar el avance de la enfermedad y minimizar el riesgo de complicaciones21,22.
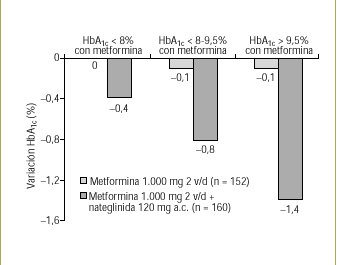
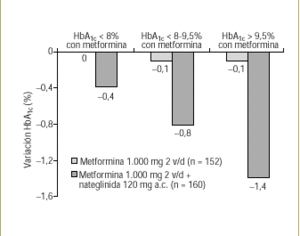
Cuando se usó nateglinida, se observó que la reducción adicional de HbA1c era más pronunciada cuando el control glucémico era malo, es decir, cuando la concentración de HbA1c era relativamente alta. Esto sugiere nuevamente que la GPP contribuye más a la concentración de HbA1c cuando existe un mal control (fig. 3)23.
Figura 3. En pacientes con respuesta insuficiente a los insulinosensibilizadores, como la metformina, el control de la GPP es más eficaz para disminuir la HbA1c cuando el control glucémico es peor. Adaptada de Marre M, et al. Diabetes Obes Metab 2002;4:177-8623.
Pico de GPP, variabilidad de la glucosa o exposición global: ¿de qué depende el riesgo?
Estudios in vitro con células humanas demuestran que las concentraciones altas e intermitentes de glucosa se asocian con lesión celular y muerte, lo que sugiere que una gran variabilidad del control glucémico puede ser más nociva que una elevación «estable» de la glucemia per se24-26.
Correspondencia:Francisco Javier García Soidán. Centro de Salud de Porriño. C/ Fernández Areal, s/n. 36400 Porriño (Pontevedra). España. Correo electrónico: med017098@saludalia.com francisco.garcia.soidan@sergas.es
Manuscrito recibido el 4 de septiembre de 2002.
Manuscrito aceptado para su publicación el 4 de septiembre de 2002.